Взятие пункции из воспаленного лимфоузла
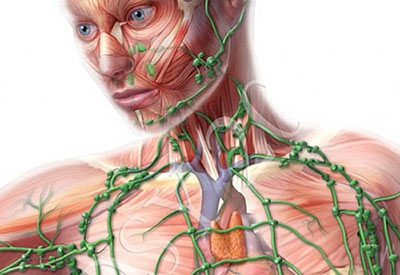
Лимфатическая система, которая состоит из лимфатических сосудов и лимфоузлов, выполняет в организме человека важные функции. В первую очередь это, конечно же, защита от разных патогенов, например, болезнетворных бактерий. В лимфатических узлах находятся иммунные клетки — T- и B-лимфоциты, макрофаги («клетки-пожиратели»).
Когда кровь проходит через мельчайшие кровеносные сосуды — капилляры — происходит фильтрация плазмы. Некоторое количество жидкой части крови поступает в окружающие ткани. Часть ее всасывается обратно в кровеносное русло, а часть поступает в сосуды.
Так формируется лимфа — прозрачная водянистая жидкость, в которой находятся иммунные клетки и некоторые вещества.
Лимфатические сосуды собираются во все более крупные и, наконец, сливаются в правый и левый грудные лимфатические протоки, которые впадают в вены. Таким образом, жидкость из лимфатической системы возвращается в кровеносное русло.
В разных частях тела на пути лимфатических сосудов находятся лимфоузлы — небольшие (0,5–20 мм) округлые или бобовидные образования. Лимфатические узлы — это часть иммунной системы организма, они играют роль механических и биологических фильтров, являются барьером для инфекционных агентов и раковых клеток.
Лимфатические узлы располагаются группами в определенных частях тела. Одни из них находятся глубоко внутри организма, например, в грудной клетке, другие — под кожей.
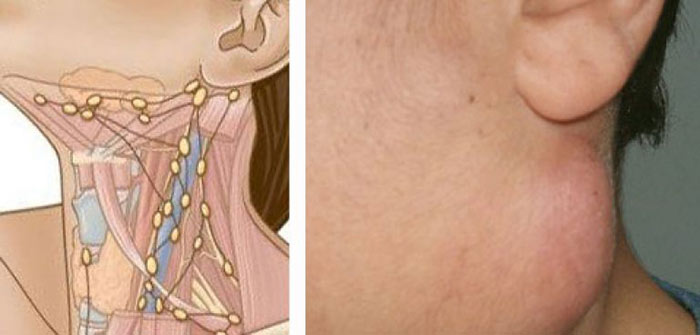
Где на шее находятся лимфатические узлы?
В области шеи выделяют несколько групп лимфатических узлов:
- подбородочные;
- поднижнечелюстные;
- предгортанные;
- яремные;
- околоушные;
- заушные;
- затылочные;
- задние шейные;
- надключичные.
Во время осмотра врач может их прощупать. Если лимфоузел увеличен — значит, в нем происходят патологические процессы. Чаще всего увеличение лимфатических узлов говорит о воспалении, гнойном процессе, инфекции, иногда — об онкологическом заболевании.
При каких видах рака увеличиваются шейные лимфатические узлы?
Некоторые злокачественные опухоли изначально развиваются в лимфатических узлах — они называются лимфомами. Выделяют лимфомы Ходжкина и неходжкинские лимфомы. Намного чаще в лимфоузлах встречаются метастазы — очаги, которые развиваются из опухолевых клеток, проникших из других органов.
Способность к метастазированию — общее свойство злокачественных опухолей, которое отличает их от доброкачественных новообразований. Некоторые раковые клетки отрываются от первичной опухоли и проникают в кровеносные или лимфатические сосуды. Они мигрируют с током лимфы и крови, затем оседают в разных частях тела и дают начало вторичным очагам. Если опухолевая клетка мигрирует по лимфатическим сосудам, в первую очередь она проникает в близлежащие (регионарные) лимфоузлы.

Какие злокачественные опухоли могут метастазировать в шейные лимфатические узлы?
В шейные лимфоузлы часто метастазируют злокачественные опухоли головы и шеи: плоскоклеточный рак верхних дыхательных путей, рак щитовидной, слюнных желез, кожи. В некоторых случаях первичная опухоль находится в другой части тела:
- рак молочной железы метастазирует в область шеи в 2,3–4,3% случаев, но это одна из самых частых причин метастазов в шейных лимфоузлах;
- рак легкого — в 1,5–32% случаев;
- рак пищевода — в 20–30% случаев;
- при раке желудка часто обнаруживается метастаз Вирхова — в лимфатических узлах левой надключичной области;
- в редких случаях имеются метастазы в шейных лимфоузлах при раке печени — гепатоцеллюлярной карциноме;
- рак почек — в 8% случаев;
- метастазы в шейных лимфоузлах при раке мочевого пузыря и яичников говорят о запущенном процессе и неблагоприятном прогнозе;
- рак шейки матки — 0,1–1,5% случаев;
- рак тела матки — 0,15% случаев;
- рак предстательной железы — примерно в 0,5% случаев;
- рак яичка — 2,6–4,5%;
- злокачественные опухоли центральной нервной системы.
Легко ли обнаружить метастазы в лимфатических узлах?
Зачастую это сложная задача. Если в лимфоузлах пока еще мало раковых клеток, то они обычно не увеличены, и больной не испытывает каких-либо симптомов. При этом для врача очень важно правильно разобраться в ситуации и установить верный диагноз, потому что, если удалена первичная опухоль, но не удалены лимфатические узлы, в которые распространились раковые клетки, в будущем произойдет рецидив.
Один из самых надежных и достоверных способов разобраться в ситуации — провести биопсию лимфоузлов. Это можно сделать разными способами:
- К тонкоигольной биопсии обычно прибегают, когда под кожей обнаружены увеличенные лимфатические узлы. Процедуру проводят под местной анестезией, она продолжается в среднем 15–30 минут. Врач вводит в увеличенный узел иглу и получает некоторое количество ткани.
- Открытая биопсия представляет собой небольшое хирургическое вмешательство, продолжается 30–54 минут, ее можно проводить под местной или общей анестезией. На коже делают разрез, и пораженный лимфатический узел удаляют целиком, либо его часть.
- В некоторых случаях показана биопсия сторожевого лимфатического узла. Если врач не знает, распространился ли рак в лимфоузлы, во время операции он вводит в опухоль радиофармпрепарат или флуоресцентный краситель. Препарат проникает в лимфатические сосуды и начинает распространяться по ним. Смотрят, в какой лимфатический узел краситель попадает в первую очередь. Этот лимфатический узел и называется сторожевым: его удаляют и отправляют на исследование в лабораторию. Если в сторожевом лимфатическом узле обнаружены раковые клетки, это означает, что, с высокой вероятностью поражены и другие регионарные лимфоузлы, и их тоже нужно удалить.
Как исследуют ткань лимфатического узла в лаборатории?
Проводят цитологическое и гистологическое исследование, смотрят, как ткань и клетки выглядят под микроскопом. Если в образце обнаружены опухолевые клетки, диагноз не оставляет сомнений.
Важно определить, из какого органа происходят опухолевые клетки, какие мутации, способствующие прогрессированию рака, в них произошли. В этом помогают молекулярно-генетические исследования. Знания о молекулярно-генетических характеристиках опухоли помогают врачу назначить оптимальное лечение.
Источник
от 2520 руб.
Показания и противопоказания
Лимфоузлы – это скопления лимфоидной ткани, которые являются частью общей иммунной системы. В них созревают Т- и В-лимфоциты, а также клетки, продуцирующие антитела для формирования иммунитета. Через эти «опорные микростанции» фильтруется лимфа, что позволяет организму вовремя распознавать чужеродные белки, запуская ответную защитную реакцию на присутствие в организме инфекций и раковых клеток.
В норме лимфоузлы справляются со своей функцией незаметно для нас. При наличии серьезных патологий могут возникать боли и изменения структуры. Чтобы выяснить точный диагноз, нужна биопсия лимфоидной ткани, которую обычно проводят методом пункции. Анализ содержимого лимфоузла используют для уточнения диагноза при подозрении на внутренние патологические процессы. Основные показания:
- определение природы опухоли – анализ клеток опухоли под микроскопом позволяет определить ее тип и природу (злокачественная, доброкачественная);
- инфекционные заболевания;
- необъяснимые патологии лимфатической системы;
- рецидивирующий лимфаденит неясной природы;
- саркоидоз.
Наиболее часто назначается пункция лимфоузла шеи – в эту область стекаются лимфатические сосуды от верхних дыхательных путей, ротовой полости, зубных каналов, ушей, что обеспечивает высокую инфекционную нагрузку.
Внимание! Процедура должна быть полностью оправдана. В случае, если результаты не повлияют на диагноз и состав лечения, ее назначать не будут.
Противопоказания к проведению операции:
- нарушения системы свертывания крови;
- местные кожные инфекции и воспаления;
- аномалии развития шейного отдела (при биопсии шейных узлов);
- беременность;
- аллергия на анестетики.
Подготовка к процедуре
Подготовка начинается со всесторонней консультации общих и профильных специалистов – терапевта, онколога, иммунолога, гематолога. Предварительно делают необходимые анализы:
- общий и биохимический анализ крови;
- тесты на наличие инфекций;
- ультразвуковое обследование области лимфоузла.
Дополнительно назначают тест на свертываемость крови для исключения противопоказаний. О наличии аллергии и принимаемых препаратах пациент должен уведомить врача заранее – это позволит избежать непредвиденных реакций организма во время операции.
На заметку! В случае, если процедура проводится под общим наркозом, подготовка включает 8-часовый отказ от пищи и воды. Пациент при этом поступает в клинику накануне вечером и проходит консультацию с анестезиологом.
Методы биопсии лимфоузлов
Различают три способа извлечения биоматериала для дальнейшего исследования:
- тонкоигольная биопсия – для жидких сред с клеточными элементами;
- пункционная толстоигольная (режущая) биопсия – для получения малых объемов тканей;
- открытая операция с иссечением.
Пункционная биопсия
Пункция лимфоузла – это инъекционный прокол в области патологически измененного узла с целью исследовать его содержимое, откачать гной (при гнойных лимфаденитах), промыть или ввести лекарство. Однако в современной медицине под этим понятием подразумевают лишь получение жидкого содержимого с клеточными элементами. Операцию выполняют тонкой иглой. Она не травмирует ткани, не оставляет шрамов и проводится без анестезии.
В более редких случаях под пункцией лимфоузла могут подразумевать пункционную биопсию лимфоидной ткани, когда для укола используют более толстую иглу. Она более болезненна, поэтому требует дополнительной анестезии.
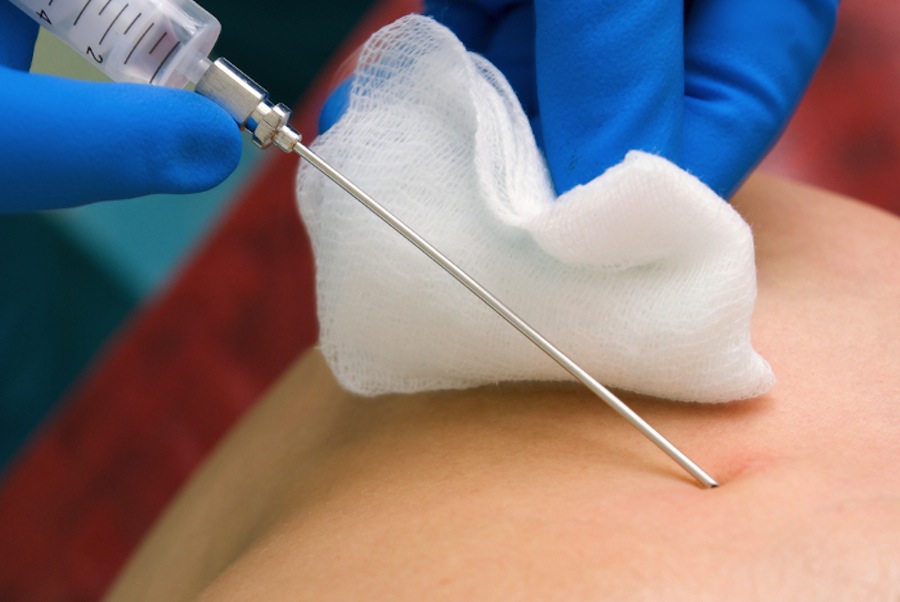
Оба вида пункции выполняют в процедурном кабинете.
Порядок действий:
- Пациента размещают на кушетке, уложив в положении с наилучшим доступом к лимфоузлу.
- Место укола обрабатывают антисептиками. Наличие анестезии зависит от типа выбранной методики: при тонкоигольной пункции анестетики не используют, при толстоигольной показано местное обезболивание.
- Для пункции используют стерильный одноразовый шприц на 20 мл с просветом иглы до 1,5 мм (для толстоигольной – со специальной режущей иглой).
- Нужный лимфоузел обхватывают пальцами руки и вводят иглу, после чего отсасывают необходимый объем содержимого. Положение иглы могут несколько раз менять для получения клеточного материала из различных зон пораженной ткани.
- Когда необходимый объем биоматериала набран, шприц отсоединяют и только затем извлекают иглу. Место пункции обрабатывают антисептиком и закрывают пластырем.
Пункции лимфоузла для повышения диагностической точности выполняют под контролем УЗИ или рентгена. Это позволяет выбрать участки без некротических изменений с достаточным объемом жидкого материала, а также проследить границы вероятной опухоли для получения материала со всех ее участков.
Биопсия методом иссечения тканей
В отличие от пункции, биопсия скальпелем предполагает открытое хирургическое вмешательство. Процедура более травматична, оставляет после себя рубцы и проводится под местной анестезией. Ее основная задача – получить часть тканей органа или весь орган для дальнейшего изучения. Процедура не представляет для врача особой сложности, но проводится только в крайних случаях, когда иной способ диагностики невозможен. Операция занимает не более часа.
Порядок действий:
- Пациента располагают лежа на спине с открытым доступом к нужному лимфоузлу.
- Делают анестезию – местную или общую. Кожу обрабатывают антисептиком.
- Делают надрез длиной до 6 см и аккуратно высвобождают подходящие лимфоузлы из окружающих тканей.
- Перевязывают питающие узел лимфатические и кровеносные сосуды и отсекают нужный участок ткани.
- Ушивают рану, оставляя дренаж.
На полное заживление тканей уходит примерно месяц. Дренаж удаляют на 2–4 день, швы снимают по истечение недели. Все это время пациент должен посещать плановые перевязки в условиях клиники.
Возможные последствия биопсии и ее значение для диагностики

Последствия подобных исследований лимфатической системы неоднозначны. С одной стороны они позволяют четко определиться с диагнозом пациента и назначить максимально точное лечение. С другой – при наличии метастаз в области исследования возникает серьезный риск, что процедура поспособствует распространению злокачественного процесса. Кроме того, осложнение может дать сама операция. При недостаточном внимании врача есть риск повредить прилегающие нервы, лимфатические и кровеносные сосуды, органы (например, плевральный листок). А это может влечет за собой эмболию тканей, кровотечение, инфекции.
Пункция и биопсия лимфоузла помогают уточнить характер патологического процесса, определить его тип и скорость развития, на основании полученных данных вынести точный диагноз и назначить наиболее подходящее лечение. Однако в тяжелых ситуациях их неоправданное использование может «выйти боком» для здоровья пациента. Таким образом, диагностикой организма и выполнением подобных процедур должны заниматься только профильные врачи с высоким уровнем квалификации и большим опытом работы.
Источник
Лимфатические узлы у человека располагаются практически по всему телу. Их размер обычно варьируется от 1 мм до 2 см. Они есть на шее, на сгибах рук и ног, под челюстью, в брюшной полости. Самые крупные из них расположены в области шеи, подмышечных впадинах, а также паховой области. Именно в них созревают иммунные клетки. Лимфоузлы работают круглосуточно и фильтруют лимфу за счет лимфоцитов, которые убивают вредные инфекции. Увеличение лимфоузла – тревожный сигнал, в этом случае не стоит оттягивать визит к врачу. Он говорит о том, что иммунная система «стала в стойку», говоря о том, что что-то угрожает здоровью.
Если человек чувствует боль и увеличение лимфоузла, то необходимо обратиться к специалистам. Врачи могут быть узкой специализации, такие как ЛОР, инфекционист или онколог. Выслушав ваши жалобы и проведя пальпаторный осмотр, врач назначит, скорее всего, дополнительную ультразвуковую диагностику. Если у врача возникли сомнения относительно конкретного лимфоузла, то он будет рекомендовать провести пункцию лимфатического узла.
Показания к пункции
Показаниями служит:
• Увеличение и болезненность одного или более лимфоузлов, не связанных с воспалительными процессами в организме;
• Дополнительный сбор информации для постановки точного диагноза, например, повторная пункция.
Проведение пункции
Пункция лимфатического узла проходит в любой удобной позе для врача. Чаще всего процедура проводится без обезболивания, так как есть вероятность, что обезболивающий препарат повредит клетки лимфоузла. После обработки места прокола антисептическими средствами врач левой рукой фиксирует лимфоузел, чтобы он не двигался под кожей. После этого, врач вводит в него иглу. Далее врач делает несколько движений иглой, меняя при этом ее расположение. После сбора клеточного материала с помощью шприца выдувают полученный материал на предметные стекла, распределяя его тонким слоем. После этого исследуемый материал отправляется цитологическое исследование. На материале полученных клеток обязательно ставят личные данные, такие как:
• фамилия,
• имя,
• отчество,
• дата рождения,
• предполагаемый диагноз,
• номер болезни.
Исследуя полученные клетки под микроскопом, врач тщательно изучает их для отыскания злокачественных и других важных клеток. К сожалению, не всегда после пункции можно поставить точный диагноз, именно поэтому в диагностике лимфоузлов используют биопсию. Биопсия лимфоузла является оптимальным вариантом и проводится после пункции, в случае ее не информативности или положительного результата. Биопсия проводится специальным инструментом пистолетом с иглой. Обычно данная процедура переносится хорошо пациентом, но тем не мене, при ее проведении используется местная анестезия. Врач фиксирует лимфоузел и с помощью данного инструмента вводит иглу в орган и производит забор клеток лимфатического узла.
Как видно, данные процедуры незаменимы для постановки точного диагноза заболевания, а также исключения такого страшного заболевания как, рак. В нашем медицинском центре производится пункция лимфатических узлов с целью их дальнейшего диагностирования. Наш центр оснащен современной аппаратурой и инструментами, а квалифицированные врачи проведут процедуру безболезненно и с минимальным повреждением кожи. Мы гарантируем точность и эффективность диагностики и лечения!
Запись на прием Стоимость услуг
Источник
Биопсия является важнейшим методом диагностики в онкологии. Для того чтобы получить образец ткани, могут применяться различные методики и способы забора. В частности, при необходимости исследовать лимфоузлы, достаточно часто назначается эксцизионная биопсия. Она подразумевает удаление лимфоузла целиком.
Показания и противопоказания
Как правило, исследование назначают с целью диагностики злокачественных новообразований разной локализации. При меланоме кожи проводится биопсия сторожевых лимфоузлов, которые расположены в непосредственной близости к первичной опухоли. Исследование помогает установить стадию заболевания и определить тактику лечения пациента.
Еще одно частое показание к биопсии лимфоузлов — подозрение на лимфому. Только после удаления лимфоузла и его последующего изучения можно определить точную разновидность заболевания, а от этого во многом будет зависеть процесс лечения.
Также биопсию назначают с целью диагностики неонкологических заболеваний — туберкулеза, лимфаденопатии, саркоидоза и др.
Биопсия является очень важным методом диагностики и характеризуется минимальной травматизацией тканей. Поэтому список противопоказаний к ее проведению небольшой. В него входят такие состояния, как нарушение свертываемости крови, воспалительные и инфекционные заболевания в области биопсии.
Как проводят биопсию лимфоузла
Перед исследованием пациенты должны пройти небольшую подготовку. Она подразумевает простое обследование, которое поможет определить состояние здоровья пациента и избежать осложнений после биопсии. Для этого назначается стандартное обследование — общий анализ крови, коагулограмма, общий анализ мочи. Если будет выполняться забор шейных лимфоузлов, то с целью исключения кифоза позвоночника врач может назначить рентгенологическое обследование.
Эксцизионную биопсию также называют открытой, так как она подразумевает формирование доступа к лимфоузлу. Процедуру проводят в условиях операционной. Предварительно область вмешательства обрабатывается и обезболивается. В большинстве случаев применяется местная анестезия, но иногда показан и внутривенный наркоз.
Биопсию начинают с разреза кожи в проекции лимфоузла. Затем хирург расслаивает ткани, выделяет лимфоузел и удаляет его. На завершающем этапе разрез ушивают косметическим швом. В зависимости от сложности, продолжительность биопсии может составлять от 10 до 30 минут.
Что делать после процедуры
После проведения эксцизионной биопсии врач даст пациенту все необходимые рекомендации касательно периода восстановления. Как правило, он протекает легко, быстро и не требует серьезных ограничений. Пациенту остается лишь ждать результатов исследования. В отличие от других лабораторных и инструментальных методов диагностики, результаты биопсии готовятся немного дольше — около 7-10 дней. Объясняется это достаточно трудоемким процессом приготовления срезов. Сначала удаленный лимфоузел необходимо зафиксировать в формалине, затем провести в спиртах, залить в парафиновый блок, нарезать на предметное стекло и изучить под микроскопом. Для уточнения диагноза могут назначаться дополнительные исследования, например, иммуногистохимия. На все эти этапы требуется достаточно много времени, поэтому и результат готовится относительно долго.
После того, как лечащий врач получит заключение из гистологической лаборатории, он сможет поставить точный диагноз и назначить необходимое лечение.
Источник