Воспаление лимфоузлов в селезенке

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Строение и функции лимфатического узла
Лимфоузлы – это периферические органы лимфатической системы, образуемые клетками различных типов, соединенные с кровеносной системой лимфатическими сосудами. Соединительная ткань лимфоузлов состоит из фибробластов и ретикулярных клеток. Тканевые макрофагоциты, дендритные клетки и клетки Лангерганса являются антигеннесущими. Лимфатические фолликулы образованы в основном B-клетками. Первичные лимфоидные фолликулы заполняются иммуноглобулинами класса IgM и IgD, а также T-хелперами. Вторичные лимфоидные фолликулы формируются вследствие антигенной стимуляции и содержат центр размножения, состоящий из активированных B-лимфоцитов, макрофагоцитов, фолликулярных дендритных клеток и Т-хелперов. Зоны между фолликулами и тимус-зависимыми областями образованы главным образом Т-клетками. Совместное расположение больших популяций макрофагоцитов, дендритных клеток, клеток Лангерганса и лимфоцитов позволяет лимфоузлу обеспечивать эффективную иммунную защиту организма.
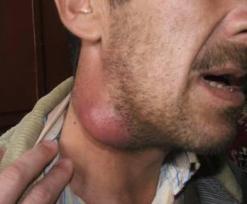
Лимфоузел может увеличиться по следующим причинам:
1. Увеличение количества доброкачественных лимфоцитов и макрофагоцитов во время иммунной реакции на иммуноген;
2. Инфильтрация клетками воспаления при инфекционных заболеваниях, затрагивающих лимфоузлы.
3. Локальное размножение злокачественных лимфоцитов и макрофагоцитов.
4. Инфильтрация лимфоузлов метастатическими опухолевыми клетками.
5. Инфильтрация макрофагоцитами, содержащими продукты обмена веществ при болезнях накопления.
При обнаружении увеличенных лимфатических узлов следует своевременно обратиться за медицинской консультацией.
Заболевания, сопровождающиеся увеличением лимфатических узлов
Инфекционные заболевания
- Вирусные: вирусный гепатит, моноцитарная ангина, СПИД, пре-СПИД, краснуха, ветрянка, опоясывающий герпес.
- Бактериальные: стафилококк, стрептококк, сальмонелла, бруцелла, листерия, чумная палочка Francisella tularence, Haemophilus ducreyi, доброкачественный лимфоретикулёз.
- Грибковые.
- Хламидии.
- Микробактериальные: туберкулёз, проказа.
- Паразитарные.
- Спирохетозы.
Иммунологические патологии
- Инфекционный полиартрит, системная красная волчанка, болезнь Вагнера.
- Сывороточная болезнь.
- Побочные эффекты медикаментов: дифенин, апрессин, аллопуринол.
- Ангиоиммунобластная лимфаденопатия.
Злокачественные опухоли
- Заболевания крови: лимфогранулематоз, лимфосаркома, острая и хроническая лейкемия.
- Метастазирование опухолей в лимфоузлы.
Болезни эндокринной системы
- Гипертиреоз.
Заболевания липидного накопления
- глюкозилцерамидный липидоз, болезнь Ниманна-Пика.
Прочие заболевания
Гигантская гиперплазия фолликулов лимфоузла, гистиоцитоз синусов, липомеланотический ретикулёз, болезнь Бенье – Бёка – Шаумана, амилоидная дистрофия, синдром Кавасаки, многоочаговая гранулёма клеток Лангерганса.
Строение и функции селезёнки
Селезёнка – лимфоретикулярный орган, осуществляющий следующие функции:
1. Основной орган иммунной системы, участвующий в организации клеточных и гуморальных реакций на иммуногены, и играющий важную роль в очищении крови от микроорганизмов и определённых иммуногенов.
2. Орган выделения и утилизации здоровых и поврежденных клеток крови.
3. Орган, контролирующий портальный кровоток.
4. Может играть роль главного органа экстрамедуллярного кроветворения в случае замещения или гиперстимуляции костного мозга.
Болезни, провоцирующие увеличение селезёнки
Инфекции – моноцитарная ангина, септицемия, воспаление эндокарда, туберкулёз, СПИД, вирусный гепатит, гнойное воспаление печени, паразитарная инвазия, болезнь Дарлинга.
Нарушение иммунорегуляции – ревматоидный артрит, системная красная волчанка, аутоиммунное гемолитическое малокровие, аутоиммунная тромбопения и нейтропения.
Нарушение кровообращения в селезёнке – венозная гипертензия в портальных или селезеночных сосудах.
Аномалия эритроцитов – сфероцитоз, серповидноклеточная анемия, эллиптоцитоз, анемия Кули.
Инфильтративные патологии селезёнки – доброкачественные и злокачественные.
Прочие заболевания – идиопатическое увеличение селезёнки, гипертиреоз, железодефицитное малокровие, болезнь Бенье – Бёка – Шаумана, бериллиоз.
Обследование при увеличении лимфатических узлов и селезёнки
У здорового взрослого человека можно без труда прощупать паховые лимфоузлы, диаметр которых составляет 5-20 мм. Лимфоузлы меньшего размера можно прощупать в различных местах после перенесенных инфекционных заболеваний. Обследование необходимо, если увеличившиеся лимфоузлы достигли размеров более 10 мм в диаметре, и причина этого не определена. При обследовании необходимо учитывать: 1) возраст человека; 2) результаты физикального обследования лимфоузлов; 3) местонахождение увеличенных лимфоузлов; 4) симптомы, указывающие на лимфаденопатию.
Здоровая селезенка имеет 12 см в длину и 7 см в ширину. Она располагается вдоль десятого ребра по средней подкрыльцовой линии. При нормальных размерах не пальпируется.
Клинический подход к больному с увеличенными лимфатическими узлами или селезёнкой.
1. Необходим подробный анамнез и физикальное обследование (в т.ч. определение формы и размеров селезёнки); следует обратить особое внимание на наличие и степень аденопатии, а также на присутствие общих или локальных симптомов, характеризующих острую или хроническую форму заболевания. Необходимо определить вероятность наличия ВИЧ.
2. При локальной аденопатии высока вероятность инфекции или злокачественного процесса.
3. В лабораторное обследование, в зависимости от индивидуального случая, входит: гематологический анализ крови, посев крови и других жидкостей, рентгенограмма груди, туберкулиновая проба и другие кожные анализы, серологические тесты на грибы, вирусы, вирус иммунодефицита человека, гельминты, сифилис, анализы на моноцитарную ангину (гетерофильные иммуноглобулины, титр специфических иммуноглобулинов к вирусу герпеса 4-го типа), мазок крови, пункция костного мозга и анализ полученного пунктата.
4. При необходимости проводят сканирование печени или селезёнки, компьютерную томографию, ультразвуковое исследование брюшной полости.
5. Если причины аденопатии не удается выяснить, проводится биопсия лимфоузла и гистологический анализ материала, посев культуры на микроорганизмы, заморозка материала для изучения лимфоцитов и его окраска для обнаружения других типов клеток.
6. В отдельных случаях необходимо произвести чревосечение или удаление селезёнки для определения причин ее увеличения.
В целях профилактики заболеваний, вызывающих увеличение селезёнки лимфатических узлов, следует правильно питаться и вести здоровый образ жизни.
Имеются противопоказания. Перед применением необходимо проконсультироваться со специалистом.
По всем вопросам, связанным с функционированием сайта, Вы можете связаться по E-mail: Адрес электронной почты Редакции: abc@tiensmed.ru или по телефону: +7 (495) 665-82-37
Источник
Поражение тканей и клеток лимфатической системы в медицине называется лимфомой. Заболевание носит злокачественный характер и относится к разряду вялотекущих. Лимфома с поражением селезенки считается редким явлением, по причине того, что этот лимфоидный орган, часто способен защитить себя от развития заболевания самостоятельно.
Классификация
Лимфома селезенки разделяется в соответствии с международной классификацией болезней десятого пересмотра (МКБ 10), при этом учитываются особенности развития болезни и симптоматика.
Основные виды:
- Заболевание Ходжкина или лимфогранулематоз. При лимфоме Ходжкина патология характеризуется довольно хорошим прогнозом на выздоровление. Главное отличие в данной классификации – это гигантские клетки Рид — Березовского — Штернберга;
- Неходжкинская лимфома(часто именуется, как лимфосаркома селезенки). Данный вид включает в себя ряд различных лимфоидных патологий, которые отличаются структурой злокачественных клеток; характеризуется быстрым распространением патологии по организму человека;
- Лимфома мантийной зоны селезенки. Это вид неходжкинских лимфом, но требует отдельного внимания, так как сопровождается быстрым ростом и развитием хромосомных мутаций;
- Плазмоцитома– самый редкий вид поражения, диагностируется в единичных случаях, характеризуется лимфоцитозом и сбоем в выработке белка.
Селезёнка редко выступает в качестве первичного органа поражения, чаще всего очаг болезни расположен в иной области организма. Вне зависимости от вида, процесс начала развития патологии сопровождается воспалением лимфоузлов, расположенных ближе всего к пораженному органу.
Клиническое стадирование
В медицине принято выделять несколько стадий лимфомы с поражением селезенки, которые зависят от степени развития патологии в организме:
- Первая стадия сопровождается болевым синдромом лимфатического узла при пальпации (характерно для поверхностного узла). Локализация в данном случае ограничена единичным увеличенным лимфоузлом.
- На второй стадии раковыми клетками поражаются несколько региональных лимфоузлов, болезнь может затрагивать узлы другой области организма, а также наблюдается частичное поражение близлежащих органов
- Третья стадия болезни характеризуется увеличением селезенки в размерах, поражением большей части других органов области, под удар попадают лимфатические узлы диафрагмы.
- При достижении 4 стадии патологии увеличенный орган можно почувствовать при пальпации, а раковое метастазирование достигает удаленных зон по всему организму.
Причины развития заболевания
Для понимания причин развития злокачественного заболевания селезенки, важно знать строение данного органа и его функции.
Селезенка – один из важнейших органов, который обладает иммунной, кроветворной и фильтрационной функцией. На 20% состоит из лимфоцитов, оставшиеся 80% представляют собой скопление кровеносных сосудов.
Самым уязвимым местом считается маргинальная зона – место, где соединяются лимфоидная и кровеносная части. Именно в этой зоне скапливается большая часть вредных микроорганизмов, с которыми данный защитный орган должен справляться самостоятельно.
В некоторых случаях поражению подлежит зона мантии, причины этого до сих пор не изучены полностью.
Принято выделять ряд инфекций и факторов, которые могут привести к развитию онкологических заболеваний:
- ВИЧ;
- вирус Эпштейна-Барр;
- генетическая предрасположенность;
- гепатит.
Специалисты за долгую историю изучения данной патологии не смогли прийти к единому мнению о причинах ее возникновения. В большинстве случаев – это влияние различных внешних факторов на ослабленный иммунитет.
Лимфома маргинальной зоны селезенки считается нечастым диагнозом, но при этом одним из самых сложных, со специфической симптоматикой. Не так давно было принято решение выделить ее, как отдельное заболевание из классификации неходжкинских патологий. Еще больше информации о лимфоме в статье: Лимфома как онкологическая патология лимфатической системы.
Симптомы заболевания
Большую сложность в своевременном диагностировании заболевания играет отсутствие явных симптомов. На ранних стадиях практически отсутствуют признаки. В редких случаях болезнь обнаруживается, если поступают жалобы на:
- слабость;
- утомляемость;
- потливость.
Чаще всего лимфому селезенки выявляют на более поздних стадиях, когда тревожные симптомы начинают доставлять дискомфорт. При появлении тяжести в левом подреберье, снижении аппетита и необоснованных скачков температуры незамедлительно нужно обратиться к врачу. Такие симптомы могут говорить и об иных заболеваниях желудочно-кишечного тракта.
О явной злокачественности патологии говорит наличие ряда симптомов в течение длительного времени (В-симптомы):
- ощущение тяжести в районе селезенки;
- постоянное чувство слабости;
- нестабильная температура тела;
- бессонница;
- беспричинная раздражительность;
- увеличение лимфоузлов;
- сбой в работе ЖКТ;
- быстрое насыщение минимальным количеством пищи и, как следствие, потеря веса;
- спленомегалия (характерный симптом поздних стадий болезни).
Последние два симптома особенно характерны при развитии лимфомы с поражением маргинальной зоны. Эта форма сопровождается злокачественным воздействием на кровь и структуру костного мозга.
Явные проблемы с желудочно-кишечным трактом, вплоть до развития язвы желудка, может быть свидетельством лимфомы мантийной зоны селезенки.
Диагностика лимфомы селезенки
Диагностика сильно осложняется низкой злокачественностью болезни на ранних стадиях. Чаще всего обнаруживается при проведении обследований, направленных на поиск иного заболевания. Современная медицина все чаще советует проходить профилактические осмотры, которые позволяют на ранних стадиях обнаружить опасные патологии.
Для определения наличия или отсутствия лимфомы назначают следующие процедуры:
- Забор крови и проведение биохимического и общего анализа.
- Биопсия селезеночных тканей;
- Биопсия тканей лимфатических узлов;
- Компьютерная томография (КТ) брюшной полости, малого таза;
- Магнитно-резонансная томография (МРТ);
- Ультразвуковое исследование (УЗИ).
Очень важным является проведение КТ, которое позволяет выявить минимальные изменения в размерах лимфатических узлов и пресечь дальнейшее развитие патологии на ранних стадиях.
Лечение и прогноз
После проведения ряда инструментальных и лабораторных обследований, выявив гистологический характер болезни, врач сможет назначить необходимой лечение.
Встречаются случаи индолентной болезни, когда лечить лимфому селезенки радикальными методами не нужно, пациент регулярно наблюдается у гематолога (или онколога) и сдает анализы, для определения характера развития патологии.
Терапевтическое или радикальное лечение назначается в случаях обнаружения ряда особенностей заболевания:
- Аутоиммунные изменения;
- Снижение эритроцитов, тромбоцитов и лейкоцитов в крови;
- Усиление болевых ощущений;
- Рост интенсивности В-симптомов;
- Стабильное увеличение региональных лимфоузлов.
В современной медицинской практике проводят лекарственную терапию с помощью препарата Ритуксимаб. Важно, что, как и любое другое медикаментозное средство, прописывает его исключительно врач, чаще всего лечение проводится курсами с определенной дозировкой. В отдельных случаях назначается комплекс различных препаратов для проведения химиотерапии.
Если лекарственные методы не помогают справиться с прогрессирующим заболеванием, то прибегают к радикальным способам решения проблемы. Спленэктомия – медицинское обозначение хирургического удаления селезенки. Несомненно, такое решение принимается в самых запущенных случаях, однако, как показывает практика, позволяет предотвратить распространение болезни по организму. Чаще всего назначается при тяжелых формах патологии.
Прогнозировать развитие злокачественной патологии довольно сложно, многое зависит от стадии, на которой обнаружено заболевание. Если не поражены кровеносная система, костный мозг, то почти в 95% прогноз благоприятный.
Нельзя медлить с проведением обследования, чтобы не допустить перехода в крупноклеточную форму лимфомы с поражением жизненно важных систем.
Источник
Основным элементом внутренней среды, отвечающим за иммунный фон человека, выступает лимфа – бесцветная гелеобразная жидкость, состоящая из клеток-лимфоцитов, которые выполняют оборонительную функцию организма при вторжении инородных тел. Одним из основных заболеваний, поражающих органы лимфы, считается лимфома селезёнки, при которой лимфатический узел увеличивается, уплотняется. Также болезнь способна перекочевать на внутренние органы, где раковая клетка начинает быстро делиться, что запускает онкологический процесс.
При лимфоме селезёнки опухоль образуется в её паренхиме. Подобная патология – редкость, характеризуется заторможенным развитием, непростыми методами лечения. Главное затруднение – характерный симптом на начальной стадии отсутствует.
Формы заболевания
Сейчас в медицине выделяют ряд форм лимфом:
- Фолликулярная;
- В-клеточная;
- Т-клеточная;
- Диффузная крупноклеточная.
Оценивают степень заболевания по количеству клеток, участвующих в процессе патологии. В конце 20 века учёные предложили обозначение «маргинальная лимфома селезёнки». Для понимания сути заболевания предстоит изучить особенности строения органа. 80% селезёнки образует красная пульпа – специальная соединительная ткань и вены. Остальные 20% занимает белая пульпа, которая содержит лимфоциты, а промежуток между упомянутыми тканями называется маргинальная зона. При развитии рака в указанной области заболевание относится к маргинальной лимфоме.
Лимфома селезёнки
Онкологическая патология стремительно шествует по миру. Главным фактором риска становится возраст пациента. Исходя из медицинской статистики, шанс заболеть в раннем возрасте в десять раз ниже, чем после 70-ти лет. Говоря о лимфоме маргинальной зоны (ЛЗМС), отмечается редкость заболевания относительно других видов в целом. Недавно ЛМЗС получила статус самостоятельного заболевания в силу конкретных особенностей. Главными отличительными свойствами признаны: спленомегалия, то есть аномальное увеличение органа, включая изменения состава крови и костного мозга.
Симптомы
На первоначальном этапе болезнь не проявляется, а симптоматика может не быть вовсе. Носитель опухоли может не подозревать о болезненном состоянии. Затем, когда опухоль начинает поражать новый участок, полагается смотреть на такие проявления, как:
- Хроническая усталость;
- Снижение когнитивной функции;
- Гипергидроз (обильное потоотделение);
- Депрессивное состояние, апатия;
- Слабость и инертность организма.
Подобные признаки не всегда становятся показателем наличия лимфомы. Порой обусловлены жизненным темпом, переутомлением, нехваткой питательных веществ, постоянными стрессами. При развитии новообразования возникают симптомы расстройства ЖКТ, повышение температуры тела до субфебрильного состояния, бессонница либо, наоборот, сонливое состояние, резкое похудение, отсутствие аппетита. Отмечается изменение состава крови и увеличение лимфоузлов.
Причины возникновения
Достоверные причины возникновения новообразований современной науке не известны, но называют обстоятельства, способствующие развитию патологии, способные протекать вместе с поражением головного мозга.
- Возрастные изменения. Установлено, чем старше становится человек, тем вероятнее развитие лимфомы. Как правило, в категорию риска попадают люди от 55 лет и старше. Но основание не исключает случаев заболевания в молодом и детском возрасте.
- Вирусные инфекции. При исследовании клеток лимфом в некоторых присутствовали вирусы. К примеру, вирус Эпштейна-Барра, именно этот штамм вызывает мононуклеоз. Статистика говорит: у тех, кто перенес упомянутое заболевание, риск развития лимфомы выше. В эту же опасную зону попадают лица с положительным ВИЧ-статусом, гепатитом С.
- Также возможной причиной признаётся приём препаратов, которые снижают или подавляют жизнедеятельность иммунных клеток. Это в большинстве касается препаратов с химиотерапевтическим эффектом.
- Ежедневная работа с химическими препаратами. Бензол и производные вещества, различные пестициды способны нарушать положительную деятельность клеток, способствуя ослаблению иммунитета.
- Заболевания иммунной системы. Кстати, здесь речь не о геноме и наследственности. Даже при заболевании близкого родственника не усматривается причинно-следственной связи с другими членами семьи. Исключение составляют исключительно однояйцевые близнецы. Как правило, если патология выявлялась у одного ребёнка, у второго вероятность заболеть возрастала до семи раз.
Клинические исследования для установления диагноза
При первичном приёме врачу необходимо отметить перечисленные жалобы пациента и на их основании произвести осмотр. Должное внимание уделяется местам скопления лимфатических узлов, их увеличенное состояние – первый признак воспалительного процесса и поражения лимфатической системы. Потребуется провести общий анализ крови.
Главными критериями будут:
- Гемоглобин, его показатель в норме от 120 до 160 единиц.
- Лейкоциты – нормальное содержание т 4 до 9 тысяч единиц, но в отдельных регионах нормальным показателем считается до 12 тысяч единиц.
- Тромбоциты – количество допустимого уровня от 180 до 320 тысяч. Повышенные или пониженные границы нормальных значений говорят об отрицательных изменениях.
Но диагностировать лимфому селезёнки, основываясь только на показателях крови, нельзя, придётся провести ряд других исследований.
УЗИ
Ультразвуковое исследование селезёнки считается одним из самых информативных. На УЗИ можно сделать вывод о размерах органа, его состоянии и присутствии плотных сгустков, которые признаются опухолями. Преимущество этого способа диагностики в безвредном воздействии на организм и высоком уровне распознавания патологий даже при ранних стадиях развития новообразований. В присутствии метастазов в иных участках тканей они будут видны, что позволит назначить другие исследования для точности диагноза.
КТ и МРТ
Когда подозреваются опухолевые образования, в качестве дополнительных анализов пациенту проводят компьютерные и магнитно-резонансные исследования либо томографию. Благодаря данным, полученным с помощью аппаратных исследований, можно получить проекцию селезёнки в нескольких ракурсах. На снимке видны точные очаги возникновения новообразований и его очертания. Данные томографии лягут в основу плановых мероприятий по лечению и станут незаменимыми в случае оперативного вмешательства. В процессе проведения томографии будут обнаружены очаги метастазов, образованных в тканях органов и костного содержимого.
Биопсия
Точный метод исследования. Позволяет извлечь образец ткани опухоли для дальнейшего изучения. Её получают путём отщипывания биоматериала с помощью специальной иглы. По окончанию процедуры образец направляют на лабораторную диагностику с целью получения гистологического заключения. По итогам уточняется состояние новообразования и тип (доброкачественный или злокачественный).
Основные принципы лечения
Лечение назначается по итогам проведенных исследований и в каждом случае носит индивидуальный характер. Для стратегии лечения специалист должен установить:
- Местоположение лимфомы.
- Фазу развития опухоли. Выяснение этапа развития заболевания – значимая составляющая процесса лечения и помогает принять верную тактику борьбы. В расчёт берутся полные результаты анализов, в том числе цитограмма, молекулярные и иммунологические исследования.
Разработана всемирно принятая классификация, Анн-Арбор. По ней различают стадии заболевания. Их насчитывают четыре и обозначают римскими цифрами. К порядковому номеру специально подставляют букву А либо Б, это означает присутствие или отсутствие главных симптомов: снижение массы тела, усиленное потоотделение и состояние лихорадки. Буква «Б» обозначает присутствие этих симптомов, буква «А» – наоборот.
- Первая фаза – подразумевает поражение единичной области лимфатических узлов.
- Вторая фаза – лимфомный процесс затрагивает две и более области лимфоузлов. С одной стороны может быть затронута диафрагма – мышца, разделяющая грудную клетку и брюшную стенку.
- Третья фаза – предусматривает тройственное поражение лимфатических узлов. Диафрагма затронута с двух сторон.
- Четвёртая фаза – обширное распространение из лимфатических узлов в ткани внутренних органов: селезёнка, печень, кишечник, сердце.
Опухоли в лимфатических узлах
Помимо этих данных, необходимо учитывать возраст пациента и общее состояние здоровья, наличие хронических заболеваний, индивидуальные особенности. Для большинства заболевших людей подбирается комплексная терапия. Помимо консервативных способов могут быть назначены оперативные мероприятия, химиотерапия. Для всеобъёмлющего контроля за состоянием больного необходимо регулярное наблюдение за изменениями его анамнеза. Активные способы лечения показаны не во всех случаях.
При маргинальной опухоли желательно соблюдать рекомендации врача-онколога. Это связано с замедленным развитием лимфомы и невыраженными симптомами. При перетекании заболевания в агрессивную фазу назначают экстренные методы. Последние считаются крайне действенными, независимо от современных научных достижений в области фармакологии.
Удаление селезёнки применяется при отсутствии положительной динамики предыдущего лечения. Операция носит название – спленэктомия. Поражённый орган удаляется целиком, а соседние ткани иссекаются для предотвращения повторного развития патологии (делается в случае поражения). При таком подходе назначают курс химиотерапии. Это помогает достичь стойкого улучшения и не допустить рецидива. Лекарственные препараты, которые используют для лечения, способны разрушать структуру патогенных клеток, те теряют склонность к делению.
Разумеется, химиопрепараты лучше подбирать лечащему врачу, детально знающему анамнез болезни. Подобные медикаменты назначаются в виде таблеток, раствора для внутривенных инъекций. Индустрия фармацевтики предлагает лекарственные формулы, вызывающие минимальные побочные токсичные реакции, но показывают стойкую переносимость и положительное воздействие. Ещё одним действенным методом излечения агрессивных опухолей считается высокодозная химиотерапия с последующей пересадкой кроветворных стволовых клеток.
Прогноз
Лимфома – раковое заболевание, делать прогноз дальнейшего развития врачи не спешат, исходя из этических соображений. Отдельная ситуация неизменно индивидуальна. Высокий коэффициент выздоровления показывали пациенты, которые обнаружили заболевание на раннем этапе. Приведенное условие повышает вероятность выживаемости до 90%. По этой причине крайне важно найти грамотного врача-онколога, который поможет установить заболевание в короткий срок.
Опухоль маргинальной зоны – редкое проявление лимфатического заболевания, и в большинстве поддается лечению в полной мере, что повышает шансы пациента на выздоровление. Главное – не впадать в ступор, услышав страшный диагноз. Лучше обратиться к нескольким докторам, что позволит сопоставить полученную информацию и точки зрения других специалистов. Это поможет выбрать прогрессивный путь лечения.
Выберите город, желаемую дату, нажмите кнопку “найти” и запишитесь на приём без очереди:
Источник