Воспаление лимфоузлов при раке пищевода

Раком лимфоузлов в народе называют лимфомы — злокачественные опухоли лимфатической системы.
Далее в статье под термином «рак лимфоузлов» мы будем рассматривать лимфомы. Несмотря на свою злокачественность, они не являются на самом деле раком, и именно для данной группы заболеваний характерно первичное поражение лимфатических узлов.
Причины рака лимфоузов
До сих пор до конца не ясно, почему возникает рак лимфоузлов. На сегодняшний день известно, что у таких больных имеются определенные мутации, при которых начинается бесконтрольный рост и размножение лимфоцитов — клеток иммунной системы. Хотя есть множество людей, у которых такие мутации обнаружены, но у них никогда не развивается рак лимфоузлов. Очевидно, должны быть какие-то дополнительные причины.
Установлено, что риск развития лимфом увеличивается при наличии следующих факторов риска:
- Иммунодефицитные состояния, причем как врожденные, так и приобретенные. Из врожденных иммунодефицитов отмечают синдром Вискота-Олдрича, Луи-Бара и др. Приобретенные иммунодефициты возникают при СПИДе, лечение цитостатиками и высокими дозами глюкокортикостероидов. Искусственный иммунодефицит создается после трансплантации органов, чтобы не было реакции отторжения.
- Некоторые вирусные инфекции, например вирус Эпштейна-Барр, который вызывает такое распространенное среди детей заболевание как мононуклеоз, тот же ВИЧ, вирус гепатита С и Т-лимфотропный вирус.
- Воздействие промышленных и бытовых канцерогенов, в том числе гербициды, инсектициды и др.
- Некоторые аутоиммунные патологии. Например, ревматоидный артрит, системная красная волчанка и др.
- Воздействие ионизирующего излучения. Большое количество заболеваний раком лимфатической системы отмечалось у ликвидаторов последствий катастрофы на ЧАЭС и после бомбардировки Хиросимы и Нагасаки. В настоящее время одним из факторов риска является получение лучевой терапии по поводу других злокачественных новообразований.
Симптомы рака лимфоузлов
Симптомы рака лимфатической системы весьма разнообразны, но все их можно объединить в три большие группы:
- Увеличение лимфатических узлов, или лимфаденопатия. Лимфоузлы увеличиваются постепенно и безболезненно. Если они располагаются близко к поверхности кожи, например, в области шеи, в подмышечной впадине или в паху, они легко визуализируются или пальпируются. Нередко пациенты сами обращаются к врачу, обнаружив у себя такую проблему. Если заболевание начинается с поражения внутренних лимфоузлов, могут быть симптомы, связанные со сдавлением внутренних органов, например, боли, кашель и др. Однако эти признаки появляются, когда рак достигает достаточно большого размера, чтобы вызвать компрессию органов.
- В-симптомы. Это триада признаков — стойкое повышение температуры, не связанное с инфекцией, ночные поты и снижение веса. Наличие В-симптомов при раке лимфатической системы имеет большое значение для определения стадии заболевания и влияет на выбор метода лечения.
- Симптомы, которые развиваются, когда рак переходит с лимфоузлов на внутренние органы. Здесь симптоматика может быть самой разнообразной. Часто поражаются оболочки головного мозга, кости, селезенка. Соответственно, возникают неврологические проявления (боли в голове, рвота, нарушение зрения), боли в костях, снижение мозгового кроветворения и др.
Классификация рака лимфоузлов
Лимфомы делятся на две большие группы — ходжкинские и неходжкинские. Отличить один вид от другого можно только с помощью специального лабораторного обследования.
Ходжкинская лимфома названа в честь врача, который впервые описал ее и предложил выделить это заболевание в отдельную группу. Основным диагностическим критерием для постановки такого диагноза служит обнаружение при морфологическом исследовании лимфоузла клеток Березовского-Штернберга.
Второй вид рака лимфоузлов — это неходжкинские лимфомы. Это очень обширная группа заболеваний, имеющая сложную классификацию. В зависимости от пораженного пула клеток, выделяют В-клеточные лимфомы, которые развиваются из В-лимфоцитов, и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов (лимфоцитов тимуса или вилочковой железы). Каждая из этих групп делится на подгруппы.
Также в зависимости от быстроты течения выделяют индолентные, агрессивные и высокоагрессивные формы. Индолентные формы рака лимфоузлов протекают медленно и относительно благоприятно. При отсутствии лечения, средняя продолжительность жизни составляет 7-10 лет. Однако радикального излечения в этом случае добиться сложно — опухоль склонна к многократному рецидивированию, даже после высокодозной химиотерапии и трансплантации стволовых клеток. Агрессивные и высокоагрессивные лимфомы при отсутствии лечения приводят к гибели больного в течение 1-2 лет. Однако при применении терапии, есть высокие шансы на полное выздоровление.
Стадии рака лимфоузлов
Стадия рака лимфоузлов определяется исходя из клинической картины и распространенности опухолевого поражения. Для этого используется классификация Ann Arbor:
1 стадия — поражены лимфоузлы только одной лимфатической зоны.
2 стадия — поражены лимфоузлы 2 и более зон по одну сторону диафрагмы.
3 стадия — поражены лимфоузлы по обе стороны диафрагмы.
4 стадия — рак выходит за пределы лимфатической системы и поражает другие органы и ткани, например, печень, костный мозг.
Эта классификация дополняется модификацией Cotswold:
- А — В-симптомы отсутствуют.
- В — имеется хотя бы 1 В-симптом.
- Е — обнаруживаются очаги внеузлового поражения.
- S — имеется поражение селезенки.
- X — массивное раковое поражение тканей и внутренних органов.
Диагностика рака лимфоузлов
В рамках диагностики рака лимфатической системы требуется комплексный подход, который направлен на подтверждение диагноза и на определение его стадии.
Диагноз выставляется только после патоморфологического исследования фрагмента пораженного лимфоузла. С этой целью необходимо произвести биопсию. Полученный материал заливают парафином и делают из него препараты, нарезая опухоль тонким слоем, чтобы ее можно было исследовать под микроскопом. Также применяют дополнительные лабораторные методы диагностики, например, иммуногистохимическое окрашивание, молекулярно-генетические тесты и др.
Для определения стадии заболевания используют лучевые методы диагностики:
- ПЭТ-КТ.
- КТ.
- МРТ.
- УЗИ.
- Сцинтиграфию.
С их помощью визуализируют пораженные лимфоузлы и внелимфатические очаги.
Лечение рака лимфатической системы
Лечение рака лимфоузлов будет зависеть от гистологического варианта опухоли, стадии заболевания, возраста больного и его общего состояния. Для каждого вида лимфом разработаны свои протоколы лечения с учетом перечисленных факторов. В целом используются следующие методы:
- Химиотерапия.
- Лучевая терапия.
- Хирургическое вмешательство.
- Таргетная терапия.
- Другие методы лечения.
Химиотерапия
Химиотерапия является основным методом лечения подавляющего большинства видов рака лимфатической системы. Лечение состоит из нескольких блоков, например, индукции ремиссии, консолидации ремиссии и поддерживающей терапии. В ряде случаев, когда опухоль очень агрессивна, или имеются рецидивы, применяется высокодозная полихимиотерапия с последующей трансплантацией стволовых клеток.
Химиопрепараты могут вводиться системно (перорально или внутривенно) или локально, в частности в спинномозговой канал. Это необходимо в случаях, когда есть высокий риск поражения оболочек головного и спинного мозга.
Лучевая терапия
Как самостоятельный метод лечения рака лимфатической системы, лучевая терапия применяется редко, например, при локализованных поражениях относительно доброкачественных лимфом.
Также лучевая терапия используется в качестве паллиативного лечения для уменьшения симптомов заболевания. Например, для купирования костных болей, уменьшения объема опухолевой массы при компрессии внутренних органов и др.
Хирургическое лечение
Хирургические вмешательства при раке лимфоузлов выполняются с паллиативной целью, для устранения жизнеугрожающих состояний. Например, при перфорации органов ЖКТ, при развитии механической желтухи и др. Как основной метод лечения, хирургия используется при изолированном поражении внутренних органов, например, желудочно-кишечного тракта, но в этом случае все равно необходимо назначение химиотерапии.
Другие методы лечения
В схемы лечения многих видов лимфом включено применение таргетных препаратов, иммунотерапии, моноклональных антител и др. Такие методы позволяют добиться ремиссии у большего количества пациентов, улучшают результаты лечения при развитии рецидивов и увеличивают общую продолжительность жизни.
Возможные осложнения
При раке лимфоузлов можно ожидать следующие виды осложнений:
- Сдавление опухолевыми массами внутренних органов с развитием соответствующей симптоматики. В ряде случаев оно может носить жизнеугрожающее состояние. Например, увеличенные медиастинальные лимфоузлы могут приводить к компрессии пищевода или крупных кровеносных сосудов данной области. Увеличенные внутрибрюшные и забрюшинные лимфоузлы могут сдавливать кишечник, мочеточники или желчевыводящие протоки с развитием таких серьезных осложнений как кишечная непроходимость, острая задержка мочи, механическая желтуха.
- Если опухоль прорастает стенки кишечника или желудка, может произойти перфорация органа с выходом его содержимого в брюшную полость. Это неизбежно приводит к развитию перитонита.
- Еще одним серьезным осложнением рака лимфоузлов является глубокий иммунодефицит, который приводит к развитию смертельно опасных инфекций.
- Агрессивные виды лимфом склонны к быстрому распространению с вовлечением в процесс костного мозга, головного и спинного мозга. Это приводит к нарушению кроветворения, которое провоцирует развитие тяжелых анемий и тромбоцитопений с кровотечениями. Помимо этого, еще больше усугубляется иммунодефицит. При вовлечении в процесс центральной нервной системы, могут отмечаться судороги, потеря сознания, парезы, параличи и другая неврологическая симптоматика.
Прогноз
Прогноз рака лимфоузлов зависит от многих факторов. Ключевыми моментами здесь является:
- Вид лимфомы.
- Распространенность процесса.
- Возраст пациента.
- Общее состояние пациента на момент постановки диагноза.
- Возможность проведения радикального лечения.
В целом при лечении лимфом 1-2 стадии удается добиться полной 5-летней ремиссии более чем в 80% случаев. Неблагоприятными прогностическими признаками является: возраст старше 60 лет, вовлечение в процесс косного мозга и наличие внелимфатических очагов поражения.
Профилактика
В рамках профилактики рекомендуется избегать воздействия факторов риска, вызывающих рак лимфоузлов, если это возможно. Лицам, которые относятся к группе риска, рекомендуется проходить регулярные медицинские обследования.
Источник
Дифференциация лимфом пищевода. Воспалительно-деструктивные заболевания пищевода
Злокачественные лимфомы пищевода трудно дифференцировать от его ракового поражения. Однако при лимфогранулематозе, ретикуло- и лимфосаркоме пищевода отмечаются более значительное, чем при раке, и симметричное расширение срединной тени за счет увеличенных лимфатических узлов средостения, большая протяженность поражения и отсутствие значительного сужения пищевода, а также наличие больших и глубоких изъязвлений, приводящих к развитию перфораций и свищей [Каган Е. М., 1968; Тихонова Л. П., 1972; Viala et al., 1961, и др.].
Несмотря на значительную протяженность поражения, эластичность стенок и перистальтика при злокачественных лимфомах сохраняются, а выраженное супрастенотическое расширение пищевода отсутствует. Рентгенологическая картина в процессе исследования меняется. При этом аналогичные изменения могут выявляться одновременно и в других отделах желудочно-кишечного тракта, а также в лимфатических узлах средостения или других областей. При отсутствии противопоказаний окончательный диагноз ставится после гистологического исследования материала, полученного во время эзофагоскопии.
Если же процесс с увеличенных медиастинальных лимфатических узлов на пищевод не переходит, то при рентгенологическом исследовании определяются смещение и сужение просвета органа на ограниченном участке, соответствующем параэзофагеальному компоненту, без нарушения эластичности, перистальтики и рельефа слизистой оболочки.
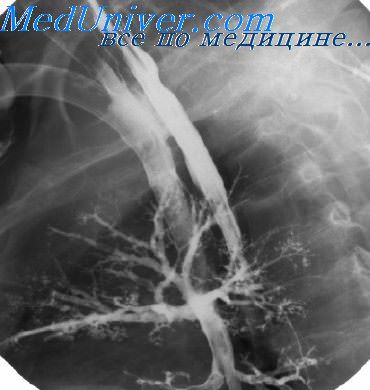
Воспалительно-деструктивные заболевания пищевода
Установив соответствующую общепатологическую группу, приступают к клинико-рентгенологическому определению конкретной болезни, входящей в данную группу (внутригрупповая дифференциальная диагностика).
В этой группе заболеваний дифференцируют неспецифические (эзофагит, дивертикулит) и специфические (туберкулез, сифилис) поражения пищевода, а также деструктивные (эрозия, язва) процессы, которые могут сочетаться с воспалительными (сопутствующий эзофагит) или Рубцовыми (спаечными) изменениями органа. Клинико-рентгенологические особенности этих заболеваний и некоторых их осложнений приводятся ниже.
Эзофагит встречается часто, обычно развивается в дистальной трети пищевода. Различают острый и хронический эзофагит, а также рефлюкс-эзофагит (пептический эзофагит), связанный с недостаточностью функции пищеводно-желудочного перехода и забрасыванием кислого желудочного содержимого в пищевод (желудочно-пищеводный рефлюкс). Обычно острый эзофагит вызывается действием на слизистую оболочку пищевода повреждающих факторов— горячей или раздражающей пищи, кислот или щелочей, инородных тел и др. Встречается также при некоторых острых инфекционных болезнях и аллергических состояниях.
Сопровождается ощущением постоянного жжения за грудиной, болями при глотаний и по ходу пищевода, резко усиливающимися во время прохождения пищи.
Рентгенологически острый эзофагит проявляется отеком складок слизистой оболочки и скоплением комков слизи на ее поверхности, повышением тонуса (спазм) и нарушением моторной функции пищевода. При остром эрозивном эзофагите иногда можно обнаружить округлой формы возвышения с плоским депо бария в центре. Проявления острого эзофагита особенно хорошо видны во время эзофагоскопии.
– Также рекомендуем “Хронический эзофагит. Признаки рефлюкс-эзофагита”
Оглавление темы “Диагностика патологии пищевода”:
1. Патологический процесс в просвете пищевода. Патологический процесс стенки пищевода
2. Воспалительно-деструктивные процессы в пищеводе. Деструкция стенки пищевода
3. Рубцовые процессы в пищеводе. Вторичные деформации и сужения пищевода
4. Дифференциация сужений пищевода. Опухоли пищевода
5. Варикоз вен пищевода. Злокачественное поражение пищевода
6. Изъязвление опухолей пищевода. Злокачественные лимфомы пищевода
7. Дифференциация лимфом пищевода. Воспалительно-деструктивные заболевания пищевода
8. Хронический эзофагит. Признаки рефлюкс-эзофагита
9. Микозы пищевода. Сифилис пищевода
10. Пептическая язва пищевода. Диагностика и осложнения язвы пищевода
Источник
Раком пищевода называют злокачественные опухоли, которые развиваются из клеток слизистой оболочки пищевода. В настоящее время он занимает шестое место в мире среди причин смертности от онкологических заболеваний. В России распространенность патологии наиболее высока в южных регионах. Мужчины болеют в 3–4 раза чаще, чем женщины. Средний возраст пациентов – 67 лет.

Наш эксперт в этой сфере:
Торако-абдоминальный хирург, онколог, заведующий отделением хирургии
Позвонить врачу
Гистологические типы рака пищевода
Гистологический тип рака определяют в зависимости от того, из каких клеток развилась злокачественная опухоль, как она выглядит под микроскопом. Выделяют два гистологических типа рака пищевода:
- Плоскоклеточный рак развивается из многослойного плоского эпителия. Чаще всего такие опухоли встречаются в верхних отделах пищевода.
- Аденокарцинома – злокачественная опухоль из железистых клеток, продуцирующих слизь. Обычно она находится в нижней трети органа или на границе с желудком. Развитию аденокарциномы предшествует замещение плоскоклеточного эпителия железистым – это состояние называется пищеводом Барретта.
В редких случаях в пищеводе встречаются другие типы злокачественных опухолей: лимфомы, саркомы, меланомы.

Причины и факторы риска
Непосредственные причины развития рака пищевода, как и других злокачественных опухолей, неизвестны. Опухоль возникает из-за того, что в клетках происходят некоторые мутации, из-за которых они начинают бесконтрольно размножаться.
Изучены некоторые факторы риска, которые повышают вероятность развития рака пищевода. В большинстве своем они заключаются в воздействии на слизистую оболочку агрессивных, повреждающих, канцерогенных веществ:
- Курение. У человека, который выкуривает по пачке сигарет ежедневно, вдвое повышается риск развития аденокарциномы пищевода. Причем, если бросить курить, он не снизится. Связь между курением и плоскоклеточным раком еще сильнее, но после отказа от вредной привычки риск снижается.
- Употребление алкоголя. Здесь тоже прослеживается прямая зависимость: чем больше алкоголя потребляет человек, тем выше вероятность того, что у него разовьется рак пищевода. Сильнее всего повышен риск в отношении плоскоклеточного рака.
- Одновременное употребление и курение алкоголя еще сильнее повышает риски.
- Привычки питания. Развитию рака пищевода способствует рацион, основу которого составляет красное мясо, продукты с высоким содержанием нитрозаминов (мясо, рыба, пиво, молочные продукты), пища, приготовленная методом жарки, копчения. Овощи и фрукты, напротив, снижают риски.
- Дефицит в рационе некоторых микроэлементов: селена, цинка, фолиевой кислоты.
- Горячие напитки. При регулярном воздействии на слизистую оболочку пищевода высокими температурами повышается риск плоскоклеточного рака. Например, во время одного исследования китайские ученые обнаружили, что люди, которые каждый день пьют горячий чай и употребляют более 15 г алкоголя, болеют раком пищевода в пять раз чаще.
- Химические ожоги пищевода. Чаще всего возникают у детей и у людей, злоупотребляющих спиртным. Бывают случаи, когда человек по ошибке выпивает что-то из бытовой химии.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – состояние, при котором содержимое желудка забрасывается обратно в пищевод. Эта патология распространена среди тучных людей. ГЭРБ – важный фактор риска аденокарциномы пищевода.
- Пищевод Барретта – прямое следствие гастроэзофагеального рефлюкса. Из-за постоянного раздражения соляной кислотой слизистая оболочка в нижней части пищевода претерпевает изменения: многослойный плоский эпителий замещается железистым. Это предраковое состояние.
- Ахалазия кардии – состояние, при котором сфинктер – мышечный жом на границе между пищеводом и желудком – недостаточно расслабляется. В итоге пища скапливается в нижнем отделе пищевода, растягивает его. Со временем это может привести к раку.
- Тилоз – редкое генетическое заболевание, при котором происходит избыточный рост верхнего слоя кожи на ладонях и подошвах, а также нарушается развитие клеток плоскоклеточного эпителия, и на слизистой оболочке пищевода возникают разрастания. Из-за этого риск рака повышается в 5–10 раз.
- Синдром Пламмера-Винсона – редкое заболевание, при котором возникают сужения в пищеводе, развивается анемия, ногти становятся ломкими, иногда увеличивается щитовидная железа или селезенка. Пища постоянно задерживается в пищеводе и раздражает слизистую оболочку. У каждого десятого больного развивается плоскоклеточный рак пищевода.
Классификация по стадиям
Стадию злокачественных опухолей пищевода определяют, основываясь на общепринятой международной классификации TNM.
Буквой T обозначают размеры и распространение первичной опухоли:
- Tis – «рак на месте», новообразование, которое находится в самом верхнем слое слизистой оболочки.
- T1 – опухоль, которая прорастает глубже, но не достигает мышечного слоя стенки пищевода.
- T2 – опухоль, которая прорастает в мышечный слой.
- T3 – опухоль прорастает во внешнюю оболочку органа (адвентицию).
- T4 – опухоль, которая прорастает в соседние органы: в брюшину, плевру, околосердечную сумку (перикард), диафрагму (T4a) или в трахею, позвонки, аорту (T4b).
Буквой N обозначают очаги в регионарных лимфоузлах: N0 – очагов в лимфоузлах нет, N1 – поражены 1–2 лимфоузла, N2 – 3–6 лимфоузлов, N3 – 7 лимфоузлов и более.
M – наличие отдаленных метастазов. M0 – вторичных очагов нет. M1 – обнаружены отдаленные метастазы.
В зависимости от значений T, N и M, выделяют пять стадий рака пищевода, с 0 по IV (некоторые из них делятся на подстадии). В упрощенном виде классификация выглядит следующим образом:
- Стадия 0: «рак на месте» (Tis).
- Стадия I: опухоль, которая не прорастает за пределы пищевода, нет очагов в регионарных лимфоузлах и отдаленных метастазов.
- Стадия II: опухоль, которая не прорастает за пределы пищевода, могут быть поражены 1–2 регионарных лимфоузла.
- Стадия III: опухоль прорастает в соседние органы и/или распространяется в большее число лимфатических узлов.
- Стадия IV: имеются отдаленные метастазы, вне зависимости от значений T и N.
На практике для врача в первую очередь важно понимать, можно ли удалить злокачественную опухоль хирургически. В зависимости от этого рак пищевода делят на резектабельный и неоперабельный. Рак 0, I и II стадии обычно является резектабельным. Опухоли III стадии резектабельны в случае, если они не прорастают в трахею, позвоночник, аорту и другие важные органы. Рак IV стадии неоперабельный.
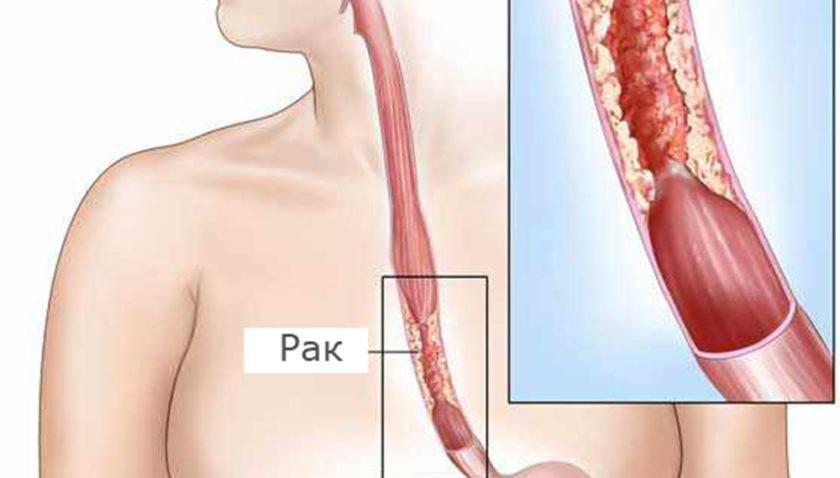
Симптомы рака пищевода
Самый распространенный симптом рака пищевода – расстройство глотания (дисфагия). Больной чувствует, как еда «застревает», ему может казаться, что он из-за этого задыхается. Постепенно симптомы нарастают. Человек неосознанно начинает менять свой рацион, отказывается от мяса, хлеба, потому что их сложно глотать, со временем может совсем перейти на жидкую пищу. По мере того как опухоль растет, становится сложно глотать даже воду.
Некоторые больные испытывают боль, чувство жжения, давления в груди. Эти симптомы возникают через несколько секунд после проглатывания пищи. Иногда становится болезненным глотание. Возможны такие симптомы, как тошнота и рвота, охриплость голоса, хронический упорный кашель, икота.
При развитии кровотечения в рвотных массах появляются примеси крови. Кровь проходит по пищеварительному тракту, подвергается действию соляной кислоты в желудке, из-за этого стул приобретает черный цвет, становится похожим на деготь (мелена).
По мере того как опухоль растет и распространяется в организме, пациент начинает постоянно испытывать слабость, усталость, теряет вес без видимой причины. Метастазы в костях проявляются в виде мучительных болей.
Методы диагностики
При подозрении на рак пищевода проводят эндоскопическое исследование – эзофагогастроскопию. Во время этой процедуры врач осматривает слизистую оболочку пищевода, обнаруживает злокачественную опухоль и может провести некоторые дополнительные манипуляции:
- Биопсия: с помощью специального инструмента получают фрагмент опухолевой ткани и отправляют ее в лабораторию для цитологического, гистологического исследования.
- ЭндоУЗИ: миниатюрный ультразвуковой датчик может быть расположен прямо на конце эндоскопа. Это помогает оценить, насколько сильно опухоль распространилась в окружающие структуры.
- Через эндоскоп под контролем УЗИ можно провести с помощью специальной иглы биопсию лимфатических узлов.
Если опухоль находится в верхней части пищевода, целесообразно провести бронхоскопию. Это исследование помогает оценить, вовлечена ли в процесс трахея.
Применяют различные методы визуализации:
- Рентгенография пищевода с барием. Перед исследованием пациенту дают выпить раствор рентгеноконтрастного вещества. Нередко именно с этого метода начинают обследование, если пациент обращается с жалобой на затруднение глотания. Рентгенография с барием помогает выявить участки стеноза, серьезное осложнение рака пищевода – трахеопищеводные свищи.
- Компьютерную томографию также чаще всего выполняют с контрастированием. Данный метод диагностики помогает оценить распространение рака в окружающие ткани, регионарные лимфатические узлы.
- МРТ часто применяют при подозрении на метастазы в головном и спинном мозге. Исследование проводят с внутривенным контрастированием гадолинием.
- Позитронно-эмиссионная томография в современной онкологии является золотым стандартом в диагностике отдаленных метастазов.
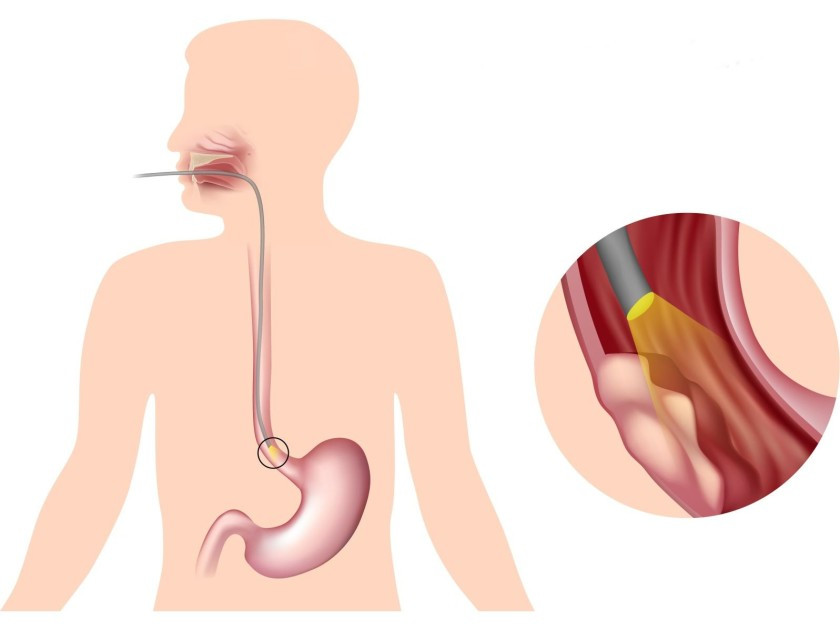
Скрининг: можно ли выявить рак пищевода на ранних стадиях?
Скрининг в настоящее время рекомендован только при высоком риске развития злокачественной опухоли пищевода, например, пациентам с пищеводом Барретта. Проводят периодические эндоскопические исследования, по показаниям может быть проведена биопсия.
При пищеводе Барретта в ряде случаев рекомендовано профилактическое лечение, когда имеется очень высокий риск озлокачествления. Проводят резекцию пищевода, эндоскопическую резекцию слизистой оболочки, радиочастотную аблацию, фотодинамическую терапию.
Лечение рака пищевода
Основной фактор, который определяет лечебную тактику при раке пищевода – стадия. Кроме того, врач учитывает общее состояние здоровья пациента и некоторые другие условия.
Хирургическое лечение
Радикальное (направленное на полное удаление злокачественной опухоли) хирургическое лечение возможно при резектабельном раке пищевода – на I, II и в ряде случаев на III стадии. Проводят эзофагэктомию – удаление части пищевода.
Если опухоль локализуется в нижней части органа, то удаляют пораженный участок, отступая вверх на 7–10 см, а также часть желудка. Оставшиеся части пищевода и желудка сшивают. При локализации новообразования в верхней или средней трети удаляют большую часть пищевода с захватом вышележащего участка, и соединяют оставшуюся часть с желудком. При этом желудок подтягивают вверх, так, чтобы он частично располагался над диафрагмой и замещал недостающий отрезок пищевода.
Если пищевод приходится удалять на большом протяжении, на его место может быть перемещена часть кишки.
Операцию можно провести разными способами:
- Трансторакально: через разрезы на животе и грудной клетке.
- Трансхиатально: через разрезы на животе и шее.
- Иногда хирургическое вмешательство выполняют через разрезы на грудной клетке, шее и животе.
- При небольших опухолях возможна миниинвазивная эзофагэктомия.
Во всех случаях показано удаление близлежащих лимфатических узлов. Проводят их биопсию. Если в лимфоузлах обнаружены опухолевые клетки, это говорит о том, что опухолевая ткань могла еще остаться в организме. Операцию дополняют лучевой терапией, химиотерапией.
Эзофагэктомия – серьезное и сложное хирургическое вмешательство. К сожалению, не все пациенты с резектабельным раком пищевода могут его перенести по состоянию здоровья.
Химиотерапия
Химиопрепараты при злокачественных опухолях пищевода могут быть назначены до хирургического лечения (неоадъювантная химиотерапия), после него (адъювантная химиотерапия) или в качестве самостоятельного метода лечения при распространенном неоперабельном раке. Зачастую химиотерапию сочетают с лучевой терапией. Такую терапию называют химиолучевой.
Отзывы наших пациентов
Пациент поступил с заболеванием мочевого пузыря. За время госпитализации проведена цистоскопия с биопсией опухолевого материала. По результатам обследования разработана тактика лечения и проведён курс химиотерапии. Состояние пациента улучшилось. Он выписан домой.
читать дальше
Оксана Александровна проходит курсы химиотерапии. Она отмечает высокий уровень сервиса и профессионализма врачей. Особую благодарность пациентка выражает своему лечащему врачу и медсестре, производящей инъекции лекарственных препаратов. Как отмечает Оксана Александровна, за время лечения у неё сложились с ними дружеские отношения.
читать дальше
Пациентка госпитализирована с заболеванием шейки матки IV стадии. Обследование показало признаки распада опухоли. Проведено хирургическое лечение, призванное купировать последствия данного процесса и подготовить пациентку к дальнейшему лечению. На первом этапе удалена первичная опухоль, выполнена двухсторонняя нефростомия. На втором этапе установлена сигмостома, а также произведены сонация и дренирование брюшной полости. Цели госпитализации достигнуты. Созданы благоприятные условия для дальнейшего лечения…
читать дальше
Пациентка поступила в клинику «Медицина 24/7» для проведения химиотерапии. Она выражает благодарность своему лечащему врачу и всему персоналу. Пациентка отмечает, что здесь помогают в самых трудных ситуациях.
читать дальше
Пациентка обратилась в клинику «Медицина 24/7» с неверифицированным образованием в легком. За время госпитализации проведено комплексное обследование, взята биопсия. Диагноз верифицирован. Проведён первый курс химиотерапии.
читать дальше
Своё здоровье пациентка доверила врачам клиники «Медицина 24/7» в 2018 году. В течение всего этого времени наш персонал приносит ей исключительно положительные впечатления. Пациентка отмечает, что доктора здесь понимают своих пациентов, могут им объяснить все детали лечения. Она чувствует к ним доверие. Это является одним из факторов успешного лечения.
читать дальше
Многие пациенты не получают специфического лечения онкологического заболевания вследствие общего состояния здоровья. Врачи клиники «Медицина 24/7» способны решать подобную проблему. Такой пример перед нами. Пациент поступил с заболеванием поджелудочной железы в септическом состоянии. При обследовании выявлена дисфункция ранее установленных стентов. Диагноз по основному заболеванию поставлен семь месяцев назад, но вследствие своего состояния специфического лечения пациент…
читать дальше
Лучевая терапия
Лучевую терапию зачастую сочетают с химиотерапией и хирургическим лечением. Она также может быть назначена до, после операции или на поздних стадиях в качестве основного метода лечения.
Помимо облучения из внешних источников, может быть проведена брахитерапия – процедура, во время которой миниатюрный источник излучения на некоторое время помещают непосредственно рядом с опухолью. Обычно этот метод применяют на поздних стадиях для того, чтобы облегчить глотание.
Таргетная терапия
Таргетные препараты – современный класс лекарственных средств, направленных против определенных молекул-мишеней в опухолевых клетках. При неоперабельном раке пищевода применяются два таргетных препарата:
- Трастузумаб (Герцептин) блокирует HER2 – белок-рецептор, который находится на поверхности раковых клеток и способствует их быстрому размножению. Препарат вводят внутривенно один раз в 3 недели, обычно в сочетании с химиопрепаратами.
- Рамуцирумаб (Цирамза) блокирует VEGF – молекулу, с помощью которой раковые клетки стимулируют рост новых кровеносных сосудов. Вводится внутривенно раз в две недели.
Для того чтобы таргетные препараты могли оказать свое действие, в раковых клетках должны присутствовать соответствующие молекулы-мишени. Для того чтобы это проверить, проводят биопсию и направляют материал на молекулярно-генетический анализ.
Иммунотерапия
Иммунопрепараты помогают иммунной системе распознавать и уничтожать опухолевые клетки. При раке пищевода в ряде случаев применяют иммунопрепарат пембролизумаб (Кейтруда) из группы ингибиторов контрольных точек. Он блокирует белок PD-1, который подавляет иммунный ответ. Таким образом, иммунная система активируется и начинает атаковать опухолевую ткань.
Пембролизумаб назначают после того, как было испробовано, как минимум, две схемы лечения другими противоопухолевыми препаратами. Кейтруду вводят внутривенно раз в три недели. Это помогает замедлить рост опухоли или уменьшить ее размеры.
Оставьте свой номер телефона
мы обязательно вам перезвоним
Прогноз выживаемости
Прогноз при раке пищевода зависит от стадии. Пятилетняя выживаемость (доля пациентов, оставшихся в живых в течение 5 лет после постановки диагноза) на разных стадиях составляет:
- Опухоль, ограниченная стенкой пищевода: 45%.
- Опухоль, которая проросла в соседние ткани или распространилась в лимфатические узлы: 24%.
- Рак с метастазами: 5%.
При неоперабельном раке на поздних стадиях вылечить пациента невозможно, но врачи могут продлить его жизнь, улучшить общее состояние, избавить от мучительных симптомов. Клиника Медицина 24/7 принимает пациентов со злокачественными опухолями на разных стадиях. Наши врачи знают, как вам помочь. Запишитесь на консультацию по телефону: +7 (495) 230-00-01.
Материал подготовлен врачом-онкологом, торако-абдоминальным хирургом, заведующим отделением хирургии клиники «Медицина 24/7» Коротаевым Александром Валерьевичем.
Источник