Воспаление лимфоузлов при панариции

 Лимфатический панариций – это острое гнойное заболевание пальцев и кисти, которое распространяется по лимфатическим сосудам и окружающим их тканям, т. е. в коже и прилежащих слоях подкожной клетчатки. Инфекция лимфатической системы часто наблюдается при многих нагноительных процессах пальцев и кисти как их осложнение. Она ликвидируется сразу же после устранения местного очага.
Лимфатический панариций – это острое гнойное заболевание пальцев и кисти, которое распространяется по лимфатическим сосудам и окружающим их тканям, т. е. в коже и прилежащих слоях подкожной клетчатки. Инфекция лимфатической системы часто наблюдается при многих нагноительных процессах пальцев и кисти как их осложнение. Она ликвидируется сразу же после устранения местного очага.
Для обозначения одновременного поражения лимфатических сосудов и узлов пользуются термином «лимфангит». На верхней конечности встречаются два типа лимфангита – поверхностный и глубокий.
Причины возникновения
Причиной возникновения лимфатического панариция обычно бывают мелкие повреждения пальцев, уколы острыми предметами, занозы, царапины, на которые больные по большей части не обратили внимания. Значительно реже входными воротами являются резаные и ушибленные ранки пальцев и кисти, из которых развивается инфекция лимфатической системы.
Все виды патогенных микроорганизмов могут встречаться при инфекции лимфатической системы, но в подавляющем числе случаев находят гемолитический стрептококк. При стафилококковой инфекции также находят преимущественно гемолитические штаммы золотистого стафилококка, которые иногда не менее вирулентны, чем стрептококк.
Симптомы и диагностика
В начальной стадии лимфатического панариция некоторое время процесс почти всегда локализуется в лимфатических капиллярах и мелких сосудах, указывающих на распространение по поверхностной сети лимфатической системы.
Начало болезни проявляется общим недомоганием, ощущением холода, которое иногда сменяется потрясающим ознобом. Температура тела быстро поднимается до 39-40°С, пульс становится частым, но хорошего наполнения. Количество лейкоцитов резко повышается.
Обычно местные проявления бывают так незначительны, что на них не обращают внимания и в первые часы считают, что у больного общая инфекция. Только на другой день могут появиться отечность и краснота на пальце, а также припухлость в подмышечной впадине, которые дают возможность правильно диагностировать лимфатический панариций. Иногда краснота на пальце сопровождается появлением красных полос, идущих через кисть и предплечье; полосы при ощупывании очень мягкие. Краснота и отечность распространяются по всему пальцу и переходят на тыл кисти. Краснота не имеет резких границ и постепенно теряется в коже нормального цвета. Отечность никогда не достигает стадии напряжения. Спонтанная боль, нерезко выраженная, и пульсирующая боль никогда не наблюдаются. Активные и пассивные движения в пальцах и кисти сохраняются и совершаются без боли; они только слегка ограничены из-за отека. Давление по ходу сухожильного влагалища, на срединное ладонное пространство и пространство тенар безболезненно.
Глубокий лимфатический панариций возникает обычно как осложнение воспалительного процесса, раз вившегося в глубине, например, костного панариция. Все общие признаки инфекции более выражены, чем при поверхностном лимфангите. Красные полосы могут отсутствовать. Самым ярким признаком глубокого лимфатического панариция является быстро нарастающий отек кисти и предплечья, распространяющийся даже на плечо.
Описанные симптомы лимфатического панариция позволяют поставить правильный диагноз и исключить подкожный или костный панариции. Ошибка в диагнозе может быть роковой и стоить больному жизни.
При распознавании инфекции лимфатической системы должно быть назначено консервативное лечение. Ошибочный диагноз поведет к разрезу, вредному и опасному. При остром лимфатическом панариции всякое хирургическое вмешательство может стать роковым и быстро привести к летальному исходу.
Клиническая классификация
По клиническому течению, воспаления лимфатической системы принято разделять на пять групп в зависимости от тяжести течения:
1) простой острый лимфангит;
2) острый лимфангит с небольшими местными проявлениями;
3) острый лимфангит с тяжелыми местными осложнениями;
4) острый лимфангит с системными поражениями;
5) молниеносный лимфангит без всякого проявления на месте инфекции.
Первая и вторая группы имеют почти одинаковое течение. Разница заключается в том, что при первой группе все явления спустя 3-4 дня претерпевают полное обратное развитие, а при второй группе на месте очага образуется локализованное нагноение.
При воспалениях третьей группы местные и общие явления продолжают нарастать. Краснота не в виде полос, а сплошным разлитым полем распространяется в проксимальном направлении, причем не яркая, а с легким цианотическим оттенком. Вся верхняя конечность является отечной. На тыле предплечья и кисти могут возникать участки приподнятого эпидермиса. Эту форму называют флегмонозным лимфангитом. Процесс распространяется не только по плоскости в проксимальном направлении, но и в более глубокие ткани.
Посев крови при этой форме остается стерильным. Присутствие микробов в крови и образование метастатических абсцессов в легких и других органах наблюдаются при воспалении четвертой группы – септическом лимфангите.
В наиболее тяжелых случаях – при молниеносном лимфангите, местных объективных проявлений нет. Смертельный исход наступает быстро, в течение 2-го или 3-го дня болезни.
Лечение
Лечение лимфатического панариция состоит в как можно раннем применении массивных доз антибиотиков. Внутривенное ретроградное введение 200 тысяч ЕД дополняется внутримышечными инъекциями каждые 3 часа по 50 тысяч ЕД. Два раза в день производят инъекции стрептомицина по 250 тысяч ЕД. Одновременно обязательно применяются сульфаниламиды.
Необходимо стремиться к повышению защитных сил организма, к полному удалению токсинов, что лучше всего достигается повышением диуреза. Для этого 2 раза в день назначают капельные клизмы 2,5% раствора глюкозы и белого стрептоцида. Необходимо применять легкие слабительные, регулирующие стул.
Для местного лечения лимфатического панариция назначают процедуры, способствующие преодолению инфекции и локализации процесса. Самым важным является создание полноценного покоя для всей верхней конечности в возвышенном положении, для чего применяется специальная деревянная подставка. Возвышенное положение руки ведет к улучшению лимфооттока.
Положительный эффект оказывают повязки с горячим 3% раствором борной кислоты или физиологическим раствором, ведущими к усилению гиперемии. Повязку следует покрыть клеенкой, укрепить бинтами и под клеенку несколько раз в день по двум резиновым трубочкам, введенным заранее, подливать горячий раствор. Повязка должна быть стерильной, а рука покоиться на стерильном полотенце. Тепло сохраняется с помощью грелок, наложенных поверх повязки. В дни развития болезни необходимо применение сердечных и успокаивающих средств; на ночь назначаются снотворные. Пища больных должна быть невелика по объему, высококалорийна, со значительным содержанием витаминов и большим количеством жидкости.
В связи с появлением резистентных форм микроорганизмов при наличии раны необходимо взять мазок, произвести посев и определить чувствительность флоры к антибиотику. При благоприятном течении лимфатического панариция все эти мероприятия ведут к обратному развитию процесса, температура снижается, прекращается озноб, красные полосы и участки разлитой красноты бледнеют и, наконец, исчезают. Наступает выздоровление.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Источник
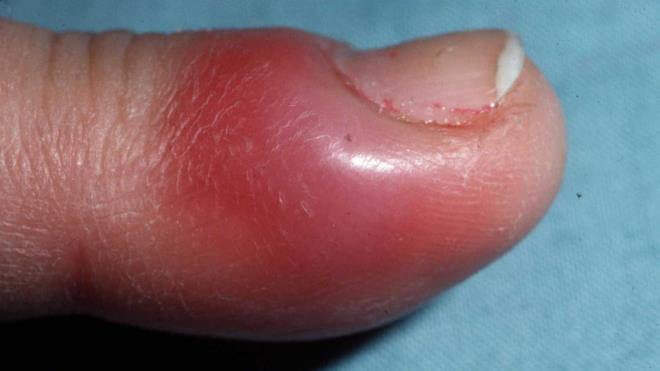
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.

Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен — оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция

Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
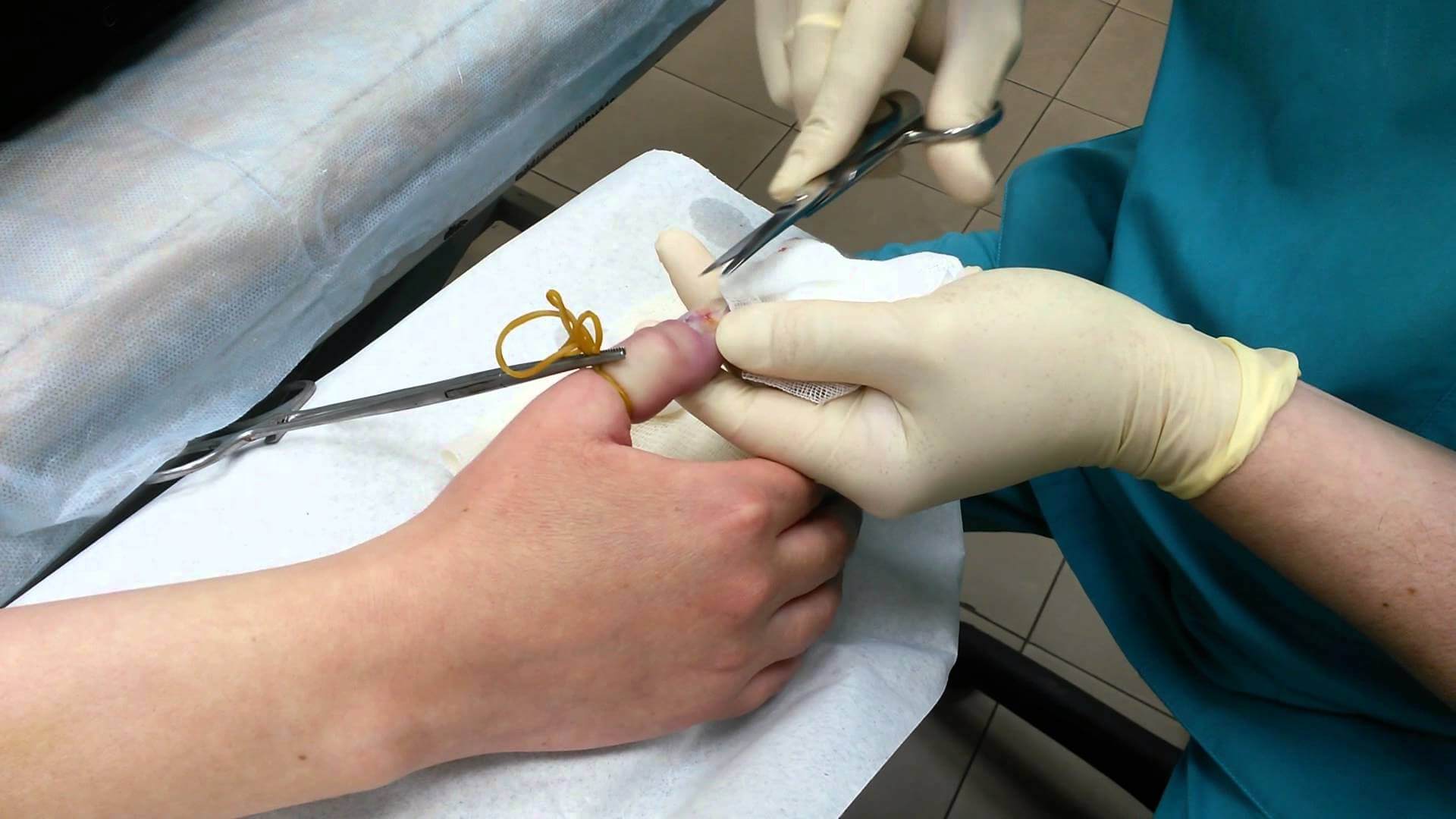
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи – в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды — она ослабляет защитные качества кожи.
Источник
 Лимфаденит (латинское название lymphadenitis, состоит из сочетания двух слов — lympha (лат. чистая вода) и aden (греч. железо) представляет собой заболевание, сопровождающееся воспалительным процессом в периферических лимфатических узлах. Болезнь чаще всего вызывают попавшие в лимфоузлы по лимфатическим сосудам микроорганизмы (бактерии, вирусы или грибки) из очагов воспалительных процессов. Лимфатические узлы являются своего рода фильтром для организма человека, появившуюся инфекцию они накапливают в себе и не дают ей распространиться, в результате чего их размеры увеличиваются и начинается воспалительный процесс.
Лимфаденит (латинское название lymphadenitis, состоит из сочетания двух слов — lympha (лат. чистая вода) и aden (греч. железо) представляет собой заболевание, сопровождающееся воспалительным процессом в периферических лимфатических узлах. Болезнь чаще всего вызывают попавшие в лимфоузлы по лимфатическим сосудам микроорганизмы (бактерии, вирусы или грибки) из очагов воспалительных процессов. Лимфатические узлы являются своего рода фильтром для организма человека, появившуюся инфекцию они накапливают в себе и не дают ей распространиться, в результате чего их размеры увеличиваются и начинается воспалительный процесс.
Другие причины болезни – новообразования лимфоузлов и распространение раковых клеток из злокачественных опухолей. Ввиду смертельной опасности заболевания лечением лимфаденита должен заниматься квалифицированный специалист.
Причины заболевания

Что это такое – лимфаденит? Что является источником его возникновения? Чем он так опасен? Заболевание чаще всего развивается по причине того, что микроорганизмы, распространяясь от очага воспаления по лимфатических путям или вместе с кровью, попадают в лимфоузлы и провоцируют в них воспалительный процесс. Источником инфекции может стать как хроническое, так и острое воспаление или опухолевое образование (панариция, флегмона).
Чаще лимфаденит вызывают стафилококки, реже — стрептококки и прочие бактерии. Иногда причиной воспаления лимфоузлов являются вирусы или грибки. В отдельных случаях очаг распространения инфекции к моменту развития лимфаденита может ликвидироваться. Тогда установить первопричину бывает довольно сложно. Но бывает и так, что лимфаденит развивается из-за попадания инфекции непосредственно в лимфатические пути и узлы через раны на коже или слизистой оболочке. Поэтому заболевание может быть рассмотрено специалистом с двух сторон:
- в качестве защитной реакции организма на распространяющуюся инфекцию, то есть как попытка остановить заражение органов и тканей;
- в качестве точки начала распространения гноеродных микроорганизмов при сепсисе и аденофлегмоне, когда происходит поражение лимфоузлов.
Причины заболевания принято разделять на инфекционные и неинфекционные. Первая группа включает в себя:
- грибковые инфекции;
- паразитарные инфекции;
- ВИЧ-инфекцию;
- мононуклеоз инфекционный;
- стрептококк;
- стафилококк;
- вирусные заболевания лор-органов и верхних дыхательных путей;
- в виде реакции на вакцинацию БЦЖ (левосторонний лимфаденит);
- туберкулез.
К неинфекционной группе причин развития заболевания относят:
- воспалительные процессы, возникающие вокруг попавшего в организм инородного тела;
- злокачественная опухоль лимфатических узлов (лимфома);
- метастазы, распространяющиеся по организму из очага, пораженного опухолью.
Болезнь в большинстве случаев поражает подчелюстные, подмышечные и шейные лимфатические узлы, гораздо реже — локтевые, паховые и подколенные. В самых тяжелых случаях лимфаденит может затронуть тазовые и подвздошные узлы и каналы. Проведением ряда процедур обследования, постановкой диагноза, а также назначением грамотного эффективного лечения занимается врач-хирург.
Классификация лимфаденита
 Классификация видов лимфаденита нужна лечащему врачу для правильной постановки диагноза и назначения эффективного лечения. Различают специфический лимфаденит, неспецифический, хронический и острый.
Классификация видов лимфаденита нужна лечащему врачу для правильной постановки диагноза и назначения эффективного лечения. Различают специфический лимфаденит, неспецифический, хронический и острый.
Неспецифический лимфаденит — защитная реакция организма на появление в нем стафилококковой, стрептококковой инфекций или других гноеродных микроорганизмов, а также токсинов и продуктов гниения тканей. Его причиной также могут стать попавшие в кровь и лимфу продукты разложения тканей в очаге воспалительного процесса или образования опухоли. Первичным местом размножения и распространения токсинов и стафилококков являются фурункулы, раны с гноем, панариций, карбункул, остеомиелит, рожистое воспаление, трофические язвы и тромбофлебит.
Неспецифический лимфаденит у взрослого и ребенка может развиться не только путем попадания в узлы микробов и токсинов через кровь и лимфу, но и контактным способом: например, если произошло ранение лимфатического узла и рана была заражена инфекцией. В этом случае принято говорить о лимфадените в качестве первичного заболевания.
В зависимости от степени и характера выделения жидкости из воспаленного лимфоузла выделяют следующие виды лимфаденита:
- Серозный — для данного типа заболевания характерно отсутствие температуры, в целом пациент описывает свое самочувствие как удовлетворительное. При пальпации наблюдаются незначительные болезненные ощущения, лимфоузлы немного увеличены и имеют уплотнение, подвижны. Такая форма заболевания хорошо поддается терапии. Симптомы лимфаденита у взрослых, а также связанные с ним неприятные ощущения проходят уже спустя 2–3 дня с момента начала лечения. Главная отличительная черта серозной формы – отсутствие гноя. Лечение лимфаденита консервативное, без хирургического вмешательства.
- Геморрагический — отмечается нарушение капиллярной проницаемости узлов, вследствие чего они насыщаются кровью. Такая разновидность заболевания характерна при заражении организма сибирской язвой или чумой. Гной в узлах отсутствует. Воспалительный процесс локализуется в непосредственной близости от очага инфекции. Лечение длительное.
- Фибринозный гнойный — приводит к выпадению фибрина – нерастворимого вещества, которое накапливается в лимфоузле и нарушает (или останавливает) процесс кровообращения. В результате узел становится болезненным, отекает, нарушается его дальнейшее функционирование. Гнойные формы лимфаденита опасны тем, что приводят к распаду (некрозу) тканей и дисфункции органа, абсцессу.
По форме распространения лимфаденит у детей и взрослых делят на:
- простой, при котором воспалительный процесс не выходит за пределы пораженного органа и не затрагивает соседние ткани;
- деструктивный, при котором наблюдается паралимфаденит — распространение воспаления на окружающие ткани и органы.
Если при лимфадените задеты соседние ткани и органы, то воспалительный процесс в них может протекать двух типов:
- серозного характера без перехода в гнойную форму;
- с образованием аденофлегмоны или гнойного воспаления.
 В группе неспецифического лимфаденита выделяют острый тип течения заболевания. Начинается он довольно резко с повышения температуры тела, увеличения лимфатических узлов, их болезненности и подвижности. Часто острая форма сопровождается воспалением лимфатических сосудов. Выраженность ее симптомов обычно проходит вместе с исчезновением очага инфекции, однако острая серозная форма может перерасти в деструктивную с образованием гноя.
В группе неспецифического лимфаденита выделяют острый тип течения заболевания. Начинается он довольно резко с повышения температуры тела, увеличения лимфатических узлов, их болезненности и подвижности. Часто острая форма сопровождается воспалением лимфатических сосудов. Выраженность ее симптомов обычно проходит вместе с исчезновением очага инфекции, однако острая серозная форма может перерасти в деструктивную с образованием гноя.
В этом случае пациенты жалуются на сильную боль, высокую температуру. При пальпации лимфоузлы плотные, их контуры размыты, сливаются с окружающими тканями, болезненные, кожные покровы в районе лимфатических узлов гиперемированы. Гнойная стадия острого лимфаденита опасна такими серьезными осложнениями, как образование свищей для оттока гноя, септикопиемия.
Развитие неспецифического хронического лимфаденита провоцируют вялотекущие хронические заболевания воспалительного инфекционного характера, периодически рецидивирующие. К ним относят:
- тонзиллит (хронический);
- воспалительные заболевания зубов;
- микротравмы;
- инфицированные долго незаживающие раны.
Хронический неспецифический лимфаденит у взрослых и детей может иметь острую форму течения, когда воспалительный процесс не подвергается лечению, а источник инфекции долгое время не устраняется. Опасность этой разновидности заболевания заключается в том, что с течением времени увеличенные лимфоузлы могут срастаться с соседними тканями. В этом случае происходит нарушение лимфотока, возникают отеки вплоть до слоновости нижних конечностей.
Специфический лимфаденит служит защитной реакцией организма на наличие в нем других более тяжелых инфекционных заболеваний: туберкулеза, сифилиса, ВИЧ, чумы, актиномикоза. В этом случае воспаление лимфоузлов служит лишь симптомом наличия в организме другой серьезной болезни, при его возникновении необходимо незамедлительно обращаться к специалисту для установления первопричины.
Симптоматика заболевания
 Каждый вид лимфаденита имеет свои характерные симптомы. Общими из них являются:
Каждый вид лимфаденита имеет свои характерные симптомы. Общими из них являются:
- повышенная температура тела;
- отек узлов;
- болезненность в месте отека как при пальпации, так и при занятии обычными повседневными делами;
- гиперемия (чрезмерное наполнение кровью сосудов кровеносной системы над воспаленным лимфоузлом);
- озноб;
- потливость в ночное время;
- слабость и повышенная утомляемость, снижение работоспособности;
- лейкоцитоз (патологически высокая концентрация в крови белых кровяных телец — лейкоцитов);
- флюктуация (наличие жидкости, в том числе гноя в полости лимфатического узла).
 Простой лимфаденит протекает в самом узле и не распространяется за его пределы. При отсутствии должного лечения воспалительный процесс захватывает окружающие ткани, подвергая их гнойному или серозному воспалению.
Простой лимфаденит протекает в самом узле и не распространяется за его пределы. При отсутствии должного лечения воспалительный процесс захватывает окружающие ткани, подвергая их гнойному или серозному воспалению.
Для острого неспецифического лимфаденита характерны увеличенные размеры узлов, болезненность при пальпации. При этом пациенты жалуются на слабость, головные боли, быструю утомляемость и повышенную температуру тела. Отсутствие лечения приводит к развитию периаденита: контуры узлов сливаются с соседними тканями, становятся болезненны на ощупь.
При гнойных формах лимфаденита состояние пациента отмечается как тяжелое. Температура тела резко повышается до предельных значений, возникают озноб, сильная слабость, головные боли, тахикардия. При отсутствии должного лечения скопившийся гной будет искать выход в виде лимфатического свища. Гнойные формы опасны возможностью развития смертельного заболевания — септикопиемии.
Хроническая форма неспецифического лимфаденита может протекать практически бессимптомно: узлы слегка увеличены, при этом имеют ярко выраженные края, плотные, при пальпации слегка болезненные, не соединены между собой. Такая форма заболевания дает о себе знать во время рецидивов. Может проходить сама по себе без лечения. Редко переходит в острую форму с образованием гноя.
Диагностика лимфаденита
 Опытный специалист без труда может диагностировать лимфаденит у взрослого или ребенка, основываясь на описанные жалобы пациента и данные визуального осмотра. Но часто заболевание служит лишь симптомом наличия или другого воспалительного процесса в организме, или опухоли. Для эффективного лечения важно выявить именно первопричину воспаления лимфоузлов. После ее устранения лимфаденит в серозной форме проходит самостоятельно за несколько дней. Специалист для точной постановки диагноза «лимфаденит» назначает ряд следующих мероприятий:
Опытный специалист без труда может диагностировать лимфаденит у взрослого или ребенка, основываясь на описанные жалобы пациента и данные визуального осмотра. Но часто заболевание служит лишь симптомом наличия или другого воспалительного процесса в организме, или опухоли. Для эффективного лечения важно выявить именно первопричину воспаления лимфоузлов. После ее устранения лимфаденит в серозной форме проходит самостоятельно за несколько дней. Специалист для точной постановки диагноза «лимфаденит» назначает ряд следующих мероприятий:
- Общий анализ крови. Является самым эффективным первоочередным методом, позволяющим выявить воспалительный процесс, протекающий в организме. Определенные показатели анализа могут говорить о выраженности воспаления, определить возбудителя заболевания и выяснить его реакцию на те или иные противомикробные лекарственные препараты.
В общем виде анализ крови может быть расшифрован следующим образом:
- высокое содержание лейкоцитов говорит о протекании в организме инфекционного процесса;
- количество нейтрофилов выше нормы указывает на наличие инфекции бактериального происхождения;
- повышенное содержание моноцитов указывает на грибковую или вирусную инфекцию, туберкулез, сифилис;
- увеличение числа эозинофилов также говорит о бактериальных, вирусных и паразитарных заболеваниях;
- сниженное содержание эозинофилов и моноцитов дает информацию о наличии очага гнойного воспаления;
- повышенное содержание лимфоцитов — признак вирусной болезни;
- повышенный показатель СОЭ дает знать о наличии в организме очага воспаления.
- Ультразвуковое исследование является современным методом диагностики состояния лимфатических узлов. Оно безопасно для пациента, не причиняет дискомфорт, результаты можно увидеть моментально прямо на мониторе в кабинете специалиста. УЗИ дает точные сведения о размере узлов, наличии спаек, воспалений, гнойных участков.
- Исследование при помощи рентгена. Проводится специалистом при наличии подозрения на то, что болезнью поражены глубокие группы лимфоузлов. Выполняется как в виде рентгенограммы области живота и грудной клетки, так и в виде компьютерной томографии. Последний метод является более современным, точным и информативным.
- Биопсия. Метод основан на изъятии путем нарушения целостности кожных покровов части лимфоузла и дальнейшем его лабораторном исследовании. Биопсия проводится только по определенному ряду показателей в самых крайних случаях, так как сопровождается рядом противопоказаний и серьезных осложнений. Метод исследования используется при подозрении на:
- опухолевую первопричину лимфаденита;
- хронический лимфаденит;
- специфический лимфаденит.
Если назначенное лечение не принесло результата (при хроническом или остром лимфадените), то причину устанавливают при помощи биопсии. Взятие пробы биологического материала производится под наркозом (общим или местным) в условиях операционной.
Способы лечения
Как лечить лимфаденит? Методика лечения формируется исходя из причины возникновения лимфаденита. Чем раньше будут начаты мероприятия, тем меньше риск перехода заболевания в хроническую или гнойную стадии. Первое – и главное – условие лечения инфекционной формы лимфаденита – устранение очага инфекции.
Стандартная схема медикаментозной терапии включает в себя прием следующих препаратов:
- Антибиотики определенной группы. Выбор осуществляется после выявления возбудителя.
- Препараты с обезболивающим действием, а также снижающие температуру тела.
- Препараты, направленные на снижение отеков.
Вышеперечисленный метод относится к медикаментозному лечению. Помимо него врачом назначаются процедуры физиотерапии, составляющие которой:
- Ультравысокочастотная терапия (УВЧ) направлена на расширение сосудов и повышение температуры в пораженной зоне для повышенного проникновения лейкоцитов в воспаленный очаг. УВЧ-терапию проводят с использованием электромагнитного поля. Противопоказаниями к процедуре являются туберкулез, опухоли, повышенная температура тела, тахикардия, озноб.
- Лазеротерапия путем воздействия особых световых волн помогает улучшить кровообращение в больном лимфоузле, оказывает обезболивающий и противовоспалительный эффект, помогает тканям быстрее восстановиться. Противопоказанием к проведению процедуры является наличие заболеваний кожи.
- Гальванизация представляет собой достижение лечебного эффекта путем воздействия на организм токов низкой силы. Относится к методу восстановительной терапии, направленному на ускорение процесса выздоровления после устранения очага инфекции.
 Лимфаденит с гнойными осложнениями зачастую подлежит хирургическому лечению для снижения риска развития абсцесса. Для этого хирург под местным или общим наркозом вскрывает очаг со скопившимся гноем, производит чистку раны, промывает антисептиком, ушивает рану и укладывает дренаж, благодаря которому будет происходить отток воспалительной жидкости.
Лимфаденит с гнойными осложнениями зачастую подлежит хирургическому лечению для снижения риска развития абсцесса. Для этого хирург под местным или общим наркозом вскрывает очаг со скопившимся гноем, производит чистку раны, промывает антисептиком, ушивает рану и укладывает дренаж, благодаря которому будет происходить отток воспалительной жидкости.
Важно помнить, что постановкой диагноза и назначением терапии может заниматься только специалист. Лимфаденит — опасное заболевание, не допускающее самолечения!
Профилактика воспаления лимфатических узлов включает в себя соблюдение следующих мер:
- Любая рана на кожном покрове должна быть тщательно и своевременно обработана антисептическими препаратами.
- Любые заболевания верхних дыхательных путей и ЛОР-органов должны быть своевременно вылечены. Любое хроническое заболевание становится источником токсинов и бактерий.
- Следует внимательно отнестись к первым симптомам проявления заболевания и сразу же обратиться за консультацией к специалисту.
- Регулярно посещать стоматолога и лечить кариес. Зачастую именно он становится причиной очагового воспаления в полости рта, с высокой скоростью распространяющегося на близко расположенные лимфатические узлы (подчелюстной лимфаденит).
Любое заболевание легче предупредить, чем лечить. Лимфаденит не исключение. Являясь инфекционной болезнью, он оказывает к?