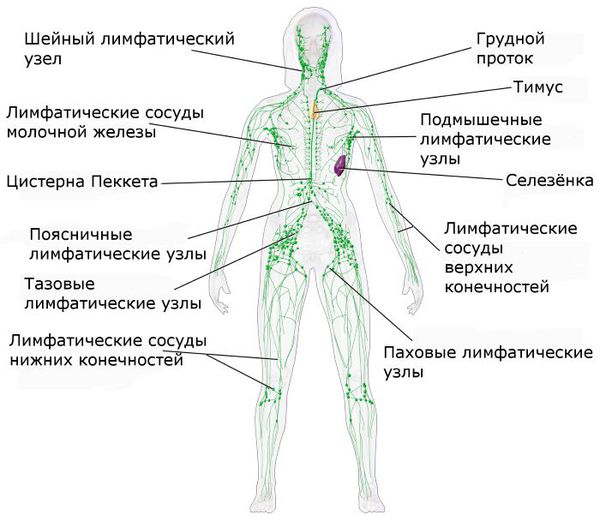
Вид лимфоузлов при лимфоме
Дата публикации 29 мая 2020Обновлено 29 мая 2020
Определение болезни. Причины заболевания
Лимфомы — это заболевания, для которых характерен первичный локальный злокачественный опухолевый рост, исходящий преимущественно из внекостномозговой лимфоидной ткани. В отличие от лейкозов с первичным поражением костного мозга и лейкемическими нарушениями периферической крови, лимфомы локализуются в лимфатических узлах, в той или иной степени проникая в окружающие ткани. При этом в костном мозге долгое время опухолевые клетки не образуются.

Лимфомы подразделяются на две большие группы: лимфогранулематоз (болезнь Ходжкина или ходжинские лимфомы) и неходжкинские лимфомы (лимфосаркомы, НХЛ) [1]. Ходжкинские лимфомы встречаются в 40 % случаев, а неходжкинские — в 60 %. Единственный достоверный дифференциальный признак ходжкинских лимфом в отличие от неходжкинских — морфологическое исследование, при котором находят специфические для болезни Ходжкина клетки Березовского — Штернберга — Рида. В дальнейшем для уточнения диагноза проводят иммуногистохимическое исследование.
В структуре онкологических заболеваний Российской Федерации лимфома Ходжкина занимает 9-10 место. Мужчины болеют чаще женщин, городские жители — чаще сельских.
Отмечено два пика заболеваемость лимфомой Ходжкина у взрослых:
- Возраст 20-30 лет.
- Старше 60 лет.
Вероятно, первый пик связан с пролиферативным потенциалом клеток (способностью к размножению), а второй пик — с ослаблением иммунного контроля.
По данным Российского онкологического центра им. Н. Н. Блохина, в Российской Федерации каждый год выявляются около 10-12 тыс. новых случаев неходжкинской лимфомы, что составляет 2,6 % от всех злокачественных опухолей. Пик заболеваемости приходится на возрастную группу 16-34 лет [2][3].
Этиология лимфом до конца не изучена, существуют особенности течения заболевания у детей и на фоне иммунодефицита (например ВИЧ).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы лимфомы
Первые симптомы заболевания:
- слабость;
- повышение температуры до 38°С и выше;
- потливость, особенно в ночное время.
Первые признаки заболевания совпадают с клинической картиной ОРВИ или ОРЗ.
В течение нескольких недель происходят следующие изменения:
- снижается вес;
- увеличиваются лимфатические узлы.
Нужно помнить о том, что лимфатические узлы могут увеличиваться и при ОРВИ, поэтому не следует излишне паниковать по этому поводу. При увеличении шейных лимфатических узлов необходимо исключить, помимо системных инфекционных заболеваний, патологию зубов, ротоглотки и гортани [3][4]. Лимфатические узлы могут увеличиваться от расчёсов на голове при нервно-аллергических реакциях и педикулёзе, и внесение инфекции через эти расчёсы.
Как правило, увеличенные лимфатические узлы воспалительного характера болезненные при пальпации, плотно-эластичные, часто спаянные с гиперемированной кожей. Напротив, лимфоузлы при лимфоме плотные и абсолютно безболезненные.
Одним из отличительных признаков лимфом является усиление и/или появление боли в лимфатических узлах при употреблении алкоголя. Возникает кожный беспричинный зуд и гиперергическая реакция на укус насекомых (комаров и др.), которой раньше не было [5][8]. При этом необходимо помнить о такой патологии, как болезнь кошачьих царапин — воспалении лимфатических узлов после царапины или укуса кошки в течении 3-25 дней.
При онкологическом заболевании увеличенный лимфатический узел может быть проявлением метастаза. Учитывая, что лимфатический узел является фильтром, который “вылавливает” инфекцию или опухолевую клетку, его увеличение сигнализирует о присутствии патологии и требует внимательного отношения со стороны больного. Изначально может увеличиваться один лимфатический узел и группа регионарных, но может и присутствовать и генерализованное увеличение лимфатических узлов.

В дальнейшем при разрастании опухолевых масс в средостении (части грудной полости, ограниченной спереди грудиной, сзади позвоночником) и компрессии пищевода и верхних дыхательных путей появляется затруднённость дыхания и глотания. При сдавлении сосудистого пучка возникает симптом верхней полой вены, проявляющийся в набухании вен верхних конечностей и особенно головы и шеи [4][5].
Обширное разрастание опухоли в забрюшинном пространстве и брыжейке кишки приводит к кишечной непроходимости, отсутствию мочи с развитием гидронефроза. Соответственно локализация опухолевых клеток в селезёнке приведёт к увеличение селезёнки в размерах и боли в левом подреберье за счёт перерастяжения капсулы селезёнки.
Патогенез лимфомы
Патогенез лимфомы Ходжкина и неходжкинских лимфом различный. При лимфоме Ходжкина лимфоидное новообразование появляется в одном лимфатическом узле или в цепочке лимфоузлов и изначально распространяется в пределах смежных лимфатических узлов. Неходжкинские лимфомы, как правило, возникают вне узлов и распространяются непредсказуемым образом.
Патогенез лимфомы Ходжкина. Выдвигаются различные теории, основные из них:
- генетическая — заболевание возникает при нарушении определённых цепей в генотипе клеток, наблюдается семейная наследственность;
- постинфекционная — в ряде случаев в анамнезе отмечаются перенесённые инфекции, такие как инфекционный мононуклеоз, цитомегаловирус и др.;
- спонтанная бласттраснформация лимфоцитов — превращение лимфоцитов под влиянием различных стимуляторов, в том числе чужеродных антигенов, в бластоподобные формы, способные к делению [3][7].
Патогенез неходжкинской лимфомы. Доказанной теории возникновения НХЛ нет. Отмечается повышенное число заболевших среди следующих пациентов:
- с отягощённой наследственностью, у родственников которых выявлены опухолевые заболевания крови;
- перенёсших инфекционные заболевания;
- после иммуносупрессии и трансплантации печени, почек и сердца [8][9].
Таким образом, лимфомы возникают после сильной встряски иммунной системы с последующим её дисбалансом в виде бласттрансформации. При бласттрансформации по неизвестным причинам не происходит трансформация клеток во взрослый фенотип. Это приводит к большому неконтролируемому образованию бластов, что и является началом опухолевого роста.
Классификация и стадии развития лимфомы
В соответствии с классификацией Ann Arbor (модификация Cotswold) выделяют четыре стадии развития лимфомы [4][5][9].

Стадия I. Характеризуется поражением опухолевыми клетками лимфатических узлов одного региона (регионарное поражение). Допускается поражение одного лимфатического узла из другой регионарной группы, тогда к стадии I добавляется литера “Е”.
Стадия II. Для второй стадии характерно поражение не менее двух лимфатических зон выше или ниже диафрагмы — это могут быть поражённые лимфатические узлы разных регионов, например шейных и подмышечных, узлов средостения и шейных и т. д. Добавление в классификации литеры “Е” происходит при поражении экстралимфатических тканей (печени, селезёнки, костного мозга) и/или органа по ту же сторону диафрагмы.
Стадия III. Поражение лимфатических узлов по обе стороны диафрагмы, например паховых и шейных, паховых и лимфатических узлов средостения. Номенклатура опухоли подразумевает чёткое определение экстранодальных поражений (поражение опухолевыми клетками вне лимфатических узлов):
- III S(1) стадия — с вовлечением селезёнки;
- III E(2) стадия — с локализованным экстранодальным поражением;
- III SE стадия: сочетание III S и III E.
Стадия IV. Множественное поражение лимфатических узлов в различных зонах организма человека или поражение экстралимфатических органов (одного или несколько). При этом лимфатические узлы могут быть как поражены, так нет.
Обязательным в классификации является оценка общего состояния пациента:
- литера “А” добавляется при отсутствии общих симптомов интоксикации;
- литера “В” характеризуется лихорадкой не менее трёх дней подряд выше 38°С, ночной обильной потливостью, снижением веса на 10 % тела за последние 6 месяцев; к “Б” также относятся повышение в крови СОЭ (скорости оседания эритроцитов), церулоплазмина, α2-глобулина, фибриногена, ЛДГ (лактатдегидрогеназы).
- литера “Х” добавляется при значительных размерах опухоли (более 10 см) и при огромных размерах опухолевых масс в средостении.
Осложнения лимфомы
При лимфоме важно оценить общее состояние больного, для этого используется шкала ECOG (Eastern Cooperative Oncology Group) [5][8][9].
| Статус | Определение |
|---|---|
| Физическая активность больного не отличается от активности до заболевания, пациент ведёт себя как абсолютно здоровый человек | |
| 1 | Физическая активность снижена, но пациент сам передвигается и в состоянии выполнять не интенсивные физические нагрузки и заниматься лёгкими видами физической работы и умственным трудом |
| 2 | Физическая активность снижена, появляется утомляемость, но пациент способен самостоятельно передвигаться и обслуживать себя. Усталость компенсируется постельным режимом, которое занимает не более половины светлого времени суток |
| 3 | Физическая активность значительно снижена, пациент не способен полностью обслуживать себя в домашних условиях. Утомляемость вынуждает пациента более половины суток проводить в постели |
| 4 | Самая тяжёлая категория больных, они полностью обездвижены и постоянно находятся в постели или в сидячем положении, не могут себя обслуживать. Минимальная физическая нагрузка моментально истощает их, с пациентами невозможна длительная продуктивная коммуникация |
Осложнения при лимфоме Ходжкина:
- обструкции мочевыводящих путей, пищеварительной и дыхательной систем, за счёт разрастания опухолевой ткани и компрессионного сдавления окружающих органов;
- появление опухолевых инфильтратов в лёгких и ЦНС, которые проявляются неврологической симптоматикой (параличом, парезом и энцефалопатией) и пневмонией;
- при генерализации опухолевого процесса наступает почечная, печёночная и сердечно-лёгочная недостаточность;
- в связи с ослаблением иммунитета учащаются инфекционные заболевания, и появляются оппортунистические инфекции — их возбудителем являются организмы, не вызывающие патологий у здоровых людей.
Осложнения при неходжкинской лимфоме схожи, но есть некоторые особенности:
- чаще возникает лимфоматозный менингит;
- синдром верхней полой вены;
- двусторонняя непроходимость мочеточников;
- кишечная непроходимость из-за разрастания опухолевых масс в брыжейке кишки;
- ослабление мышечной активности конечностей, вплоть до полного обездвижения;
- компрессия спинного мозга;
- патологические переломы длинных костей.
Диагностика лимфомы
Как правило, при отсутствии системных проявлений заболевания и увеличении одного или нескольких лимфатических узлов проводят антибиотикотерапию. Если картина не меняется, необходимо выполнить ряд дополнительных обследований (рентген грудной клетки, КТ, УЗИ) и пункционную биопсию. Достоверный диагноз лимфомы можно поставить только на основании гистологии, полученной при биопсии лимфатического узла. Наиболее информативный способ — это забор изменённого лимфатического узла. Для определения подвида лимфомы и назначения химиотерапии необходимо провести полное морфологическое исследование с обязательным иммуногистохимическим анализом.
Перед взятием биопсии, помимо стандартного клинического обследования, необходимо исключить следующие факторы, влияющие на изменение лимфоузлов:
- хронический лимфолейкоз и острый лейкоз по общему анализу крови;
- учитывать, что лимфоцитоз может сопровождать инфекционную патологию, такую как ВИЧ, вирус Эпштейна-Бара, цитомегаловирус, вирусные гепатиты, токсоплазмоз и др.;
- опухоль вилочковой железы (выявляют методом компьютерной томографии);
- выяснить, не было ли в ближайшее время вакцинации и приёма лекарственных препаратов.
Диагноз ставится только по результатам гистологического исследования поражённого лимфатического узла. Анализ проводят методом аспирационной биопсии (взвесь клеток). Для этого под новокаином трепан-иглой (режущая игла, оснащённая пункционным пистолетом) берут столбик ткани поражённого органа, затем окрашивают и изучают под микроскопом.

Иногда этого бывает недостаточно, и морфологи просят предоставить для исследования часть или целый лимфатический узел. В таком случае под местной анестезией полностью удаляют конгломерат поражённых лимфоузлов [3][4].
Для постановки диагноза пользуются последней версией МКБ (Международная классификация болезней) с учётом стадийности, которая учитывает не только распространение опухоли по лимфатическим узлам и тканям за пределами лимфатической системы, но и общее состояние больного.
Также для диагностики лимфом применяют лучевые методы:
- рентгенография органов грудной клетки в двух проекциях используется при невозможности выполнения КТ, МРТ или позитронно-эмиссионной томографии;
- ультразвуковое исследование (УЗИ) периферических лимфатических, внутрибрюшных и забрюшинных узлов и органов брюшной полости — выполняют при невозможности выполнения КТ или МРТ (отсутствие оборудования в клинике или специалиста и боязни пациентом замкнутого пространства);
- компьютерная томография (КТ) грудной и брюшной полости — стандарт обследования пациентов с лимфомами;
- магнитно-резонансная томография (МРТ) шеи, грудной и брюшной полости зачастую позволяет чётко определить стадию заболевания;
- позитронно-эмиссионная томография (ПЭТ) и КТ всего тела с 18F-фтордезоксиглюкозой (ФДГ).
Визуализация лимфатических узлов и интерпретация полученных результатов во многом зависят от оборудования и специалиста, который проводит обследование. Для оценки динамики лечения лучше наблюдаться в одном медицинском центре и у того же специалиста. Это поможет уменьшить погрешность техники и влияние человеческого фактора.
Лечение лимфомы
При увеличенных лимфатических узлах категорически запрещено заниматься самолечением. Прогревать лимфоузлы нельзя, так как это может привести к распространению инфекции или генерализации опухолевого процесса. Также нельзя прикладывать лёд, так как это только усилит воспаление и ухудшит общее состояние пациента.
Лечение лимфомы Ходжкина заключается в использовании лучевой и лекарственной терапии, и их комбинации. При I и II стадиях болезни Ходжкина назначаются дакарбазин, винбластин, блеомицин и доксорубицин. Эти лекарства не вызывают серьёзных осложнений. Для полного излечения, которое возможно на этих стадиях у 95 % онкобольных, требуется не менее двух курсов этими препаратами; III и IV стадии лимфомы Ходжкина требуют 6-8 курсов лечения комплексом таких препаратов, как прокарбазин, винкристин, циклофосфамид, адриамицин, этопозид и бленоксан. Они также эффективны, но при их назначении имеется риск развития вторичного рака или лейкемии [7][10].
Лечение неходжкинской лимфомы. В лечении неходжкинских лимфом применяют лучевую терапию с/или химиотерапией. В ряде случаев проводят химиотерапию с последующей трансплантацией мезенхимальных стволовых клеток или костного мозга как источника стволовых клеток [8][9]. В последнее время обнадёживающие результаты лечения получены при использовании моноклональных антител. Следует отметить, что лечение в каждом случае врач подбирает индивидуально в зависимости от общего состояния пациента, сопутствующей патологии и варианта опухоли в соответствии со стандартами химиотерапии и лучевой терапии. В некоторых случаях (при большем локальном конгломерате узлов, значительно увеличенной селезёнке и др.) прибегают к хирургическому удалению поражённого органа [5][6]. В настоящее время разрабатываются молекулярно-генетические исследования опухолевых клеток, типирование, создание специфических сывороток и вакцин против каждого вида опухоли индивидуально для каждого пациента, но это медицина будущего и доступна пока единичным медицинским центрам.
Клинические рекомендации по определению эффективности лечения [4][5]
Эффективность лечения следует оценивать после 2-3 курсов химиотерапии при сохранении стабильной клинической картины не менее двух недель. С помощью УЗИ, КТ, МРТ или ПЭТ оценивают:
- динамику размеров лимфатических узлов;
- размеры опухоли при поражении печени или селезёнки;
Также проводят иммуногистохимическое исследование костного мозга для верификации опухолевых клеток. В зависимости от полученных данных, эффективность лечения расценивают как:
- полную ремиссию;
- частичную ремиссию;
- неуверенную полную ремиссию;
- частичную ремиссию и стабилизацию заболевания;
- рецидив.
Оценка эффективности также определяется в середине лечения с учётом размеров лимфатических узлов, количество поражённых лимфоузлов, размеров селезёнки, результата пункции костного мозга.
В литературе последних лет [11][12] появились исследования о прогностическом значении микроРНК (малые некодирующие молекулы РНК) и других маркеров, позволяющих на ранних стадиях и после курса лечения определить возможность рецидива. Эти современные маркеры являются наиболее чувствительными методами, но пока находятся на стадии клинических испытаний.
Прогноз. Профилактика
Прогноз при лимфоме Ходжкина зависит от формы и стадии заболевания:
- при локальных формах лимфомы Ходжкина с локализацией процесса над диафрагмой пятилетняя общая и безрецидивная выживаемость больных составляет при комплексной терапии около 90 %, десятилетняя и более — 80 %.
- при лимфоме Ходжкина III A стадии пятилетняя общая и безрецидивная выживаемость составляет более 80 %, при III Б стадии — около 60 %.
- при IV стадии после полихимиолучевого лечения пятилетняя общая выживаемость составляет около 45 %.
Хорошо выздоравливают молодые пациенты, особенно на ранних стадиях заболевания.
Неходжкинские лимфомы на ранних стадиях имеют относительно хороший прогноз. Современная терапия позволяет добиться более чем десятилетней выживаемости на ранних стадиях, но поздние стадии заболевания фактически не поддаются лечению и приводят к смерти.
В онкологической практике применяют таблицу прогнозирования выживаемости пациента с лимфомой [5][9].
| Международный прогностический индекс (МПИ): | ||
|---|---|---|
| Параметр | Благоприятный | Неблагоприятный |
| Возраст, годы | ≤60 | >60 |
| Общее состояние по шкале ECOG | 0-1 | 2-4 |
| Уровень ЛДГ в сыворотке | Нормальный | Повышен |
| Число экстранодальных очагов поражения | ≤1 | >1 |
| Стадия Ann Arbor | I-II | III-IV |
В правой колонке таблицы, представлены значения, характерные для неблагоприятного течения заболевания. Если каждый параметр принять за единицу, то рассчитывается МПИ следующим образом:
- 0-1 — низкая группа риска;
- 2 — промежуточная низкая;
- 3 — промежуточная высокая;
- 4 или 5 — высокая.
При достижении полной ремиссии регулярно проводится осмотр и опрос пациента, лабораторные исследования, рентгенологический контроль органов грудной клетки, УЗИ брюшной полости и периферических лимфатических коллекторов. Частота обследования:
- в течение первого года — каждые три месяца;
- на второй год — каждые шесть месяцев;
- в дальнейшем — ежегодно.
После проведённой химио- и лучевой терапией необходимо проверять функции щитовидной и молочных желёз.
Методов профилактики лимфомы в настоящее время не существует, поскольку до конца не изучены этиологические факторы, ведущие к развитию заболевания.
Источник