В клеточная лимфома из мелких лимфоцитов
Не занимайтесь самолечением. Вы можете проконсультироваться с врачом сейчас или записаться на приём в клинику на этой странице.
В-клеточная лимфома – это разновидность неходжкинских новообразований. Заболевание возникает на фоне бесконтрольного деления В-лимфоцитов, принимающих клетки и ткани организма за чужеродные. Лимфоидные клетки угнетаются, нарушается их питание. В-лимфоциты объединяются в злокачественный очаг. Лимфатические узлы наиболее подвержены злокачественным патологиям первичного либо приобретённого характера. Вторичная опухоль считается метастазом другого онкологического процесса.
Код по МКБ-10 у В-клеточной лимфомы С85.1. Опухоль может состоять из В-клеток фолликулярного центра (GSB-тип). Диффузионная негерминальная патология представлена non GSB-типом.
Группа риска
Неходжкинские лимфомы диагностируются всё чаще. Новообразование может возникнуть у людей любого возраста. Чаще диагностируется у пожилых пациентов. Пик заболеваемости приходится на 65 лет.
Данная лимфома способна поражать любые внутренние органы. Агрессивный характер патологии вызывает недостаточность жизненно-важных систем. При отсутствии лечения шанс на выживание равен нулю. Химиотерапия способна вылечить болезнь и ввести человека в стойкую ремиссию, увеличив срок жизни.
Лимфома Ходжкина состоит из макрофагальных и моноцитарных клеток. Болезнь представляет лимфогранулематоз. Клеточный состав является главным отличием болезни от неходжкинских патологий.
Гистология лимфомы Ходжкина
Этиология заболевания
Почему возникает первичная Бета клеточная лимфома, учёные уточняют до сих пор. Известно лишь, что, как любой рак, патология возникает на фоне указанных факторов:
- Врождённые или приобретённые болезни, угнетающие иммунитет (ВИЧ-инфекция, СПИД).
- Хронические вирусные поражения гепатитом, герпесом и т.д.
- Лимфома может наблюдаться при аутоиммунных нарушениях.
- Клеточная мутация наследственного характера.
- Проживание в экологически опасной зоне.
- Длительный контакт с радиацией.
- Хронические воспалительные процессы внутренних органов, вызванные патогенными бактериями.
- Пожилой возраст.
- Избыточный вес.
- Применение цитостатиков и ионизирующего облучения для лечения других онкологических проблем.
- Пересадка костного мозга или внутренних органов.
- Издержки профессии, вынуждающие контактировать с канцерогенами.
Выявлено положительное влияние антибиотиков на лимфому. Длительный приём некоторых антибактериальных препаратов способствует развитию опухоли лимфоидной ткани.
Стадии
При неходжкинской В-клеточной лимфоме выделяют 4 стадии развития болезни:
- I стадия характеризуется формированием онкологического процесса в единственном лимфоузле.
- На II этапе опухоль проникает в 2 и более лимфоузла, распространяясь по одной стороне диафрагмы.
- При III стадии страдают лимфатические узлы со всех сторон.
- IV стадия редко поддается лечению, потому что злокачественные клетки поражают всю лимфатическую систему и формируют вторичные очаги в отдалённых органах.
Лимфома под кожей
Классификация лимфом
Подтипы В-клеточной лимфомы:
- Диффузная крупноклеточная лимфома (код по МКБ-10 С83.3) развивается в любом отделе человеческого тела и встречается чаще других патологий данного вида. Состав опухоли может относиться к центробластным или иммунобластным клеткам.
- Лимфоцитарная мелкоклеточная патология. Развивается в крови пожилых людей, формирует лимфоцитарную лейкемию. Опухоль состоит из малых клеток.
- Пролимфоцитарный лейкоз возникает из клеток лимфоцитов, которые мутировали и потеряли функцию защиты организма. Для патологии не характерен нодулярный рост.
- Новообразование в селезёнке развивается медленно. Симптомы поражения проявляются поздно, поэтому орган не удаётся спасти.
- Волоскоклеточная патология развивается в клетках костного мозга. Лимфоцит видоизменяется и не выполняет заданные функции.
- Лимфоплазматический очаг отличается крупным размером. Долгое время находится в латентной форме. Поражает забрюшинное пространство. Обычно развивается у молодых женщин.
- Мальт-лимфома развивается в лимфоидной ткани органов ЖКТ и мочеполовой системы. Состоит из клеток промежуточного типа.
- Нодальная опухоль развивается медленно. Имеет благоприятный прогноз. Поражает любые лимфатические узлы.
- Экстранодальная патология локализуется внутри органов.
- Для узловой лимфомы характерно множественное поражение внутреннего органа. Заболевание имеет высокий уровень злокачественности.
- Медиастинальная (тимическая) опухоль средостения развивается в верхнем отделе грудной клетки. Диагностируется у пациентов среднего возраста.
- Анапластическая патология поражает лимфоузлы шеи и подмышечных впадин. Раковые клетки стремительно распространяются по организму, поражая отдалённые структуры. Alk-негативная опухоль диагностируется у 50% взрослых. Прогноз отрицательный. Аlk-позитивная лимфома обычно встречается у детей и отличается удовлетворительным прогнозом.
Лимфома подмышек
- Новообразование маргинальной зоны представлено лимфосаркомой. Поражается лимфоидная ткань забрюшинного пространства. Обычно опухоль крупнозернистая. Пациент испытывает постоянную сильную боль в области опухоли.
- Мантийноклеточная патология развивается экстранодально. Состоит из клеток мантийной области. Плохо реагирует на цитостатические средства. Очаг составляют зрелые лимфоидные элементы идентичные клеткам мантии.
- При лимфоме Беркитта отмечается повышенная полиферативная активность опухолевых клеток. Очаги возникают в лимфатической, кровеносной и кроветворной система Х.
Опухоль бывает крупно- и мелкоклеточной, индолентной, агрессивной и высокоагрессивной.
При вялотекущей форме возрастает риск рецидивов. С такой патологией люди живут не больше 7 лет. Индолентный тип лимфомы представляют лимфоцитарные, многоклеточные новообразования и Бета-клеточные опухоли маргинальной зоны.
С заболеванием агрессивной степени выживаемость пациентов резко сокращается в течение 2-3 месяцев. Для патологии характерны ярко выраженные симптомы. Очаг бывает диффузный крупноклеточный или смешанный и иммунобластный диффузный.
При обнаружении высокоагрессивной лимфомы Беркитта или лимфобластной опухоли больному осталось жить считанные недели или дни.
Клиника болезни
При лимфоме признаки нарушений в организме нарастают по мере увеличения опухоли. Первые тревожные симптомы – воспаление лимфатических узлов в одной или нескольких областях тела.
Обследование лимфатических узлов
В течение 3 недель больной отмечает появление перечисленных изменений:
- Резкое снижение массы тела;
- Высокая температура;
- Вялость и сонливость;
- Повышенное потоотделение во время ночного сна;
- Бледность и серость кожи;
- Синяки и подкожные кровоизлияния;
- Онемение участков тела, обычно конечностей;
- Развивается апластическая анемия.
Специфические симптомы зависят от локализации новообразования:
- При поражении кожи человек отмечает постоянный зуд в определённой области.
- При лимфоме органов желудочно-кишечного тракта характерны расстройства стула, тошнота, рвота и боль в брюшине.
- Для поражения области средостения свойственно развитие кашля и одышки.
- Если опухоль давит на суставы, человек испытывает боль, нарушается двигательная функция конечности.
- Лимфома селезёнки отличается значительным увеличением органа и деформацией живота.
- Если поражены миндалины, изменяется голос, появляется першение в горле и боль при глотательных движениях.
- Вторичные очаги в центральной нервной системе и головном мозге ухудшают зрение, провоцируют головные боли и паралич.
С поражением костного мозга связано возникновение лейкоза.
На фоне лимфомы может развиться плоскоклеточная опухоль головы или шеи.
Указанные симптомы могут указывать на неопасное заболевание, поэтому важно оценить злокачественность патологии.
Диагностические меры
Неуточнённая опухоль не подвергается лечению. Важно дифференцировать клетки очага и уточнить диагноз. Онкологи назначают комплекс инструментально-диагностических исследований:
- Клинические анализы мочи и крови.
- Ультразвуковая диагностика органов брюшной полости и лимфатических узлов шеи, ключицы, паха и других областей.
- Для уточнения состояния области средостения, органов дыхания и костной ткани проводят рентгенографию.
- Определение онкомаркеров, в частности, титры Бета-2-микроглобулина и белковые соединения.
- Пункции ликвора и костного мозга.
- Магнитно-резонансная и компьютерная томографии.
- Гистологическое исследование тканей опухоли предоставляет заключительный диагноз.
Лечебная тактика
Лечение назначается, опираясь на индивидуальные особенности пациента и лимфомы. Онкологи подбирают протокол исходя из размера очага, степени злокачественности и стадии болезни.
Для борьбы с В-клеточной лимфомой применяют химиотерапию. В зависимости от этапа развития патологии, курс цитостатиков включает один или несколько химиопрепаратов.
Влияние химии улучшает лучевая терапия. В роли самостоятельного лечения ионизирующее облучение применяется на первой стадии заболевания для высокодифференцированных новообразований и при вовлечении в онкологический процесс костной ткани.
При агрессивной опухоли, распространившей клетки по всем отделам организма, лучами воздействуют на самый агрессивный участок.
Если заболевание возвращается повторно, симптомы и течение болезни проходят в более тяжёлой форме. Рекомендована срочная пересадка костного мозга.
Крупные опухоли удаляют хирургически. Резекция злокачественного очага вместе с частью здоровой лимфоидной ткани сопровождается лучевой и химиотерапией. Метод увеличивает жизненные шансы пациента в 3 раза. Пятилетняя выживаемость при адекватном лечении встречается у большей части обратившихся больных.
Прием цитостатических средств негативно влияет на здоровые клетки организма. Подавляется иммунитет. Для нормализации защитных сил пациенту назначают иммунотерапию с применением интерферон-содержащих препаратов.
При терминальной стадии заболевания рекомендована паллиативная терапия для снятия симптомов интоксикации и улучшения качества жизни онкобольного.
Когда человек узнает о наличии злокачественного процесса, нередко случаются психические расстройства и глубокая депрессия. В таком случае необходима консультация психолога и поддержка близких людей. Оптимистически настроенные пациенты лучше справляются с лимфомой и быстрей входят в ремиссию.
Нетрадиционная медицина не способна исцелить человека от рака. Приём народных средств усугубит течение болезни и позволит опухолевым клеткам основательно проникнуть в организм больного. Гомеопатические препараты могут использоваться как поддерживающая терапия после основного лечения и назначения врача.
При развитии лейкемии на фоне облучения и приёма цитостатиков также рекомендуется трансплантация костного мозга. Метод позволяет возобновить кроветворный процесс и побороть онкологические проблемы. Для операции существует ряд противопоказаний и осложнений.
Восстановление и прогнозы на жизнь
Реабилитация включает кардинальное изменение образа жизни: отказ от вредных привычек, исключение вредной пищи и стабильное занятие лечебной физкультурой. Важно усилить противостояние иммунитета к раковым клеткам.
Лечение В-клеточной лимфомы на первой стадии эффективно в 90% случаев. При второй стадии пятилетняя выживаемость составляет 50%. На третьей – 30%. Четвёртая стадия всегда подразумевает скоропостижную смерть, выживает 8% пациентов.
Больной вправе оформить инвалидность 2 или 3 группы после полученного лечения.
Источник
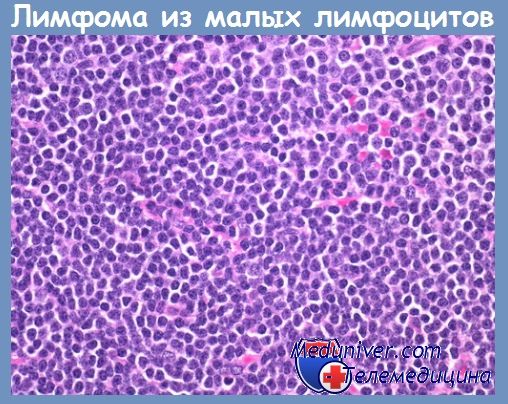
Хронический В-клеточный лимфоцитарный лейкоз (лимфома из малых лимфоцитов) – диагностика
У значительного большинства зрелых (имеют иммунофенотип клеток периферических органов лимфопоэза) В-клеточных лимфом нормальные (неопухолевые) аналоги — это клетки, расположенные в зоне лимфоидного фолликула (в зародышевом центре или мантии). Зона мантии, окружающая светлый зародышевый центр, представлена мелкими клетками, имеющими, как правило, вид малого лимфоцита.
В функциональном отношении эти клетки неоднородны. Среди клеток располагаются неопухолевые аналоги по крайней мере трех типов лимфом: лимфоцитарной, лимфомы из клеток мантии и лимфомы из клеток маргинальной зоны.
Хронический В-клеточный лимфоцитарный лейкоз (лимфома из малых лимфоцитов)
Синонимы хронического В-клеточного лимфоцитарного лейкоза (лимфомы из малых лимфоцитов): KILL, WF: лимфоцитарная лимфома/лейкемия.
Характерным для данного заболевания является диффузный характер роста небольших клеток с ядрами правильной округлой формы. Хроматин в одних клетках глыбчатый (малые лимфоциты), в других мелкогранулярный (пролимфоциты), причем в последних часто просматривается небольшое центрально расположенное ядрышко.
Кроме того, в опухолевой ткани встречаются крупные лимфоидные клетки с округлым пузырьковидным ядром и центрально расположенным ядрышком (параиммунобласты). Количественное соотношение этих трех категорий клеток в каждом конкретном случае различное. Если в клетках преобладают пролимфоциты, заболевание выделяют в самостоятельную рубрику — В-клеточный пролим-фоцитарный лейкоз.

При лимфоме из малых лимфоцитов опухолевый инфильтрат выглядит монотонным, однако в части гистологических препаратов можно определить нечетко очерченные, менее интенсивно окрашенные очаги. Это так называемые псевдофолликулярные структуры, или центры роста, в которых преобладают пролимфоциты и параиммунобласты. В большинстве случаев цитоплазма опухолевых клеток бесцветная, могут наблюдаться морфологические признаки плазматизации.
Ядра плазматизирующихся клеток с глыбчатым хроматином, как у малого лимфоцита, располагаются эксцентрично, ободок цитоплазмы более широкий с той или иной степенью пи-ронинофилии или базофилии.
Морфологический субстрат при лимфоме из малых лимфоцитов и хроническом лимфоцитарном лейкозе абсолютно однотипен и не может служить критерием их дифференциальной диагностики.
Иммунофенотип: CD5+, CD19+, CD20+ (слабо), CD22+ (слабо), CD23+, CD43+, CD79a+, CD10-, IgM+, IgD+/-, cyclin DP, BCL-2+.
Цитологическая характеристика хронического В-клеточного лимфоцитарного лейкоза (лимфомы из малых лимфоцитов). Для этого варианта лимфомы характерна монотонная популяция «зрелых» лимфоидных клеток, по размеру несколько превосходящих «нормальный» малый лимфоцит (до 8 мкм), с гиперхромными округло-овальными ядрами с грубоглыбчатым рисунком хроматина с просветлениями, узким ободком светлой или слегка базофильной цитоплазмы. Ядрышки чаще не визуализируются.
В том или ином соотношении присутствуют пролимфоциты. Это более крупные по сравнению с малыми лимфоцитами клетки (6—14 мкм) с округлыми ядрами, умеренно конденсированным хроматином и, как правило, центральным отчетливым небольшим ядрышком. Встречаются параиммунобласты — крупные бластные клетки (14—16 мкм) с крупным центральным ядрышком и широкой светлой цитоплазмой (рис. 23.4, б — см. вклейку). В незначительном количестве могут отмечаться лимфоидные клетки с плазмоцитарной дифференцировкой. Митозы, как правило, не встречаются.
Дифференциальную диагностику проводят с учетом данных иммуногистохимического метода с другими мелкоклеточными лимфомами В- и Т-клеточной природы. Следует отметить, что присутствие среди опухолевого инфильтрата значительного количества мелких лимфоидных клеток с неправильными ядрами возможно при атипичном подварианте В-клеточной лимфомы из малых лимфоцитов.
– Также рекомендуем “Лимфоплазмоцитарная лимфома (макроглобулинемия Вальденстрема) – диагностика”
Оглавление темы “Опухоли клеток крови”:
- Острый нелимфобластный лейкоз вследствие терапии – диагностика
- Острые лейкозы неясной линии дифференцировки – диагностика
- Острые лимфобластные лейкозы (ОЛЛ) – диагностика
- Алгоритм диагностики острых лейкозов
- Современная дифференциальная диагностика вариантов острого лейкоза
- Дифференциальная диагностика острых лейкозов и других заболеваний
- Классификация опухолей лимфоидной ткани
- Лимфобластный лейкоз – лимфома из предшественников В-клеток – диагностика
- Хронический В-клеточный лимфоцитарный лейкоз (лимфома из малых лимфоцитов) – диагностика
- Лимфоплазмоцитарная лимфома (макроглобулинемия Вальденстрема) – диагностика
Источник
Диффузная В крупноклеточная лимфома (ДВКЛ) — это группа опухолей лимфатической системы, в основе которой лежит трансформация В-лимфоцитов в злокачественные клетки.
Причины возникновения и группы риска
Причиной возникновения ДВКЛ является изменение В-лимфоцитов, т. е. нарушение структуры ДНК. Из-за этого клетки начинают бесконтрольно расти и размножаться, рассеиваясь по всему организму и поражая различные органы и системы. Почему возникают эти мутации, достоверно не установлено. Более того, есть много людей, у которых обнаруживаются характерные генетические поломки, но нет лимфомы. Данный вопрос продолжает изучаться.
В настоящее время принято говорить о факторах риска, которые повышают вероятность развития данного заболевания:
- Врожденные и приобретенные иммунодефициты: синдром Вискотта-Олдрича, Луи-Бара, СПИД, необходимость лечения, которое снижает иммунитет: цитостатики, иммуносупрессоры при трансплантации органов и др.
- Вирусные инфекции: ВИЧ, гепатит С, Т-лимфотропный вирус.
- Аутоиммунные заболевания: ревматоидный артрит, волчанка и др.
- Токсическое воздействие инсектицидов, гербицидов, бензола.
- Лечение посредством цитостатической и лучевой терапии.
Симптомы диффузной крупноклеточной В лимфомы
Крупноклеточная лимфома может проявляться множеством симптомов, но все их многообразие можно уложить в три синдрома:
- Увеличение лимфатических узлов — лимфаденопатия. Чаще всего, лимфома манифестирует безболезненным увеличением лимфатических узлов, которые можно обнаружить визуально или при пальпации. Но бывает так, что поражаются узлы, недоступные для осмотра и пальпации (например, в грудной или брюшной полости), тогда этого признака сразу может и не быть.
- Симптомы интоксикации: повышение температуры, не связанное с инфекцией, сильная потливость, потеря веса. Комбинацию этих признаков называют В-симптоматикой. Ее наличие имеет значение при определении стадии заболевания.
- Симптомы, которые развиваются, когда крупноклеточная лимфома переходит на другие органы и системы. Это могут быть боли в груди и кашель, боли в животе и нарушение стула. При поражении ЦНС развиваются головные боли, нарушение зрения и рвота. Из-за разрушения костного мозга снижается иммунитет, развивается анемия и склонность к опасным кровотечениям.
Классификация, формы и стадии диффузной лимфомы
Современная классификация крупноклеточной лимфомы базируется на клинических данных и степени распространенности опухолевого процесса.
Классификация Ann Arbor:
- 1 стадия. Поражение ограничено одной лимфатической зоной или одним экстралимфатическим органом или одним сегментом экстралимфатической ткани.
- 2 стадия. Поражено две и более зоны лимфатических узлов по одну сторону диафрагмы. При поражении внелимфатических органов или тканей обнаруживаются метастазы в регионарные лимфатические узлы.
- 3 стадия. Имеются единичные очаги поражения по обе стороны диафрагмы.
- 4 стадия. Имеются множественные очаги поражения экстралимфатических органов, либо ограниченное поражение экстралимфатических органов с отдаленными метастазами, либо поражение печени и костного мозга.
Классификация Ann Arbor дополняется модификацией Cotswold:
- А — нет В-симптомов.
- В — есть хотя бы один из В-симптомов.
- Е — есть локализованные экстранодальные очаги.
- S — лимфома поразила селезенку.
- X — имеется массивное опухолевое тканей и внутренних органов.
Диагностика диффузной крупноклеточной лимфомы
Диагноз неходжкинская лимфома выставляется на основании гистологического и иммуногистохимического исследования опухолевой ткани. Для того чтобы получить материал, проводят инцизионную или эксцизионную биопсию лимфатических узлов. Помимо этого, выполняют молекулярно-генетические и иммунофенотипические исследования, которые позволят определить вид опухоли, наличие тех или иных генетических изменений и подобрать оптимальный метод лечения.
Для определения стадии лимфомы проводят следующие исследования:
- Трепанобиопсия костного мозга.
- Методы лучевой диагностики — УЗИ, КТ, ПЭТ-КТ, МРТ.
- Также назначается ряд лабораторных анализов — развернутый анализ крови, определение маркеров парентеральных гепатитов, анализ на ВИЧ, биохимические исследования и др.
Лечение диффузной В-крупноклеточной лимфомы
Лечение диффузной лимфомы определяется исходя из следующих данных:
- Риски рецидива согласно IPI.
- Возраст пациента.
- Его состояние (сможет ли больной перенести высокодозную полихимиотерапию).
В качестве основных методов лечения крупноклеточной лимфомы применяется химиотерапия и в некоторых случаях облучение. Перед началом терапии фертильных пациентов обсуждается вопрос о криоконсервации гамет (половых клеток), поскольку лечение может вызвать бесплодие.

Главным критерием подбора терапии является международный прогностический индекс IPI, который включает следующие аспекты:
- Возраст. Младше 60 лет — 0 баллов, старше — 1 балл.
- Состояние пациента по ECOG (активность больного и способность к самообслуживанию). 1-2 балла по ECOG это 0 по IPI, и 3-4 балла по ECOG — это 1 балл по IPI.
- Уровень ЛДГ. В норме — 0 баллов по IPI, повышен — 1 балл.
- Стадия лимфомы. 1-2 — 0 баллов, 3-4 — 1 балл.
- Наличие более 1 экстранодальной зоны поражения. Нет — 0, да — 1.
Интерпретация IPI следующая:
- 0-1 балл — лимфома низкого риска.
- 2 балла — лимфома промежуточно низкого риска.
- 3 балла — лимфома промежуточно высокого риска.
- 4-5 баллов — лимфома высокого риска.
Пациенты из группы низкого и промежуточно-низкого риска начинают свое лечение с 6 циклов иммунохимиотерапии по протоколу R-CHOP-21. Эта схема, помимо цитостатиков, предполагает применение иммунотерапевтического препарата ритуксимаба. Такая схема позволяет добиться пятилетней выживаемости у 80% больных. Для пациентов с 3-4 стадией заболевания, лечение дополняется лучевой терапией на зоны массивного и экстранодального опухолевого поражения.
Лечение пациентов из групп промежуточно-высокого и высокого риска подбирается индивидуально с учетом возраста и состояния больного по шкале ECOG. Молодым пациентам с хорошим соматическим состоянием назначаются более агрессивные схемы лечения, предполагающие проведение высокодозной химиотерапии с трансплантацией гемопоэтических стволовых клеток (ГСК). При высоких рисках поражения нервной системы проводится несколько циклов интратекальной химиотерапии, когда препараты вводят в спинномозговой канал. Пожилым и слабым пациентам подбираются более щадящие схемы. Оценка эффективности лечения производится в середине циклов химиотерапии и после их окончания.
Восстановление после лечения крупноклеточной неходжкинской лимфомы
В целом, после того как у пациента диагностировали ремиссию, он должен регулярно наблюдаться у онколога. Сначала раз в три месяца, потом раз в полгода, а потом ежегодно. Если через пять лет после достижения ремиссии, у пациента нет признаков заболевания, его считают выздоровевшим и снимают с учета.
Рецидивы крупноклеточной лимфомы
При лечении диффузной В-крупноклеточной лимфомы долгосрочной ремиссии удается достичь в 70-80 % случаев, но у ряда пациентов возникает рецидив. Лечение рецидивов проводится по следующей схеме:
- Химиотерапия второй линии. Она должна подавить опухолевый рост, в то же время не нанося ущерба гемопоэтическим стволовым клеткам.
- Сбор ГСК.
- Высокодозная химиотерапия. Используются высокие дозы цитостатиков, которые уничтожают самые стойкие опухолевые клетки, но они же губят и кроветворение, поэтому чтобы его восстановить проводят следующий этап.
- Трансплантация гемопоэтических стволовых клеток, которая призвана восстановить кроветворение.
У пациентов из групп высокого риска, которые уже прошли аутологичную трансплантацию, и получили рецидив диффузной лимфомы, проводят аллогенную трансплантацию, т. е. используют стволовые клетки доноров. В этих случаях также есть шансы на полную ремиссию, но они не превышают 50%.
Осложнения диффузной В крупноклеточной лимфомы
Химиотерапия и лучевая терапия диффузной крупноклеточной лимфомы пагубно влияют не только на злокачественную опухоль, но и на все быстро делящиеся клетки. Это кроветворные клетки, эпителий кожи и слизистых оболочек и др. Поэтому в процессе лечения и восстановления большое внимание уделяется профилактике осложнений. В первую очередь, это борьба с инфекциями (бактериальными, вирусными, грибковыми), нарушением кровесвертывающей системы и работы пищеварительного тракта.
Помимо этого, в долгосрочной перспективе есть риск развития следующих осложнений:
- Возникновение других злокачественных опухолей: рак легкого, молочной железы, желудка, а также лейкозов и других видов лимфом. Наибольшие риски отмечаются в первые десятилетия после прекращения лечения.
- Кардиоваскулярные осложнения: нарушение работы миокарда, быстрый атеросклероз кровеносных сосудов, повреждение клапанов сердца и др.
- Поражение легких: пульмониты, пневмосклероз и пневмофиброз.
- Осложнение со стороны эндокринной системы: гипотиреоз, бесплодие, нарушение сперматогенеза.
Прогноз и профилактика крупноклеточной лимфомы
Прогноз течения диффузной В крупноклеточной лимфомы зависит от показателя IPI. Чем больше баллов, тем хуже прогноз. Для больных, имеющих 4-5 баллов (высокий риск), пятилетняя выживаемость колеблется в пределах 31%. При низких рисках пятилетняя выживаемость составляет около 91%.
Что касается специфической профилактики, то ее на сегодняшний день не существует, а все рекомендации для минимизации риска заболевания сводятся к ведению здорового образа жизни и правильному питанию.
Источник