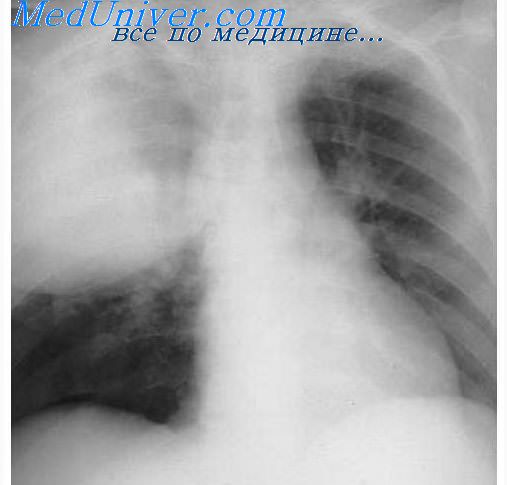
Увеличены прикорневые лимфоузлы в легких
Лимфатические узлы – это своего рода биологическая фильтрующая система, через которую проходит и очищается лимфа, поступающая от всех органов и частей тела человека. Лимфатическая система состоит из 150 регионарных групп лимфоузлов. Лимфоузлы – это органы, которые реагируют на появление инфекции первыми, увеличение лимфоузла и боль в лимфоузлах являются симптомом воспалительного процесса в органах.
При первых признаках воспалительного процесса в лимфатических узлах следует обратиться в больницу. Увеличенный лимфатический узел может быть симптомом многих тяжелых заболеваний, с лечением которых нельзя медлить. В Юсуповской больнице пациент при увеличении лимфатических узлов может пройти диагностику заболевания. В больнице работает инновационное диагностическое оборудование, которое помогает быстро и точно определить причину патологии.
На пораженный воспалительным процессом орган указывает расположение воспаленного лимфатического узла. Если боль и дискомфорт ощущаются в подмышечных лимфоузлах – это может указывать на заболевание органов грудной клетки, молочной железы. Инфекция в полости рта, носоглотке, опухоли мозга, заболевания органов в области шеи проявляются воспалением шейных лимфоузлов. Воспаление лимфатических узлов в области паха может указывать на развитие патологического процесса мочеполовой системы, венерическое заболевание, опухоль.
Что такое воспаление лимфы легкого
Лимфатические мелкие и крупные сосуды легких выполняют функцию по всасыванию и отведению белковой жидкости, возвращая ее в круг кровообращения. Находящиеся в жидкости различные вещества и микроорганизмы проходят через биологический фильтр, могут вызывать в лимфатическом узле различные реакции. При пневмонии происходит вовлечение в воспалительный процесс сосудистой и лимфатической системы, лимфатических узлов средостения. Пневмония характеризуется воспалительным процессом не только в областных лимфоузлах, также патологический процесс может захватить внегрудные и отдаленные лимфатические узлы.
Воспалительный процесс распространяется на лимфоузлы вдоль бронхов и трахеи. Увидеть увеличение определенных групп лимфоузлов удается не всегда из-за их расположения. Рентгенологическое исследование может не показать увеличение гилюсных, бронхолегочных узлов, которые часто перекрываются ветвями легочной артерии или тенью сердца, для определения патологического состояния бифуркационных лимфоузлов рентгенологическое исследование проводят в боковой проекции. Для определения воспалительного процесса в лимфатических узлах легких рентгенологическое исследование проводят в косой, сагиттальной и боковой проекции.
Чем опасно воспаление лимфоузлов в легких
Лимфатические узлы играют большую роль при пневмонии. Во время воспалительного процесса возникает реакция лимфатического узла на патогенные микроорганизмы – в результате спазма, закрытия лимфатического сосуда начинает развиваться воспалительный отек. Такая реакция останавливает патогенные микроорганизмы в месте воспалительного процесса и мешает проникновению микробов в кровяное русло круга кровообращения. При пневмонии наблюдается развитие перилимфатических очагов, которые располагаются по ходу лимфоузлов.
Такие изменения также отмечаются при лимфогенном карциноматозе (происходит распространение опухолевых клеток по лимфатическим сосудам) и саркоидозе (системное заболевание, характеризующееся поражением органов и систем организма, поражением лимфоузлов). Может произойти закрытие лимфатического сосуда, нарушение дренажной, очищающей функции лимфатических узлов, прогрессирует инфекционный процесс. Увеличение и болезненность лимфатических узлов грудной полости наблюдаются при туберкулезе; увеличение шейных, внутрибрюшных, внутригрудинных, подмышечных лимфоузлов характерно для больных ВИЧ-инфекцией.
Как лечить воспаление лимфатических узлов легких
Лечение патологического процесса в лимфоузлах легких зависит от заболевания, последствием которого стало воспаление лимфатического узла. Если это пневмония – врач назначает антибактериальную терапию, направленную на угнетение возбудителя заболевания. Воспаление лимфоузлов сопровождается температурой, болью, слабостью. Врач назначает жаропонижающие и обезболивающие средства. Лечение воспалительного процесса в лимфатической системе начинается с лечения основного заболевания.
Воспаление лимфатических узлов может быть последствием различных заболеваний. В Юсуповской больнице пациент направляется на исследования крови, мочи, сдает тесты на антитела для определения возбудителя воспалительного процесса в легких, пациент получает помощь других специалистов – инфекциониста, онколога, пульмонолога. Записаться на консультацию врача можно по телефону клиники.
Источник
– Лимфогранулематоз [болезнь Годжкина (Hodgkin)]. Лимфогранулематоз корней легких может быть одно- и двусторонним. При двусторонней локализации лимфатические узлы при лимфогранулематозе поражены не столь симметрично, как при туберкулезе или при саркоидозе, так что уже сама асимметрия при резко очерченных прикорневых узлах заставляет думать о лимфогранулематозе. Поставить диагноз по клинической картине чрезвычайно трудно, если нет увеличения других лимфатических узлов (аксиллярных, надключичных, вдоль грудино-ключично-сосковой мышцы) или селезенки. Лимфогранулематоз следует предполагать в том случае, если имеются лихорадка интермиттирующего типа (Пель—Эбштейн) и в крови значительная лимфопения (лимфоцитоз почти исключает лимфогранулематоз) и эозинофилия. Однако, если поражены только отдельные узлы, лимфопении и эозинофилии может не быть. Диагноз лимфогранулематоза решает гистологическое исследование. Поэтому необходимо всегда делать пробную биопсию, если узел легко доступен. При соответствующей опытности хирурга биопсия не сопряжена с опасностью, даже если берется прикорневой узел. Прежде чем производить биопсию прикорневого узла, безусловно необходимо раньше прибегнуть к значительно более безобидному вмешательству — пробной биопсии по Daniels. Она проводится на лимфатических узлах, которые всегда имеются в жировой ткани позади места прикрепления m. sternocleidomastoideus на высоте места прикрепления m. scalenus anterior к I ребру. Особенно ценна эта биопсия при лимфогранулематозе (Lageze с сотрудниками). Положительные результаты мы имели также при туберкулезе и бронхогенном раке.
– Лейкозы. Увеличение лимфатических прикорневых узлов встречается иногда также при лейкозах. Диагноз ставится по картине крови, resp., по результатам стернальной пункции.
– В более редких случаях увеличение прикорневых узлов наблюдается также при всех заболеваниях, протекающих с общим увеличением лимфатических узлов, особенна у молодых лиц (инфекционный мононуклеоз, краснуха и т. д.). Эти случаи, если о возможности их не забывают, легко исключаются.
– Злокачественные опухоли.
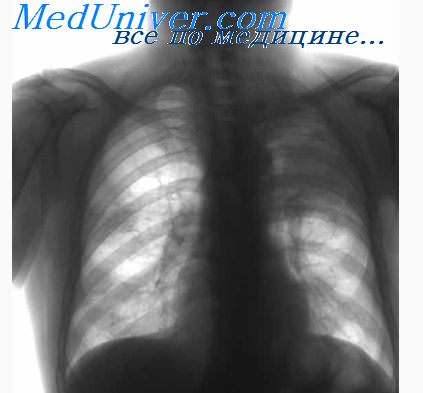
Причины одностороннего увеличения корней легких.
При одностороннем увеличении корня легких надо прежде всего учитывать следующие заболевания.
1. Туберкулез. Первичный туберкулез При одностороннем туберкулезном увеличении прикорневых лимфатических узлов первичный очаг в легких в большинстве случаев еще имеется, а следовательно, имеется и характерная для первичного туберкулеза форма гантели.
2. Бронхогенный рак. Бронхогенный рак поражает почти исключительно мужчин (10 мужчин: 1 женщина) и главным образом длительных курильщиков. Это важно учитывать при дифференциальной диагностике, однако это относится только к плоскоклеточному и мелкоклеточному бронхогенному раку. К аденокарциноме оба эти фактора отношения не имеют. На рисунке указана частота симптомов по данным 292 случаев (Haug).
Рентгенологически можно различать несколько форм: одни бронхогенные раки резко отграничены и поэтому трудно отличимы от туберкулеза и лимфогранулематоза: другие лучеобразно проникают в паренхиму легких. Часто рак начинается в виде резко отграниченной опухоли, а позднее переходит во вторую форму. Вследствие метастазов в лимфатические узлы процесс уже рано может стать двусторонним. В более поздних стадиях рентгенологическая и клиническая картина почти всегда затушевывается вследствие развития бронхопневмоний и ателектазов. Поэтому каждая хроническая пневмония подозрительна на бронхогенный рак. Об особом значении так называемого синдрома средней доли. Клиническая симптоматология довольно характерна. На первом плане — упорный кашель с малым количеством мокроты, иногда с примесью волокнистых сгустков крови. Наблюдаются также массивные кровохарканья. Злокачественные опухоли являются вообще наиболее частой причиной кровохарканий.
Исхудание может отсутствовать длительное время. РОЭ не характерна, чаще ускорена. Анемия появляется только в более поздних стадиях. Метастазы редко играют решающую роль в диагностике. Все же парезы возвратного нерва (обусловленные метастазами в лимфатические узлы) и иногда четкообразно расположенные в межреберных промежутках увеличенные лимфатические узлы дают важные диагностические указания.
Бронхогенный рак очень, часто метастазирует в кости. Эти метастазы в большинстве случаев ускользают при клиническом исследовании. Щелочная фосфатаза в сыворотке крови повышена. В 20% случаев бронхогенного рака в стернальном пунктате находят клетки опухоли.
В опухолевых клетках соотношение между ядром и цитоплазмой сдвинуто в пользу ядра, ядрышко часто выступает особенно сильно, границы клеток стерты, так что гнезда опухолевых клеток приобретают характерный расплывчатый вид.
Распознавание опухолевых клеток в мокроте затруднительно. При соответствующей технике и опытности исследование мокроты все же может быть ценным методом (фазовоконтрастный микроскоп, Papanikolaou). Цитологическое исследование приобретает все большее значение для ранней диагностики.
Бронхоскопические данные решают диагноз. При каждом подозрении на бронхогенный рак следует прибегать к бронхоскопии. Биотический материал, взятый из опухоли, почти во всех случаях может подтвердить диагноз. С помощью современного бронхоскопа эта методика доступна и при исследовании бронха правой верхней доли.
Только если все исследования в случае, подозрительном на бронхогенный рак, отрицательны, то в качестве рабочей гипотезы можно принять диагноз «воспалительного идиопатического стеноза». При этом общем заболевании бронхов, описанном Lageze и Passа, воспалительный процесс бронхиальной стенки ведет к стенозу бронха и тем самым к ателектазу. Стеноз ригидный и при прикосновении к нему не кровоточит. Одновременно всегда имеются бронхоэктазы, что подкрепляет диагноз (Regli). Такие случаи требуют частого повторного исследования, чтобы не просмотреть рака.
Кровохарканье следует рассмотреть особо.
– Также рекомендуем “Кровохарканье. Бронхоаденома. Опухоли в области корней легких.”
Оглавление темы “Рентгенологические признаки поражения легких.”:
1. Бактериальные суперинфекции легких. Липоидная пневмония.
2. Легочные проявления различных болезней. Коллагеновые болезни в легких.
3. Ателектазы легких. Диагностика и причины ателектазов.
4. Гемосидероз легких. Эхинококкоз легких. Доброкачественные опухоли легких.
5. Опухоль Панкоста. Вторичные опухоли легких. Аденоматоз легких.
6. Пневмокониозы. Признаки и диагностика пневмокониозов легких.
7. Увеличение корней легких. Причины двустороннего увеличения корней легких.
8. Саркоидоз – болезнь Бенье — Бек — Шаумана. Диагностика саркоидоза.
9. Лимфогранулематоз – болезнь Годжкина. Причины одностороннего увеличения корней легких.
10. Кровохарканье. Бронхоаденома. Опухоли в области корней легких.
Источник
Увеличение корней легких. Причины двустороннего увеличения корней легких.В образовании рисунка корней легких принимают участие лимфатические узлы, сосуды, бронхи и в меньшей степени легочная ткань (interstitium). Поэтому увеличение корней легких вызывается всегда каким-либо изменением этих образований. Клинические критерии увеличения корней легких у детей часто совершенно определенны, но у взрослых мало выражены: нормального перкуторного притупления в большинстве случаев не определяется, аускультативно только изредка выслушивается бронхиальное дыхание. На уровне грудных позвонков определяется бронхофония, которая в норме прослушивается до II—III позвонка, иногда еще до V—VI (симптом Эспина) (d’Espinе). Но и эти симптомы выражены у взрослых значительно менее ясно, чем у детей. На увеличение корней легких указывает хронический битональный, упорный кашель, особенно при отсутствии бронхитических и легочных процессов и если исключается трахеит Диагноз увеличения корней поэтому ставится главным образом рентгенологически, но дифференциация возможна только при широком привлечении клинических данных. Нормальны ли корни легких или патологически увеличены, решить, это рентгенологически иногда очень трудно, и в пограничных случаях это решение часто не лишено субъективизма. Правый корень уже физиологически более выражен, чем левый, на который частично накладывается тень сердца. В дифференциально-диагностическом отношении целесообразно подразделять увеличение корней легких на одно- и двусторонние, хотя некоторые болезни протекают как с односторонним затемнением корней, так и с двусторонним.
Застойные легкие.При застойных легких увеличение корней обусловлено расширением легочных вен, лучеобразно сходящихся от периферии к корням. Поэтому отграничение области корней от легочной ткани не резкое, что почти всегда позволяет дифференциацию от опухоли. Густота тени постепенно веерообразно убывает по направлению к периферии. Обе стороны обычно поражены равномерно В случаях застоя в области корней легких, рентгенологически выраженных, почти всегда имеются также и аускультативные признаки застоя в легких: средне-крупнопузырчатые хрипы в обоих легких, особенно в нижних отделах, преимущественно справа; правосторонний плевральный выпот может еще не быть выраженным. Наличие других явлений, указывающих на заболевание сердца, — увеличение сердца или изменение конфигурации его, аускультативные признаки порока сердца или ритм галопа и другие симптомы гемодинамической сердечной недостаточности — облегчают дифференциальный диагноз. Естественно, что застойные явления в легких находят прежде всего при недостаточности левого желудочка или при наличии затруднений перед этой частью сердца, т. е. при гипертонической болезни, аортальной недостаточности и митральных пороках. Увеличение корней легких, обусловленное расширением легочных артерий. Увеличение корней с резкими контурами вследствие расширения легочных артерий находят при комплексе Эйзенменгера (Eisenmenger) (сидящая верхом аорта), при высоком дефекте перегородки и в большинстве случаев при расширении легочной артерии. Пульсация расширенной легочной артерии обычно хорошо заметна, что позволяет дифференцирование от застойных явлений в корнях легких и от лимфомы. Дефект в перегородке предсердий, а в-тяжелых случаях и в перегородке желудочков часто сопровождается выраженным расширением легочной артерии. При лимфомах, расположенных непосредственно на аорте, надо всегда учитывать возможность передачи пульсации. Чем старше возраст больного, тем менее вероятным становится nакой диагноз. Нетуберкулезные инфекции: – Туберкулез лимфатических узлов. Картина меняется в зависимости от того, идет ли речь о цветущем (первичном или вторичном) туберкулезе или о старых зарубцевавшихся, часто обызвествленных, излеченных формах. Для цветущего туберкулеза прикорневых лимфатических узлов характерны резко отграниченные клубневидные прикорневые узлы, одно- или двусторонние. В некоторых случаях еще виден в легких первичный очаг, в других случаях — только усиленный рисунок на ограниченном месте. С помощью одноразовой рентгенограммы и клинических данных, в большинстве случаев весьма скудных, нельзя, как правило, решить, является ли туберкулез прикорневых лимфатических узлов активным, но это возможно при серийных рентгенограммах. Если картина за недели или месяцы изменяется в худшую или лучшую сторону, то и при отрицательных результатах клинического исследования процесс надо считать активным. Одновременное появление узловатой эритемы при увеличенных корнях легких говорит скорее о саркоидозе, чем о туберкулезе прикорневых узлов. Особые трудности создают изменения прикорневых лимфатических узлов при затухании или уже затихшем процессе. Корни легких в этих случаях дают, как правило, картину разволокнения без резких очертаний. Дифференциацию надо проводить преимущественно с хроническими неспецифическими процессами. Могут отсутствовать все признаки, как субъективные, так и объективные. Особенно в этих случаях вопрос об активности процесса может быть решен только с помощью серийных снимков. Если же, наоборот, в прикорневой области имеются обызвествления, то в общем можно спокойно ставить диагноз излеченного туберкулезного прикорневого процесса. – Также рекомендуем “Саркоидоз – болезнь Бенье — Бек — Шаумана. Диагностика саркоидоза.” Оглавление темы “Рентгенологические признаки поражения легких.”: |
Источник