Увеличены аденоиды и лимфоузлы


Давайте рассмотрим ситуацию, которая продолжит тему предыдущей статьи (лимфангиита при аденоидной инвазии у детей). Что происходит в дальнейшем, если начальная лимфангиитная фаза все же распространяется? При таких обстоятельствах возникает очередной этап лимфатического заболевания – лимфаденит. Какими симптомами, стадиями проявляется болезнь, в чем ее опасность, и как лечат, – об этом и поговорим.
Лимфаденит – это воспаление узлов лимфатической системы


Фотоснимок лимфаденита (подключичный). Вид носового лимфаденита.

Лимфаденитный узел в подмышечной области.
Лимфатическая система имеет разветвленную периферийную сеть, которая снабжена многочисленными лимфатическими фильтро-соединениями – узлами. В их паренхиме присутствуют лейкоцитарные клетки, основная функция которых – сорбция патогенной микрофлоры. Эпидермальные клетки лимфоузлов поглощают вирусно-патогенную интоксикацию, вырабатывая специфические генные модуляторы против них – антитела, фагоциты.
В процессе интенсивного противодействия с патогенной массой, клетки лимфоузлов сами подвергаются патогенной инвазии. При чрезмерном насыщении патогенных штаммов в узловом эпидермисе происходит гипертрофия, гиперплазия, перерождение его генно-молекулярного статуса. Одним из таких проявлений является лимфаденит. Заболевание регионарное, поражает не только близлежащие к аденоидной носоглотке одонтогенные области (челюстно-лицевую, шейную, затылочную и околоушную), но и инвазирует неодонтогенные локации:
- лимфоузлы в паху;
- на ногах (подколенные участки);
- на руках (локтевые сгибы, подмышки).
Клиницисты-вирусологи и инфекционисты продифференцировали лимфаденит по степени тяжести протекания, по симптоматике аденоидо анамнеза. Классифицируются следующие виды лимфаденита:
- Хронический лимфаденит, серозный (вследствие запущенной степени лимфангиита);
- Подострый тип;
- Острая, гнойная форма лимфаденита.
Согласно представленной графической схеме аденоидная вегетация, помимо носоглоточных лимфоуплотнений, провоцирует лимфадениты:

- Позади и околоушных лимфоузлов;
- Затылочных лимфоучастков;
- Углочелюстных и подчелюстных районов;
- Над и подключичной лимфоструктуры:
- Шейных узловых лимфосоединений.
С точки зрения причин возникновения, клинической этиологии, лимфаденит имеет:
- Специфические истоки происхождения. Редко, но фиксируются специфическая связь лимфаденита с туберкулезом, актиномикозом. Онкологические заболевания кроветворной системы, пищеварительного тракта, органов дыхания манифестируют свои специфические стадии увеличением лимфоузлов, иногда, в остром, бурном варианте проявления – гнойном лимфаденитом.
- Неспецифическую первооснову. К этой категории относятся последствия, осложнения при первичных заболеваниях: фурункулезом, карбункулезом, свищах, мокрых трофических язвах, гангренозных сепсисах. То есть, при наличии гнойного очага инфекции на теле. В аспекте соприкосновения с аденоидной вегетацией, это – фолликулярные ангины, язвенные эрозии, тонзиллиты в носоглотке, в ушах острый, облитерирующий отит.
Лимфаденит относится к опасным модификациям заболеваний лимфатической системы. Что, конкретно, несет подобная лимфопатология, в смысле вреда для организма ребенка, к тому же, на фоне аденоидного недуга? На какие появившиеся признаки, что это лимфаденит, следует обращать внимание в первую очередь?
Лимфаденит – угроза растущему детскому организму: патологическая симптоматика

Циркуляцию лимфосистемы невозможно исключить из жизнедеятельности человеческого организма. Благодаря четкой и отлаженной ее функциональности жизнь человека находится под защитой, особенно, детская жизнь, здоровье детей. Любые сбои в лимфоредукции лейкоцитарных клеток фагоцитов (антител) дают многочисленной и разновидной патогенной микрофлоре, болезням безнаказанно и свободно атаковать тело человека. Защитный барьер, лимфа система, становится недейственной. Лимфаденит, это – сигнал тревоги, которым уникальная органическая структура заявляет о том, что она инвазирована, перегружена патофлорой.
Штаммы опаснейших вирусов практически беспрепятственно разрушают сердечнососудистую систему, серое вещество головного мозга, репродуктируют гнойные инфекционные очаги. Дети, страдающие и ослабленные аденоидной патологией, наиболее чувствительны к лимфаденитам. Детский организм перестает успешно развиваться, расти под двойным ударом – лимфаденитом и аденоидитом. Резкое снижение кровяных телец, и увеличенный процент лейкоцитов (как вынужденная мера сопротивления лимфосистемы) приводит к смертельной онкологии – лейкозу крови, «белокровию».

Фото ребенка с тяжелой стадией лейкемии, после не долеченного шейного лимфаденита.
Болезненное состояние лимфатической системы (в периоде лимфаденитов) проявляется по-разному, в зависимости от сильного или слабого иммунитета ребенка. Она может начинаться с незначительных признаков – головной боли, припухании лимфа узла, лимфопротока (в каком-либо месте на теле). Покраснением кожного эпителия в этом участке. Но, от начальной характеристики (лимфангиита), которому свойственны такие же признаки, лимфаденит можно отличить по быстроте болезненного проявления:
- Опухоль «растет» на глазах;
- Приобретает специфический блестящий налет на ней;
- Болезненное прикосновение к больному месту, дергающая боль;
- Повышенная температурная эпидерм локация (опухоль горячая на ощупь);
- Общее состояние детей резко ухудшается;
- Возможна стремительно поднимающаяся высокая температура (свыше 39).
При таких обстоятельствах родителям нужно срочно вызывать врача на дом. В динамирующей патокартине, особенно у маленьких детей, необходимы действия специализированной бригады «Скорой помощи».
Лечение детского лимфаденита
В первую очередь, это – установление правильного, точного диагноза, степени и тяжести патологии. В большинстве анамнезов, лечение лимфаденитного патогенеза схоже с лечением аденоидитов у детей. Антибиотики подбираются в соответствии с установленным штаммом вируса-возбудителя – «Амоксиклав», «Ампициллин», «Цепрофлоксацин», «Цефтриаксон».
Помимо медикаментозного воздействия, назначается консервативная физиотерапия – УФО, УВЧ, электрофорез. Параллельно проводят компресацию, аппликацию марлевыми повязками, смоченными в дезинфицирующих, лечебных растворах – фурацилина, борной кислоты.
Особое значение и внимание уделяют первопричинно-следственной этиологии, лечат аденоидную инвазию, если у ребенка обнаружено гипертрофическое изменение в носоглотке. Возможно, что это и явилось провоцирующим моментом лимфаденита. В эпикризе острого, гангренозного лимфаденита прибегают к хирургическому методу, санации лимфа протоков, эктомии необратимо пораженных лимфоузлов.
Важно! Лечить, лечить, и еще раз лечить лимфаденит. Не запускать, ни в коем случае! Это не совет, это жизненная необходимость!
Источник
В нормальном состоянии аденоиды у детей представляют собой небольшие лимфоидные образования в носоглотке. Это нормальная иммунная ткань обладающая способностью вырабатывать иммуноглобулины необходимые для нормальной жизнедеятельности детского организма. Однако, в результате многократных простудных заболеваний, инфекций, аллергии они могут увеличиваться и воспаляться. Изменения в носоглоточной миндалине связаны, с одной стороны, с аллергизацией организма, с другой – являются свидетельством несостоятельности в системе иммунитета. Аденоиды, защищая детский организм, борются с неблагоприятными воздействиями загрязнённой внешней среды. Вследствие чего появляются слизистые выделения из носа, аденоиды набухают, затрудняется носовое дыхание.
Разрастание аденоидов имеет три степени:
I СТЕПЕНЬ – днем ребенок дышит достаточно свободно, рот закрыт, а во время сна, когда объем аденоидов увеличивается в горизонтальном положении тела, дышать ему становится тяжелее, появляется посапывание.
II – III СТЕПЕНЬ разрастания наполовину или полностью закрывают хоаны (это задние отделы носа, отверстия, соединяющие полости носа с носовой частью глотки), дети часто храпят во сне, вынуждены дышать ртом круглые сутки.
Воспаление аденоидов называется – аденоидитом.
Он бывает острый и хронический.
Воспалённые аденоиды могут быть причиной частых ОРЗ, отитов, затяжных насморков, воспаления придаточных пазух носа и др.
Отсутствие носового дыхания может отрицательно влиять на состояние нёбных миндалин и нижних дыхательных путей.
Однако, учитывая роль носоглоточной миндалины в реакциях общего и местного иммунитета, её активность в формировании противовирусной защиты, многие врачи отдают предпочтение консервативным методам лечения. Тем более, что во время операции, у маленького ребёнка удалить полностью аденоиды практически невозможно, а так как аденоидная ткань обладает способностью восстанавливаться, то через некоторое время ситуация приведшая к операции может повториться. Не редкость, когда детям делают два, три и даже четыре раза аденотомию (удаление аденоидов). Операция может быть показана в тех случаях, когда все возможные методы консервативного лечения были исчерпаны и оказались неэффективны.
Начиная с 8 – 9 лет аденоиды начинают самостоятельно уменьшаться, выполнив свою функцию и у большинства детей к 11 – 14 годам, практически полностью исчезают.
Личный опыт лечения детей с аденоидами и аденоидитами показывает, что в большинстве случаев затруднённого носового дыхания у детей, виноваты не столько аденоиды, сколько затянувшееся острое или хроническое воспаление в придаточных полостях носа, чаще всего в гайморовых и этмоидальных. То есть, дыхание затруднено на уровне полости носа за счёт набухших и воспалённых носовых раковин, а не за счёт носоглотки, где расположены аденоиды. И после устранения воспаления в этих полостях – аденоиды уменьшаются, дыхание через нос восстанавливается.
Прежде чем решиться удалить ребёнку аденоиды, покажите его ещё нескольким врачам, кроме того, который назначил или направил на операцию. В том случае, если действительно будут подтверждены большие аденоиды, проведите ребёнку лечение и притом неоднократное. И если не получите улучшения носового дыхания, прекращения выделений из носа, исчезновения храпа или уменьшения других проявлений заболевания, то только в этом случае решайтесь на операцию, если она действительно будет нужна.
Промывание полости носа.
Предварительно необходимо снова тщательно освободить нос от содержимого, по одной половинке отдельно и сразу начинать промывание. Промывание очень эффективно для освобождения полости носа от накопившегося в нём и на аденоидах секрета.
Подберите удобный для вас вариант.
Вариант №1: вставьте наконечник спринцовки в одну половину носа, на глубину примерно 0,5 – 1 см и направьте перпендикулярно к лицу. Голова должна быть наклонена вперед под углом примерно 45 градусов. Вливайте небольшими порциями, постепенно усиливая силу струи, после 3 – 5 раз – очистите нос по одной половинке и снова продолжайте промывать. В момент вливания раствора дыхание нужно задержать. Маленькому ребёнку такое промывание можно делать, положив его на животик.
Не направляете первые порции раствора в область переносицы – может возникнуть кратковременное жжение, из-за попадания раствора в верхние отделы носа, где расположена чувствительная, обонятельная зона.
Вариант № 2: через трубочку диаметром 5 -10 мм и длиной 15 – 20 см нужно втягивать носом жидкость и при попадании в рот – выплёвывать.
Положение головы – как в варианте №1. Такой вариант подходит для старших детей.
Вариант № 3: в ладонь наливается раствор и втягивается носом, положение головы – как в варианте №1. Такой вариант подходит для старших детей.
Растворы для промываний.
Выберите один или два из списка, промывайте нос, чередуя их, например, утром одним, вечером другим.
Эти растения или препараты можно применять как при увеличенных аденоидах, так и при их воспалении.
Настой полевого хвоща (1 чайную ложку хвоща залить стаканом кипятка, настоять 5 минут, охладить).
Отвар коры дуба, эвкалипта, зверобоя (3 – 6 г листьев на 200 мл воды).
Настой зверобоя.
Морская соль (1/2 ч.л. на 1 ст. воды). Можно применять при аденоидите.
Отвара ромашки 1 стакан + 1/2 столовая ложка мёда.
Ротокан (1 – 1/2 чайная ложка на 1 ст. воды).
Зелёный чай (1 ч.л. на 1 стакан кипятка, настоять 15-20 минут).
Элекасол (сбор трав, приготовить по инструкции и ещё развести пополам).
В стакане кипячёной воды развести 1/4 чайной ложки питьевой соды и 15 – 20 – 25 капель (зависит от возраста) 10% спиртовой настойки прополиса.
Фурацилин.
Марганцовка (розового цвета).
Или другие.
Количество раствора: от 100 до 250 мл. Температура: 38 – 40 градусов.
Количество промываний в день: 2 – 3 – 4 раза. Количество дней: 10 – 12 – 14.
3. Введение лекарств в нос.
Через 20 – 30 минут после промывания – закапайте 4 – 6 – 8 (зависит от возраста) капель свежего сока красного буряка, или заложите фитильки на 10 – 15 – 20 минут (голову при этом нужно запрокинуть немного назад).
А можно применить и такую смесь: сок красного буряка + сок лука + сок алоэ (или каланхоэ) + мёд, всё в равных частях. Её можно закапывать и вставлять фитильки.
Чистый сок красного буряка или смесь применяя 2 раза в день можно чередовать с напаром травы чистотела. Приготовление напара: 1 ст. ложка на стакан кипятка. Капать тёплый напар по 3 – 5 – 7 капель (зависит от возраста), троекратно с пяти минутными перерывами, 2 раза в день.
Можно закапывать отвар ряски малой по 3 – 4 капли (приготовление отвара: 2 ст. ложки ряски на 1/2 стакана воды, 5 минут кипятить на медленном огне, процедить и хранить в холодильнике не более 2 дней).
Неплохое действие оказывает настой кожи зелёного грецкого ореха, по 3 – 4 капли, до 4 раз в день (приготовление настоя: кожу измельченного зеленого грецкого ореха залить холодной водой, довести до кипения и настоять час, процедить).
Из аптечных препаратов можно применить один или два препарата из списка: протаргол 1 – 2%, колларгол 1 – 3%, диоксидин разведённый пополам физраствором, риносепт, пиносол, софрадекс, альбуцид, масло туи, масло чайного дерева.
Можно провести такую домашнюю ингаляцию:
3 раза в день, в течение нескольких недель ребёнок должен дышать над паром отвара будры плющевидной (приготовление отвара: 15 г травы залить на 1-2 часа стаканом холодной воды, затем прокипятить полчаса на медленном огне, процедить и хранить в холодильнике не более 2 дней.
Ингаляция паровая с эвкалиптом, календулой, соком каланхоэ, содой. Можно отдельно или всё вместе, по 1/2 ч.л. каждого на пластмассовый ингалятор типа ментокларовского. Дышать 5 – 8 – 10 минут, 1 – 2 раза в день.
Ингаляция с готовыми препаратами куда входят растительные компоненты: ментоклар, бронхикум, цедовикс. Как пользоваться смотрите в прилагаемой инструкции.
Источник
«Аденоиды, что это?», — этот вопрос часто звучит при постановке диагноза ЛОР врачом. Аденоиды (их еще называют носоглоточными миндалинами) представляют собой небольшие участки ткани, расположенные в задней части горла. Они похожи на миндалины и расположены прямо над ними. Но вот если миндалины можно увидеть, если посмотреть на заднюю часть горла, то аденоиды не видны.
Причины возникновения аденоидов
У каждого человека аденоиды присутствуют с рождения. Они растут до тех пор, пока ребенку не исполнится от 3 до 5 лет. Уменьшаться начинают обычно после 7 лет. Во взрослой жизни они практически отсутствуют, но бывают исключения.
Располагаются в проходе, который соединяет заднюю часть полости носа с горлом. Их основной целью является выработка антител для борьбы с инфекциями. В первые годы аденоиды помогают защитить младенцев от инфекции, задерживая бактерии и вирусы, которые попадают в организм через нос.
Инфицированные аденоиды обычно увеличиваются, но возвращаются к нормальному размеру, когда инфекция будет излечена. Однако в некоторых случаях они остаются увеличенными даже после исчезновения инфекции.
Основные причины разрастания:
- ОРВИ (частые);
- ветряная оспа;
- краснуха;
- скарлатина;
- хронический аллергический ринит;
- переохлаждение организма;
- наследственность;
- кариес;
- неблагоприятная экология;
- болезни надпочечников;
- любые заболевания носовой полости и миндалин, которые сопровождаются воспалением.
Аденоиды состоят из лимфатической ткани, в которой образуются особые клетки, направленные на обеззараживание патогенных микроорганизмов. Чаще всего заражение происходит в том возрасте, когда ребенок попадает в новую для него окружающую среду (сад, школа). У взрослых увеличение аденоидов также может быть связано со сменой работы.
Степени развития аденоидов
Специалисты выделяют три степени развития аденоидов. Каждой степени характерны свои симптомы и осложнения. Рассмотрим подробно в таблице.
Степень | Описание |
Первая | На этой стадии аденоиды перекрывают третью часть пространства носоглотки. Не мешают дыханию днем, но значительно затрудняют его в ночное время суток. |
Вторая | Перекрывают уже 2/3 пространства носоглотки. Вторая стадия характеризуется сложным носовым дыханием уже не только ночью, но и днем. Сон происходит с приоткрытым ртом. |
Третья | Тяжелая форма, поскольку носоглотка полностью закрыта аденоидами. На этой стадии носовое дыхание нарушено, из-за чего дышать приходится только ртом. Третей стадии также характерно нарушение работы иммунной системы. |
Как можно наблюдать, с развитием аденоидов симптоматика значительно ухудшается. Если вовремя не начать лечение, могут возникнуть серьезные осложнения, вплоть до потери слуха.
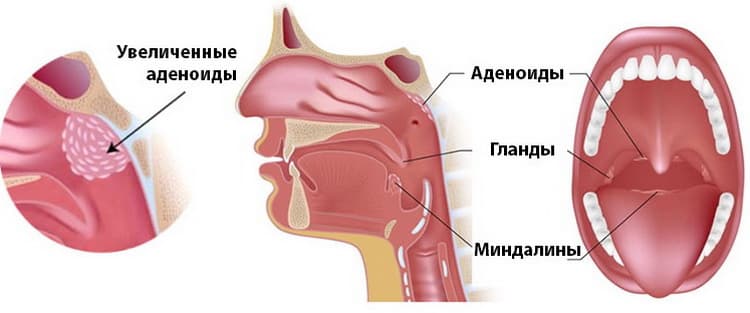
Симптомы аденоидов у детей и взрослых
Признаки, которые характеры при увеличенных аденоидах, мало чем отличаются у взрослых и детей. На ранних этапах развития обнаружить патологию сложно. На те симптомы, которые проявляются либо вовсе не обращают внимание, либо путают их с обычным длительным насморком.
На что родители должны обратить внимание, чтобы вовремя выявить болезнь:
- говорение «в нос»;
- ротовое дыхание;
- храп;
- частая усталость;
- раздражительность без причины;
- бледность кожи лица;
- нарушение обоняния;
- отсутствие жидкости во время сморкания;
- жалобы на инородное тело в носовой полости.

При присоединении воспалительного процесса появляются более существенные симптомы:
- поднимается высокая температура;
- не поддающийся лечения насморк;
- хронический кашель;
- головная боль;
- боль в носу и ушах.
Важно! С проявлением подобных признаков у детей, родители должны незамедлительно обратиться к ЛОР врачу.
Симптомы у взрослых примерно такие же. Только вот во взрослой жизни редко обращаешь внимание на ту же слабость или головную боль.
Рассмотрим, на что должен обратить внимание взрослый человек:
- изменение тембра голоса;
- ночной храп (если ранее не было);
- снижение слуха;
- задержка дыхания во время сна;
- заложенность носовых ходов;
- ощущение заложенности ушей;
- сильные и постоянные головные боли;
- носовое дыхание.
Если внимательно прислушиваться к сигналам своего организма, можно вовремя распознать недуг и начать лечение.
Чем опасны аденоиды
Увеличение и разрастание аденоидов становятся причиной для таких нарушений:
- механическое препятствие носового дыхания;
- возникновение хронического насморка;
- изменение голоса;
- трудность глотания;
- ночное недержание мочи;
- апноэ во сне;
- ухудшение слуха.
Рекомендуем видео:
Кроме вышесказанного, они негативно влияют на общее самочувствие и кровообращение головного мозга из-за недостатка кислорода.
Кто чаще страдает на аденоиды
Увеличенные глоточные миндалины в детском возрасте (преимущественно до 7 лет) не считаются патологией и заболеванием. Даже наоборот, это признак хорошей работы иммунной системы.
Но вот если разрастание аденоидов нарушают правильную работу организма, это должно стать поводом для лечения или удаления. Чаще всего на аденоиды страдают дети в возрасте от 3 до 11 лет. Связано это с акклиматизацией в детских садах и школах. Частые простуды и другие воспалительные заболевания вызывают разрастание миндалин.
Какую диагностику пройти
Диагностическое обследование требует оценки некоторых тестов от узких специалистов.

По каким критериям ставится диагноз, и у каких врачей:
- Аллерголог-иммунолог. Оценивает кожные аллергопробы.
- Невролог. К этому специалисту направляют в случае сильных головных болей и в случае эпилептиформных приступов.
- Эндокринолог. Осмотр у эндокринолога нужен в случае, если есть подозрения на гиперфункцию щитовидной железы.
Кроме этого, диагностика предусматривает такие анализы:
- общий анализ крови;
- общий анализ мочи;
- бакпосев из носоглотки на чувствительность к антибиотикам;
- исследование иммуноглобулина Е;
- цитология поверхности аденоидной ткани;
- ПЦР и ИФА на наличие инфекций.
Обратите внимание! Главная роль в обследовании отведена врачу отоларингологу (ЛОРу). Специалист методом пальпации осматривает заднюю стенку носоглотки для выявления консистенции и размеров аденоидов. Назначает эндоскопическую риноскопию, а также эпифарингоскопию.
Как лечат аденоиды
Первым делом нужно снять воспалительный процесс. Для этого назначают противовоспалительные препараты в виде спреев или капель. В тех ситуациях, если во время диагностики результат на бактерии был положительным, будут назначены антибиотики. Поскольку увеличение аденоидов скажется на работе иммунной системе, ее нужно будет поддержать иммуностимулирующими средствами.
Также в обязательное лечение входят физиотерапевтические процедуры, а в случае третьей стадии развития аденоидов, когда носовое дыхание полностью нарушено, назначается операция по удалению носоглоточных миндалин.
Итак, врачи назначают такие методы:
- физиотерапевтические процедуры;
- прием лекарственных препаратов;
- хирургическое вмешательство.
Выбранный способ лечения будет зависеть от сложности и запущенности недуга.
Можно ли удалять аденоиды
Спешить удалять аденоиды не стоит, поскольку они важны для организма. В первую очередь, носоглоточные миндалины выполняют важные физиологические функции, а также не исключено, что они вырастут снова.
В чем заключается опасность удаления аденоидов
Аденоиды являются частью иммунной системы. И если их удалить, вместе с ними будет устранена часть защитной реакции организма. После удаления носоглоточных миндалин иммунитет начинает защищаться по-новому. На этом фоне могут развиваться новые заболевания, например, хронический насморк или кашель. Также может возникнуть аллергия, которая будет свидетельствовать о неправильном ответе иммунной системы.
Важно понимать, что операция направлена на удаление разросшейся ткани, но никак не причины ее разрастания. Хирургическое вмешательство усиливает гипервентиляцию легких.
Чем грозит гипервентиляция легких
В результате гипервентиляции наступает дефицит углекислого газа в организме. Результатом этого становится то, что клетки не получают кислород из крови, даже несмотря на то, что она перенасыщена кислородом. Органы дыхания, как и все тело, страдают на кислородное голодание. Последствием становится бронхиальная астма.
Что дает метод Бутейко
Вследствие разрастания аденоидов, всегда отекает слизистая оболочка носоглотки, что мешает нормальному носовому дыханию. Метод Бутейко всего за две процедуры устранит отечность и вернет больному нормальное дыхание носом. Разрастания перестают мешать ночному сну, пропадает храп, голос становится нормальным, улучшается аппетит и общее состояние.
Рекомендуем видео:
Дальнейшее посещение специалистов поможет укрепить иммунитет, нормализовать правильную вентиляцию легких и обмен веществ. Вопрос о проведении оперативного вмешательства остается позади. Аденоиды уменьшаются, ребенок или взрослый перестает часто болеть и становится менее подверженным аллергии.
Как лечить аденоиды без операции
Чтобы обойтись без удаления разросшейся ткани, важно своевременно начать лечение. Только так можно при помощи консервативных методов добиться положительных результатов.
Препараты
Рассмотрим, какие лекарственные средства может назначить ЛОР-врач в приведенной таблице.
Вид средства | Названия | Примечание |
Сосудосуживающие капли | Назол, Нафтизин, Пинасол, Санорин, Риназолин | Подобные препараты не лечат, но снимают заложенность носа, особенно они нужны, когда есть высокая температура. |
Увлажняющие назальные капли и спреи | Но-соль, Хьюмер, Аквамакс, Аквалор, Африн | Увлажняют слизистую оболочку, улучшают дыхание. |
Антибактериальные капли | Порлидекс, Биопарокс, Софрадекс, Изофра | Использовать подобные препараты нужно только по назначению ЛОР-врача. Основная цель – борьба с бактериями. |
Гормональные капли и спреи | Назонекс, Авамис, Дезринит, Фликсоназе, | Устраняют воспаление, снимают заложенность носа. Тормозят процесс разрастания аденоидной ткани. |
Гомеопатические капли | Масло туи и Лимфомиозот. | Помогают побороть симптомы на первой стадии развития. Имеют натуральную основу, поэтому безопасны для организма. |
Лечебные и профилактические мази | Туевая мазь, Флеминга, Доктор Мом, Пиносол, Виферон. | Препараты устраняют симптомы аденоидов, улучшают носовое дыхание и уничтожают бактерии. |
Самолечение может быть опасным для здоровья. Не следует приобретать препараты без рекомендаций врача.
Промывания
Для промывания используют увлажняющие капли или следующие растворы:
- физиологический раствор;
- отвар из ромашки;
- солевой раствор;
- минеральная негазированная вода.
Важно! Процедуру не рекомендуется проводить в домашних условиях, так как есть большая вероятность того, что инфекция попадет в среднее ухо и вызовет отит.

Физиотерапия
Наибольшую эффективность в консервативном лечении дает сочетание лекарственных препаратов и физиотерапевтических процедур, которые направлены на уменьшение отечности, воспаления и укрепление иммунитета.
Чаще всего назначают:
- ультравысокочастотную (УВЧ) терапию;
- дарсонвализацию;
- лекарственный электрофорез;
- индуктотермию;
- крайне высокочастотную (КВЧ) терапию;
- сантиметроволновую (СМВ) терапию;
- ультразвуковую и лазерную терапию;
- УФО (ультрафиолетовые лучи);
- грязелечение.
Физиотерапия при аденоидах часто становится перспективной формой лечения. Выбранный врачом метод устраняет симптомы, что позволяет избежать операции.
Дыхательная гимнастика
Правильно подобранные упражнения помогут облегчить носовое дыхание и предотвратить дальнейшее разрастание ткани.
Эффективные упражнения:
- Губы сомкнуть и произнести такие согласные: ж, б, ф, т, п, щ. повторить 5 раз.
- Указательным пальцем закрыть правую ноздрю и выполнить 10 глубоких вдохов левой ноздрей. Теперь наоборот, после чего глубоко подышать двумя носовыми ходами. Повторить 5 раз.
- Ноги поставить на ширину плеч, нагнуться и сделать неглубокий вдох. Поднимаясь выполнить выдох. Повторить 10 раз.
- Полоскание горла солевой водой с произнесением гласных «о» и «а».
Начинать упражнения рекомендуется только после чистки носовых ходов и без заложенности носа. Первый раз достаточно выполнить по 2-3 подхода каждого упражнения.
Когда операция необходима
Если еще на 1 и 2 стадии развития аденоиды можно вылечить консервативным методом, то на последней запущенной степени назначается хирургическое вмешательство.
Показаниями к операции являются:
- апноэ;
- отсутствие носового дыхания;
- частые ОРВИ;
- изменение прикуса;
- отит;
- хронический насморк.
При подобных осложнениях врач решает направить больного на оперативное вмешательство.
Как удаляют аденоиды лазером
Метод направлен на устранение воспаления и разглаживание аденоидной ткани. Сфокусированный луч направляют на тело, а после и на само основание аденоида. Часто одной процедуры недостаточно.
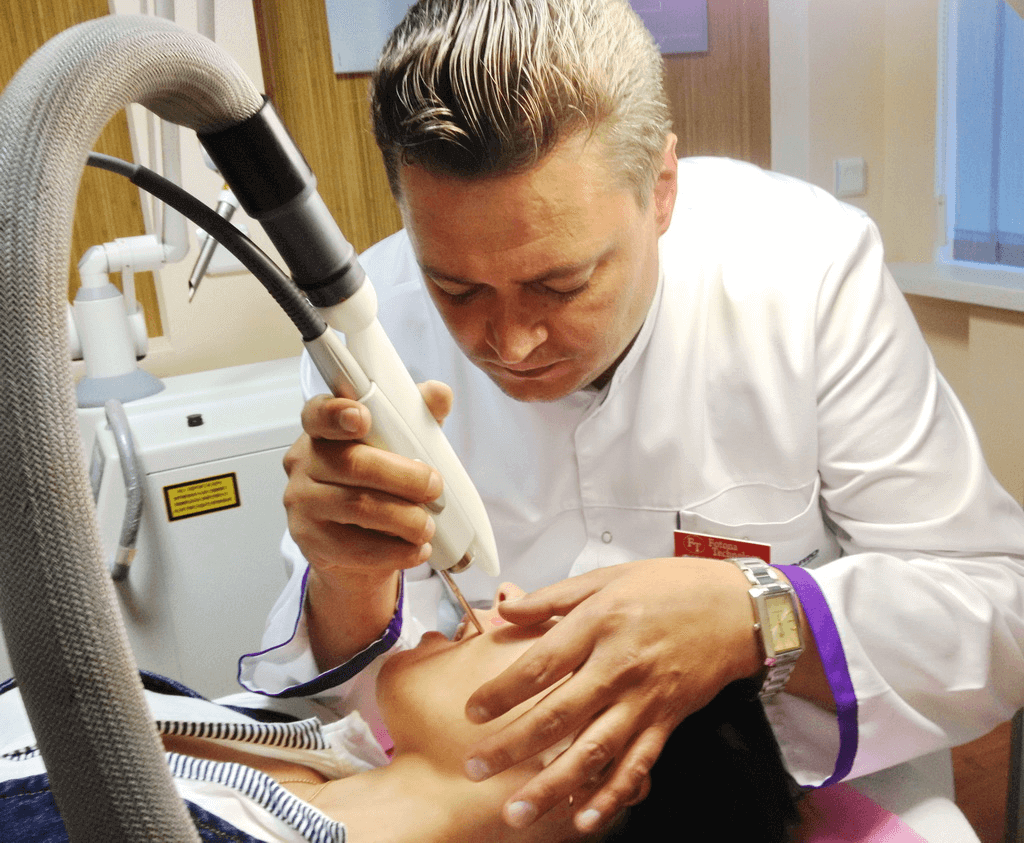
Плюсы:
- риски кровотечения минимальны;
- проведение процедуры у ребенка не приносит вред психике;
- не нужен общий наркоз (в большинстве случаев);
- скорость и эффективность метода.
Минусы:
- цена (не каждому по карману);
- есть риски рецидива.
Кроме этого, чтобы провести подобную операцию, нужен квалифицированный врач. Не в каждом городе он есть, поэтому часто приходится выбирать другой способ удаления аденоидов.
Уход за ребенком после аденотомии
После операции как ребенок, так и взрослый нуждается в уходе.
Важно соблюдать такие мероприятия в период реабилитации:
- После операции нужно высыпаться, поэтому отдыхать в ночное время рекомендуется не меньше 8-9 часов.
- Ограничить любые физические нагрузки.
- Использовать рекомендованные ЛОР врачом капли.
- Не принимать горячую ванну.
- Ежедневно проветривать квартиру и вытирать пыль.
- Выполнять лечебную гимнастику по совету специалиста.
Если своевременно провести аденотомию, вероятность рецидивов снижается во много раз.
Могут ли аденоиды вырасти снова после операции?
Рецидивы даже после операции – это частое явление. Повторное увеличение аденоидов зависит от ряда причин.
Среди них:
- индивидуальные особенности организма (генетика);
- запущенность ситуации;
- аллергические реакции;
- возрастной фактор (дети до 3 лет);
- частое развитие воспалительных процессов.
Также многое зависит от качества проведенной операции и опыта врача.
Профилактика разрастания аденоидов
Аденоиды лучше вовремя предупредить, нежели потом их долго и мучительно лечить. Профилактические меры заключаются в правильном и сбалансированном питании, здоровом способе жизни, укреплении защитных сил организма, закаливании. Также важно смести к минимуму контакт с аллергенами и своевременно лечить больные зубы.
Аденоиды являются частью иммунной системы. Именно поэтому так важно своевременно начать консервативное лечение и не привести к осложнениям.
Рекомендуем посмотреть видео:
Источник