Увеличенные внутригрудные лимфоузлы на рентгене
Любой воспалительный процесс или инфекция характеризуются увеличением лимфатических узлов. Воспаленные лимфоузлы можно увидеть невооруженным глазом, либо при помощи пальпации. Например, внутригрудные лимфатические узлы расположены в полостных частях тела, и обнаружить их без специальных методик не представляется возможным.
Почему увеличены ВГЛУ
Лимфатические узлы расположены в организме человека таким образом, что воспрепятствуют попаданию инфекции в самые важные внутренние органы и системы. Увеличение лимфатических узлов происходит из-за проникновения в ток лимфы чужеродного агента.
Будь это микробы, вирусы или раковые клетки, лимфа разносит их по всему организму, чем и провоцирует иммунный ответ организма. Лимфоидная жидкость, просачиваясь между лимфатическими узлами, проходит дальше в сердечно-сосудистую систему, а принесенные ее патогенные белки накапливаются в лимфоидной ткани. Воспаленный и увеличенный лимфоузел внешне представляет из себя шишку. Место образования шишки напрямую связано с воспалением определенного органа или внутренней системы.
Локализация ВГЛУ
Внутригрудные (торакальные или медиастинальные) лимфатические узлы в зависимости от места расположения относятся к внутренним локализациям. Судя по названию, лимфоузлы расположены в области грудной клетки.
Представлены они в виде групповых скоплений и имеют следующую классификацию:
- Пристеночные – располагаются возле стенки грудной полости. К ним относятся межреберные и окологрудинные лимфоузлы.
- Органные – расположены рядом с грудными органами. Различают околопищеводные и бронхолегочные лимфоузлы.
- Грудные лимфоузлы солнечного сплетения в свою очередь делятся на передние, задние и средние ВГЛУ средостения.
Средостение представляет собой органы и сосуды, расположенные между легкими. Являясь грудинным органом, оно представлено целой группой лимфатических узлов:
- паратрахеальные;
- трахеобронхиальные;
- бифуркационные;
- бронхопульмональные;
- парааортальные;
- загрудинные;
- параэзофагальные.
Причины увеличения
Физиологических причин увеличения лимфоузлов не существует. Основные патологические причины, приводящие к увеличению внутригрудных лимфоузлов, можно разделить на две группы: опухолевидной и неопухолевидной этиологии.
- Опухолевидная этиология. Причиной увеличения лимфоузлов становятся онкологические заболевания, метастазирования в лимфосистему и злокачественные образования в легких.
- Не опухолевидная этиология. Причиной данного вида патогенеза может стать длительный прием медицинских препаратов. Аутоиммунные заболевания и паразитарные инвазии редко становятся причиной воспаления лимфоузлов, однако встречаются такие случаи. Основной причиной лимфаденита являются инфекционные, вирусные и бактериальные заболевания.
Пневмония, бронхит, туберкулез, саркоидоз и злокачественные образования в легочной ткани – заболевания, приводящие иммунную систему, а именно лимфатические узлы внутригрудной области в состояние повышенной работы. Стоит отметить, что при разнообразных видах заболеваний изменяется не только размер лимфоузла (в норме он составляет 0,5 – 30 мм), но и другие оценочные показатели:
- изменяется поверхность: от гладкого до бугристого состояния;
- консистенция становится мягче (в норме лимфоузел твердый);
- сливаясь друг с другом из-за воспалительных или иных процессов, лимфоузлы теряют свою подвижность, к тому же инфицированные места заменяются соединительной тканью, что в целом ведет лимфатический узел к непригодности.
Основные причины и заболевания, приводящие к увеличению ВГЛУ
Рак легкого
Рак легкого – тяжелое онкологическое заболевание. Чем выше стадия рака, тем сильнее проявляются симптомы, тем сложнее облегчить страдания пациента и вернуть его к полноценной жизни.
Причины развития рака легкого:
- активное и пассивное курение;
- воздействие канцерогенов (никель, асбест, хром, бериллий и мышьяк);
- продукт разложения урана – газ радон;
- неблагоприятная экология;
- генетическая предрасположенность.
Характерные признаки онкологического процесса в легких:
- не проходящая осиплость в голосе;
- постоянная одышка;
- боли в области груди;
- общее недомогание (головные боли, температура, светочувствительность);
- экстренное снижение веса.
Благодаря лимфатической системе раковые клетки не могут попасть сразу в кровяное русло, а находятся в лимфатическом узле. Когда лимфа просачивается сквозь щели лимфоузла, крупные белковые частицы задерживаются. Лимфатический узел сдерживает опухолевый процесс, благодаря чему вовремя обнаруживши рак, можно не допустить его перехода в 4-ую метастатическую стадию.
Увеличение лимфоузлов при раке легкого зависит от размера опухоли и наличия метастаз, а также от расположения больного органа.
Применяемые методики лечения зависят от стадии процесса и гистологического вида рака. На первых стадиях применимы такие меры борьбы как: лучевая терапия, радиотерапия, химиотерапия, оперативное вмешательство. 3 стадия рака довольно сложно лечится.
Пациент получает поддерживающую терапию в виде сильных обезболивающих наркотических препаратов и противокашлевые медикаменты. В некоторых случаях применяется химиотерапия. 4 стадия не подлежит лечению, так как если рак поразил все жизненно важные органы и системы – человек погибает.
Увеличение лимфоузлов средостения после бронхопневмонии
Бронхопневмония – воспалительный процесс, захватывающий легочную ткань и бронхиолы. Болезнь имеет микробный характер – возбудителями часто становятся пневмококки и стрептококки. При бронхопневмонии наблюдается незначительное увеличение лимфатических узлов. Чаще всего проявляется после перенесенных ОРВИ и ОРЗ. Кроме того, в процесс воспаления вовлекается лимфатическая и сосудистая системы, происходит повышенное образование лимфоцитов, в результате чего сохраняется лимфаденопатия.
Увеличение ВГЛУ при туберкулезе
Туберкулез – инфекционное заболевание, вызываемое палочкой Коха (микобактерии туберкулеза). Основной симптом – образование туберкулезных бугорков. При туберкулезе легких чаще всего воспалены и увеличены бифуркационные лимфоузлы. Болезнь сопровождается болью в груди, кровохарканьем и общими недомоганиями. Характерной особенностью туберкулеза является процесс сливания лимфатических узлов. После излечения пораженная легочная ткань замещается фиброзной, образуются рубцы.
Саркоидоз, как причина лимфаденита
Саркоидоз – аутоиммунное заболевание. Точные причины развития заболевания не установлены. В следствии длительного воздействия вирусов, бактерий и грибов иммунная система человека неправильно функционирует. На ранних этапах саркоидоз сопровождается увеличением и асимметричным поражением трахеобронхиальных и бронхопульмональных лимфоузлов.
Более подробно о заболевании читайте в обзоре Саркоидоз лимфатических узлов
Симптомы увеличения лимфатических узлов средостения
Лимфаденопатия – иммунный ответ на патологические процессы, происходящие в легких и других рядом расположенных органах.
Отличительная особенность заключается в четком клиническом проявлении заболевания:
- Резкая боль в грудной клетке, болевой синдром распространяется на плечи и шею.
- Возникает осиплость голоса и появляется кашель.
- Шум в ушах и головные боли.
- В тяжелых случаях затруднено прохождение пищи.
Причины развития воспаления ЛУ средостения связаны с попаданием чужеродных агентов, бактерий и болезнетворных микробов, провоцируя организм вырабатывать большее количество лейкоцитов, в том числе и лимфоцитов. Злокачественное образования в лимфатических узлах средостения называются лимфомой.
Также рекомендуем к прочтению статью Почему могут воспаляться лимфоузлы в легких?
Принято выделять три стадии развития болезни:
- острая (возникает резко и неожиданно)
- хроническая (повышается температура, появляется слабость и отечность)
- рецидивирующая (повторная вспышка болезни).
Диагностические меры
Диагностика основывается на анамнезе заболевания. Сдается кровь на биохимическое исследование и реакцию Вассермана (подтверждение сифилиса). Назначается общий анализ крови, бактериальный посев мокроты и микроскопическое исследование нативного препарата. Окраска мазка по Граму и на атипичные клетки.
Проводят рентгенографическое исследование, а также бронхоскопию и рентгеноскопию. Иногда может проводиться биопсия легочной ткани и при подозрении на онкологическое заболевание берут спинальную жидкость.
Лечение
Методы лечения зависят от самого заболевания, а также от степени его развития. Применяют лечение медицинскими препаратами, физиотерапевтическими и народными методами.
| Заболевание | Метод лечения | Схема лечения |
| Туберкулез | Медикаментозный | Прием 3 – 4 противотуберкулезных препаратов: 1. Рифампицин 2. Пиразинамид 3. Изониазид 4. Прием иммуномодуляторов |
| Физиотерапевтический | Лазер и ультразвук, однако, при кровохарканье и остром течении болезни физиопроцедуры противопоказаны | |
| Саркоидоз | Медикаментозный | Прием гормональных препаратов, например, преднизолона. Лекарственные препараты, корригирующие иммунные процессы. |
| Физиотерапия | Ингаляции с большими дозами флутиказона | |
| Бронхопневмония | Медикаментозный | Прием антибиотиков и внутривенных инъекций. |
| Физиотерапевтический | Лазер, ультразвук, УФО ингаляции с беродуалом |
- Хирургическое лечение применяют при опухоли средостения. Операции на заключительных стадиях онкологии не проводят в виду отсутствия результата.
- Витаминотерапия. Потребность в витаминах наблюдается и у абсолютно здоровых граждан. При лимфаденопатии различного патогенеза увеличивается потребность в витаминных комплексах для поддержания иммунной защиты организма.
- Народные методы лечения применяются только с учетом консультации врача. Действенными средствами являются ингаляции с маслом эвкалипта. Чаще всего народные методы распространены у туббольных:
- Алоэ, мед, кагор смешать по 100 г, добавить ложку свиного жира и сок свеклы. Перемешать и настаивать не менее 2 –х недель.
- Барсучий жир смешать с медом и сливочным маслом. Настаивать в течение 3 дней в темном месте.
Профилактика
Так как основной причиной развития лимфаденопатии кроется в неправильном образе жизни, то необходимо придерживаться ЗОЖ: заниматься физической нагрузкой, правильно питаться. Избегать переохлаждения и контактов с больными, мыть руки и умываться после посещения общественных мест.
Источник
Лимфаденопатия на рентгенограмме и КТ органов грудной клеткиа) Лучевые признаки лимаденопатии: • Оптимальные диагностические ориентиры: • Рентгенография: • КТ:
б) Дифференциальная диагностика: в) Клинические аспекты: г) Диагностические пункты: – Также рекомендуем “Причины лимфаденопатии средостения на рентгене, КТ, МРТ, ПЭТ” Редактор: Искандер Милевски. Дата публикации: 25.1.2019 Оглавление темы “Рентген и КТ органов грудной клетки”:
|
Источник
Причины лимфаденопатии средостения на рентгене, КТ, МРТ, ПЭТ
а) Определения лимфаденопатии:
• Патологическое увеличение или изменение морфологических особенностей лимфатических узлов средостения или корней легких
• В классификацию TNM-7 не включены следующие лимфатические узлы:
– Подмышечные, подгрудные, внутренние грудные, диафрагмальные и абдоминальные
б) Лучевые признаки лимфаденопатии:
1. Основные особенности:
• Оптимальные диагностические ориентиры:
– Размеры внутригрудных лимфатических узлов > 10 мм при КТ
– Поглощение ФДГ внутригрудными лимфатическими узлами при ФДГ-ПЭТ/КТ
• Локализация:
– В соответствии с классификацией Американского объединенного комитета по изучению злокачественных опухолей (American Joint Committee on Cancer, AJCC) и Международного противоракового союза (UICC)
• Размеры:
– Вариабельны
• Морфологические особенности:
о Патологически измененными могут быть небольшие лимфатические узлы с нетипичными морфологическими особенностями
о Нетипичные особенности:
– Округлая форма
– Нечеткий контур
– Отсутствие ворот, заполненных жировой тканью
– Наличие некроза в центре
– Наличие кальцификатов
2. Рентгенография лимфаденопатии:
о Патологические изменения при рентгенографии органов грудной клетки могут не выявляться
о Увеличенные лимфатические узлы:
– Патологический контур средостения и корней легких
– Объемное образование (образования) в корне легкого, средостении
о Основные особенности:
– Утрата границ средостения, видимых в норме
– Утолщение медиастинальных линий и полос о Правые паратрахеальные лимфатические узлы:
– Утолщение правой паратрахеальной полосы
– Выпуклый контур верхней полой вены
о Левые паратрахеальные лимфатические узлы:
– Утолщение правой паратрахеальной полосы
– Выпуклый контур левой подключичной артерии
о Лимфатические узлы переднего средостения:
– Объемное образование переднего средостения
– Утолщение передней соединительной линии О Бифуркационные лимфатические узлы:
– Выпуклый контур кармана, образуемого верхними отделами непарной вены и пищевода
– Затемнение в проекции окна, образуемого корнем легкого и средостением
о Лимфатические узлы корней легких:
– Увеличение корней легких
– Дольчатый контур корней легких
– Симптом наложения корня легкого:
Может выявляться при медиастинальной лимфаденопатии
о Аортопульмональные лимфатические узлы:
– Выпуклый контур аортопульмонального окна
о Юкстадиафрагмальные лимфатические узлы:
– Выпуклый контур кардиодиафрагмального угла
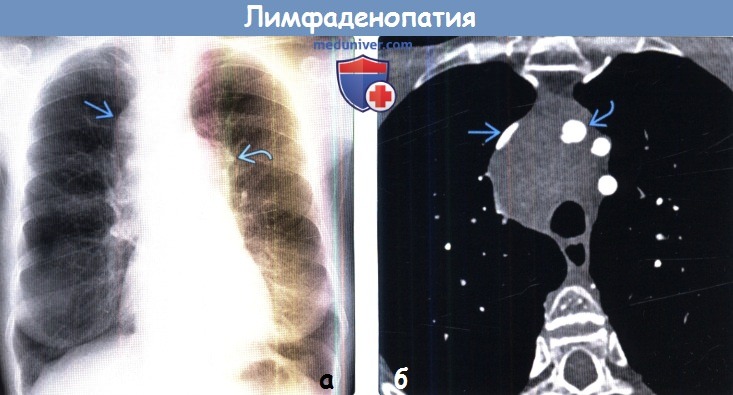
(а) У пожилого курильщика с жалобами на кашель при рентгенографии органов грудной клетки в ЗП проекции справа от трахеи определяется объемное образование обусловленное лимфаденопатией.
Высокое стояние правого купола диафрагмы может быть вызвано ее параличом вследствие инвазии диафрагмального нерва.
(б) У этого же пациента при КТ с контрастным усилением визуализируется увеличение правых и левых нижних паратрахеальных лимфатических узлов и лимфатических узлов переднего средостения обусловленное метастазами рака легких.
Вовлечение в опухолевый процесс лимфатических узлов с обеих сторон соответствует стадии N3 заболевания, при которой опухоль нерезектабельна.
3. КТ:
• Нативная КТ:
о Медиастинальная лимфаденопатия:
– Облитерация пространств средостения, заполненных жировой тканью
– Выявление сливного мягкотканного компонента
о Лимфаденопатия корней легких:
– Объемное образование корня легкого
– С трудом дифференцируется от прилежащих сосудов корня легкого
• КТ с контрастным усилением:
о Лимфаденопатия:
– Отдельные увеличенные лимфатические узлы
– Патологический мягкотканный компонент в области различных групп лимфатических узлов
– Сливные мягкотканные объемные образования; могут выявляться в > 1 группе лимфатических узлов
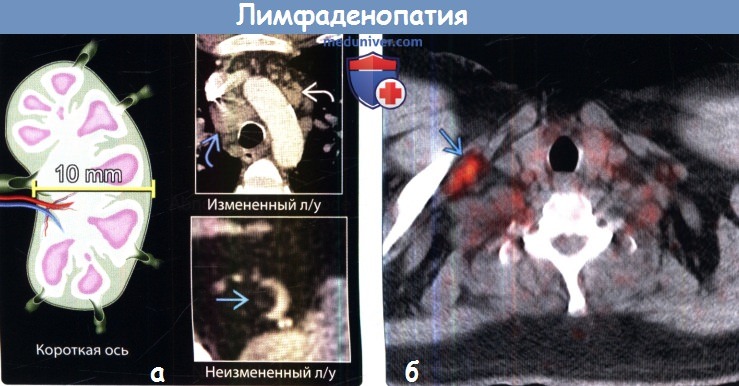
о Наиболее универсальным критерием является размер лимфатического узла по короткой оси:
– Нижние паратрахеальные и бифуркационные: > 11 мм
– Верхние паратрахеальные и верхние медиастинальные: > 7 мм
– Параэзофагеальные и корня правого легкого: > 10 мм
– Параэзофагеальные и корня левого легкого: > 7 мм
– Перидиафрагмальные: > 5 мм
о Внутренние грудные, ретрокруральные и экстраплевральные лимфатические узлы:
– Критерии размеров не разработаны; при выявлении считаются патологическими
о Размеры лимфатического узла не всегда достоверны:
– У пациентов со злокачественным новообразованием метастазы содержатся в 13% лимфатических узлов размерами < 10 мм
о Внутривенное контрастное усиление облегчает оценку лимфатических узлов и прилежащих сосудов и органов средостения:
– Применяется у пациентов с малым количеством жировой ткани
– Метастазы рака легких в лимфатических узлах обычно накапливают контрастное вещество:
Неконтрастирующиеся участки и участки низкой плотности обусловлены некрозом или геморрагиями
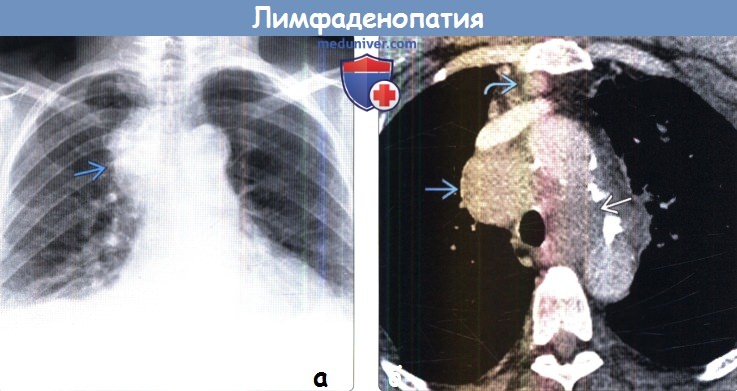
(а) У пациента с распространенным раком легких при КТ с контрастным усилением определяется лимфаденопатия парааортальных и правых нижних паратрахеальных лимфатических узлов.
Пораженные лимфатические узлы увеличены и характеризуются патологическим контрастным усилением: центральные отделы гиподенсны вследствие некроза.
(б) У этого же пациента при КТ с контрастным усилением визуализируются увеличенные лимфатические узлы области бифуркации трахеи и корня левого легкого с наличием некроза в центре.
Вовлечение в опухолевый процесс лимфатических узлов с обеих сторон соответствует стадии N3 заболевания.
4. МРТ лимфаденопатии:
• По точности соответствует КТ
• Контрастное усиление с использованием гадолиния повышает точность стадирования
5. Ультразвуковое исследование:
• Используется для проведения биопсии надключичных и подмышечных лимфатических узлов
• Эндобронхиальноеультразвуковое исследование (ЭБУЗИ): оценка состояния и проведение биопсии некоторых лимфатических узлов средостения и корней легких
6. Методы медицинской радиологии:
• ПЭТ/КТ:
о Поглощение ФДГ:
– Более точное обнаружение метастазов в лимфатических узлах, что повышает достоверность стадирования
– Ложноположительные результаты: при воспалительном процессе в лимфатических узлах
7. Рекомендации к проведению лучевых исследований:
• Оптимальный метод:
о КТ с контрастным усилением оптимальна для выявления и установления характеристик внутригрудной лимфаденопатии
о ПЭТ/КТ позволяет повысить точность стадирования
• Выбор условий исследования:
о Внутривенное контрастное усиление для оценки лимфатических узлов корней легких
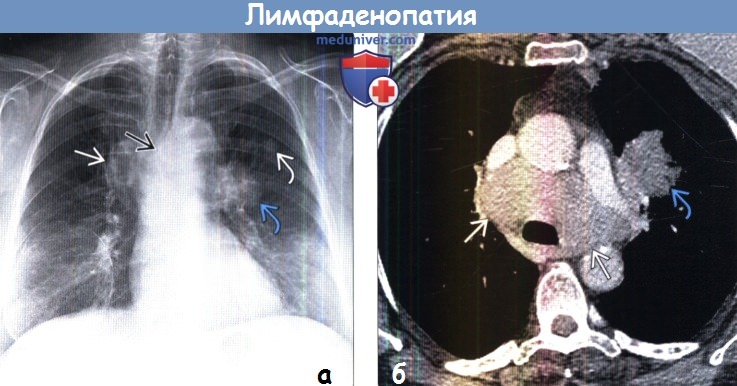
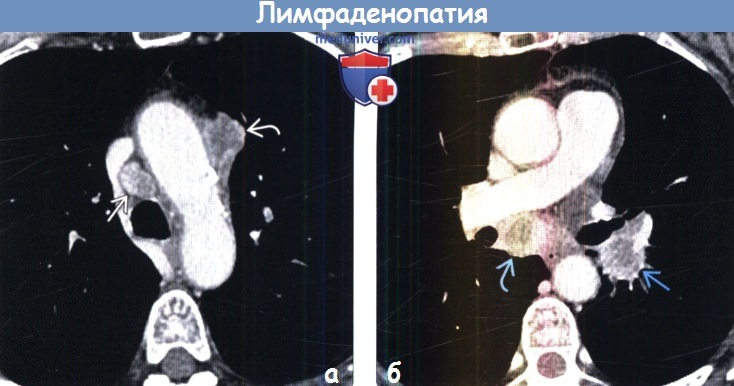
(а) У пожилого курильщика при рентгенографии органов грудной клетки в ПП проекции в верхней доле левого легкого определяются объемное образование и сателлитный узелок.
Следует отметить деформацию левого контура трахеи и правого контура средостения, обусловленную увеличением паратрахеальных лимфатических узлов с обеих сторон.
Следует считать, что объемное образование и лимфаденопатия соответствуют раку легких, пока не доказано иное.
(б) У этого же пациента при КТ с контрастным усилением визуализируются рак легких в верхней доле левого легкого и увеличенные паратрахеальные лимфатические узлы с обеих сторон, что соответствует стадии N3 заболевания, при которой опухоль нерезектабельна.
в) Дифференциальный диагноз лимфаденопатии:
1. Злокачественные новообразования:
• Лимфома:
о Лимфаденопатия; вариабельная картина контрастного усиления
о Лимфома после лечения может содержать кальцификаты
о При лимфоме Ходжкина чаще, чем при неходжкинской лимфоме, в опухолевый процесс включается грудная клетка
• Лимфаденопатия, обусловленная метастазами:
о Злокачественные новообразования грудной клетки:
– Рак молочной железы
– Рак пищевода
– Злокачественная мезотелиома плевры
о Злокачественные новообразования за пределами грудной клетки:
– Меланома
– Почечно-клеточная карцинома
– Тестикулярные новообразования
2. Инфекция:
• Бактериальная(типичная и атипичная)
• Микобактериальная: типичная — с возбудителем Mycobacterium tuberculosis и атипичная
• Грибковая: гистоплазмоз
• Вирусная: вирус Эпштейна-Барр
3. Неинфекционный воспалительный процесс:
• Саркоидоз:
о Системное заболевание, характеризующееся образованием гранулем без казеозного некроза
о Симметричная двусторонняя лимфаденопатия корней легких и паратрахеальных лимфатических узлов о Пораженныелимфатическиеузлы могут содержать кальцификаты
о Для оценки эффективности лечения может использоваться ФДГ-ПЭТ/КТ
• Профессиональные заболевания легких:
о Силикоз
о Пневмокониоз работников угольной промышленности
о Асбестоз
о Бериллиоз
• Гранулематоз с полиангиитом
• Системные заболевания соединительной ткани
4. Прочие:
• Кардиогенный отек легких
• Лекарственная токсичность
• Амилоидоз
• Ангиофолликулярная гиперплазия лимфатических узлов (болезнь Каслмана)
г) Патоморфология лимфаденопатии:
1. Стадирование, определение степени дифференцировки и классификация опухолей:
• Классификация TNM-7 AJCC, используемая при раке легких
• Стадирование лимфатических узлов (N):
о NX: региональные лимфатические узлы не могут быть оценены
о N0: метастазы в лимфатических узлах отсутствуют
о N1: метастазы в гомолатеральных перибронхиальных, внутрилегочных лимфатических узлах и лимфатических узлах корней легких
о N2: метастазы в гомолатеральных лимфатических узлах средостения, области бифуркации трахеи
о N3: метастазы в контралатеральных лимфатических узлах корней легких и средостения, в контралатеральных или гомолатеральных лимфатических узлах лестничных мышц и контралатеральных или гомолатеральных надключичных лимфатических узлах
• При раке легких были выявлены особенности распространения метастазов в специфические лимфатические узлы
• Ограничения системы стадирования:
о Лимфатические узлы, не являющиеся дренирующими
– Подмышечные, подгрудные, внутренние грудные, диафрагмальные и абдоминальные:
Не отражены в классификации TNM-7
– Данные лимфатические узлы классифицируют по-разному:
Метастазы в подмышечных лимфатических узлах часто относят к стадии N3
Метастазы в поддиафрагмальных лимфатических узлах часто относят к стадии М1
д) Клинические аспекты:
1. Проявления:
• Наиболее частые симптомы:
о Охриплость при вовлечении в опухолевый процесс возвратного гортанного нерва
о Одышка при вовлечении в опухолевый процесс диафрагмального нерва и паралич диафрагмы
о Симптомы могут отсутствовать
2. Демографические данные:
• Мужчины > женщины; курильщики
3. Естественное течение заболевания и прогноз:
• Прогноз зависит от стадии заболевания на момент его выявления
4. Лечение:
• Зависит от особенностей первичной опухоли, масштаба вовлечения в опухолевый процесс лимфатических узлов и наличия или отсутствия метастазов:
о N1: новообразование резектабельно на ранней стадии или при отсутствии метастазов
о N2: новообразование может быть резектабельно; может потребоваться проведение неоадъювантной химиотерапии и лучевой терапии
о N3: новообразование нерезектабельно
е) Диагностические пункты:
1. Следует учитывать:
• Патологические изменения в легких и лимфаденопатия могут быть вызваны раком легких
2. Ключевые моменты при интерпретации изображений:
• Оценка лимфатических узлов при КТ осуществляется в соответствии с их размерами и морфологическими особенностями
о Метастазы могут выявляться в неувеличенных лимфатических узлах
3. Ключевые моменты диагностического заключения:
• Для правильного стадирования важно придерживаться классификации групп лимфатических узлов
• На выбор схемы лечения влияет выявление стадии N3 заболевания
ж) Список литературы:
1. El-Sherief АН et al: International association for the study of lung cancer (IASLC) lymph node map: radiologic review with CT illustration. Radiographics. 34(6):1680-91, 2014
2. Nair A et al: Revisions to the TNM staging of non-small cell lung cancer: rationale, clinicoradiologic implications, and persistent limitations. Radiographics. 31 (1):215—38, 2011
3. UyBico SJ et al: Lung cancer staging essentials: the new TNM staging system and potential imaging pitfalls. Radiographics. 30(5): 1 163-81,2010
4. Sharma A et al: Patterns of lymphadenopathy in thoracic malignancies. Radiographics. 24(2):419-34, 2004
5. Pieterman RM et al: Preoperative staging of non-small-cell lung cancer with positron-emission tomography. N Engl J Med. 343(4):254-61, 2000
– Также рекомендуем “Опухоль Панкоста на рентгенограмме, КТ, МРТ”
Редактор: Искандер Милевски. Дата публикации: 25.1.2019
Оглавление темы “Рентген и КТ органов грудной клетки”:
- Причины консолидации легочной ткани на рентгене, КТ, МРТ, ПЭТ
- Множественные патологические образования легкого на рентгенограмме и КТ органов грудной клетки
- Причины множественных патологических образований в легких на рентгене, КТ, ПЭТ
- Лимфаденопатия на рентгенограмме и КТ органов грудной клетки
- Причины лимфаденопатии средостения на рентгене, КТ, МРТ, ПЭТ
- Опухоль Панкоста на рентгенограмме, КТ, МРТ
- Лучевая диагностика опухоли Панкоста: рентген, КТ, МРТ, ПЭТ
- Обструкция верхней полой вены на рентгенограмме, КТ, МРТ
- Лучевая диагностика обструкции верхней полой вены: рентген, КТ, МРТ, УЗИ, ангиография
- Метастазы рака легкого на рентгенограмме, КТ, МРТ, ПЭТ
Источник