Увеличение селезенки и лимфоузлов лейкоцитоз

Сипмтомы хронического лимфолейкоза (ХЛЛ) – анализы
Хронический лимфолейкоз чаще всего начинается исподволь и в большинстве случаев на ранних этапах прогрессирует очень медленно, а у ряда больных признаки прогрессирования годами могут отсутствовать.
У некоторых больных значительно увеличены глоточные миндалины, присоединение респираторной инфекции иногда сопровождается легким затруднением при проглатывании твердой пищи.
При небольшом количестве незначительно увеличенных периферических лимфатических узлов другие группы лимфатических узлов могут не быть увеличенными. В случае значительного увеличения периферических лимфатических узлов, как правило, оказываются увеличенными, иногда значительно, лимфатические узлы брюшной полости, что выявляется при ультразвуковом исследовании (УЗИ).
Медиастинальные лимфатические узлы увеличиваются редко и обычно незначительно. Нам не приходилось наблюдать синдрома сдавления верхней полой вены при хроническом лимфолейкозе (ХЛЛ).
Размеры лимфатических узлов у разных больных могут изменяться в очень широких пределах — от 1,5—2,0 до 10—15 см в диаметре. У одного больного размеры лимфатических узлов в разных областях могут варьировать, однако резкое увеличение лимфатических узлов какой-либо одной области для неосложненного хронического лимфолейкоза нехарактерно. В подобных случаях обязательна пункция или биопсия этого узла для исключения трансформации хронического лимфолейкоза в агрессивную лимфому.
Увеличенные лимфатические узлы могут сливаться между собой, образуя конгломераты. Особенно часто это наблюдается при увеличении лимфатических узлов брюшной полости. В то же время инвазивный рост с поражением соседних органов совершенно нехарактерен, большие лимфатические узлы могут сдавливать или оттеснять соседние органы, но прорастания в ткани соседних органов не бывает.
Имеются казуистические описания поражения внутренних органов при хроническом лимфолейкозе, не вызванные прорастанием в них опухоли из соседних лимфатических узлов. Например, приведен случай инфильтрации желчного пузыря лимфоидными клетками с характерным для хронического лимфолейкоза иммунофенотипом. Описаны также нескольких случаев нейролейкемии, но из известных нам лишь в одном лимфоидные клетки в цереброспинальной жидкости были исследованы иммунологически и имели иммунофенотип, характерный для хронического лимфолейкоза.
Нейролейкемия развилась после 10—летнего течения хронического лимфолейкоза и многократных курсов терапии. Лечение интралюмбальным введением метот-рексата ликвидировало все симптомы поражения головного мозга. Описаны несколько случаев специфического поражения желудка и тонкой кишки, однако иммунологическое исследование ткани этих органов ограничивалось определением CD20, поэтому нет абсолютной уверенности в правильной интерпретации как первоначального диагноза, так и поражения желудочно-кишечного тракта.
У большинства больных селезенка увеличивается позже, чем появляется увеличение лимфатических узлов. Только у некоторых больных размеры селезенки оказываются очень значительными. Следует иметь в виду, что увеличение селезенки без увеличения лимфатических узлов совершенно нехарактерно для хронического лимфолейкоза и требует тщательной верификации диагноза с использованием не только морфологического, но обязательно иммунологического исследования. Чаще всего в таких случаях речь идет либо о волосатоклеточном лейкозе, либо о мантийно-клеточной лимфоме с лейкемизацией, неправильно расцененных как хронический лимфолейкоз (ХЛЛ).
Увеличение печени наблюдается нечасто и обычно позже, чем увеличение селезенки. У отдельных больных увеличение селезенки или печени выражено значительно на протяжении всего заболевания и представляет проблему для лечения. Обычно это наблюдается при числе пролимфоцитов в крови более 10, а чаще всего при том варианте болезни, который рассматривается как пролимфоцитарный В-ХЛЛ.
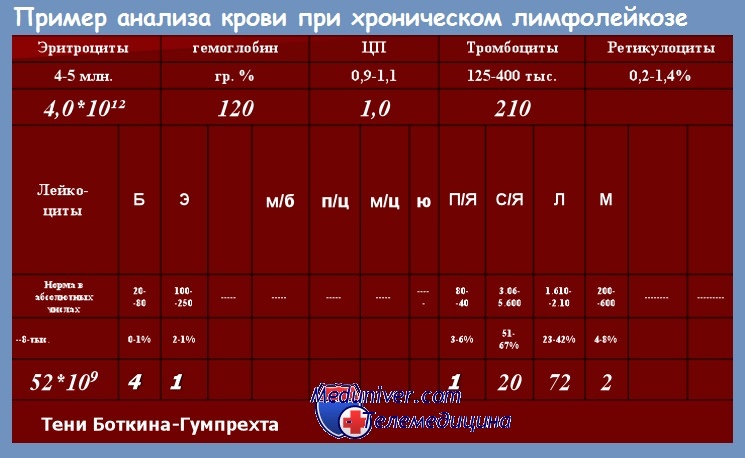
Картина крови при первом обращении больного к врачу также изменчива в широких пределах. Количество лейкоцитов и процент лимфоцитов в лейкоцитарной формуле при хроническом лимфолейкозе нарастают медленно, поэтому высокий лейкоцитоз с резким преобладанием лимфоцитов в крови всегда свидетельствует о длительном предшествующем периоде заболевания. Обычно уже при числе лейкоцитов 15—20•109/л наблюдается преобладание лимфоцитов до 60—65 %.
Постепенно лейкоцитоз нарастает и без лечения может с годами достигнуть огромных цифр — 500—1000•109/л и даже больше. Количество лимфоцитов увеличивается параллельно увеличению числа лейкоцитов и при высоком лейкоцитозе достигает 85— 95—99 % (рис. 36.1 —см. вклейку). В крови преобладают зрелые формы лимфоцитов, при высоком лейкоцитозе нередко бывает 3—5 % пролимфоцитов.
Число эритроцитов, содержание гемоглобина и тромбоцитов на ранних этапах болезни, как правило, нормальные, при высоком лейкоцитозе обычно наблюдается их снижение либо за счет вытеснения здоровых ростков кроветворения увеличивающимся клоном лимфоцитов, либо в связи с присоединением аутоиммунных осложнений. Степень анемии и тромбоцитопении без аутоиммунных осложнений обычно небольшая (гемоглобина 100—90г/л, эритроцитов 3,0-2,5•1012/л, тромбоцитов 100-110•109/л).
При аутоиммунных процессах показатели нередко оказываются значительно более низкими.
У больных хроническим лимфолейкозом процент нейтрофилов снижен, однако их абсолютное количество может быть нормальным, иногда незначительно сниженным или даже несколько увеличенным.
При пункции костного мозга на ранних этапах болезни обнаруживается небольшое содержание лимфоцитов (обычно 40—50 %), позднее, при высоком лейкоцитозе, наблюдается их значительное преобладание в миелограмме: лимфоциты могут составлять 95—98 % всех костно-мозговых элементов. Лимфоциты имеют морфологию зрелых клеток, но в костномозговом пунктате всегда 3—5 % пролимфоцитов.
При биохимическом анализе крови вначале никаких характерных изменений не отмечается. С течением времени, при нарастании симтомов заболевания, в большинстве случаев определяются гипопро-теинемия и гипогаммаглобулинемия. Практически у всех больных снижен уровень IgG, IgA и IgM. При использовании чувствительных методов определения почти у 60 % больных обнаруживается некоторое количество моноклонового иммуноглобулина, обычно IgM, в сыворотке крови и моче.
Обычно значительное преобладание лимфоцитов в костно-мозговом пунктате отмечается при высоком лейкоцитозе и генерализованной лимфаденопатии, однако строгой корреляции между высотой лейкоцитоза, степенью инфильтрации костного мозга лимфоцитами, размерами лимфатических узлов и селезенки нет. Иногда у больного с высокими лейкоцитозом и лимфоцитозом в крови и костно-мозговом пунктате почти не увеличены лимфатические узлы. В отдельных случаях при умеренном лейкоцитозе и лимфоцитозе в крови исследование костномозгового пунктата и биоптата подвздошной кости выявляют их практически тотальную инфильтрацию лимфоцитами.
Редко увеличение лимфатических узлов, печени, селезенки отсутствует даже у больных со значительными лейкоцитозом и лимфоцитозом. В подобных наблюдениях исследование костно-мозгового пунктата иногда выявляет почти полное вытеснение гранулоцитарных и эритроидных элементов костного мозга лимфоцитами, которые составляют 98—99 % от всех миелокариоцитов. Этот вариант болезни нередко обозначают как lymphadenia ossium. Он является неблагоприятным в прогностическом отношении из-за часто имеющейся прогрессирующей анемии и тромбоцитопении.
– Также рекомендуем “Аутоиммунные осложнения при хроническом лимфолейкозе – аутоиммунная гемолитическая анемия (АИГА)”
Оглавление темы “Клиника хронического лимфолейкоза (ХЛЛ)”:
- Влияние мутации гена ТР53 на течение и прогноз хронического лимфолейкоза (ХЛЛ)
- Нарушение апоптоза клеток при хроническом лимфолейкозе (ХЛЛ)
- Влияние экспрессии гена BCL-2 и белка p27 на течение и прогноз хронического лимфолейкоза (ХЛЛ)
- Влияние b2-микроглобулина (b2М) на течение и прогноз хронического лимфолейкоза (ХЛЛ)
- Влияние антигена CD23 на течение и прогноз хронического лимфолейкоза (ХЛЛ)
- Влияние тимидинкиназы и лактатдегидрогеназы (ЛДГ) на течение и прогноз хронического лимфолейкоза (ХЛЛ)
- Сипмтомы хронического лимфолейкоза (ХЛЛ) – анализы
- Аутоиммунные осложнения при хроническом лимфолейкозе – аутоиммунная гемолитическая анемия (АИГА)
- Инфекционные осложнения при хроническом лимфолейкозе – причины
- Опухоли при хроническом лимфолейкозе – частота, причины
Источник
Хронический лимфоцитарный лейкоз (ХЛЛ), также известный как хронический лимфолейкоз, является онкологическим состоянием, развивается из-за аномалий в образовании и развитии одной из разновидностей кровяных телец – лимфоцитов. Около 95% случаев заболевания начинается с повреждения B-лимфоцитов (B-клеток). Это наиболее распространенный тип лейкоза у взрослого населения западных стран.
Наиболее распространенные признаки ХЛЛ
Наиболее распространенный признак ХЛЛ, который наблюдается почти в 90% случаев, – увеличение лимфатических узлов в области шеи, подмышках или в паху, и они обычно неболезненные. В дополнение к этому, у пациента также может быть увеличенная селезенка, которая может расширяться до точки, вызывающей дискомфорт и/или боль, вблизи ее анатомического расположения в левом верхнем квадранте живота.
На момент постановки диагноза пациенты могут иметь или не иметь классические симптомы, которые обычно указывают на наличие активной злокачественной опухоли в организме. Эти симптомы, которые сигнализируют о тревоге любому врачу: необъяснимая потеря веса, непреодолимая усталость, высокая температура и ночное потоотделение.
Потеря веса, связанная со злокачественным новообразованием, как правило, составляет более 10% от массы тела пациента за последние шесть месяцев. Усталость должна быть сильной, чтобы помешать работе пациента и/или выполнять повседневную деятельность, в то время как лихорадка должна быть выше 38° C в течение не менее 14 дней при отсутствии инфекции.
В результате дисфункции иммунной системы, возникающей из-за качественных и количественных дефектов иммунных эффекторных клеток, ХЛЛ может предрасполагать пациентов к рецидивирующим инфекциям. Эти пациенты имеют аномальные гуморальные (относящиеся к жидким внутренним средам организма: крови, лимфе, тканевой жидкости) и клеточно-опосредованные иммунные реакции, которые могут проистекать из самого состояния или как следствие терапии, используемой для его лечения.
Инфекции при ХЛЛ обычно поражают дыхательные пути, но пациенты могут также заразиться другими заболеваниями, такими как простой герпес и опоясывающий лишай.
Симптомы и признаки прогрессирующего лимфолейкоза
По мере прогрессирования ХЛЛ здоровые кроветворные клетки костного мозга постоянно замещаются функционально некомпетентными лейкозными клетками. Это приводит к анемии, лейкопении и тромбоцитопении, которые являются нехваткой эритроцитов, лейкоцитов и тромбоцитов, соответственно. Эти три состояния, в свою очередь, вызывают ряд собственных признаков и симптомов.
Пациенты с анемией жалуются на усталость, головокружение, одышку и общую слабость из-за низкого количества эритроцитов. Нехватка тромбоцитов приводит к осложнению слизистых кровотечений, а также петехии (мелкие кровоизлияния). Эти пациенты, как правило, имеют частые кровотечения из носа, в дополнение к синякам на теле и кровотечениям из десен.
Фото: healthcentral.com
Читайте также:
Почему в крови бывает много кальция?
Лейкоцитокластический васкулит как воспаление мелких кровеносных сосудов
Какие симптомы говорят о раке желчного пузыря
Источник
анонимно, Женщина, 29 лет
Добрый день! Заранее прошу прощения за длинный текст, но мне очень нужно разобраться.
Ситуация началась год назад, в мае 2017 когда я случайна обнаружила на боковой поверхности шеи, справа, увеличенный лимфоузел. Для начала обратилась к лору, но безрезультатно (то ли врач меня не правильно поняла, то ли не захотела разобраться, но в заключении, выданном ей по результатам приема фигурируют только подчелюстные лимфоузлы которые у меня увеличены лет с 13 и никоим образом не беспокоят). Затем было обращение к хирургу. Хирург обеспокоился ситуацией и предложил пройти обследование более детально (он, насколько я помню, подумал на лимфогранулематоз). Был сдан анализ крови (от 25.05) и выполнено КТ г/к и б/п с контрастом. На кт видно лимфоузлы, но все маленькие, до 1 см.
Т.к. в анализах было не все в порядке, я обратилась к гематологу. Поставлена лимфоаденопатия и рекомендовано дообследоваться: кровь на ВИЧ, Гепатит, RW (отрицательно), АСТ, АЛТ, ЩФ, ГГТ (норма), антитела к токсоплазме и ВЭБ (результаты на фото «ИФА 05.06»), УЗИ ЛУ. Результаты узи: с двух сторон по боковой поверхности шеи в в/3 и ср/3 лоцируются ЛУ. СПРАВА: в в/3 – удиничные ЛУ небольшие, обычной УЗ-структуры. В ср/3 – гипоэхогенные, вытянутые, макс. До 1,2*0,4 см,, аваскулярные. СЛЕВА: в в/3 мелкие ЛУ обычной УЗ-структуры. В ср/3 (рядом с подчелюстной слюнной железой) – увеличенный ЛУ, размерами 2,4*0,6 см, с сохранным, но тонким срединным эхл, аваскулярный. Затылочные, над- и подключичные ЛУ не визуализируются. В подмышечныз областях (больше справа) лоцируются ЛУ обычной структуры, аваскулярные. В молочных железах образований нет. ПЕЧЕНЬ: контуры ровные, размеры – не увеличены (правая доля 13,2*14,0), эхогенность обычная, очаговые изменения – нет. Поджелудочная железа – норма. Селезенка: не увеличена, контуры ровные, структура однородная. Лоцируется паракавальный ЛУ размером 1,7*0,7 см. Визуализируется обычной УЗ-структуры ЛУ 1,1*0,4 см в в/3 левого бедра. Заключение: по уз-структуре выявленные ЛУ не характерны для гематологической патологии.
По результатам дообследования мне было предложено еще раз пересдать общий анализ крови и антитела к герпесам 1 и 2 типов, ЦМВ, ВЭБ (результаты на фото «ИФА 17.06» и анализ крови на фото «ОАК 17.06-1» и «ОАК 17.06-2»).
По выполнению данных исследований мне было предложено подождать месяц и пересдать кровь еще раз недели через 3.
Меньше чем через месяц я заболеваю (острый фарингит и ОРЗ), начинают болеть подчелюстные ЛУ слева. По настоянию гематолога не дожидаясь выздоровления делаю УЗИ ЛУ (заключение утеряно, к сожалению, но точно помню что все в общем без изменений, подчелюстные узлы слева реактивные, воспаленные). В тот же период я нащупала у себя надключичный ЛУ, правда очень маленький. На узи его еле увидели – 0,6 см, не подозрительный. В тот же момент, на выходе из болезни сдаю кровь («ОАК 12.07»).
В общем, гематолог мне практически ничего не сказал, только постоянно отправлял на пересдачу анализов и в конечном счете предложил сделать имунофенотипирование лимфоцитов, чтобы посмотреть, являются они поликлональными, или моноклональными. Попала еще к одному гематологу, имевшему опыт работы в онкогематологии. Она данных за злокачественные заболевания крови и лимфы не нашла, но и ничего не исключила. Оба гематолога сходились в одном: исключать подобные заболевания можно по результатам исследования лимфоузла (морфология, или гистология – не поняла). Но ни один из моих лимфоузлов для данных целей не подходит: да, есть увеличенные, но увеличены они недостаточно. Кроме того, оба гематолога высказались против игольной биопсии.
Между тем я попала на прием к инфекционисту. Поставили сочетанную герпетическую инфекцию ВЭБ, ЦМВ, ВПР 1,2, хроническое рецидивирующее течение. Назначили полиоксидоний и деринат, фамвир при обострении.
Гематологи не рекомендовали принимать полиоксидоний и вообще любые иммуномодулирующие и иммуностимулирующие средства, поэтому полиоксидоний и деринат я принимать не стала. Фамвир принимала по схеме, назначенной инфекционистом, когда случились высыпания на губах.
До октября я взяла паузу и ничего не сдавала. Вся эта котовасия с ЛГМ под вопросом привела к сильной онкофобии и тревожности.
В октябре пересдала ОАК («ОАК 21.10») и отправилась к третьему гематологу. Она так же не увидела данных за онкопатологию, повторила слова предыдущих врачей о том, что исключить ее можно только по исследованию узла, так же запретила игольную биопсию и иммуномодуляторы. Узлы она пальпировала, подтвердила что надключичный слева прощупывается, что маленький и не вызывает опасений. Ркомендация: УЗИ контроль раз в полгода, ОАК раз в полгода, факультативно – иммунофенотипирование.
Дополнительно сообщаю, что ночных проливных потов у меня нет, потоотделение на мой взгляд адекватно условиям окружающей среды. Температура в период всех этих анализов иногда поднималась до 37-37,2, потом, после курса афобазола подниматься перестала. Сейчас держится в районе 36-36,6. Есть хроническая усталость, но у меня ребенок 2 года, с ребенком тяжело.
Сейчас мне предстоит планово сдавать кровь и делать УЗИ лимфоузлов и меня начинает накрывать паника. Иногда кажется, что болят лимфоузлы (хотя сами по себе они безболезненны). Они немного уменьшились, некоторые значительно, но окончательно не прошли.
В связи с этим мне хотелось бы знать: какие еще анализы и обследования имеет смысл пройти сейчас? На что, на ваш взгляд, похожа картина по предыдущим результатам? С чем может быть связан стойкий лейкоцитоз с одновременным увеличением и лимфоцитов, и нейтрофилов? Есть ли данные за онкопатологию? Имеет ли смысл делать иммунофенотипирование (расширенная панель стоит отнюдь не дешево, но я боюсь, что это исследование меня еще больше запутает, а диагностической ценности иметь не будет)?
П.С. Во время беременности предположительно могла перенести инфекционный монунуклеоз в атипичной форме, но достоверно установить этот факт не представляется возможным. На тот момент я находилась на сохранении в роддоме, была переведена с высокой несбиваемой температурой неизвестного происхождения в обсервацию, но лечили меня гинекологи, не инфекционисты (антибиотиками). Анализы крови и мочи были в норме (1 раз было отмечено повышение С-реактивного белка, которое прошло на следующий день). По узи – только увеличение селезенки, остальное – норма.
Источник
Лимфома маргинальной зоны селезенки – редкая разновидность неходжкинской В-клеточной лимфомы, которая относится к классу вялотекущих новообразований. Лимфома селезенки протекает бессимптомно и часто выявляется в ходе профилактических осмотров. Симптоматика проявляется уже на поздней стадии заболевания. Выбор лечения зависит от степени распространенности и стадии злокачественного заболевания.
В чем суть заболевания?

Средний возраст выявления лимфомы составляет от 50 до 70 лет, больший процент заболеваний проявляется у мужчин
Лимфома из клеток маргинальной зоны – редкое заболевание белых кровяных клеток, называемых В-лимфоцитами.
Лимфомы маргинальной зоны можно условно подразделить на узловую, селезеночную и экстранодальную формы: узловые появляются из лимфатических узлов, а селезеночные – из селезенки. Экстранодальная лимфома маргинальной зоны является наиболее распространенной формой и возникает из так называемой связанной со слизистой оболочкой лимфоидной ткани.
Вышеперечисленные формы очень похожи по своему происхождению, но клиническая картина существенно отличается. Узловая лимфома обычно проявляется в виде отека лимфатических узлов в области шеи или паха. Характерным признаком селезеночной лимфомы является увеличение селезенки, которое может сопровождаться болью, вздутием живота и потерей аппетита. У пациентов могут возникать и неспецифические симптомы – дискомфорт в области живота, тошнота, изжога и потеря веса.
Лимфома из различных клеток маргинальной зоны встречается редко. Узловая и селезеночная лимфома составляет всего от 1 до 2% от всех неходжкинских лимфом. Экстранодальная форма более распространена – от 7 до 10%. Средний возраст выявления лимфомы составляет от 50 до 70 лет. Мужчины немного чаще заболевают, чем женщины. Распространенность заболевания несущественно различается в развитых странах, поэтому эпидемиологические данные не представляют ценной информации.
В международной классификации болезней 10-го пересмотра (МКБ-10) лимфома селезенки обозначается кодом C83.0.
Причины развития
Точная причина развития заболевания не установлена. Риск развития лимфомы селезенки в основном повышается за счет аутоиммунных заболеваний и хронических инфекций.
Основные факторы риска:
- аутоиммунные заболевания;
- тиреоидит Хашимото;
- лимфоэпителиальный сиаладенит (синдром Шегрена);
- хронические инфекции, в том числе ВИЧ-инфекция и гепатиты;
- заражение хеликобактер пилори
Другие возбудители, которые могут вызывать лимфому:
- кампилобактерии;
- хламидии;
- боррелии;
- вирус Эпштейна-Барра.
Симптомы заболевания

Увеличение селезенки – один из первых симптомов начала заболевания лимфомы
У пациентов, страдающих неходжкинской лимфомой, первоначально проявляются только неспецифические симптомы: повышение температуры, потеря аппетита и резкое снижение массы тела. Многие пациенты теряют в течение года до 10% от своего веса.
Иногда лимфома селезенки сопровождается сильной изжогой. Другим симптомом неходжкинской лимфомы является опухание лимфатических узлов, что особенно ярко проявляется в областях шеи и груди.
У некоторых больных развивается резко выраженная анемия. При этом снижается физическая и умственная работоспособность, а также возникает постоянная усталость.
Отсутствие красных кровяных телец и постоянная слабость проявляются в виде бледности. Изменяется структура верхних слоев кожи. Во многих случаях пациенты страдают от мелких кровотечений. Покраснение кожи, зуд и опухолевые изменения возникают на более поздних стадиях.
Одним из первых признаков является увеличение лимфоузлов. В этой области количество лимфоцитов увеличивается в течение первой фазы заболевания. У большинства больных накапливаются нелимфоидные и злокачественные клетки.
Типичным симптомом неходжкинской лимфомы селезенки является отсутствие боли. Пациенты не чувствуют дискомфорта при опухании лимфатических узлов, поэтому они не обращаются за медицинской помощью. В некоторых случаях возникают незначительные симптомы. Такие симптомы возникают при множестве других заболеваний и явно не указывают на неходжкинскую лимфому.
Повышенная восприимчивость к инфекциям обусловлена отсутствием лейкоцитов.
У большинства пострадавших болезнь начинается с депрессивного изменения настроения. Обычно это происходит без видимой причины. Особенно чувствительные люди замечают покраснение кожи и зуд.
Если болезнь прогрессирует, появляется больше признаков. Угнетенное настроение усиливается при отсутствии объективного объяснения.
Другие симптомы лимфомы селезенки:
- увеличение селезенки;
- сильно опухающая печень;
- мигрень;
- боль в спине и шее.
В течение нескольких месяцев после появления первых симптомов начинают развиваться опасные для жизни осложнения. Чем более злокачественна лимфома, тем быстрее появляются симптомы. Наиболее очевидным симптомом заболевания является хроническое увеличение лимфатических узлов.
Диагностика

Для диагностики лимфомы применяют комбинацию различных методов, одним из которых является общий анализ крови
Если есть подозрение на лимфому, проводятся специальные анализы крови. Обследования используются, чтобы проверить общее состояние пациента и функции отдельных органов – почек или печени.
Для надежной диагностики исследуют удаленную ткань с помощью гистологических методов. Как правило, увеличенный лимфатический узел удаляется, а затем исследуется в лаборатории. Цель этих исследований состоит в том, чтобы точно выявить или исключить злокачественную опухоль. В исследовании также проводится различие между ходжкиновскими и неходжкиновскими лимфомами: клетки Рид-Штернберга встречаются только при болезни Ходжкина.
Если выявляется неходжкинская лимфома, проводятся дальнейшие лабораторные исследования для определения типа болезни. Дополнительные исследования помогают оценить степень злокачественности и подобрать подходящий метод лечения.
Классификация
В международной литературе по экстранодальной лимфоме есть классификация Мушофа – вариант классификации Анн-Арбор.
Основные стадии лимфомы маргинальной зоны:
- I стадия: поражение желудочно-кишечного органа;
- II стадия: вовлечение желудочно-кишечного органа с участием одного или нескольких лимфатических узлов;
- III стадия: повреждения желудочно-кишечного органа и лимфоузла выше и ниже диафрагмы, включая поражение одного органа (костного мозга, например, или селезенки, или обоих);
- IV стадия: диффузное поражение органов с участием лимфоузлов или без них.
Лечение

Одним из методов борьбы с заболеванием является химиотерапия
После установления диагноза неходжкинской лимфомы и определения степени распространения опухоли врач согласует с пациентом процедуры лечения.
Методы лечения, которые используются при лимфоме маргинальной зоны селезенки:
- спленэктомия;
- химиотерапия;
- радиотерапия;
- терапия антителами;
- трансплантация костного мозга.
Первая линия лечения – удаление селезенки. При химиотерапии без хирургического вмешательства выживаемость пациента в течение 10 лет составляет 70%, тогда как при комбинации со спленэктомией – 90%. Вероятность прогрессии заболевания при удалении селезенки снижается в 5 раз.
Очень злокачественные лимфомы хорошо реагируют на химиотерапию и могут эффективно контролироваться даже на поздних стадиях. На ранних стадиях при низкосортной (вялотекущей) лимфоме химиотерапия менее эффективна, чем радиотерапия. Иммунотерапия с использованием моноклональных антител возможна только при некоторых типах неходжкинской лимфомы.
Терапия агрессивной лимфомы маргинальной зоны
Агрессивные неходжкинские лимфомы быстро распространяются в организме. Важнейшей процедурой в их лечении является химиотерапия – применение препаратов, подавляющих рост клеток. Цель химиотерапии – полностью уничтожить клетки лимфомы и таким образом вылечить пациента.
Антитела также используются в лечении лимфомы селезенки. Они специфически связываются с клетками лимфомы, что делает их узнаваемыми для собственных защитных клеток организма. Агрессивные лимфомы не поддаются лечению только антителами, поэтому назначается в комбинации с химиотерапией. Если после химиотерапии остаются части опухоли, проводится лучевая терапия с целью снижения риска рецидива заболевания.
Терапия вялотекущей лимфомы селезенки

Вводится исключительно внутривенно, в виде инфузий (капельниц), применение в период беременности и кормлении грудью запрещено
Важным методом лечения индолентной В-клеточной лимфомы из маргинальной зоны на ранних стадиях является лучевая терапия. Радиотерапия примерно в половине случаев помогает подавить рост опухоли. Опыт показывает, что раннее лечение некоторых неходжкинских лимфом ухудшает качество жизни пациентов, не принося никакой пользы для выживания. Поэтому лечение часто начинается только тогда, когда появляются клинические симптомы.
Лечение на поздних стадиях лимфосаркомы нацелено на то, чтобы замедлить течение болезни, бороться с симптомами, избегать осложнений. Лечение состоит из химиотерапии, которая используется для уменьшения массы опухолевых клеток, как правило, в сочетании с терапией моноклональными антителами. Наиболее распространенным антителом, используемым при низкосортной лимфоме, является Ритуксимаб. Другие препараты – кортизон – могут использоваться в качестве дополнения.
Новая разработка – так называемые «ингибиторы сигнального пути Wnt». Новая группа препаратов с высокой эффективностью подавляет рост опухолевых клеток. Пациентам при лимфоме маргинальной зоны назначают преимущественно ингибиторы тирозинкиназы Брутона.
Прогноз
Высокосортная неходжкинская лимфома селезенки с высокой степенью злокачественности, плохим общим состоянием пациента и высоким уровнем лактатдегидрогеназы характеризуется неблагоприятным прогнозом.
Вялотекущая неходжкинская лимфома на начальных стадиях имеет благоприятный прогноз.
Спленэктомия значительно уменьшает прогрессию лимфомы из клеток маргинальной зоны и увеличивает продолжительность жизни пациента.
Источник