Увеличение лимфоузлов при чесотке
Как долго могут проходить лимфоузлы на шее, почему они увеличились? Эти вопросы задают себе многие, потому что невольно закрадываются черные мысли о страшных болезнях. На самом деле нет. Оказывается, организм таким способом борется с вирусами и бактериями.
Чтобы понять, как это происходит важно знать, что такое лимфа. Специальный орган, выполняющий особую, защитную роль. Роль очистки. Лимфосистема, как канализационный сток вымывает отмершие клетки, токсины, вирусы. На пути потока встречаются утолщения или узлы, которые очищают эту жидкость. Дальше чистая лимфа попадает в кровь.
Почему воспаляются лимфоузлы на шее, и что делать?
Когда человек заболевает, нагрузка на пункты очищения возрастает. Узел, усиленно работая, начинает увеличиваться, заметно выделяясь в области шеи. Лимфоузлы на шеи отвечают за обеззараживание очагов воспаления ЛОР органов.
Бороться с потоками токсинов, идущих от легких простуд либо от грозных инфекционных заболеваний, будут лимфоциты (защитные белые кровяные тельца). Непрекращающаяся выработка таких «санитаров» способствует увеличению размеров узла. Как только организм справится с болезнью, все придет в норму.
Лимфоузлы у детей
Наиболее часто такой процесс наблюдается у детей. Как только малыш начинает посещать садик, начинаются частые простуды, начинают расти лимфоузлы на шее. Если ребенок сидит дома, не болеет, лимфоузлы в норме. Обычно, здоровый узел размерами от 2 до 5 мм, подвижный, без изменений кожного покрова.
Лимфоузлы, которые можно прощупать расположены поверхностно и легко доступны осмотру. У детей родители часто обнаруживают такие увеличения без помощи врача. Чаще они видны на шеи и голове. Множество групп лимфоузлов имеют названия подчелюстных, шейных, затылочных, околоушных. Обнаружение крупных узлов, кроме как подмышечных и паховых не наблюдается.
Узлы находятся рядом с крупными кровеносными сосудами и основными органами. Бывают разной формы (круглой и овальной). Малышам до 3 лет свойственно увеличение узлов, так как они тянут в рот, все, что видят.
Лимфатическая система детского организма остро реагирует на все изменения, но причин для воспаления не так уж много. Возбудителем такого процесса у ребенка обычно становится попадание инфекции и патогенных микроорганизмов.
В редких случаях воспаление вызывают злокачественные новообразования. И при раковых опухолях, и при попадании инфекции лимфатические узлы у ребенка выступают фильтром, они не дают инфицированным и пораженным раком клеткам распространятся по всему организму.
При облучении и операции на опухоли раковые клетки удаляют вместе с пораженными лимфоузлами. Таким образом, снижают риск возникновения рецидива и повторного образования опухоли. В лимфатических узлах сохраняются онкоклетки, которые после лечения начинают атаковать организм вновь.
Что касается патогенных микроорганизмов, они, попадая в кровоток, разносятся по всему телу и задерживаются в первую очередь в так называемых фильтрах, поэтому воспаление начинается с них.
Безопасные причины увеличения лимфоузлов:
- респираторные заболевания;
- воспаления пазух носа, горла;
- отиты;
- серьезные инфекции (корь, ветрянка, мононуклеоз);
- кожные заболевания (различные дерматиты);
- проблемы с зубами (кариес, пульпит).
Рекомендуем видео:
Что делать?
В таких случаях подождать общего выздоровления организма, пролечив основное заболевание. Обычно, 2-4 недели достаточно, чтобы образования на шее исчезли. Не спешите искать в интернете радикальные советы по лечению, особенно на форумах и сайтах для общения.
Запомните! Лимфоузлы — постоянный орган организма, который есть у всех. При болезнях узлы не появляются, а увеличиваются.
Как лечить воспаление лимфоузлов
Нередко, когда лимфоузлы не справляются с нагрузкой, плохо вылеченная инфекция приводит к осложнениям. Одной из патологий является лимфаденит или воспаление узла. Первичным очагом могут стать:
- гнойные раны;
- фурункул;
- флегмона;
- кариес.
Удивительно, но иногда, игра с домашними питомцами может привести к лимфадениту, называемая по-простому «болезнь кошачьих царапин».
Чтобы подавить рост бактерий, врачу приходится прописать лечение антибиотиками, обезболивающими препаратами, противовоспалительными средствами, провести УВЧ-терапию.
При первых признаках воспаления важно вовремя обратиться за помощью, чтобы не допустить развитие гнойного абсцесса и не прибегать к радикальным методам лечения.
Если лечение началось поздно, определить, что лимфаденит перешел в острую стадию, можно по следующим признакам:
- появление сильного отека с гнойным образованием;
- покраснение кожи;
- температуры;
- общего недомогания.
Хирургическое лечение построено на вскрытии гнойной раны, дренирование абсцесса, с последующей санацией очага воспаления. Назначают строгий постельный режим, антибактериальную и дезинтоксикационную терапию, иммуностимулирующие, общеукрепляющие препараты.
После лечения необходимо пройти обследование, чтобы установить причину, приведшую к обострению, чтобы избежать в будущем повторных осложнений. Лимфаденит – признак проблем в области, где расположен узел.
Температура при воспалении лимфоузлов
Часто воспаление протекает на фоне высокой температуры. Организм претерпевает следующие не комфортные изменения. Наступает сильная усталость, появляется ощущение постоянной слабости, отсутствие аппетита, разная локализация головной боли, видимая припухлость лимфожелез, сильная боль в области шеи, затрудненное дыхание, сильный лихорадочный озноб. Такое состояние само не проходит, требуется обращение за медицинской помощью.
В ожидании врачебного приема постараться выполнить два простых совета:
- Выпить жаропонижающее, снимающее температуру и боль. Лучше препараты с действующим веществом парацетамол. Аспирин и ибупрофен подходят не всем, нельзя принимать детям и тем, у кого плохая свертываемость крови.
- Лечь в постель, постараться отдохнуть. На несколько дней покинуть работу. Не предпринимать активных физических нагрузок.
Всегда помнить, что самолечение вредно. Температура – показатель серьезного, тяжелого процесса, принятия активных действий по лечению.
Чем опасно воспаление лимфоузлов
Поражение лимфоузлов, вследствие воспаления – удар по иммунитету организма. Именно узлы, сдерживающий барьер против распространения инфекции и раковых клеток, а также фабрика по выпуску полезных лимфоцитов.
Совсем плохо, если лимфоузлы на шее увеличились, а признаков инфекции в организме не обнаружилось. Желательно незамедлительно проконсультироваться с иммунологом, онкологом по поводу, если лимфоузлы:
- воспалились без причины, в разных группах, в нескольких, не связанных между собой местах;
- неподвижны, спаяны одной соединительной тканью;
- сопровождаются повышенным потоотделением, лихорадочным состоянием (без симптомов инфекций), необъяснимой потерей веса;
- появились трудности с дыханием и глотанием;
- не приходят в норму больше двух недель.
Для выявления причины возникновения воспаления, врач предложит общее обследование организма. Сюда входят: анализы на онкомаркеры, гистология, биопсия, анализ крови, КТ или МРТ по показаниям, лимфосцинтиграфия.
Недавние исследования показали, что СПИД может являться причиной, провоцирующей воспаление лимфатических узлов. Среди других возбудителей, встречаются спирохеты, одноклеточные микроорганизмы, способные вызвать увеличение и болезненность лимфоузлов.
При инфекционном процессе, поражающем весь организм человека, воспаление лимфоузлов вначале протекает в одном из них, а затем распространяется на несколько лимфатических узлов, и тогда говорят о генерализованном воспалении.
Детальное исследование установит правильный диагноз, каким бы неприятным он не оказался. Главное, вовремя диагностировать заболевание и не дать упустить момент.
Таблица 1. Классификация консистенции лимфоузлов, указывающих на заболевания
| Консистенция | Заболевание |
| плотная как камень | при метастазах опухолевых клеток |
| плотная спаянная между собой | злокачественные опухоли, туберкулез |
| плотная эластичная | лимфома |
| мягкая | инфекция или воспалительный процесс |
| жидкая | аденофлегмона |
Не откладывайте визит к специалистам при появлении первых сомнений воспаления лимфотических желез. Системное заболевание может оказаться онкологией, аутоиммунным расстройством, ВИЧ-инфекцией.
Рекомендуем видео:
За сколько дней проходит
Внимательно наблюдайте за узлами на шее. Воспаление длится от нескольких дней до месяца. Нормальное состояние гарантировано после полного излечения. Лимфоузлы будут незаметными и неощутимыми. Если через 3 недели уменьшение размеров не наблюдается, следует побеспокоиться о визите к доктору.
Исключение вызывают случаи серьезных заболеваний, требующих длительного, порой упорного лечения.
Для облегчения состояния, следовать всем назначениям врача, давать возможность организму больше отдыхать, больше пить, больше витамин, чтобы быстрее уменьшить размеры лимфоузлов.
Что запрещено и разрешено делать при воспалении лимфоузлов
Следует помнить, что воспаленный лимфоузел запрещается греть, массажировать, воздействовать какой-либо процедурой, не установив причину.
Поскольку у детей чаще воспаляются лимфоузлы, родителям следует знать, что нельзя делать:
- настаивать на физиотерапевтическом лечении или тепловых процедур (тепло способствует размножению вирусов, бактерий, но не борется с воспалением);
- применять растворы, содержащие спирт;
- бесконечно ощупывать, тереть больной узел с трагическим лицом, постоянно сомневаясь в исходе лечения (массаж способен «ускорить» увеличение узла);
- изводить себя мыслями о похожем случае среди родственников (детский иммунитет разительно отличается от взрослого).
Полезные советы
Иногда удивляет появления беспричинного насморка, заложенности носа, кашля. Так лимфа показывает, что не справляется с обеззараживанием и задействует дополнительный вывод шлаков через слизистые, кожу. Поэтому не стоит спешить капать нос, искать пути лечения насморка.
Осторожно использовать дезодоранты, которые блокируют потоотделения, помогающие избавляться от продуктов распада. Тем самым нарушается работа лимфосистемы. В этих зонах будет происходить накапливание вредных веществ, в дальнейшем проблема потребует скорейшего решения.
Хорошо знакомый совет «не есть на ночь» поможет печени полноценно избавиться от токсинов в ночное время. Тогда организм спокойно справиться с очищением, не перегружая работу лимфоузлов.
Помочь наладить работу лимфотической системы могут разгрузочные дни с посещением парной бани. В эти дни полезны чаепития с травами, стимулирующие вывод лишней воды из организма.
Придерживаться правильного образа жизни, сбалансированного питания, полезных привычек – залог успешного выздоровления. Помните, что нужно лечить болезни, а не симптомы.
Обзор
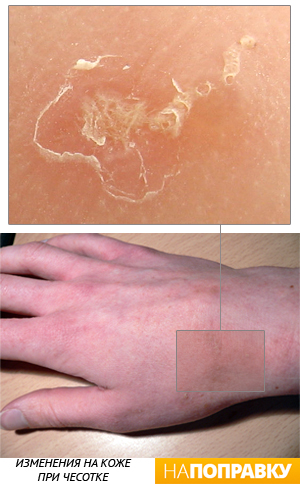
Чесотка — это заразное кожное заболевание, возбудителем которого является микроскопический чесоточный клещ (зудень), проделывающий ходы в коже.
Основной и, нередко, первый признак чесотки — сильный зуд, обостряющийся ночью. Также на коже появляется сыпь в местах, где клещи проделывали ходы. Ртом и передними конечностями они прорывают ходы в верхнем слое кожи (эпидермисе). Клещи-самцы передвигаются между чесоточными ходами в поисках партнера для спаривания. После спаривания самец погибает, а самка начинает откладывать яйца. Через 3-4 дня вылупляются личинки и вылезают на поверхность кожи, где достигают полового созревания через 10–15 дней. Самцы остаются на поверхности кожи, а самки прогрызают новые ходы. Затем цикл повторяется. Если чесотку не лечить, жизненный цикл клещей может повторяться бесконечно. Чесоточных клещей не смыть ни мылом, ни горячей водой, а также не соскрести с кожи.

Чесоточные клещи предпочитают жить в теплых местах: в складках тела, между пальцами, под ногтями, в ложбинке под ягодицами или грудью, в паху. Они также могут прятаться под ремешком часов, браслетами или кольцами. Излюбленными местами чесоточного зудня у маленьких детей также являются подошвы ног и ладони.
Как правило, чесоточные клещи передаются при длительном кожном контакте либо во время полового акта с зараженным человеком. Наиболее активны клещи ночью, поэтому в это время суток, в одной постели наиболее вероятно заражение. Вероятность заболеть при кратковременном контакте, например, при рукопожатии или объятиях, низка.
Клещ может выживать вне человеческого организма в течение 24–36 часов, что делает возможным заражение через одежду, полотенце или постельное белье, хотя такие случаи редки. Заболевание может быстро распространяться, так как в течение некоторого времени люди обычно не знают, что заражены. С момента заражения до появления первых симптомов чесотки может пройти до 8 недель. Это называется инкубационным периодом.
Чесотка широко распространена в густонаселенных областях с ограниченным доступом к медицинскому обслуживанию и чаще всего встречается в следующих тропических и субтропических регионах:
- Африка;
- Центральная и Южная Америка;
- северные и центральные регионы Австралии;
- острова Карибского бассейна;
- Индия;
- Юго-Восточная Азия.
В развитых странах вспышки чесотки иногда случаются в местах большого скопления людей, например, в школах, детских садах и домах престарелых. Чаще это происходит зимой. Возможно, потому что в это время года люди проводят больше времени в помещениях и ближе друг к другу.
Назвать точное число случаев заболевания чесоткой сложно, так как многие люди не обращаются к врачу, а лечатся дома при помощи лекарств, продающихся без рецепта. Или врачи лечат чесотку без специальной регистрации, не сообщая об этом в органы санитарного надзора. Согласно официальной статистике в России чесоткой болеют 65-85 человек на 100 тысяч. Однако по результату анализа фармацевтического рынка противочесоточных препаратов в аптеках продается в 50-57 раз больше.
Чесоткой может заразиться кто угодно, но некоторые более подвержены заболеванию из-за близкого контакта с большим количеством людей. Группы риска:
- дети — вспышки чесотки случаются в школах и детских садах;
- родители — из-за близкого контакта с зараженными детьми;
- пожилые люди, живущие в домах для престарелых;
- люди, ведущие активную половую жизнь.
При подозрении на чесотку обратитесь к дерматологу. При своевременном начале лечения это заболевание легко преодолеть без последствий и осложнений. В лечении обычно используют местные средства, содержащие акарициды — вещества, убивающие чесоточных клещей. При выявлении этого заболевания нужно внимательно следить за здоровьем близких, так как кто-то из них мог заразиться тоже. На время лечения необходимо избегать близких контактов с людьми, в том числе половых отношений.
Симптомы чесотки
Основные симптомы чесотки включают в себя сильный зуд кожи, усиливающийся вечером и ночью. Зуд зачастую является первым признаком чесотки. Однако с момента заражения до появления зуда может пройти от 4 до 6 недель. Иногда это время уходит на выработку аллергической реакции организма на испражнения клещей, что и сопровождается зудом. Если чесотка возникла повторно, её симптомы появляются уже в течение 1-2 дней, так как в этом случае иммунитет уже умеет распознавать паразитов.
Сыпь при чесотке может сильно отличаться у разных людей и выглядеть как красные пятна, точки или узелки, корочки на расчесанной коже и др. Самостоятельно отличить сыпь при чесотке от других кожных и аллергических заболеваний очень сложно. Расчесывание кожи может привести к присоединению инфекции и гнойничковой сыпи, а также вызывает огрубение кожи — образование коросты.
Чесоточные ходы можно обнаружить на любой части тела. Это короткие (до 1 см) извилистые линии серебристого цвета с едва заметной точкой на одном конце, которую можно разглядеть под увеличительным стеклом. У взрослых чесоточные ходы чаще обнаруживаются в следующих местах:
- складки кожи между пальцами на руках и ногах;
- ладони;
- подошвы и боковые стороны ступней;
- запястья;
- локти;
- вокруг сосков (у женщин);
- вокруг гениталий (у мужчин).
Сыпь, как правило, появляется по всему телу, кроме головы. Особенно сильная сыпь появляется в следующих местах:
- подмышечная область;
- вокруг талии;
- сгиб локтей;
- нижняя часть ягодиц;
- икры;
- подошвы ступней;
- колени;
- лопатки;
- женские половые органы;
- пах;
- вокруг лодыжек.
У пожилых людей, маленьких детей и людей с ослабленным иммунитетом сыпь также может появиться на шее и голове. У мужчин, как правило, появляется одно или несколько зудящих выпуклых пятен диаметром 3–10 мм на коже пениса или мошонке.
У младенцев и маленьких детей чесоточные ходы обычно появляются в других местах, а именно:
- лицо;
- голова;
- шея;
- волосистая часть кожи головы;
- ладони;
- подошвы ступней.
Чесоточные клещи оставляют красные пятна и серебристые линии в местах, где они вгрызаются в кожу. Чесотка у детей грудного возраста может сопровождаться появлением на ступнях и ладонях пузырей и гнойничков.
Диагностика чесотки
Лечением и диагностикой чесотки занимается дерматолог. Специализированные отделения для лечения этого заболевания есть в кожно-венерологических клиниках. Чесотку диагностируют на основе характерных симптомов, кожных проявлений и данных о заболевании нескольких человек, находящихся в близком контакте. Однако наличие чесоточного клеща нужно подтвердить с помощью лабораторных анализов.
Также врач должен будет исключить другие кожные заболевания со схожими симптомами и половые инфекции, для чего вас могут направить на дополнительные анализы.
Самым простым способом обнаружения чесоточных ходов на коже является прокрашивание их с помощью настойки йода, анилиновых красителей или чернил. На зудящий участок кожи наносится красящий раствор, который потом стираются при помощи тампона со спиртом. Если на этом участке кожи есть чесоточные ходы, часть красителя затечет в них, и на коже останутся темные линии.
Для подтверждения диагноза врач может осмотреть пораженный участок кожи с помощью лупы или специального прибора, позволяющего сильно увеличить изображение. Это исследование называется дерматоскопия. Кроме того, с кожи берут соскоб, чтобы исследовать материал под микроскопом. Обычно удается обнаружить самого клеща, его испражнения и яйца.
Лечение чесотки
Если вы заразились чесоткой, немедленно обратитесь к дерматологу, так как откладывая лечение, вы подвергаете опасности других людей. Самостоятельное лечение нередко заканчивается возобновлением чесотки, так как нарушаются схемы и правила использования лекарственных препаратов.
Дети, посещающие школу или детский сад, на время лечения не допускаются до занятий. Если в детском коллективе есть и другие заболевшие, как правило, остальным детям тоже назначается профилактическое лечение. Тоже самое касается членов семьи больного и людей, бывших с ним в близком контакте.
Взрослым из декретированных групп на время лечения выдается больничный лист. Для профилактики заражения окружающих нужно свести к минимуму телесные контакты с другими людьми на время лечения, пользоваться индивидуальными средствами гигиены, постельным бельем, полотенцем, воздержаться от секса.
Средства от чесотки
Для лечения чесотки применяют средства для местного использования. Они втираются в кожу на ночь. Время воздействия лекарственного вещества должно быть обычно не меньше 12 часов. Обычно для лечения чесотки используется крем или мазь. При чесотке у детей обрабатывают всю поверхность кожи. У взрослых средство наносят на тело, исключая область лица и головы на сухую кожу. Нельзя наносить средство после горячей ванны. При нанесении на горячую кожу средство быстро впитывается, а не остается в области чесоточных ходов. Также следуйте советам ниже.
- Наносите крем или лосьон в соответствии с указаниями в листке-вкладыше, прилагаемом к лекарству.
- Уделяйте особое внимание труднодоступным областям, таким как спина, ступни, половые органы, между пальцами и под ногтями.
- Воспользуйтесь ватным тампоном или старой зубной щеткой, чтобы нанести средство под ногти, а затем положите этот тампон или щетку в пакет и выбросьте.
- Оставьте средство на коже на 8–24 часа (в зависимости от конкретного лекарства), а затем тщательно смойте. Прочтите в инструкции к препарату, на какой срок нужно оставлять средство на коже.
- Если в течение этого времени лекарство с определенных участков кожи смывается, наносите его вновь.
- Выстирайте постельное белье, одежду для сна и полотенца после первого нанесения лекарства.
- Повторите процедуру столько раз, сколько указано в инструкции или рекомендовано врачом. Некоторые препараты используют ежедневно, несколько дней подряд, другие двукратно, с интервалом в 3-4 дня.
Если через две недели зуд не пройдет, а на коже появятся новые чесоточные ходы, обратитесь к врачу повторно. Иногда выздоровление затягивается на месяц и более. Врач может порекомендовать еще один курс лечения или назначить другой препарат. При возникновении продолжительных побочных эффектов обратитесь к врачу. Помимо средств от чесотки врач может назначить антигистаминные средства — лекарства, помогающие снять зуд и воспаление кожи. Этот тип лекарств может вызывать сонливость. Если это происходит, воздержитесь от управления автомобилем или тяжелой техникой.
Помимо использования лекарственных средств необходима санитарно-гигиеническая обработка квартиры и вещей больного. В день начала лечения выстирайте все постельное белье, одежду для сна и полотенца при температуре не ниже 50° С. Предметы, которые невозможно постирать, нужно положить в пластиковый пакет не менее чем на 3 суток. За это время все чесоточные клещи погибнут. Вымойте полы в доме и тщательно пропылесосьте ковры и мебель, включая кресла и диван.
Осложнения при чесотке
Расчесывание зудящей кожи может привести к ее травме, что повышает уязвимость организма перед гнойными бактериальными инфекциями, например, стрептодермией. В этом случае на коже появляются красные пятна, гнойнички, которые покрываются желто-бурыми корочками. Для лечения вторичной инфекции могут назначаться антибиотики.
Известны случаи, когда чесотка вызывала обострение уже имеющегося кожного заболевания, например, экземы. Тогда его лечение назначают параллельно лечению чесотки. Избавление от паразитов обычно приводит к резкому улучшению состояния кожи.
Новрежская (корковая, крустозная) чесотка
Норвежская, корковая или крустозная чесотка — более тяжелая форма чесотки, когда в коже живут тысячи или даже миллионы паразитов. Обычная чесотка может перерасти в норвежскую у человека со слабой иммунной системой. Это заболевание поражает все тело, включая голову, шею, ногти и волосистую часть кожи головы. В отличие от обычной чесотки, при этой разновидности заболевания, как правило, не появляется кожного зуда.
Увеличение числа клещей приводит к образованию толстых шишковатых корок (коросты) на коже. Корковую чесотку часто принимают за псориаз (заболевание, из-за которого на коже появляются красные, шелушащиеся высыпания, покрытые серебристо-белыми чешуйками).
Норвежская чесотка чаще возникает у:
- младенцев;
- людей с нарушениями работы головного мозга (неврологическими заболеваниями, например, болезнью Паркинсона);
- людей с синдромом Дауна;
- беременных женщин;
- пожилых людей;
- людей с заболеванием, влияющим на иммунную систему, например, ВИЧ или СПИД;
- людей, длительно принимающих стероидные препараты для лечения другого заболевания;
- людей, проходящих химиотерапию.
Результаты исследований показали, что здоровый иммунитет нарушает репродуктивный цикл чесоточных клещей. Например, у большинства людей с чесоткой на теле находится всего от пяти до пятнадцати клещей, но при ослабленном иммунитете их число значительно возрастает. У больных норвежской чесоткой на теле могут быть тысячи или даже миллионы клещей, из-за чего эта форма заболевания крайне заразна. Даже минимальный телесный контакт с больным, его постельным бельем или одеждой может привести к заражению.
Корковая чесотка лечится такими же препаратами, что и обычная, однако режим и дозировка могут отличаться, о чем должен рассказать врач. Противочесоточные средства чередуются с препаратами, которые размягчают жесткие корки на коже и способствуют их отторжению. Только после очищения кожи от коросты противочесоточные средства начинаются полноценно работать.
Куда обратиться за медицинской помощью при чесотке?
Если вы подозреваете чесотку, обратитесь в дерматологическую клинику, которую можно найти здесь. Кроме того, с помощью сервиса НаПоправку вы можете быстрой найти хорошего дерматолога, который назначит вам обследование и необходимое лечение.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Источник