Удаление лимфоузлов у ребенка последствия
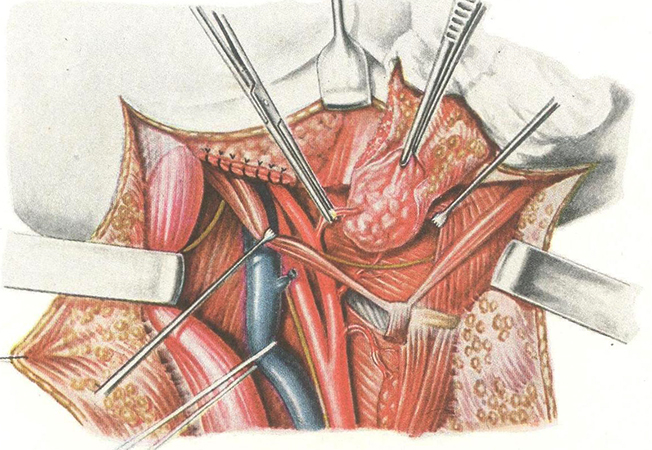
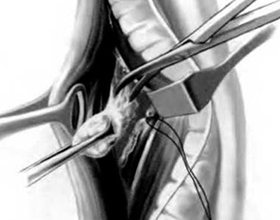
Самой важной и частой зоной распространения метастазов и патогенных микробов может являться абсолютно любой отдел лимфатической системы.
Лимфатическая система играет особую роль в человеческом организме. Помимо того, что участвует в обмене веществ, она ещё и защищает человека от вредного воздействия патогенных микроорганизмов (бактерий, вирусов, грибков), злокачественных новообразований. Данная система состоит из лимфатических сосудов, лимфатических узлов, стволов и протоков, лимфатической жидкости. Лимфатические узлы локализуются в любой части тела.
Удаление лимфатического узла или лимфаденэктомия представляет собой хирургический процесс, при котором происходит извлечение лимфоузла из организма с последующим его гистологическим исследованием.
Виды лимфаденэктомии:
- Частичная, когда удаляется только определённая часть лимфатических узлов.
- Радикальная, когда удаляются все лимфатические узлы на поражённом участке.
Основные причины, при которых проводится удаление лимфатических узлов:
- Неспецифический лимфаденит или хронический воспалительный процесс, вызванный болезнетворными микроорганизмами (стрептококками, стафилококками).
- Злокачественное новообразование любого органа.
Данный вид оперативного вмешательства занимает приблизительно 2 часа и зависит от распространённости патологического процесса. Хирургическое лечение выполняется либо под местной анестезией, либо под общим наркозом (лапароскопия, лапаротомия).

Достаточно часто после удаления лимфоузлов развивается то или иное осложнение.
Возможные последствия
- Снижение или потеря чувствительности при повреждении нервных стволов, парестезии, онемение конечности или части тела.
- Лимфатический отёк или лимфедема. В месте удаления лимфоузла, лимфатической системе сложно справиться с фильтрацией жидкости, в результате она накапливается с постепенным развитием отёка. Происходит блокировка оттока лимфы. Симптомы: стянутость кожных покровов, чувство тяжести, ломота, снижение гибкости конечности, дискомфортные ощущения в области послеоперационного шва.
- Присоединение инфекции: нагноение послеоперационного шва, сепсис, септический шок. Основные проявления: повышение температуры тела, озноб, покраснение и боль в области раны, её нарывание.
- Обширное кровотечение, в некоторых случаях с развитием анемии.
- Тромбоэмболические осложнения: тромбоз вен, тромбоэмболия лёгочной артерии.
- Болевой синдром. Часто имеет временный характер.
- Синяки, уплотнения, кровоизлияния.
- Расхождение швов.
- Частые инфицирования и воспалительные патологические состояния. Это связано с тем, что лимфатическая система является частью иммунной системы.
- Некроз краёв послеоперационной раны. Кожа становится синюшного или багрового цвета, на ней появляются пузыри, заполненные жидкостью с неприятным запахом.
- Возникновение флегмоны. Распространённый (разлитой), гнойный процесс, локализованный в коже и подкожной клетчатке. Является следствием несвоевременного лечения некротических очагов. Практически всегда данное осложнение вызывается стафилококками или стрептококками.
- Если рана обширная, возможно развитие лимфореи, то есть истечение лимфы из повреждённого сосуда.
- Лимфатический затёк или накопление лимфатической жидкости в области послеоперационной раны. Образуется в первые 30 дней после хирургического лечения. Симптомы: боли ноющего или тупого характера, ощущение распирания в области повреждения, подъём температуры тела.
- Лимфоцеле или скопление остаточной лимфы в виде капсульных образований. Данное осложнение не лечат, за ним просто наблюдают и регулярно проводят ультразвуковую диагностику.
- Образование забрюшинных лимфатических кист с постепенным преобразованием их в абсцесс. Часто появляются после оперативных вмешательств по поводу рака шейки матки и её тела.
- Воспаление лимфатических сосудов или лимфангоит является довольно поздним осложнением.
- Рожистое воспаление. Является острым инфекционным заболеванием. Характеризуется местным воспалительным процессом кожных покровов и слизистых оболочек. Возможно повышение температуры. Данный процесс возникает в результате травматического повреждения отёчной части тела.
- Косметический дефект на месте хирургического доступа. Как правило, в последствии остаётся шрам.
- Со стороны психики возможно появление тревоги, страха и депрессии.
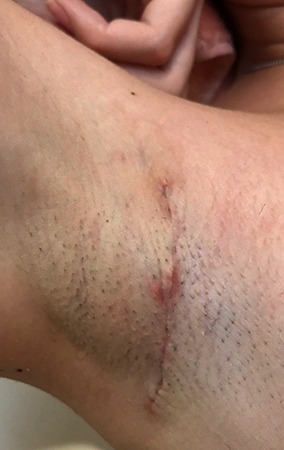
Рекомендации
- После проведения оперативного лечения необходимо выполнять специальные упражнения с целью предупреждения отёчного синдрома.
- Рекомендуется записаться и отходить курс лимфодренажного массажа, лечебной физкультуры. Обязательно нужно регулярно ухаживать за кожей. По необходимости одевать компрессионный трикотаж.
- Питаться правильно, стараться сохранить свой идеальный вес. При ожирении, как можно быстрее постараться его сбросить. Ведь повышенный вес является огромным риском для возникновения осложнений после удаления лимфатических узлов.
- Ежесекундно, необходимо контролировать своё состояние, защищать себя от инфекционных воздействий и повреждений. Также рекомендуется носить удобное бельё и одежду.
- При возникновении любых симптомов следует обратиться к врачу.

Выводы
В практике врача любой специальности встречаются патологические состояния, при которых, необходимо удаление и исследование лимфатических узлов. Как следует из достоверных научных источников последних лет, лимфаденэктомия является обязательным элементом практически любой операции, связанной с онкологией или хроническим воспалением. Подобные оперативные вмешательства способствуют выздоровлению большинства больных, улучшению их самочувствия. Это всё позволяет рекомендовать их к внедрению в клиническую практику.
Источник
Наступили холода, злые инфекции кружат по улицам в поисках усталых взрослых и ослабленных детей. Во влажном, загрязненном воздухе улиц возбудители инфекций, вредные вещества, аллергены уличной пыли и продукты сгорания бензина проникают в каждого пешехода практически ежесекундно. Но есть в организме часовые – лимфатические узлы, которые непрерывно на посту, чтобы не пропустить врага. Шейные лимфоузлы, как правило, первыми встречают удар. Развивается шейный лимфаденит.
Характеристика заболевания
Лимфаденит вообще – это воспаление лимфоузлов в месте проникновения возбудителя инфекции или любого патогена, который, попадая в орган, далее током лимфы заносится в лимфоузел. Патоген может быть не чужим, реакция возникает и на собственные клетки, принятые за чужеродные: при аутоиммунных реакциях, опухолевых заболеваниях.
Происходит активация лейкоцитов, находящихся в свободном состоянии в крови и созревающих в лимфоузле. Из-за усиления работы этих иммунных клеток лимфоузел увеличивается, становится заметным, болезненным на ощупь, чего в нормальном состоянии не бывает, поскольку его размер не превышает 1-2 см.
Воспалительный процесс – по сути, война, в которой иммунные клетки бьются с врагом не на жизнь, а на смерть. Заметные внешне изменения в лимфоузлах – лишь ее последствия.
Причины возникновения
Шейный лимфаденит возникает при поступлении в организм патогенов:
- через верхние дыхательные пути (нос, глотка, гортань);
- верхние отделы пищеварительного тракта (ротовая полость, пищевод);
- при инфекционных, аутоиммунных или опухолевых поражениях органов, расположенных в области шеи, например, щитовидной железы;
- при поражениях кожи головы и шеи, в том числе раневой инфекции этих областей.
Классификация патологии
Классификации условны и используются для удобства. Шейный лимфаденит (код по МКБ-10: L04.0) характеризуют по локализации конкретных лимфоузлов, которые располагаются, как гроздья, по несколько штук в зонах между мышцами и органами, так же находящимися на шее.
Выделяют глубокий и поверхностный лимфаденит шеи.
Внешние изменения можно заметить в поверхностных лимфоузлах. Глубокие недоступны для обычного осмотра и пальпации.
К поверхностным лимфоузлам относят:
- передние шейные, отвечают за горло и щитовидную железу; расположены по передней поверхности шеи от подбородка до яремной ямки;
- заднешейные, расположены на затылке, по задней поверхности шеи; их воспаление может указывать на поражение бронхов;
- миндальные, расположены под нижней челюстью, отвечают за миндалины и заднюю стенку гортаноглотки;
- поднижнечелюстные, самые часто обнаруживаемые, поскольку воспаляются при распространенных болезнях ЛОР-органов (рините, гайморите, фарингите, отите), языка, слюнных желез, стоматологических инфекциях (стоматите, пародонтите); расположены вдоль нижней челюсти;
- заушные, их иногда относят к отдельной группе, а иногда – к шейным узлам; воспаляются при поражениях кожи в области затылка, темени;
- подбородочные, отвечают за состояние щек, нижней губы, зубов данной зоны;
- надключичные, собирают лимфу от легких, пищевода, сердца, в связи с чем, их воспаление говорит обычно о серьезном заболевании этих органов.
Существует классификация шейных лимфоузлов по уровням их расположения с выделением 6 групп:
- 1 уровень – подбородочные и подчелюстные;
- 2 уровень – верхние ярёмные;
- 3 уровень – средние ярёмные;
- 4 уровень – нижние ярёмные;
- 5 уровень – задняя группа;
- 6 уровень – передняя группа.
Такие анатомические классификации удобны для определения локализации органа, из которого в лимфатический узел проник патоген.
Существует деление на неодонтогенные и одонтогенные лимфадениты шеи, связанные с частой их причиной в виде поражения зубов у детей, как молочных, так и постоянных.
Для целей определения этиологии – непосредственной причины, вызвавшей шейный лимфаденит, полезна классификация по виду патогена.
Как любое воспаление, шейный лимфаденит может вызываться неспецифической бактериальной флорой, вирусами и специфическими микроорганизмами: туберкулезной палочкой, вирусом СПИДа, грибами-актиномицетами. Опухолевый и аутоиммунный лимфаденит также относят к специфическим.
По характеру воспаления лимфаденит шеи подразделяют:
- серозный (им бывает вирусный или неинфекционный лимфаденит);
- гнойный (вызывается бактериями);
- геморрагический (протекает с кровоизлияниями в ткани узла);
- фибринозный (происходит постепенный некроз лимфоидной ткани с замещением ее тканью, содержащей фибриноген).
По течению воспаление шейных лимфатических узлов бывает острым, на фоне острой инфекции, и хроническим, развивающимся постепенно, при вялотекущих заболеваниях.
При многократных повторных воспалениях заболевание называют рецидивирующим.
Мнение эксперта
Ирина Катыкова
Врач-педиатр, детский невропатолог
Задать вопрос
У вас остались вопросы о здоровье вашего ребенка? Задайте их прямо тут на сайте и мы обязательно ответим!
Симптомы и признаки
Симптомы инфекционных лимфаденитов у детей, как правило, неспецифичны. Лимфатический узел или узлы увеличиваются в размерах (до фасолины и более), становятся видимыми на шее, иногда с покраснением кожи в области их округлого выпирания. На ощупь кожа здесь более горяча, чем обычно, а сама выпирающая шишка плотная, по сравнению с соседними тканями (инфильтрат). Боль может наблюдаться как в покое, так и при ощупывании увеличенного узла, при движениях головы, если узел прилежит к соответствующей мышце. Например, при поражении подчелюстных узлов из-за боли дети могут ограничивать повороты и наклоны головы.
При гнойном лимфадените на шее все симптомы выражены сильнее, температура тела поднимается до лихорадочных цифр, страдает состояние ребенка – он апатичен или капризен, аппетит снижен.
Напротив, воспаление лимфоузлов шеи туберкулезной этиологии течет вяло и длительно. Ребенок худеет, наблюдается кашель, узлы спаиваются между собой.
При хроническом воспалении шейных лимфоузлов они долго остаются увеличенными, но малоболезненны, не спаяны между собой, подвижны при пальпации.
Диагностика
Опытный врач может предположить верную причину воспаления шейных лимфоузлов уже при расспросе родителей ребенка и его тщательном осмотре.
На это доктору укажут данные о том:
- чем незадолго перед развитием симптомов лимфаденита переболел ребенок или продолжает болеть в настоящее время, выезжал ли в страны, где встречаются необычные инфекции;
- чем болеет ближайшее окружение ребенка;
- как изменился в последнее время вес ребенка, его аппетит, настроение;
- какая у него температура;
- какова зона проекции лимфоузлов – состояние кожи, увеличение размеров узла, его плотность, болезненность или безболезненность, покраснение (гиперемия), подвижность, спаянность с окружающими тканями;
- имеется ли поражение других лимфоузлов (подмышечных, локтевых, паховых);
- нет ли нарушений глотания и дыхания, тембра голоса, что может свидетельствовать об увеличении глубоких лимфоузлов шеи и сдавлении ими верхних дыхательных путей.
Все это поможет предположить локализацию, специфический или неспецифический характер воспаления, его этиологию – вирусную, бактериальную, аутоиммунную, эндокринную или опухолевую.
В зависимости от этого врач далее назначит лабораторные и инструментальные методы обследования.
Обязательным является клинический анализ крови, который по количеству и соотношению фракций лейкоцитов позволит сказать, острое или хроническое текущее воспаление, вирусное или бактериальное.
В случае подозрений на патологию щитовидной железы назначают анализ крови для определения уровня гормонов, антител к ткани железы, чтобы подтвердить аутоиммунный характер воспаления.
Если доктор предположит туберкулезную этиологию лимфаденита, нужны данные о проведенных ребенку пробах Манту, диаскинтеста, вакцинации БЦЖ, рентгенографию.
В случае подозрений на опухолевый лимфаденит могут быть проведены ультразвуковое исследование лимфоузлов шеи и органа, подозрительного в качестве причины воспаления, магнитно-резонансная томография (МРТ) лимфоузлов и соответствующих органов. Два этих метода не сопровождаются радиоактивным излучением, поэтому безопасны для ребенка.
При подозрении на злокачественное новообразование назначают биопсию лимфоузла. Это инвазивный метод, при котором малую часть ткани узла забирают хирургическим путем или иглой, чтобы затем провести микроскопическое и гистологическое исследование.
Возможные осложнения и последствия
Острый инфекционный негнойный лимфаденит, сам развившийся как осложнение обычной респираторно-вирусной инфекции, как правило, пройдет по излечении основного заболевания.
При гнойных лимфаденитах на шее осложнениями могут явиться:
- периаденит или паралимфаденит – воспаление прилежащих тканей, когда узел спаивается с ними, боль усиливается, подвижность узла уменьшается;
- абсцесс, когда вокруг узла формируется капсула с гноем, течение тяжелое, с выраженной интоксикацией (лихорадка, боль, выраженный отек, нарушение движений), прорыв капсулы может привести к сепсису – заражению крови с общим тяжелым токсическим состоянием, требует длительного стационарного лечения;
- аденофлегмона – тяжелое воспаление в области шейного лимфоузла, когда гной находится не внутри капсулы, как при абсцессе, а растекается по свободным окружающим пространствам, например, подкожно, и тоже может вызвать сепсис;
- некроз ткани лимфоузла – его омертвение с необратимым нарушением специфической структуры и функции, последующим замещением соединительной тканью, образованием некрасивых рубцов;
- свищ – при прорыве гноя наружу образуется ход, соединяющий лимфоузел с внешней средой, по которому выделяется гной; течение долгое, свищ трудно заживает, часто лечится хирургическим путем.
Туберкулезный шейный лимфаденит у детей течет продолжительно, поражена большая группа лимфоузлов, иногда не только шейных, но и подмышечных. Возможные осложнения: свищи, некроз, рубцевание окружающих тканей.
Опухолевое поражение чревато распространением лимфогенных метастазов по организму ребенка, прогрессированием рака.
Показания к операции
К хирургическому вмешательству прибегают в случае тяжелых гнойных поражений шейных лимфоузлов, требующих дренирования, промывания антибиотиками, при флегмонах, абсцессах, свищах. Удаляют лимфатические узлы при опухолевых заболеваниях.
Лечение шейного лимфаденита
Терапевтическое воздействие, в первую очередь, должно быть направлено на причину лимфаденита.
Следует остерегаться активного самолечения: любимые родителями согревающие процедуры возможны лишь при серозных, вирусных поражениях, но противопоказаны ввиду опасности осложнений при любых гнойных и опухолевых заболеваниях.
Фармакотерапия
Препараты используют, в основном, для снятия симптомов болезни. При гнойных формах проводят антибиотикотерапию основного заболевания тем препаратом, к которому микроб чувствителен. Если возбудитель не установлен, проводят терапию антибиотиками широкого спектра действия. В тяжелых случаях антибиотики назначают внутримышечно и внутривенно. Грибковое поражение лечат системными противомикотическими средствами.
При установленном туберкулезном поражении специфические антибиотики может назначить только детский фтизиатр.
Наличие онкологии потребует противораковой химиотерапии, аутоиммунные поражения – назначения глюкокортикоидов, иммуносупрессоров.
Симптоматическое лечение
При острых негнойных формах шейного лимфаденита, для снятия неспецифических симптомов при других его формах назначают иммуномодуляторы, противовирусные, антигистаминные и противовоспалительные средства, чтобы снизить отек, температуру, уменьшить болевые ощущения.
Препараты должен назначать только специалист.
Хирургическое лечение лимфаденита
Оперативные вмешательства при тяжелом шейном лимфадените у детей в случае гнойной этиологии сводятся к дренированию узлов, при свищах, туберкулезном, опухолевом поражении – к их иссечению, промыванию соответствующими препаратами, удалению.
Физиотерапия
Нельзя применять физиотерапию при наличии опухолевого заболевания.
В остальных случаях при отсутствии острой интоксикации по показаниям врача могут использоваться противовоспалительные эффекты:
- облучения ультрафиолетом;
- УВЧ;
- флюктуоризации;
- терапии ультразвуком;
- магнито-лазерной терапии.
Другие способы
Применение растительных средств традиционной медицины или гомеопатии возможно на начальных этапах развития лимфаденита, в отсутствие гнойных форм, в составе комплексной терапии любого лимфаденита для улучшения состояния при интоксикации. Используют настои, экстракты, отвары трав с иммуномодулирующим, антисептическим, противовоспалительным эффектом (крапива, эхинацея, алоэ).
Меры профилактики
Предупредить развитие шейного лимфаденита помогает профилактика инфекций путем закаливания, рационального питания, соблюдения личной гигиены, травматизма (ран, микротравм). Нужно своевременно решать стоматологические проблемы ребенка, адекватно лечить гнойно-воспалительные, тяжелые аутоиммунные и опухолевые заболевания, проводить их специфическую профилактику, избегать аллергенов, действия канцерогенных веществ.
Главным звеном в борьбе с любым лимфаденитом должен быть здоровый образ жизни. Его должны вести сами родители, своим примером привлекая к этому детей.
Источник