Удаление лимфоузлов при раке в паху
Операция по удалению лимфоузлов в паху чаще всего проводится в рамках лечения рака вульвы и рака полового члена. Кроме того, показанием к паховой лимфодиссекции могут быть и другие онкологические заболевания, при которых происходит метастазирование в лимфоузлы данной области.
Зачем нужно удалять лимфоузлы
Подавляющее большинство злокачественных опухолей дает метастазы лимфогенным путем, и это происходит следующим образом. На определенной стадии развития злокачественные клетки начинают терять связь с первичной опухолью. Затем с током тканевой жидкости (лимфы) они попадают в лимфатические капилляры, а оттуда и в ближайшие лимфатические узлы. Узел, который располагается первым на пути опухоли, называется сторожевым.
Часть опухолевых клеток в лимфоузлах погибает, а другая часть преодолевает иммунный барьер и начинает размножаться. Таким образом образуется метастаз. Он постепенно растет, что приводит к увеличению размера лимфоузла. Какое-то время иммунные клетки сдерживают развитие метастаза и не дают ему распространиться дальше. В зависимости от степени злокачественности, этот этап может занять от нескольких месяцев до нескольких лет. Затем раковые клетки мигрируют дальше, в следующие коллекторы лимфы и со временем разносятся по всему организму.
Целью паховой лимфаденэктомии является удаление регионарных лимфатических узлов – тех, которые собирают большую часть лимфы из места, где расположена опухоль, а значит в них наиболее вероятно могут находиться раковые клетки. Это не может полностью предотвратить риск метастазирования опухоли, но снизит вероятность его развития, а также ограничит возможность распространения раковых клеток по лимфатической системе. Кроме того, удаленные лимфоузлы обязательно отправляются на морфологическое исследование, результаты которого позволяют более точно определить стадию опухоли и при необходимости скорректировать лечение.
Зачастую данная операция имеет жизненно важное значение, и выполняется во всех необходимых случаях, когда пациент способен перенести хирургическое вмешательство. Но с другой стороны, она сопряжена с рядом серьезных осложнений, как в послеоперационном, так и в отдаленном периоде, даже через несколько лет после ее проведения. Поэтому в научно-медицинском сообществе постоянно проводятся исследования, направленные на поиск оптимального объема удаления тканей.
Например, онкологи могут прогнозировать, в какие узлы рак пойдет в первую очередь, их называют сигнальными или сторожевыми. При некоторых видах опухолей первым этапом проводят удаление сторожевых лимфоузлов. Их отправляют в лабораторию и исследуют на наличие злокачественных клеток. Если результат оказывается отрицательным, то с высокой долей вероятности другие лимфоузлы также не вовлечены в процесс, и удалять их нет необходимости.
Для того чтобы определить сигнальные лимфоузлы, проводят их картирование. С этой целью в опухоль вводят красящее вещество, или индикатор. Чаще всего это радиоактивный изотоп, который позволяет отследить путь движения лимфы и определить, где находится сторожевой лимфатический узел.
Биопсия сторожевого лимфоузла позволяет избежать удаления подмышечных лимфоузлов у 60-65% пациенток со второй стадией рака груди. Раньше такая операция считалась обязательной, что увеличивало риски развития лимфедемы — слоновости или сильной отечности руки, в тяжелых случаях приводящей к инвалидизации таких пациенток.
Подготовка к удалению лимфоузлов
Поскольку операция проводится в рамках специального лечения, пациенты предварительно проходят полных комплекс диагностических процедур для постановки диагноза и определения стадии процесса. План обследования определяется индивидуально для каждого пациента с учетом специфики опухоли. В ряде случаев достаточно таких рутинных исследований как УЗИ, КТ или МРТ. В других требуется проведение радиоизотопного сканирования или ПЭТ-КТ.
Как проходит операция
Паховая лимфаденэктомия может выполняться во время хирургического удаления первичной опухоли. Чаще всего лимфоузлы в этом случае удаляются единым блоком вместе со злокачественным новообразованием. Другим вариантом является отсроченное вмешательство. Удаление лимфоузлов в этом случае проводится вторым этапом либо после проведения дополнительных методов диагностики (морфологическое исследование краев отсечения, биопсия сторожевого лимфоузла), либо в отдаленном периоде, когда уже происходит прогрессирование патологии.
Сама процедура по удалению паховых лимфоузлов может выполняться двумя методами – открытым, или традиционным, и закрытым – эндоскопическим. При открытой операции производится обширный разрез тканей, после которых остаются протяженные рубцы. При эндоскопическом вмешательстве все манипуляции выполняются через небольшие проколы. Этот метод дает меньшее повреждение тканей, не оставляет после себя больших рубцов, а также реже вызывает такие осложнения как лимфедема, некроз кожных лоскутов, отек мошонки или вульвы и раневую инфекцию.
Сама по себе такая операция технически очень сложная и, как правило, занимает времени больше, чем удаление первичного очага. Разумеется, она требует высокой квалификации хирурга.
На этапе заживления после удаления паховых лимфоузлов необходим постоянный контроль за состоянием раны. Повязки нужно менять согласно рекомендациям врача. Возможно первое время будет необходимо выполнять пункцию области операции, чтобы эвакуировать скопившуюся жидкость. Постепенно необходимость в процедуре пропадет.
Также необходимо следить за тем, чтобы рана не инфицировалась. При появлении покраснения, отечности, припухлости, при усилении болезненности, неприятного запаха или гнойных выделений необходимо срочно обратиться к врачу.
После операции возможно локальное онемение кожи. Оно развивается из-за того, что во время вмешательства пересекаются нервные окончания. У части пациентов чувствительность со временем восстанавливается.
Возможные осложнения
Паховая лимфаденэктомия является неприятной операцией и сопровождается риском развития некоторых осложнений:
- Лимфорея и серомы – скопление лимфы в ране. В среднем это продолжается около 2 недель, но может сохраняться до 1 месяца. Скопление лимфы в ране является фактором риска вторичного инфицирования и некроза кожи. Если серома обширна, она может вызвать бурный рост соединительной ткани и образование келоидных рубцов.
- Отек вульвы или мошонки.
- Отеки ног, вплоть до развития лимфедемы (слоновости конечности). Отеки могут быть локальными, когда страдает, например, только стопа или кисть, или обширными, когда в процесс вовлекается вся конечность и ткани нижней половины туловища. Отеки сопровождаются болью и потерей мышечной силы.
В рамках лечения лимфедемы проводится комплексная терапия, включающая в себя компрессию, дренирующий массаж, комплекс лечебной физкультуры и уход за кожей пораженной конечности.
Для того чтобы предотвратить или минимизировать риски развития данной патологии, необходимо строго придерживаться ряда правил:
- Не допускать образования отеков, даже незначительных, на пораженной конечности. При их образовании необходимо носить компрессионный трикотаж.
- Следует избегать любых манипуляций, которые могут привести к локальному повышению давления на заинтересованной конечности – долго стоять, носить неудобную обувь, в том числе модельную обувь на каблуках.
- Тщательно следить за тем, чтобы кожа на ногах не была повреждена, избегать образования мозолей, травм, мацерации. Не ходить босиком даже дома по полу и др.
- Следует избегать резких температурных колебаний – бани, сауны, бассейны и др.
Прогноз и клиническая эффективность удаления паховых лимфоузлов
Паховая лимфаденэктомия не всегда полностью предотвращает прогрессирование рака или его дальнейшее распространение. Однако она может существенно увеличить продолжительность жизни онкопациентов, а в ряде случаев даже добиться полного их выздоровления.
Источник
Лимфаденэктомия – это операция, во время которой удаляются лимфатические узлы. Данный вид хирургического вмешательства не является самостоятельной операцией и проводится в рамках хирургического противоопухолевого лечения. Собственно лимфаденэктомия является одним из главных критериев, который отличает обычную хирургическую операцию от онкологической.
Показания к лимфаденэктомии
Особенностью злокачественной опухоли является способность к метастазированию – распространению за пределы очага первичной локализации. Большинство злокачественных опухолей эпителиального происхождения распространяются с током лимфы, перемещаясь по лимфатическим сосудам. Сначала поражаются близлежащие узлы, их называют лимфоузлами первого порядка. Затем процесс распространяется дальше, захватывая более отдаленные коллекторы.
Удаление лимфатических узлов позволяет сдержать или даже предотвратить метастатическое распространение рака, поэтому такие вмешательства проводятся в рамках радикальных хирургических операций. Это очень кропотливая и скурпулезная работа, которая может занять больше времени, чем непосредственное удаление первичного опухолевого очага.
Все удаленные лимфоузлы направляются в лабораторию, где подвергаются морфологическому исследованию на предмет наличия метастазов. Эти данные необходимы для окончательного определения стадии заболевания, поскольку от этого может зависеть план дальнейшего лечения.
Противопоказания к лимфаденэктомии
Лимфаденэктомия – это обширная травматичная операция, которая может привести к тяжелым осложнениям. Поэтому ведутся исследования, которые позволят более избирательно подходить к отбору пациентов, которым она показана в обязательном порядке.
Одной из таких разработок является биопсия сторожевого лимфатического узла. Сторожевой узел – это лимфатический узел, который первым оказывается на пути распространения опухоли. Его определяют с помощью процедуры картирования, например, вводя пораженные ткани красящее вещество или меченные изотопы. Выявленный сторожевой узел удаляют и отправляют на морфологическое исследование. Если данных о его злокачественном поражении не обнаружено,
то вероятность наличия метастазов минимальна, и лимфодисекция не показана. В противном случае проводят операцию в полном объеме.
Виды операции
Лимфаденэктомии классифицируются в зависимости от локализации первичного опухолевого очага:
- При раке молочной железы проводится подмышечная лимфодиссекция.
- При раке половых органов удаляют тазовые лимфоузлы.
- При раке наружных половых органов удаляют паховые.
- Медиастинальные ЛУ удаляются при раке легких или раке пищевода.
- Парааортальные лимфоузлы удаляются при раке кишечника и половых органов.
Подготовка к операции
Лимфаденэктомии редко проводятся как самостоятельное хирургическое вмешательство, традиционно она является этапом радикального хирургического удаления опухоли. В рамках подготовки к операции пациент проходит обследование, направленное на определение стадии заболевания. Как правило, для этого используются лучевые методы визуализации — УЗИ, КТ, МРТ, ПЭТ КТ. Также может применяться биопсия сторожевого лимфоузла. Кроме того, необходимо стандартное обследование, как перед любой операцией — анализы, ЭКГ, консультации узких специалистов.
Методика проведения лимфаденэктомии
Лимфаденэктомии могут выполняться открытым и эндоскопическим доступом. При открытом способе рассекаются ткани, удаляются лимфоузлы с окружающей их жировой клетчаткой, и полученный материал отправляется для морфологического исследования. Рану послойно ушивают. При эндоскопической технике все манипуляции производятся через небольшие проколы, в которые вставляются видеокамера и манипуляционные инструменты.
При удалении лимфоузлов используются следующие принципы:
- Принцип зональности — лимфатические узлы удаляются в пределах одной анатомической зоны.
- Принцип футлярности — узлы удаляются в пределах анатомических футляров. Это предотвращает метастазирование.
- Принцип моноблочности — лимфоузлы удаляются совместно с окружающими тканями. Это предотвращает интраоперационное метастазирование.
Реабилитация после лимфаденэктомии
Главными функциями лимфатической системы является борьба с чужеродными для организма агентами и выведение лишней жидкости. При удалении лимфатических узлов могут возникнуть проблемы с удалением жидкости, что приводит к развитию лимфедемы — лимфатическому отеку или лимфостазу.
Чтобы этого избежать, пациентам дается ряд рекомендаций, которых следует неукоснительно придерживаться:
- Выполнять лечебную гимнастику в соответствии с полученными инструкциями.
- Приподнимать конечность со стороны которой была выполнена лимфаденэктомия во время сна.
- Избегать повреждения кожи.
- Возвращаться к повседневной активности постепенно, по мере восстановления работоспособности.
После лимфаденэктомии
Главным осложнением после удаления лимфатических узлов является лимфедема — лимфатический отек. Он может образоваться на конечностях или туловище с той стороны, где выполнялось удаление лимфатических узлов.
При этом в пораженном сегменте возникает чувство тяжести, ломота, нарушение подвижности, изменение кожи (отечность, появление вдавлений и ямок). В тяжелых случаях возможно образование слоновости конечности.
К сожалению, не существует правил, которые могли бы полностью предотвратить развитие лимфедемы, но есть рекомендации, которые уменьшают такую вероятность:
- Предотвращение развития инфекций. При инфекционных процессах происходит активация иммунной системы и увеличение продуцирования лейкоцитов и лимфатической жидкости, соответственно важно не допускать развития таких событий. Нужно следить за состоянием кожи, избегать порезов, проколов, ожогов, не использовать обрезной маникюр, травматичные методы эпиляции.
- Регулярное выполнение физических упражнений.
- Поддержание здорового веса тела.
- Отказ от использования ювелирных украшений на стороне поражения, часов и других предметов, которые могут повредить кожу.
При развитии отечности, покраснения и локальном повышении температуры необходимо обратиться к врачу.
Прогноз
Удаление лимфатических узлов проводится по жизненным показаниям. Это позволяет снизить вероятность распространения злокачественной опухоли и провести радикальное хирургическое вмешательство. Для многих пациентов это единственный способ избавиться от рака.
Врачи Европейской клиники проводят лимфаденэктомию в соответствии с современными стандартами лечения с учетом особенностей конкретного клинического случая.
Источник
Этапы и техника удаления пахового лимфоузла
а) Показания для удаления пахового лимфоузла:
– Плановые: Опухоль неясного происхождения, подозрение на системное заболевание лимфатической системы, дистально расположенная опухоль.
– Альтернативные операции: биопсия первичной опухоли или других лимфоузлов. Биопсию можно выполнить под ультразвуковым или КТ наведением.
б) Подготовка к операции. Предоперационное исследование: ультразвуковое исследование в зависимости от подозреваемого основного заболевания.
в) Специфические риски, информированное согласие пациента:
– Лимфатический свищ
– Повреждение сосудов
– Повреждение нервов

Увеличенный паховый лимфоузел
г) Обезболивание. Обычно местное обезболивание, редко общая анестезия (маска или интубация).
д) Положение пациента. Лежа на спине со слегка отведенной и повернутой наружу ногой на стороне операции.
е) Доступ. Продольно или косо ниже паховой складки над пальпируемой опухолью.
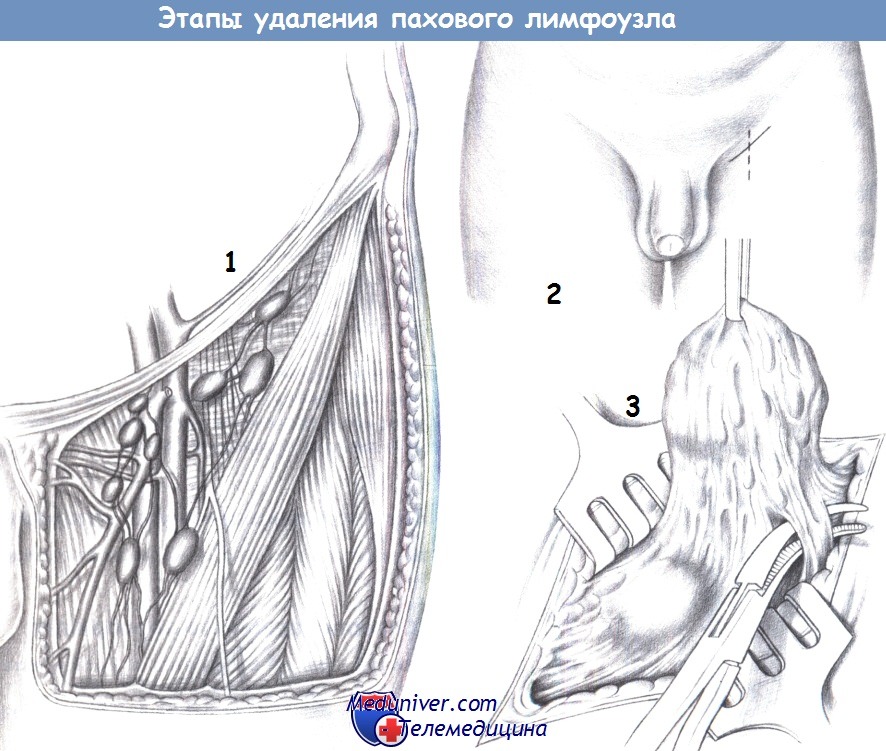
ж) Этапы операции:
– Доступ
– Объем операции
– Перевязка афферентных сосудов
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Бедренная вена и артерия (lacuna vasorum), затем бедренный нерв (lacuna musculorum) проходят под паховой связкой от медиальной стороны к латеральной.
– Бедренное кольцо находится медиальнее вены.
– Введение местного анестетика может полностью скрыть нечетко пальпируемый лимфатический узел.
– Тщательное лигирование всех афферентных сосудов к лимфатическим узлам имеет решающее значение для предотвращения формирования лимфатического свища.
Предупреждение: «эффект айсберга» (с достижением глубоких слоев раны при диссекции лимфатического узла, кажущегося одиночным, может обнаружиться конгломерат лимфоузлов). Ограничьте операцию выполнением биопсии.
и) Меры при специфических осложнениях. Тщательная ревизия раны в случае лимфатического свища.
к) Послеоперационный уход после удаления пахового лимфоузла:
– Медицинский уход: дренаж удаляется на 2-й день после операции.
– Активизация: немедленно; допускается периодический отдых на протяжении первой недели после операции.
– Физиотерапия: не нужна.
– Период нетрудоспособности: 3-5 дней; дольше в случаях значительной физической активности.
л) Оперативная техника:
– Доступ
– Объем операции
– Перевязка афферентных сосудов
1. Объем операции. Лимфатический отток осуществляется в основном в область lacuna vasorum; лишь несколько путей проходят латеральнее. Крупные лимфоузлы обычно обнаруживаются медиально. При биопсии, выполняемой для гистологического исследования, достаточно удаления одного лимфоузла.
При паховой лимфодиссекции должны быть удалены все лимфатические структуры. При диссекции лимфатических коллекторов, лежащих латеральнее сосудов, необходимо обнаружить и сохранить бедренный нерв. Для профилактики лимфатического свища все лимфатические сосуды необходимо тщательно перевязать дистально. При операции в боковых отделах должны быть обнаружены и сохранены бедренный нерв и латеральный кожный нерв бедра.
2. Доступ. Паховый доступ из медиального параваскулярного, перпендикулярного или косого разреза в паху. После рассечения подкожного слоя анатомическая ситуация становится очевидной.
3. Перевязка афферентных сосудов. После обнаружения лимфатический узел захватывается, например, зажимом Кохера, и последовательно мобилизуется. Питающие сосуды перевязываются отдельно. Операцию завершают дренаж, подкожные швы и кожные скобки.
– Также рекомендуем “Этапы и техника первичной хирургической обработки раны (ПХО раны)”
Оглавление темы “Манипуляции в хирургии”:
- Показания и техника пункции плевральной полости
- Показания и техника пункции мочевого пузыря
- Показания и техника пункции брюшной полости при асците (парацентеза)
- Показания и техника тонкоигольной аспирационной биопсии
- Показания, техника пункции и катетеризации артерии
- Показания, техника иссечения образований на коже
- Этапы и техника удаления опухолей мягких тканей
- Этапы и техника удаления пахового лимфоузла
- Этапы и техника первичной хирургической обработки раны (ПХО раны)
- Этапы и техника наложения вторичных швов на рану
Источник