Туберкулез внутрибрюшных лимфатических узлов
Туберкулез внутрибрюшных узлов. Частота туберкулеза внутрибрюшных лимфатических узлов
Одним из наиболее сложных вопросов современной фтизиатрии является вопрос о распознавании туберкулеза внутрибрюшных лимфатических узлов. Еще сорок пять лет назад видный советский фтизиатр А. Я. Штернберг, имея в виду туберкулезный мезоаденит, писал: «На секционном столе это заболевание встречается очень часто, в клинике — редко». А. И. Юркина в 1950 году сообщила, что у детей, больных туберкулезом легких, поражение мезентериальных узлов на секции находят в 42% вскрытий. При жизни это заболевание диагностируется только у 6% детей.
В клинике туберкулез внутрибрюшных лимфатических узлов часто проходит под видом хронического аппендицита, хронического гастрита, холецистита или под видом туберкулезной интоксикации, субфебрилитетов и т. д.
Трудность диагностики данного заболевания заключается в том, что при нем отсутствуют какие-либо патогномоничные симптомы. Однако, это ни в какой мере не говорит о бесперспективности диагностики. Постоянное внимание врача к этому заболеванию и умелое сопоставление суммарной симптоматики может дать возможность своевременно его диагностировать.
Как известно внутрибрюшные лимфатические узлы разделяются на внутрибрюшинные (мезентериальные) и забрюшенные. В последнюю группу по Д. А. Жданову входят парааортальные, паракавальные, околоселезеночные и околопеченочные лимфатические узлы.
Большинство туберкулезных заболеваний лимфатических узлов относится к локальным проявлениям первичной инфекции. При этом поражение лимфатических узлов является последовательным, а локализация его зависимой от путей заражения (Ф. Л. Энинсон). Учитывая важнейшее значение ингаляционного пути заражения, следует полагать, что начальный очаг туберкулезного воспаления преимущественно образуется в легком. По мнению ряда специалистов (М. Б. Ариэль, Д А. Жданов, Л. Д. Линденбратен) верхние забрюшинные узлы, в частности парааортальная группа, являются регионарными к нижним долям легких.
Отсюда вероятность поражения этих групп узлов наиболее велика и старый термин — туберкулезный мезоаденит следует считать устаревшим и неточным. А поскольку уточнить пораженную группу узлов при современных методах исследования не представляется возможным и, учитывая обилие анастомозов между различными группами узлов, следует говорить о туберкулезе внутрибрюшных лимфатических узлов без уточнения группы.
В. А. Равич-Щербо утверждает, что поражение лимфатических узлов, в частности бронхиальных, при первичном заражении туберкулезом предшествует поражению легких. Отсюда велика возможность изолированного поражения парааортальных узлов.
Вне зависимости от взглядов на место лимфатических узлов в ряду начальных проявлений первичного туберкулеза все исследователи приходят к выводу о том, что поражение лимфатических узлов наиболее значимо, продолжительно и определяет исход заболевания.
На протяжении 15 лет мы наблюдали в клинических и амбулаторных условиях 78 взрослых больных изолированным туберкулезом внутрибрюшных лимфатических узлов. В подавляющем большинстве случаев указанное заболевание встречается в молодом возрасте 18—25 лет. Несколько чаще оно встречается у женщин (2/3 наблюдений).
– Вернуться в оглавление раздела “Хирургия”
Оглавление темы “Туберкулез пожилых. Силикотуберкулез”:
1. Морфология каверн легких при их дренировании. Значение дренирования каверн перед операцией
2. Хирургическое лечение туберкулеза у пожилых. Особенности туберкулеза у стариков
3. Легочная гипертензия у пожилых с туберкулезом. Подготовка пожилых к операции на легком
4. Виды резекции легких при туберкулезе у пожилых. Осложнения резекции легких у стариков
5. Результаты резекции легких у пожилых. Торакопластика и кавернотомия у пожилых
6. Исходы лечения туберкулеза пожилых. Силикотуберкулома
7. Распространенность силикотуберкулом. Клиника силикотуберкулом
8. Активность силикотуберкулезного конгломерата. Диагностика силикотуберкуломы
9. Лечение силикотуберкуломы. Рецидивы и обострения силикотуберкулеза
10. Туберкулез внутрибрюшных узлов. Частота туберкулеза внутрибрюшных лимфатических узлов
Источник
Туберкулез внутригрудных лимфатических узлов – это первичное поражение туберкулезной инфекцией лимфоузлов внутригрудной локализации, протекающее без образования первичного инфильтрата в легких и развития лимфангита. Заболевание проявляется слабостью, лихорадкой, снижением аппетита и веса, потливостью, параспецифическими реакциями, иногда кашлем и асфиксией. Диагноз устанавливают по данным осмотра, рентгенографии и КТ грудной клетки, туберкулиновых проб, биопсии лимфоузлов. Лечение туберкулеза ВГЛУ длительное; включает комбинацию туберкулостатических препаратов, иммуномодуляторы, диету, плазмаферез, лимфаденэктомию.
Общие сведения
Туберкулез внутригрудных лимфатических узлов (туберкулезный бронхоаденит) – специфическое воспаление лимфоузлов зоны средостения и корня легких, обусловленное микобактериями туберкулеза. Туберкулез внутригрудных лимфатических узлов (ВГЛУ) – основная клиническая разновидность первичного туберкулеза у детей, подростков и молодых лиц в возрасте 18-24 лет (до 80-90% случаев).
В связи с массовой БЦЖ-вакцинацией и химиопрофилактикой в настоящее время чаще возникает самостоятельно; реже – как инволютивная форма первичного туберкулезного комплекса (при легочном поражении). Для туберкулеза внутригрудных лимфатических узлов характерно хроническое течение с долгим сохранением активности специфического процесса в ткани узла и медленным регрессом. Большинство осложнений (до 70%) наблюдается в возрасте до 3-х лет.
Туберкулез внутригрудных лимфатических узлов
Причины
Туберкулез (в т. ч., внутригрудных лимфатических узлов) вызывают бактерии рода Mycobacterium, чаще всего M.tuberculosis и M.bovis. Бронхоаденит развивается при первичном гематогенном или лимфогенном проникновении микобактерий туберкулеза в лимфоузлы средостения и корня легких. Реже он может быть итогом эндогенной реактивации ранее имевшейся туберкулезной инфекции в группе внутригрудных лимфоузлов.
Инфицирование происходит обычно воздушно-капельным путем от больного-бацилловыделителя, редко – пищевым, бытовым и трансплацентарным путем. В группу риска по возникновению туберкулезного бронхоаденита входят:
- непривитые и неправильно вакцинированные дети и взрослые
- лица с иммунодефицитом, (в т. ч., ВИЧ-инфицированные)
- курящие
- имеющие хроническую патологию, плохие бытовые условия
- испытывающие чрезмерные нагрузки, дефицит питания.
Патогенез
Туберкулезом может поражаться одна или несколько групп внутригрудных лимфатических узлов – паратрахеальных, трахеобронхиальных, бифуркационных, бронхопульмональных. Внутригрудные лимфоузлы, как основная структура иммунной системы легких, активно реагируют на первичное тубинфицирование. При этом отмечается гиперплазия лимфоидной ткани с увеличением объема узла и развитие специфического воспаления с постепенным формированием очагов некроза (казеоза). В будущем очаги могут уплотняться и замещаться известью в виде петрификатов, а капсула гиалинизироваться либо расплавляться с прорывом и распространением инфекции в окружающие ткани.
Классификация
Туберкулезный бронхоаденит чаще бывает односторонним, реже двухсторонним (при тяжелом неблагоприятном течении). Исходя из клинико-морфологической картины, во фтизиопульмонологии выделяют инфильтративную (гиперпластическую), опухолевидную (казеозную) и малую формы туберкулеза внутригрудных лимфатических узлов.
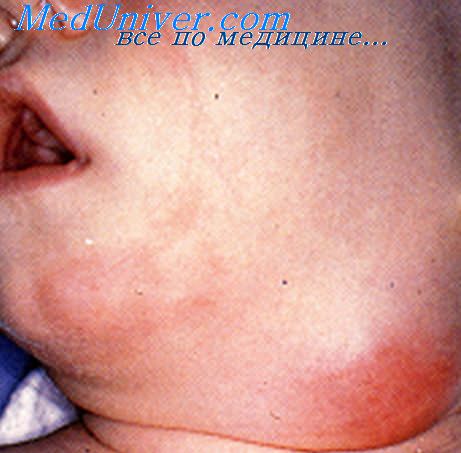
- Опухолевидная форма – тяжелая разновидность бронхоаденита, часто выявляется у маленьких детей при массивном тубинфицировании и проявляется существенным увеличением лимфоузлов (до 5 см в диаметре) вследствие разрастания и казеоза лимфоидной ткани внутри капсулы. Пораженные узлы могут спаиваться, образуя конгломераты.
- Инфильтративная форма. На фоне незначительного увеличения лимфоузлов преобладает перинодулярное воспаление за пределами капсулы с инфильтрацией прикорневых отделов легких.
- Малая форма туберкулеза внутригрудных лимфатических узлов встречается чаще, чем раньше, и проявляется чуть заметным увеличением (до 0,5-1,5 см) одного-двух лимфоузлов.
Симптомы туберкулеза ВГЛУ
Клиника туберкулеза внутригрудных лимфатических узлов опосредована характером, топографией, объемом специфического поражения и степенью вовлечения окружающих структур. Заболевание характеризуется преобладанием симптомов интоксикации, респираторными проявлениями и частыми осложнениями. Обычно бронхоаденит начинается постепенно. У детей возникают повышенная утомляемость, ухудшение аппетита, плохой сон, потливость по ночам, субфебрильные подъемы температуры, нервозность, снижение массы тела.
При опухолевидной и инфильтративной формах симптомы более выражены; их течение сопровождается общей слабостью, бледностью, фебрильной (до 38-39°C) и длительно сохраняющейся субфебрильной температурой. В раннем возрасте бронхоаденит может протекать остро, с высокой лихорадкой и резкими общими расстройствами. Возможен коклюшеобразный или битональный ночной кашель, вызванный сдавлением бронхов гиперплазированными лимфоузлами. Быстрое увеличение бифуркационной группы узлов может вызвать асфиксию.
Туберкулез внутригрудных лимфатических узлов может хронизироваться с развитием клинических признаков гиперсенсибилизации – т. н. параспецифических реакций (кольцевидной эритемы, блефарита, конъюнктивита, васкулита, полисерозита, полиартрита). Малые формы заболевания протекают скрыто. У БЦЖ-вакцинированных или получающих химиопрофилактику детей симптоматика бронхоаденита стертая, с волнообразным увеличением температуры, непостоянным кашлем или покашливанием, умеренной потливостью без параспецифических реакций.
Осложнения
Туберкулезный бронхоаденит нередко протекает с осложнениями: прорывом казеозного узла с формированием лимфобронхиальных и лимфотрахеальных свищей, туберкулезом бронхов, развитием сегментарного ателектаза легкого. Частым осложнением может быть неспецифический катаральный эндобронхит, экссудативный плеврит, туберкулезная диссеминация в легкие. Отдаленно могут появляться прикорневые бронхоэктазы, кровохарканье и легочные кровотечения, бронхолитиаз.
Диагностика
В случае подозрения на туберкулез внутригрудных лимфатических узлов необходимы тщательный сбор анамнеза, консультация фтизиатра, проведение туберкулиновых проб, рентгенографии легких, бронхоскопии, по показаниям – биопсии лимфоузла. Первостепенное значение в диагностике имеют:
- Физикальные данные. Типичными визуальными признаками бронхоаденита являются расширение мелких поверхностных сосудов венозной сети на груди и спине (симптомы Видергоффера и Франка). При значительных поражениях пальпаторно определяется положительный симптом Петрушки (боль при надавливании на верхнегрудные позвонки). Выслушивается притупление перкуторного звука, иногда могут появляться бронхофония и трахеальное дыхание ниже I позвонка.
- Рентгенологическая картина. Туберкулез внутригрудных лимфатических узлов часто обнаруживается после проведения рентгенографии легких ребенку, имеющему вираж или гиперергическую реакцию пробы Манту. Инфильтративную форму отличают размытость наружных очертаний, небольшое расширение и смазанность тени корня легкого. Кальцинаты определяются в виде неравномерных округлых или овальных теней. При опухолевидной форме заметны расширение, удлинение и усиление интенсивности тени корней легких, имеющих четко очерченный бугристый контур. В диагностике «малых» форм на стадии инфильтрации пользуются косвенными рентгенологическими признаками. Для уточнения размеров и структуры лимфоузлов применяется МСКТ грудной клетки.
- Лабораторные данные. В крови возможен небольшой лейкоцитоз, эозинофилия, лимфоцитоз, повышение СОЭ. У специфическим анализам крови, подтверждающим факт наличия туберкулезной инфекции, относятся T-SPOT.TB и интерфероновый тест.
- Эндоскопия бронхов. Бронхоскопия показана при подозрении на туберкулез бронхов, неспецифический эндобронхит, лимфобронхиальный свищ и для дифференциальной диагностики.
Туберкулез ВГЛУ приходится дифференцировать с неспецифическими аденопатиями при пневмонии, гриппе, кори, коклюше; лимфогранулематозом, лимфосаркомой и саркоидозом легких, лимфолейкозом, опухолями и кистами средостения, метастазами рака.

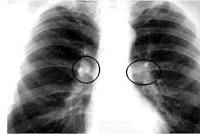
КТ ОГК. Подтвержденный туберкулез лимфоузлов средостения. Увеличение медиастинальных лимфоузлов (красная стрелка), кальцинаты в л/узлах (зеленая стрелка).
Лечение туберкулеза ВГЛУ
Лечение туберкулеза внутригрудных лимфатических узлов при условии раннего начала, непрерывности и длительности (10-18 мес.) позволяет исключить осложнения и гарантировать полное выздоровление пациента. В начальный период (первые 2-6 мес.) терапии больные находятся в противотуберкулезном стационаре. Им назначаются специфические, дезинтоксикационные и патогенетические средства.
Показаны комбинация из 3-4 препаратов–туберкулостатиков (изониазида, рифампицина, пиразинамида, стрептомицина, этамбутола), гепатопротекторы, иммуномодуляторы, при высокой чувствительности к туберкулину – кортикостероиды, плазмаферез. При отсутствии положительной динамики лечения в течение 1,5-2 лет, осложнениях и формировании туберкуломы средостения химиотерапию совмещают с хирургическим лечением – лимфаденэктомией перерожденных внутригрудных лимфатических узлов.
Важным фактором является соблюдение высокобелковой, витаминизированной диеты. Дальнейшее лечение продолжается в условиях санатория, затем амбулаторно Целесообразно пребывание переболевших детей и подростков в специализированных детских садах, школах-интернатах.
Прогноз
Прогноз при туберкулезе внутригрудных лимфатических узлов, особенно малой форме – благоприятный, с полным рассасыванием специфического воспаления лимфоидной ткани и выздоровлением. Относительно благоприятным исходом считается кальцинация лимфоузлов, склероз корня легкого, образование бронхоэктазов. Прогрессирование туберкулезного процесса свидетельствует о неблагоприятном течении.
Источник
Мезаденит при туберкулезе. Клиника мезаденита при туберкулезе.Иногда бронхоаденит сочетается с мезаденитом. В этих случаях он образуется в результате лимфогенного заноса микобактерии в лимфатические узлы брюшной полости. Такой путь продвижения инфекции следует признать вполне реальным, если учесть возможность ретроградного или обходного тока лимфы при высокой пластичности клапанного аппарата лимфатических сосудов, посредством которых сообщаются лимфатические узлы брюшной и грудной полостей. Поражаются забрюшинные и брыжеечные узлы и при гематогенном рассеивании микобактерии в начальной фазе первичной туберкулезной инфекции и при бронхоадените. При секционном исследовании детей, умерших от первичного туберкулеза, в 15—65% одновременно с мезаденитом А. И. Юркина (1955) отмечала поражение бронхиальных и других групп лимфатических узлов. По прежним наблюдениям нашей клиники, у 27% взрослых, больных хронически текущим первичным туберкулезом различной локализации, отмечались признаки специфического процесса во внутрибрюшных лимфатических узлах (Ф. Л. Элинсон, 1946). При этом обычно наблюдался однородный характер морфологических изменений в бронхиальных и мезентериальных лимфатических узлах в виде милиарных бугорков, очагов свежего творожистого некроза или фиброзно-казеозных лимфом с элементами обызвествления. Реже отмечаются диссоциация тканевых реакций и различный исход патологического процесса в различных отделах лимфатического аппарата. Клиническая картина мезаденита многообразна. Иногда он протекает скрыто или с нерезко выраженными симптомами интоксикации и без болей в животе. При этом обезвествленные лимфатические узлы обнаруживают случайно при рентгенологическом исследовании органов брюшной полости по поводу заболевания желудка, печени, почек или кишечника. Но большей частью туберкулезный мезаденит протекает с клиническими симптомами, которые связаны с поражением той или другой группы как висцеральных узлов, количество которых достигает 180—200, так и париетальных (абдомино-аортальных), число которых составляет около 30—50. Особенно ярко выражена картина болезни при массивном казеозе лимфатических узлов. При этом возникают не только перифокальные, но и специфические изменения в брюшине, клетчатке, сальнике, на серозной оболочке кишок. В процесс вовлекаются нервные узлы и сплетения, иногда кровеносные сосуды брюшной полости. В таких случаях мезаденит протекает со значительной интоксикацией, лихорадкой, резкими болями в животе, метеоризмом, диспепсическими расстройствами, лейкоцитозом, лимфопенией, высокой РОЭ, снижением альбумино-глобулинового индекса. Боли носят разлитой характер или локализуются в подложечной, подвздошной, а чаще в околопупочной области. При этом может возникнуть подозрение на острый панкреатит, прободную или обострившуюся язву желудка или двенадцатиперстной кишки, холецистит, аппендицит. Боли имеют приступообразный характер и усиливаются после приема грубой, жирной и плохо перевариваемой пищи, при тяжелой физической нагрузке, во время менструаций, под влиянием нервных переживаний, интеркуррентных заболеваний.
Болевой симптом вызывается не только воспалительными изменениями в лимфатическом аппарате брюшной полости и сопутствующим перивисцеритом, но и дискинезией кишечника в результате поражения солнечного сплетения и других отделов нервной системы. Возникающие патологические нервнорефлекторные импульсы вызывают спазм или атонию кишечника, гиперсекрецию постоянного типа и повышение кислотности желудочного сока или, наоборот, ахилию. По мере ухудшения ассимиляторных процессов нарастают анемия и истощение организма. При различных формах и фазах мезаденита неодинаковы степень сенсибилизации организма и характер туберкулиновой чувствительности. Часть больных, главным образом с относительно свежими формами процесса, реагирует на туберкулин не только кожной, но и очаговой и общей реакцией, сдвигами в гемограмме, РОЭ, составе белковых фракций сыворотки крови. При хронических формах мезаденита, особенно при глубоких нарушениях обмена веществ и истощении, наблюдаются гипергия или даже пассивная анергия. При физическом исследовании больных и в прежние годы отмечались слабо выраженные объективные признаки мезаденита. В настоящее время, как правильно подчеркивают К. А. Харчева и С. П. Ермолаева (1975), они еще более скудные из-за меньшей выраженности анатомических изменений в лимфатических узлах. В этих случаях при пальпации иногда отмечаются болевые точки Штернберга, главным образом в правой подвздошной области несколько выше точки Мак-Бернея и слева на уровне II поясничного позвонка, отступя на 2—3 см от средней линии живота. В этих же участках реже удается прощупать неподвижные или малоподвижные лимфатические узлы. Иногда здесь пальпируют опухолевидные образования, которые представляют собой конгломераты спаянных между собой увеличенных брыжеечных узлов, сальника, брюшины и петель кишок. Однако у подавляющего большинства взрослых, особенно хорошо упитанных, трудно определить нерезко увеличенные брыжеечные лимфатические узлы. Диагноз мезаденита подтверждается обнаружением при рентгенологическом исследовании органов брюшной полости отдельных или множественных обызвествленпых лимфатических узлов. Их тени обычно округлой формы, одни из них имеют гомогенный, другие — крапчатый характер, что зависит от степени обызвествления. Такие лимфатические узлы локализуются обычно в правой подвздошной области, вдоль верхнепоясничного отдела позвоночника или в малом тазу. Иногда количество таких петрификатов так велико, что на обзорной прямой или боковой рентгено- или томограмме создается впечатление «звездного неба». У некоторых женщин, больных мезаденитом, можно одновременно обнаружить обызвествления в придатках матки. У заболевающих в старшем возрасте такого рода изменения обнаруживаются значительно реже вследствие медленного обызвествления туберкулезных очагов. В этих случаях отсутствуют прямые рентгенологические признаки мезаденита. Менее надежны косвенные симптомы — смещение, неровность рельефа слизистой оболочки тонких кишок в месте расположения увеличенных брыжеечных и забрюшинных лимфатических узлов. Мало помогает обнаружению лимфатических узлов пневмоперитонеум. В последнее время большее значение придается результатам лапаротомии или лапароскопии с биопсией, а также лимфографии. – Также рекомендуем “Осложнения туберкулезного мезаденита. Генерализованный лимфаденит при туберкулезе.” Оглавление темы “Туберкулез легких и слизистых оболочек.”: |
Источник