Туберкулез лимфоузлов внутригрудных активная фаза или нет
Туберкулез внутригрудных лимфатических узлов – это первичное поражение туберкулезной инфекцией лимфоузлов внутригрудной локализации, протекающее без образования первичного инфильтрата в легких и развития лимфангита. Заболевание проявляется слабостью, лихорадкой, снижением аппетита и веса, потливостью, параспецифическими реакциями, иногда кашлем и асфиксией. Диагноз устанавливают по данным осмотра, рентгенографии и КТ грудной клетки, туберкулиновых проб, биопсии лимфоузлов. Лечение туберкулеза ВГЛУ длительное; включает комбинацию туберкулостатических препаратов, иммуномодуляторы, диету, плазмаферез, лимфаденэктомию.
Общие сведения
Туберкулез внутригрудных лимфатических узлов (туберкулезный бронхоаденит) – специфическое воспаление лимфоузлов зоны средостения и корня легких, обусловленное микобактериями туберкулеза. Туберкулез внутригрудных лимфатических узлов (ВГЛУ) – основная клиническая разновидность первичного туберкулеза у детей, подростков и молодых лиц в возрасте 18-24 лет (до 80-90% случаев).
В связи с массовой БЦЖ-вакцинацией и химиопрофилактикой в настоящее время чаще возникает самостоятельно; реже – как инволютивная форма первичного туберкулезного комплекса (при легочном поражении). Для туберкулеза внутригрудных лимфатических узлов характерно хроническое течение с долгим сохранением активности специфического процесса в ткани узла и медленным регрессом. Большинство осложнений (до 70%) наблюдается в возрасте до 3-х лет.
Туберкулез внутригрудных лимфатических узлов
Причины
Туберкулез (в т. ч., внутригрудных лимфатических узлов) вызывают бактерии рода Mycobacterium, чаще всего M.tuberculosis и M.bovis. Бронхоаденит развивается при первичном гематогенном или лимфогенном проникновении микобактерий туберкулеза в лимфоузлы средостения и корня легких. Реже он может быть итогом эндогенной реактивации ранее имевшейся туберкулезной инфекции в группе внутригрудных лимфоузлов.
Инфицирование происходит обычно воздушно-капельным путем от больного-бацилловыделителя, редко – пищевым, бытовым и трансплацентарным путем. В группу риска по возникновению туберкулезного бронхоаденита входят:
- непривитые и неправильно вакцинированные дети и взрослые
- лица с иммунодефицитом, (в т. ч., ВИЧ-инфицированные)
- курящие
- имеющие хроническую патологию, плохие бытовые условия
- испытывающие чрезмерные нагрузки, дефицит питания.
Патогенез
Туберкулезом может поражаться одна или несколько групп внутригрудных лимфатических узлов – паратрахеальных, трахеобронхиальных, бифуркационных, бронхопульмональных. Внутригрудные лимфоузлы, как основная структура иммунной системы легких, активно реагируют на первичное тубинфицирование. При этом отмечается гиперплазия лимфоидной ткани с увеличением объема узла и развитие специфического воспаления с постепенным формированием очагов некроза (казеоза). В будущем очаги могут уплотняться и замещаться известью в виде петрификатов, а капсула гиалинизироваться либо расплавляться с прорывом и распространением инфекции в окружающие ткани.
Классификация
Туберкулезный бронхоаденит чаще бывает односторонним, реже двухсторонним (при тяжелом неблагоприятном течении). Исходя из клинико-морфологической картины, во фтизиопульмонологии выделяют инфильтративную (гиперпластическую), опухолевидную (казеозную) и малую формы туберкулеза внутригрудных лимфатических узлов.
- Опухолевидная форма – тяжелая разновидность бронхоаденита, часто выявляется у маленьких детей при массивном тубинфицировании и проявляется существенным увеличением лимфоузлов (до 5 см в диаметре) вследствие разрастания и казеоза лимфоидной ткани внутри капсулы. Пораженные узлы могут спаиваться, образуя конгломераты.
- Инфильтративная форма. На фоне незначительного увеличения лимфоузлов преобладает перинодулярное воспаление за пределами капсулы с инфильтрацией прикорневых отделов легких.
- Малая форма туберкулеза внутригрудных лимфатических узлов встречается чаще, чем раньше, и проявляется чуть заметным увеличением (до 0,5-1,5 см) одного-двух лимфоузлов.
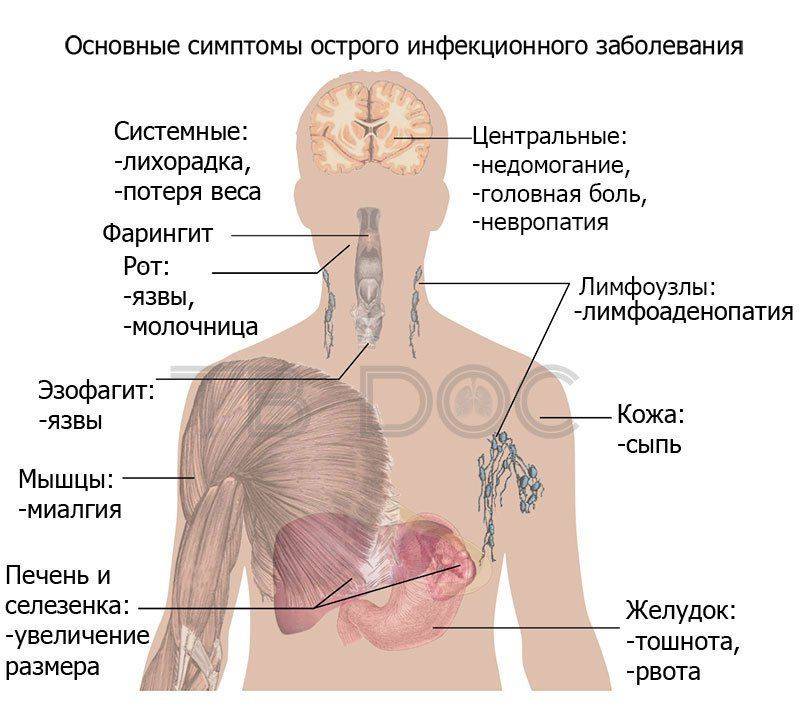
Симптомы туберкулеза ВГЛУ
Клиника туберкулеза внутригрудных лимфатических узлов опосредована характером, топографией, объемом специфического поражения и степенью вовлечения окружающих структур. Заболевание характеризуется преобладанием симптомов интоксикации, респираторными проявлениями и частыми осложнениями. Обычно бронхоаденит начинается постепенно. У детей возникают повышенная утомляемость, ухудшение аппетита, плохой сон, потливость по ночам, субфебрильные подъемы температуры, нервозность, снижение массы тела.
При опухолевидной и инфильтративной формах симптомы более выражены; их течение сопровождается общей слабостью, бледностью, фебрильной (до 38-39°C) и длительно сохраняющейся субфебрильной температурой. В раннем возрасте бронхоаденит может протекать остро, с высокой лихорадкой и резкими общими расстройствами. Возможен коклюшеобразный или битональный ночной кашель, вызванный сдавлением бронхов гиперплазированными лимфоузлами. Быстрое увеличение бифуркационной группы узлов может вызвать асфиксию.
Туберкулез внутригрудных лимфатических узлов может хронизироваться с развитием клинических признаков гиперсенсибилизации – т. н. параспецифических реакций (кольцевидной эритемы, блефарита, конъюнктивита, васкулита, полисерозита, полиартрита). Малые формы заболевания протекают скрыто. У БЦЖ-вакцинированных или получающих химиопрофилактику детей симптоматика бронхоаденита стертая, с волнообразным увеличением температуры, непостоянным кашлем или покашливанием, умеренной потливостью без параспецифических реакций.
Осложнения
Туберкулезный бронхоаденит нередко протекает с осложнениями: прорывом казеозного узла с формированием лимфобронхиальных и лимфотрахеальных свищей, туберкулезом бронхов, развитием сегментарного ателектаза легкого. Частым осложнением может быть неспецифический катаральный эндобронхит, экссудативный плеврит, туберкулезная диссеминация в легкие. Отдаленно могут появляться прикорневые бронхоэктазы, кровохарканье и легочные кровотечения, бронхолитиаз.
Диагностика
В случае подозрения на туберкулез внутригрудных лимфатических узлов необходимы тщательный сбор анамнеза, консультация фтизиатра, проведение туберкулиновых проб, рентгенографии легких, бронхоскопии, по показаниям – биопсии лимфоузла. Первостепенное значение в диагностике имеют:
- Физикальные данные. Типичными визуальными признаками бронхоаденита являются расширение мелких поверхностных сосудов венозной сети на груди и спине (симптомы Видергоффера и Франка). При значительных поражениях пальпаторно определяется положительный симптом Петрушки (боль при надавливании на верхнегрудные позвонки). Выслушивается притупление перкуторного звука, иногда могут появляться бронхофония и трахеальное дыхание ниже I позвонка.
- Рентгенологическая картина. Туберкулез внутригрудных лимфатических узлов часто обнаруживается после проведения рентгенографии легких ребенку, имеющему вираж или гиперергическую реакцию пробы Манту. Инфильтративную форму отличают размытость наружных очертаний, небольшое расширение и смазанность тени корня легкого. Кальцинаты определяются в виде неравномерных округлых или овальных теней. При опухолевидной форме заметны расширение, удлинение и усиление интенсивности тени корней легких, имеющих четко очерченный бугристый контур. В диагностике «малых» форм на стадии инфильтрации пользуются косвенными рентгенологическими признаками. Для уточнения размеров и структуры лимфоузлов применяется МСКТ грудной клетки.
- Лабораторные данные. В крови возможен небольшой лейкоцитоз, эозинофилия, лимфоцитоз, повышение СОЭ. У специфическим анализам крови, подтверждающим факт наличия туберкулезной инфекции, относятся T-SPOT.TB и интерфероновый тест.
- Эндоскопия бронхов. Бронхоскопия показана при подозрении на туберкулез бронхов, неспецифический эндобронхит, лимфобронхиальный свищ и для дифференциальной диагностики.
Туберкулез ВГЛУ приходится дифференцировать с неспецифическими аденопатиями при пневмонии, гриппе, кори, коклюше; лимфогранулематозом, лимфосаркомой и саркоидозом легких, лимфолейкозом, опухолями и кистами средостения, метастазами рака.

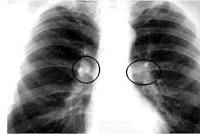
КТ ОГК. Подтвержденный туберкулез лимфоузлов средостения. Увеличение медиастинальных лимфоузлов (красная стрелка), кальцинаты в л/узлах (зеленая стрелка).
Лечение туберкулеза ВГЛУ
Лечение туберкулеза внутригрудных лимфатических узлов при условии раннего начала, непрерывности и длительности (10-18 мес.) позволяет исключить осложнения и гарантировать полное выздоровление пациента. В начальный период (первые 2-6 мес.) терапии больные находятся в противотуберкулезном стационаре. Им назначаются специфические, дезинтоксикационные и патогенетические средства.
Показаны комбинация из 3-4 препаратов–туберкулостатиков (изониазида, рифампицина, пиразинамида, стрептомицина, этамбутола), гепатопротекторы, иммуномодуляторы, при высокой чувствительности к туберкулину – кортикостероиды, плазмаферез. При отсутствии положительной динамики лечения в течение 1,5-2 лет, осложнениях и формировании туберкуломы средостения химиотерапию совмещают с хирургическим лечением – лимфаденэктомией перерожденных внутригрудных лимфатических узлов.
Важным фактором является соблюдение высокобелковой, витаминизированной диеты. Дальнейшее лечение продолжается в условиях санатория, затем амбулаторно Целесообразно пребывание переболевших детей и подростков в специализированных детских садах, школах-интернатах.
Прогноз
Прогноз при туберкулезе внутригрудных лимфатических узлов, особенно малой форме – благоприятный, с полным рассасыванием специфического воспаления лимфоидной ткани и выздоровлением. Относительно благоприятным исходом считается кальцинация лимфоузлов, склероз корня легкого, образование бронхоэктазов. Прогрессирование туберкулезного процесса свидетельствует о неблагоприятном течении.
Источник
Туберкулез внутригрудных лимфатических узлов. Туберкулез внутригрудных лимфатических узлов (бронхолегочных, трахеобронхиальных, околотрахеальных), или туберкулезный бронхаденит, развивается в результате первичного заражения туберкулезом как компонент первичного туберкулезного комплекса. В качестве самостоятельной формы туберкулеза органов дыхания выделяется в тех случаях, когда не обнаруживают первичного аффекта и лимфангиита. Встречается чаще у детей и подростков. Малые формы болезни характеризуются небольшой гиперплазией лимфатических узлов, при выраженных бронхаденитах преобладают инфильтративно-воспалительные или казеозные изменения.
Клинические и рентгенологические проявления болезни зависят от степени выраженности морфологических изменений и топографии пораженных лимфатических узлов. Возможно острое начало с высокой температурой тела и другими симптомами интоксикации, патологическими сдвигами в крови (повышенная СОЭ, лимфопения, моноцитоз), высокой чувствительностью к туберкулину и аллергическими проявлениями (узловатая эритема, фликтенулезный кератоконъюнктивит и др.). Чаще, особенно у подростков, болезнь развивается постепенно. Малые формы могут протекать скрыто.
Физикальные изменения выявляются только при значительных поражениях внутригрудных лимфатических узлов. В ряде случаев отмечается притупление перкуторного звука в паравертебральных областях, по обеим сторонам или с одной стороны грудины, а также ниже I грудного позвонка при перкуссии по позвоночнику (симптом Кораньи). При значительном увеличении внутригрудных лимфатических узлов наблюдаются изменения дыхания на стороне поражения; усиление бронхофонии на позвоночнике ниже I грудного позвонка (симптом д’Эспина). У детей грудного возраста отмечаются симптомы сдавления трахеи и крупных бронхов: звонкий битональный кашель, экспираторный стридор.
На рентгенограммах при выраженном воспалительном процессе во внутригрудных лимфатических узлах тень корня легкого уплотнена, расширена. деформирована и дислоцирована, контуры ее нечеткие, полицикличные, главный и долевые бронхи четко не выявляются, в лимфатических узлах иногда видны точечные обызвествления. Особенно отчетливо эти симптомы определяются на томограммах, выполненных в плоскости расположения главных бронхов. При туберкулезе околотрахеальных и трахеобронхиальных лимфатических узлов тень средостения обычно расширена, контуры ее зависят от выраженности патологических изменений. Рентгенологическими признаками малых форм туберкулеза внутригрудных лимфатических узлов являются видоизменение легочного рисунка, его спутанность, деформация корня легкого. Неактивный туберкулезный бронхаденит рентгенологически характеризуется наличием во внутригрудных лимфатических узлах мелких кальцинатов, деформацией и фибротизацией корня легкого.
Течение туберкулеза внутригрудных лимфатических узлов может быть гладким — без обострений и осложнений. В этом случае под влиянием лечения быстро (через 1—2 мес.) нормализуются температура тела и гемограмма. К 3—4 мес. от начала лечения отмечается значительное рассасывание воспалительных изменений во внутригрудных лимфатических узлах, к 10—12 мес., если не наступило полного рассасывания, в них выявляется кальцинация.
Однако нередко при туберкулезе внутригрудных лимфатических узлов возникают осложнения. Наиболее характерно специфическое поражение бронхов вследствие перехода процесса с прилегающих лимфатических узлов. Возможны инфильтративно-продуктивные изменения стенки бронха, формирование лимфобронхиальных свищей, при заживлении которых образуются рубцы, деформирующие просвет бронхов. Туберкулезному процессу часто сопутствует неспецифический катаральный эндобронхит. К осложнениям туберкулеза внутригрудных лимфатических узлов относят также ателектатически-пневмонические процессы, экссудативный плеврит, диссеминацию в легкие. Иногда казеозные массы из околотрахеальных лимфатических узлов прорываются в просвет трахеи с формированием свища трахеи.
При медленном прогрессировании воспалительных изменений во внутригрудных лимфатических узлах на фоне гиперергической реактивности — хронически текущем первичном туберкулезе — в различных органах и тканях отмечаются параспецифические изменения, которые клинически проявляются полисерозитом, полиартритом Понсе и другими «масками» первичного туберкулеза. Возможен длительный субфебрилитет. Чувствительность к туберкулину у больных хронически текущим первичным туберкулезом обычно очень высокая.
У взрослых, в т.ч. у лиц пожилого возраста, иногда возникает рецидив туберкулеза внутригрудных лимфатичесих узлов вследствие обострения остаточных изменений после перенесенного первичного туберкулеза. В этих случаях нарядус увеличением внутригрудных лимфатических узлов и прикорневыми инфильтративными изменениями нередко наблюдается лимфобронхогенная диссеминация или образование инфильтрата в средних и нижних отделах легкого — аденогенный туберкулез легкого.
При диагностике туберкулеза внутригрудных лимфатических узлов учитывают данные анамнеза (контакт с больным туберкулезом), клинические признаки болезни (интоксикация, параспецифические проявления, физикальные изменения), результаты рентгенографии и томографии органов грудной клетки (признаки увеличения лимфатических узлов корня легкого). Важное значение имеет туберкулинодиагностика. О свежем заражении свидетельствует вираж туберкулиновой реакции. При длительном течении болезни туберкулиновые пробы положительные, нередко гиперергические. Бронхоскопия позволяет выявить характерные для туберкулеза внутригрудных лимфатических узлов осложнения: туберкулез бронха, катаральный неспецифический эндобронхит.
Туберкулез внутригрудных лимфатических узлов необходимо дифференцировать с лимфогранулматозом, лимфосаркомой и саркоидозом. При лимфогранулематозе и лимфосаркоме отсутствуют рентгенологические признаки обызвествления лимфатических узлов и воспалительной инфильтрации корня легкого (фиброз, дислокация). Для саркоидоза внутригрудных лимфатических узлов в активной фазе, в отличие от туберкулеза, характерно накопление в них 67Ga при радионуклидном исследовании, повышенное содержание лимфоцитов в бронхоальвеолярном смыве. Значительную помощь в диагностике может оказать гистологическое исследование материала, полученного из пораженного лимфатического узла во время бронхоскопии. У детей гиперплазия внутригрудных лимфатических узлов наблюдается при пневмонии, гриппе, кори, коклюше. При этом, в отличие от туберкулеза, рентгенологически выявляют равномерное двустороннее расширение корней легких, по мере стихания основного процесса границы корней легких довольно быстро нормализуются.
Источник
Туберкулез внутригрудных лимфатических узлов (ВГЛУ) или туберкулезный бронхоаденит — специфическое заболевание, характеризующееся изолированным поражением внутригрудных лимфоузлов, либо в составе первичного туберкулезного комплекса, при котором помимо лимфатических узлов поражается легочная ткань. Данная патология наиболее часто развивается у детей, подростков и молодых людей в возрастной категории от восемнадцати до двадцати четырех лет.
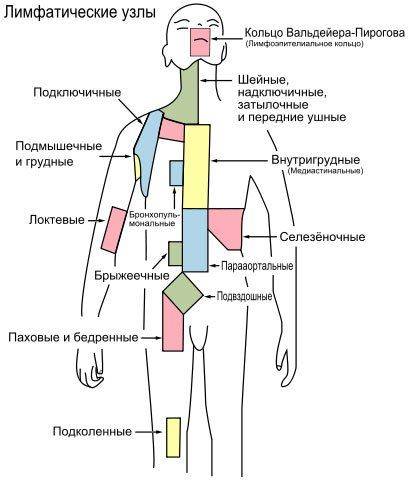
Воспалительный процесс локализуется в области внутригрудных лимфатических узлов, которые классифицируются на пять групп:
- паратрахеальные;
- бифуркационные;
- парааортальные;
- трахеобронхиальные;
- бронхопульмональные.
Причины
Говоря о таком тяжелом заболевание, как туберкулез внутригрудных лимфатических узлов, нужно сказать, что оно вызывается специфическими микобактериями, более известными под названием — палочка Коха. Различают четыре вида возбудителя, но для человека актуальны лишь два из них: M. tuberculosis и M. bovis (от лат. «бычий»).
Пути передачи инфекции и патогенез
Инфицирование человека может произойти, даже если не было контакта с бактерионосителем, а именно:
- Воздушно-капельным путем. Проникновение микобактерий в таком случае происходит от человека, больным туберкулезом или от больного животного. Человек, зараженный туберкулезом легких, выделяет с кашлем частички мокроты, в которых содержатся палочки Коха. Такие микрочастицы попадают в окружающую среду и, оседая на предметах, могут долго сохранять жизнеспособность. Из внешней среды они могут попадать в верхние дыхательные пути человека, а оттуда — в бронхиальную ткань, где есть специальные механизмы очистки от патогенной микрофлоры, попадающей в нее из внешней среды.

Основным механизмом самоочищения бронхов является мукоцилиарный клиренс, который будет вырабатывать слизь при попадании патогенов внутрь бронхов. Эта слизь вместе с ресничками бронхов (нитями, которые обеспечивают колебательные движения) будет изгонять вредных бактерий, не давая им попасть в легочную ткань. При нарушении этого механизма происходит дальнейшее проникновение микобактерий в альвеолы, где их количество увеличивается в геометрической прогрессии. На защиту организма вступают клетки иммунитета — макрофаги (фагоцитирующие клетки), Т- хелперы и Т-супрессоры. Макрофаги захватывают микобактерий туберкулеза и разрушают их при помощи окислительных ферментов. Т- хелперы распознают палочки Коха и показывают их B-лимфоцитам, которые в свою очередь дают сигнал Т- супрессорам, также задействованным в уничтожении возбудителей. Такой вариант течения заболевания возможен при нормально функционирующем иммунитете. Если организм ослаблен и подвержен вредным воздействиям, то иммунная система не справляется с возложенными на нее обязанностями.
Отсюда есть два варианта развития событий:
- Отграничение микобактерий туберкулеза иммунными клетками, в результате чего формируется туберкулезная гранулема. При этом фагоцитирующие клетки захватывают колонны микобактерий, окружая воспаление. Поглощая туберкулезные палочки, макрофаги превращаются в гигантоклеточные эпителиоидные клетки, которые локализуют воспаление. В центре него — участок казеозного некроза (мертвая ткань, имеющая вид творожистой массы). В дальнейшем очаг кальцинируется (подвергается петрификации), то есть в центре гранулемы накапливаются соли кальция, которые придают ткани плотную, каменистую структуру. Такая реакция организма является наиболее благоприятной, но не гарантирует полного излечения от заболевания, потому что при воздействии на человека факторов риска в фазе кальцинации, бактерии могут снова начать размножаться.
- Проникновение микобактерий в организм. Изначально инфекционный процесс поражает легочную ткань. В основе этого лежит захват макрофагами микобактерий, но в отличие от первого варианта они не справляются со своей работой, и бактерии начинают паразитировать в этих клетках. Ферменты, предназначенные для уничтожения патогенов, в связи с дальнейшим разрушением фагоцитирующей клетки, выделяются наружу и повреждают легочную ткань и сосуды, нарушая их проницаемость. Затем туберкулезные палочки лимфогенным путем проникают в регионарные лимфоузлы, вызывая туберкулез внутригрудных лимфатических узлов.
Особенности
Нужно отметить, что туберкулезный бронхоаденит может развиться обособленно в том случае, если микобактерии проникнут в регионарные лимфоузлы без предшествующего поражения легких. При таком заболевании, как туберкулез внутригрудных лимфатических узлов, поражение лимфоузлов представляет собой разрушение их капсулы с возможным вовлечением в процесс воспаления клетчатки средостения и окружающих бронхов. Это может закончиться образованием бронхиального свища (фистулы), с последующим его дренированием и распространением казеозных масс лимфогенным и гематогенным способами.
- Алиментарным путем — при приеме пищи, инфицированной микобактериями. Зараженными могут быть такие продукты, как мясо, молоко.
- Трансплацентарным путем, который возможен, если беременная женщина больна туберкулезом вне зависимости от его вида и формы. Заражение ребенка происходит через кровь (гематогенный путь) во время беременности либо при родах (вертикальный путь).
Факторы риска
Выяснение наличия факторов, увеличивающих вероятность заболевания туберкулезом, важно для своевременной диагностики туберкулеза ВГЛУ. Такие провоцирующие агенты ослабляют иммунитет, делая организм более уязвимым для входящей инфекции. К ним относят:
- аутоиммунные заболевания;
- сильный стресс;
- прием иммуносупрессоров;
- иммунодефицитные состояния;
- плохие социальные условия (голод, частя миграция).
Клиническая картина
Симптоматика складывается из следующих факторов: локализация туберкулезного бронхоаденита, количество групп внутригрудных лимфоузлов, захваченных процессом, и вовлечение окружающих тканей в воспалительные изменения. Самые частые проявления туберкулеза внутригрудных лимфатических узлов включают в себя:
- Повышение температуры до субфебрильных и фебрильных цифр (тридцать семь-тридцать девять градусов Цельсия).
- Ночная потливость.
- Быстрая утомляемость, апатия, усталость, нарушение работоспособности, сна.
- Потеря аппетита, вследствие этого быстрая потеря массы тела.
- Кашель двух тонов у детей, обусловленный сдавлением увеличенных лимфоузлов бронхов.
- Приступообразный сухой кашель у взрослых, связанный с раздражением нервных окончаний, расположенных вокруг бронхов. Взрослые болеют реже, однако у них также может возникать туберкулез внутригрудных лимфоузлов.
- У детей возможно возникновение асфиксии, цианоза, впадения межрёберных промежутков, особенно при поражении лимфоузлов бифуркационной группы.
- Боли в грудной клетке.
- Кровохарканье.

Все эти симптомы складываются в два синдрома, характерных для туберкулеза ВГЛУ: интоксикационный и торакальный. Первые четыре пункта отвечают за интоксикационный, остальные пять — за второй.
Диагностика
Диагностированием и лечением данного заболевания занимается специализированный врач — фтизиатр. При подозрении на туберкулез лимфоузлов необходим тщательный сбор анамнеза, использование физикальных методов исследования, лабораторной, бактериологической и инструментальной диагностики.
Сбор анамнеза включает выяснение информации о контакте с больным туберкулезом. Лечащего врача будет интересовать периодичность и длительность возможного контакта, а также наличие факторов риска, увеличивающих вероятность инфицирования данным заболеванием. У детей заражение может произойти при контакте с игрушками ребенка, больного туберкулезом.
При общем осмотре, который входит в физикальные методы обследования, врач обнаруживает:
- бледные кожные покровы;
- недостаток массы тела;
- увеличение лимфоузлов, которые становятся доступны для пальпации;
- на коже возможны такие изменения, как кольцевидная эритема, вследствие гиперсенсибилизации организма палочками Коха;
- на теле можно увидеть выраженную венозную сеть, локализующуюся в районе груди и на спине (положительные симптомы Видергоффера и Франка).
- выраженная болезненность при надавливании на верхнегрудные позвонки говорит о положительном симптоме Петрушки. При перкуссии легких — притупление перкуторного удара над измененным участком;
- во время пальпации живота будет определяться увеличение печени;
- при выслушивании сердца тоны его будут приглушены, пульс и частота сердечных сокращений увеличены, артериальное давление снижено;
- аускультации легких будет давать жесткое или ослабленное везикулярное дыхание, при вовлечении в процесс бронхов — бронхиальное;
- может прослушиваться бронхофония и мелкопузырчатые хрипы в пораженных отделах легких.
Лабораторные исследования состоят из:
- общего анализа крови, в котором обнаруживают увеличение неспецифических показателей воспаления;
- биохимического анализа крови (увеличение показателей сиаловых кислот, фибрина, серомукоида и С — реактивного белка);
- общего анализа мочи с определением чувствительности к антибиотикам при выявлении в ней микобактерий туберкулеза;
- бактериологического метода, включающего в себя анализа мокроты;
- цитологического и бактериологического исследования с посевом на специальные питательные среды;
полимеразная цепная реакция (ПЦР) с целью нахождения микобактерий туберкулеза.
К инструментальным методам обследования относят бактериоскопию, рентгенографическое исследование органов грудной клетки, а также компьютерную томографию (КТ). Бактериоскопия проводится при подозрении на туберкулез бронхов, а также для дифференциальной диагностики. Рентгеновский снимок на стадиях развития заболевания будет с минимальными изменениями.
Формы
По мере прогрессирования туберкулезного бронхоаденита проявления могут различаться и зависят от формы туберкулеза внутригрудных лимфатических узлов:
Инфильтративная
Она встречается наиболее часто и сопровождается изменениями тени корня легкого на рентгене. Это обусловлено гиперплазией трахеобронхиальных и бронхопульмональных лимфоузлов. Тень корня легкого увеличивается в размере, верхний контур ее деформируется, наружный край становится более выпуклым. На рентгеновском снимке изменения чаще асимметричные, с хорошо видимой расширенной венозной сетью в следствии сдавления внутригрудных лимфоузлов.
Симптоматика включает:
- увеличение частоты сердечных сокращений;
- снижение артериального давления;
- при выслушивании сердца – тоны ясные, ритмичные;
- аускультация легких дает везикулярное дыхание без хрипов и патологических шумов;
- интоксикационный синдром (повышение температуры, потливость) преобладает над торакальным.
Туморозная
Зачастую возникает у детей. На рентгенограмме выявляются округлые большие тени, напоминающие опухолевидные образования. Эти изменения на рентгене связаны с массивным распространением данной формы туберкулеза в организме. Заболевание поражает не только внутригрудные лимфоузлы, оно также захватывает кожу, кости и глаза. При этом в них обнаруживаются многочисленные туберкулезные гранулемы с казеозным некрозом внутри. Аускультативно выслушивается приглушение тонов сердца, появляется бронхофония в легких (патологическое дыхание, которое можно услышать, при произнесении пациентом таких слов, как «чашка чая», «кис-кис»). Ярко выражены торакальный и интоксикационный синдромы.
Малая
Инфицирование этой формой наиболее часто проявляется у детей, подростков и молодых людей. Заболевание развивается медленно, а проявления возникают не сразу. На рентгене возникают незначительные, малозаметные изменения. В лимфоузлах происходит перестройка в виде их гиперплазии от пяти миллиметров до одного сантиметра. Подтверждение данной формы возможно с использованием диагностических методов исследования и тщательного сбора анамнеза. Если у пациента рецидив туберкулеза ВГЛУ, то данное заболевание фтизиатр может подтвердить, если есть история болезни, написанная ранее.
Компьютерная томография — это более точный метод исследования, который визуализирует характер поражения внутригрудных лимфоузлов, будь это казеозный некроз или же болезнь в фазе кальцинации. Он помогает определить, какая группа (группы) лимфоузлов поражена и объем повреждения.
План лечения
Своевременное выявление заболевания, соблюдение режима, непрерывного и длительного приема препаратов позволяет избежать осложнений и гарантирует скорейшее выздоровление пациентов.
Лечение в первые месяцы проводится в противотуберкулезном стационаре. Пациентам назначается диета номер одиннадцать, которая восполняет недостаток питательных веществ и уберегает больных от истощения.
Далее врачом-фтизиатром назначается этиотропное лечение, которое направлено на избавление организма от вредоносных микобактерий. Оно включает курс химиотерапии, который назначается с учетом противопоказаний к определенным группам препаратов.
- Медикаментозными средствами первой линии являются синтетические препараты (Изониазид, Этамбутол) и антибиотики (Рифампицин, Канамицин).
- К препаратам второй линии относятся синтетические препараты (Этионамид, Парааминосалициловая кислота) и антибиотик (Циклосерин).

Классификация препаратов на первую и вторую линию зависит от их токсичности и активности. Препараты первого ряда обладают высокой активностью и меньшей токсичностью, второй – назначаются при непереносимости лекарств из первого ряда и характеризуются либо меньшей активностью, либо большей нефро- и гепатотоксичностью. Обычно назначается комбинация из двух-трех средств, курс лечения составляет от десяти до восемнадцати месяцев.
Совместно с этиотропным лечением используют симптоматическое, которое включает дезинтоксикационную терапию, гепатопротекторы, иммуномодуляторы и витамины. Если эффект от приема препаратов отсутствует, то поводят хирургическое лечение.
Профилактика
Туберкулезный бронхоаденит относится к «социальным болезням», поэтому повышение заболеваемости связывают с социальными факторами, такими как: ухудшение материального состояния и жилищных условий. Соблюдение правил здорового образ жизни, личной гигиены, ежегодное прохождение флюорографического исследования и своевременная вакцинация детей в грудном возрасте на третий-пятый день жизни и в шесть-семь лет, также способствует снижению вероятности заболевания различными формами туберкулезом ВГЛУ.
Осложнения
Возможные осложнения туберкулезного бронхоаденита состоят из легочных и внелегочных форм, которые приводят к значительному ухудшению состояния пациентов, развитию тяжелых, порой неизлечимых изменений в тканях и органах. К таким осложнениям относят:
- Образование бронхолегочного свища с последующей диссеминацией возбудителя в системе бронхов. В этом случае происходит массивное выделение микобактерий с мокротой.
- Ателектаз легкого вследствие закупорки бронха казеозными массами, либо увеличенным лимфоузлом.
- Диссеминация — образование туберкулезных очагов в различных тканях и органах из-за лимфагенного и гематогенного распространения бактерий.
- Туберкулезный плеврит — вовлечение в воспаление плевры легких, с возникновением одышки и быстрым нарастанием дыхательной недостаточности. В общем анализе крови также будут яркие изменения в виде увеличения числа лейкоцитов и СОЭ.
- Туберкулезная пневмония. Сопровождается выраженными воспалительными изменениями в легочной ткани, хорошо проявляющемся интоксикационным синдромом и высокими неспецифическими показателями воспаления в общем и биохимическом анализах крови.
Источник