Тазовые лимфоузлы при раке шейки матки
Пути метастазирования опухоли при раке шейки матки и тела матки. Лимфатическая система яичников.
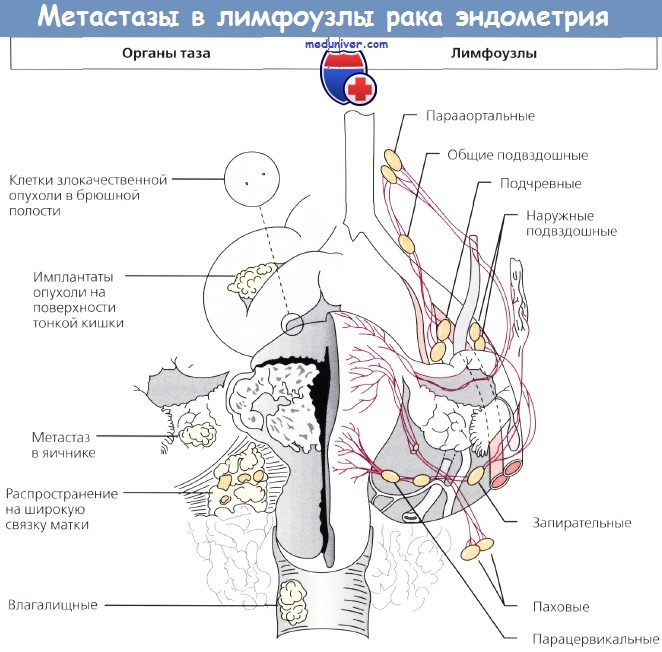
Клинические наблюдения показывают, что чаше всего метастазы при раке шейки матки обнаруживаются в следующих шести группах лимфатических узлов, являющихся для шейки матки регионарными: околошеечных (парацервикальных), околоматочных (параметральных), запирательпых, внутренних подвздошных, наружных подвздошных и общих подвздошных. Значительно реже наблюдается метастазирова-ние рака шейки матки в околоаортальные и паховые лимфатические узлы. Перечисленные группы узлов, в свою очередь, могут быть подразделены на три подгруппы: первичная (околошеечные и околоматочные), промежуточная (наружные и внутренние подвздошные, запирательные) и вторичная подгруппа (общие подвздошные, околоаортальные и паховые лимфатические узлы).
Существует два основных пути лимфогенного метастазирования при раке шейки матки. Первый путь: от околошеечных и околоматочных узлов к наружным подвздошным и запирательным, а затем к околоаортальным и значительно реже — паховым лимфатическим узлам. Второй основной путь: от околошеечных и околоматочных узлов к внутренним подвздошным, а затем к общим подвздошным и околоаортальным лимфатическим узлам. Распространение раковых клеток может происходить как по одному из этих путей, так и по обоим, а также только с одной стороны или с обеих сторон одновременно (Papadia, 1958).
Общность лимфатической и венозной системы шейки матки и влагалища, а также тесный контакт между этими органами является анатомическим обоснованием нередкого распространения карциномы шейки матки на стенки влагалища.
Согласно клиническим данным, при раке шейки матки сначала поражаются внутренние подвздошные и подвздошные (общие и наружные), а затем околоаортальные лимфатические узлы; при раке тела матки в первую очередь поражаются околоаортальные и паховые лимфатические узлы; метастазирование при раке шейки матки происходит быстрее, чем при раке тела матки.
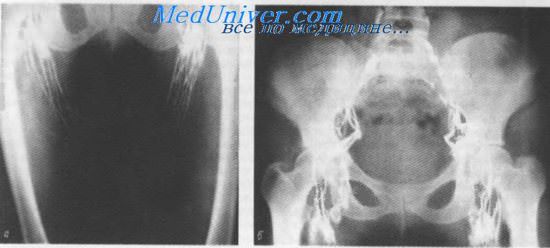
Лимфограмма. Глубокие лимфатические сосуды и узлы нижней конечности (а) и таза (б)
Лимфатическая система яичников
Лимфатические сосуды яичника на поверхности органа представлены в виде грубой сети. В воротах и в брыжейке яичника отводящие лимфатические сосуды образуют богатое подъяичниковое сплетение (plexus subovaricus); по выходящим из него 2—3 лимфатическим стволам лимфа оттекает в общие для яичника, тела матки и маточной трубы лимфатические узлы, расположенные по ходу яичниковых сосудов (nodi lymphatici ovarici) и далее — в регионарные лимфатические узлы; последние расположены преимущественно: слева— по левой полуокружности брюшной аорты, справа — по передней поверхности нижней полой вены.
Взаимоотношения лимфатических сосудов дна матки, яичников и маточной трубы также самые тесные. Отводящие лимфатические сосуды всех трех органов сливаются в упоминавшееся выше общее для них подъничниковое сплетение. Отток лимфы из матки, яичника и маточной трубы происходит в околоаортальные лимфатические узлы, в которые впадают также лимфатические сосуды и от органов брюшной полоста (Д. А. Жданов, 1952). Существует тесная связь путей оттока лимфы матки, мочевого пузыря и прямой кишки.
Хирургическая анатомия лимфатической системы матки имеет практическое значение и в связи с использованием в клинике метода предоперационного (прижизненного) окрашивания лимфатических узлов, например при операции Вертгейма (Е. В. Антипова, 1963; М. Марков, 1960).
Обнаружение метастазов в лимфатических узлах таза затруднено из-за огромного числа вариантов нормы; тем не менее, применение метода лимфографии перед операцией и во время последней имеет много преимуществ в связи с реальной возможностью более полного осуществления лимфаденэктомии. Методом лимфографии, выполнявшейся, в частности, после операции Вертгейма, было установлено, что в зоне иссечения лимфатических узлов последние контрастируются в тех случаях, когда удаление узлов было неполным, так как возможна частичная их регенерация. При тщательном же удалении лимфатических сосудов и узлов на большом протяжении последние не восстанавливаются и на лимфотраммах не обнаруживаются.
Восстановленные лимфатические узлы не достигают исходного состояния: они уменьшены в размерах, полигональны по форме и менее контрастны.
Лимфатические сосуды после операции Вертгейма теряют прямолинейность хода, образуют между собой многочисленные связи, не имеют четкообразных утолщений, становятся более извилистыми и чрезвычайно узкими. Ниже места резецированных лимфатических узлов и сосудов (паховая область, бедро) примерно в половине случаев образуется широкая сеть коллатералей, направляющихся к лимфатическим сосудам противоположной стороны. Основные лимфатические коллекторы бедра подвергаются редукции и деформации.
– Также рекомендуем “Расширенная абдоминальная экстирпация матки.”
Оглавление темы “Операции в гинекологии.”:
1. Хирургическое лечение трубного бесплодия
2. Сальпинго-сальпингоанастомоз. Техника сальпинго-сальпингоанастомоза.
3. Операция пересадки яичника в полость матки. Лимфатическая система матки.
4. Пути метастазирования опухоли при раке шейки матки и тела матки. Лимфатическая система яичников.
5. Расширенная абдоминальная экстирпация матки.
6. Основные этапы расширенной абдоминальной экстирпация матки.
7. Мочеточник. Хирургическая анатомия женского мочеточника.
8. Мочевой пузырь. Хирургическая анатомия женского мочевого пузыря.
9. Мочеиспускательный канал. Хирургическая анатомия женского мочеиспускательного канала.
10. Операции при недержании мочи. Операция прямой мышечной пластики сфинктера мочевого пузыря.
Источник
Метастазирование рака эндометрия в лимфоузлы и ее прогнозДлительное время абдоминальная гистерэктомия с придатками считалась стандартом лечения рака эндометрия (РЭ). По этой причине без внимания оставалась большая частота метастазирования в лимфоузлы. Несмотря на то что и первые, и более поздние публикации указывали на то, что у большого числа больных раком эндометрия (РЭ) даже с I стадией появятся метастазы в лимфоузлах, эти потенциальные очаги распространения опухоли в схемах лечения не учитывали. В 1973 г. Morrow и соавт. установили, что из 369 пациентокс I стадией рака эндометрия (РЭ) метастазы влимфоузлахтаза обнаружены у 39. В 1976 г. Creasman и соавт. привели примеры еще 140 больных, у 16 из которых выявлены метастазы в тазовых лимфоузлах. Эти данные уточняли по ходу появления новых случаев рака эндометрия (РЭ). В относительно большой группе пациенток с клинически установленной I стадией рака эндометрия (РЭ) почти у 10% были обнаружены метастазы в лимфоузлах таза. В исследовании Morrow и соавт. только 31 % больных с I стадией заболевания и метастазами в лимфоузлах пережили 5-летний рубеж, при том, что большинству из них была проведена послеоперационная ЛТ. Polish и соавт. опубликовали показатели выживаемости больных с микроскопическими метастазами в лимфоузлах, которым провели ЛТ как этап первичного лечения. 5-летняя выживаемость при подтвержденных хирургическим стадированием метастазах в лимфоузлах таза составила 67%, а в случаях поражения парааортальных узлов с метастазами или без таковых в лимфоузлах таза — 47 и 43% соответственно. В исследовании Creasman и соавт. у 102 больных для гистологической диагностики удаляли парааортальную жировую клетчатку, в результате чего в 10 (9,8 %) случаях выявили метастазы в этой области. Boronow и соавт. при дополнении и обновлении одного из первых в этом направлении исследований GOG обнаружили, что из 222 пациенток с I стадией рака эндометрия (РЭ) у 23 (10,4 %) выявлены метастазы в лимфоузлах таза. Из 156 больных, которым провели микроскопическую оценку парааортальных лимфоузлов, метастазы были выявлены у 16 (10,2 %).
DiSaia в ходе длительного наблюдения отметил рецидивы заболевания у 21 (10,5%) из 199 пациенток, у которых не было метастазов в лимфоузлах таза, и у 13(56 %) из 23, имевших метастатическое поражение этих узлов. При отсутствии метастазов в парааортальных узлах рецидивы наблюдались у 15 (11 %) из 140 больных, а при их поражении — у 10 (59 %) из 17. Creasman, анализируя данные GOG о 621 пациентке с I стадией РЭ, обнаружил, что в 144 (22%) случаях заболевание распространилось за пределы матки: в тазовые и парааортальные лимфоузлы, придатки матки, органы брюшной полости — и/или были обнаружены злокачественные клетки в смывах. Частота метастазирования в лимфоузлы у больных со II стадией рака эндометрия (РЭ) значительно выше, чем при 1 стадии заболевания. Morrow и соавт. привели данные о 85 пациентках: в 31 (36,5 %) случае выявлены метастазы в лимфоузлахтаза. В исследовании GOG 148 больным с клинически установленной II стадией РЭ провели хирургическое стадирование; у 66 процесс распространялся на шейку матки. Среди больных с поражением только желез эндоцервикса метастазы в тазовых лимфоузлах были обнаружены у 3 (17%) по сравнению с 35% пациенток с вовлечением стромы. Ни у одной больной с поражением только желез шейки матки метастазов в парааортальных лимфоузлах не было по сравнению с 23 % пациенток с вовлечением стромы. При наличии инвазии в строму шейки матки метастазы в тазовых и парааортальных лимфоузлах выявляли у 46 % больных. В годовом отчете FIGO приведены данные о 43, 103 и 121 пациентке с III стадией рака эндометрия (РЭ) и степенью дифференцировки G1, G2 и G3 соответственно. 5-летняя выживаемость составила 62, 61 и 47 % соответственно. Ben-Shachar и соавт. представили результаты лечения 349 больных, которых прооперировали по поводу рака эндометрия (РЭ). До операции у 52 % из них диагностированы высокодифференцированные опухоли (G1). Хирургическое стадирование ± парааортальная лимфаденэктомия были выполнены в 82 % случаев. После сравнения результатов пред- и послеоперационного гистологического исследования у 19 % пациенток оказалась более высокая степень дифференцировки (G2 или G3). Метастазы в лимфоузлах обнаружены у 3,9 % пациенток с высокодифференцированной аденокарциномой (G1), у 10,5% заболевание распространилось за пределы матки. Признаки высокого риска — инвазия, захватывающая более половины толщины миометрия, низкодифференцированные (G3) и неблагоприятные морфологические варианты опухоли, переход процесса на шейку матки — были выявлены у 26 % больных, у которых до операции диагностирован высокодифференцированный рак (G1). Результаты хирургического стадирования указали па необходимость проведения адъювантной терапии у 12 % пациенток и отказ от нее — у 17 %.
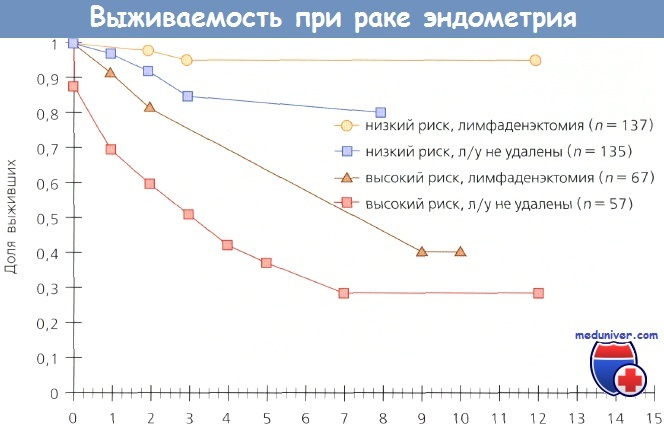
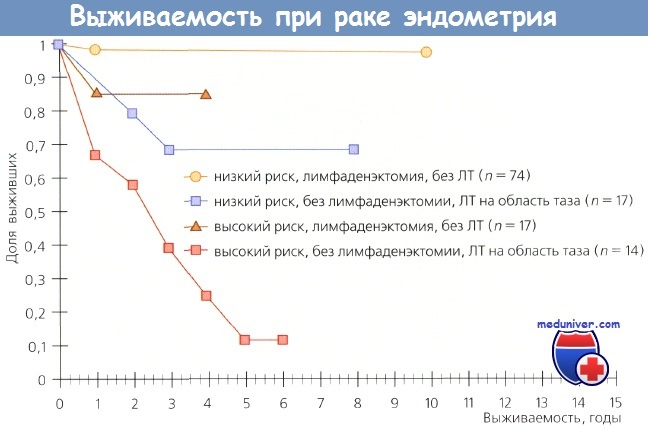
С 1988 г., когда эксперты FIGO перешли с клинического определения стадии рака эндометрия (РЭ) на хирургическое стадирование, возник вопрос о роли лимфаденэктомии при лечении стадии рака эндометрия (РЭ). Несет ли она только диагностическую функцию, что уже существенно, или служит и лечебной процедурой? В первоначальных исследованиях выполняли селективную лимфаденэктомию — удаление подозрительных на наличие метастазов лимфоузлов. Все большее количество данных свидетельствует о том, что необходимо выполнять полную лимфаденэктомию. Onda и соавт. провели тазовые и парааортальные лимфаденэктомии у 173 больных при 1—III стадии стадии рака эндометрия (РЭ), удалив в среднем 38 тазовых и 29 парааортальных узлов. Метастазы в лимфоузлах обнаружены у 30 (17%) пациенток: у 10 — только в тазовых лимфоузлах (группа Т), у 2 — только в парааортальных и у 18 — в тех и других (последние 20 больных вошли в группу А). В группе Т провели ЛТ обычными полями, в группе Л — расширенными и/или ПХТ. У 143 больпых без метастазов в лимфоузлах 5-летняя выживаемость составила 95 %, у 30 пациенток с метастазами в группе Т — 100 %, а в группе А — 75%. По мнению авторов, системная тазовая и парааортальная лимфаденэктомия, а также последующие ЛТ и XT, назначенные на основании результатов гистологического исследования лимфоузлов, позволили улучшит!) выживаемость больных. Mohan и соавт. проанализировали результаты лечения 159 больных с I стадией заболевания,которым была выполнена тазовая лимфаденэктомия е последующей брахитерапией (контактной лучевой терапией). Общая 15-летняя выживаемость составила 92%, частота рецидивирования — 4,4%; во всех случаях рецидивы представляли собой отдаленные метастазы. В публикации под редакцией Podratz и соавт. рассмотрены 4 исследования, включая и вышеназванное, в которых лимфаденэктомию выполняли самым тщательным образом больным в группах умеренного и высокого риска, а послеоперационную ЛТ не назначали. Среди 305 больных диагностировано 20 (6,6%) рецидивов заболевания; только в 5 из них рецидивы были местными/регионарными, причем 4 локализовались во влагалище. Этим 4 пациенткам не провели послеоперационную брахитерапию, но в последующем излечение было достигнуто с помощью ЛТ.
В ретроспективном исследовании, выполненном в клинике Мауо, 137 больных с высоким риском поражения лимфоузлов метастазами, которым была выполнена парааортальная лимфаденэктомия (ПЛА+), сравнили с пациентками, которым этот этап не выполняли (ПЛА—). В группе ПЛА+ 5-летняя выживаемость составляла 85 % по сравнению с 77 % в группе ПЛА—. У 51 больной с метастазами в тазовых или парааортальных лимфоузлах показатель выживаемости равнялся 77 % в группе ПЛА+ по сравнению с 42 % в группе ПЛА—. Kilgore и соавт., анализируя результаты лечения 649 пациенток, пришли к выводу о том, что выживаемость перенесших тазовую и парааортальную лимфаденэктомию значительно лучше, чем у пациенток с сохраненными лимфоузлами. Кроме того, выживаемость после лимфаденэктомии лучше, чем без нее, но с послеоперационной ЛТ. В небольшом исследовании, включавшем 41 пациентку с РЭ III стадии, Bristow и соавт. установили, что безрецидивная выживаемость больных значительно возрастает при полном удалении всех макроскопически измененных лимфоузлов по сравнению со случаями, когда во время операции не были удалены явно метастатические узлы (37,5 vs 8,8 мес; р = 0,006). В исследовании Havrilesky у 91 больной была установлена III стадия РЭ, причем у 39 обнаружены микрометастазы в нормальных по размеру лимфоузлах и у 52 — увеличенные метастатические узлы. После операции 92 % этих больных получали адъювантную терапию; ЛТ проведена 85% пациенток. У 39 пациенток с микроскопическими метастазами в лимфоузлах 5-летняя выживаемость равнялась 58 %, а у 41 больной с полным удалением макроскопически увеличенных метастатических узлов — 48% и всего 22 % у 11 женщин с неудаленными лимфоузлами. Авторы пришли к выводу, что эти данные свидетельствуют о терапевтической эффективности лимфаденэктомии. Schink и соавт. определили размер опухолей у 91 больной с I стадией РЭ. Частота метастазов в лимфоузлах при размере опухоли менее 2 см составляла всего 5,7%, более 2 см в диаметре — 21 %, а в случаях поражения всего эндометрия этот показатель возрастал до 40 %. У пациенток с опухолью менее 2 см и инвазией менее чем на 1/2 толщины миометрия метастазов в лимфоузлах не было. На основании многофакторного анализа авторы установили, что размер опухоли — независимый прогностический фактор.
– Также рекомендуем “Метастазирование рака эндометрия в придатки матки и ее прогноз” Оглавление темы “Аденокарцинома матки”:
|
Источник
Метастазы в лимфоузлах
Метастазы в лимфоузлах представляют собой вторичные очаги роста уже имеющейся в организме злокачественной опухоли. Развитие метастаз в человеческом организме дает сигнал о прогрессировании опухоли.
Основной причиной появления метастаз является рост злокачественной опухоли, клетки которой начинают перемещаться по организму, используя для этого лимфатическую систему.
Спровоцировать появление метастаз могут опухоли в:
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию! Поставить ТОЧНЫЙ ДИАГНОЗ Вам может Только ВРАЧ! Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а Записаться к специалисту! Здоровья Вам и Вашим близким! Не падайте духом
- голове (рак губ, языка, ротовой полости, челюсти); дыхательных путях (рак легких, гортани, бронхов); железах (щитовидная, молочная, предстательная); желудочно-кишечном тракте (рак желудка, пищевода, толстой кишки); малом тазе (рак яичников, матки); половых органах; нижних конечностях.
Существует два основных типа распространения пораженных клеток — лимфогенный и гематогенный.
Лимфогенный Способ представляет собой распространение поврежденных клеток, путем их проникновения в ток лимфы. Пораженные клетки, проникая в лимфатические сосуды, перемещаются в близлежащие и отдаленные лимфоузлы.
Гематогенный Способ характеризуется распространением опухолевых клеток при помощи кровотока. Также можно встретить смешанный тип, способствующий максимальному распространению поврежденных раковым заболеванием клеток.
Метастазы в лимфоузлах челюсти и подбородка, появляются в том случае, когда основной опухолевый очаг расположен в нижней губе, в верхней челюсти, языке или ротовой полости. Лимфоузлы области медиального сосудисто-нервного пучка подвергаются поражению при раке языка, гортани, щитовидной железы.
Надключичные лимфоузлы могут быть поражены при развитии опухолей в молочных железах, в легких или в брюшной полости.
Метастазы в паховые лимфоузлы распространяются при онкологических новообразованиях на нижних конечностях, в крестце, при новообразованиях в паху. Лимфоузлы средостения подвержены образованию метастаз при онкологии щитовидной железы, легких, пищевода и других внутренних органов.
Рак простаты способен вызвать метастазы в лимфатические узлы, которые находятся по обе стороны от шейки мочевого пузыря. Эти лимфоузлы считаются региональными. Рак дыхательных путей, молочной железы и желудка может поспособствовать появлению метастаз Вирхова. Они представляют собой плотный безболезненный лимфатический узел, располагающийся в районе левой ключицы.
Одним из первых симптомов сигнализирующих о том, что лимфоузлы поражены метастазами является то, что они начинают увеличиваться в размерах. Произвести осмотр лимфоузлов можно визуально или применяя метод пальпирования. Метод обследования выбирается исходя из зоны расположения лимфоузлов.
Увеличение лимфоузлов может сопровождаться:
- снижением веса; слабостью; снижением уровня гемоглобина; повышением температуры; сильными приступами мигрени; неврозами; увеличением размеров печени; покраснением кожных покровов.
Диагностика (как определить)
Насколько вовлечена лимфосистема в процесс развития опухолей определяется в нескольких категориях:
- поражено 1-3 лимфоузла; поражено 4-9 лимфоузлов; поражению подверглось свыше 10 лимфоузлов.
Современная медицина диктует одно незыблемое условие. Исследованию подвергаются лимфоузлы не только расположенные в непосредственной близости от опухоли, но и отдаленные. Это позволяет составить для пациента оптимальный курс лечения.
Исследование лимфоузлов, определяемых при визуальном осмотре, проводится при помощи пункции и биопсии. Лимфоузлы расположенные в глубине изучают с применением таких современных компьютерных методов, как УЗИ и МРТ.
При визуальном осмотре можно определить, что пораженные клетки проникли в подмышечные лимфоузлы, а также в лимфоузлы расположенные в зоне шеи, паха и над ключицей.
По своему принципу лечение метастаз в лимфоузлах практически идентично с лечением первичного очага опухоли. Для лечения применяются следующие методы:
Какие методы будут применимы в конкретном случае или их комбинация зависит от стадии заболевания и поражения лимфоузлов. Лечение подбирается сугубо индивидуально. При операции по удалению очага раковой опухоли, удалению также подвергаются все близлежайшие лимфоузлы.
Если поражены отдаленные лимфоузлы, лечение проводится радиотерапевтическим методом или происходит их удаление при помощи Кибер-ножа. Этот метод используется и при удалении единичных метастазов локализованных в забрюшинных лимфоузлах, а также метастазы в лимфоузлах брюшной полости и зоне малого таза.
Обезболивание при метастазах в костях должно проводиться по часам. Более подробно написано здесь.
При проведении сеансов химиотерапии применяются разнообразные лекарственные препараты и их сочетания:
- «Темозоломид» — препарат применяется как самостоятельно, так и в сочетании с методом радиотерапии. Побочными действиями являются: головная боль, слабость, тошнота, рвота и запоры; «Кармустин» — применяется внутривенно или в виде капсул. Внутривенное введение препарата может сопровождаться слабостью, тошнотой, рвотой, дыхательными осложнениями, легочным фиброзом, нарушениями в работе костного мозга, что сказывается на выработке эритроцитов (происходит резкий спад); • cхема PCV. Данная схема сочетает в себе 3 основных препарата: «Прокарбазин», «Ломустин», «Винкристин». Каждое лекарственное средство может применяться самостоятельно или в разнообразных комбинациях. Прием препаратов может спровоцировать резкое падение уровня эритроцитов, тошноту, рвоту, слабость, запоры, на слизистой оболочке ротовой полости могут образовываться язвы; препараты платины. К этим препаратам относятся «Цисплатин» и «Карбоплатин». Принимаются внутривенно. Кроме тошноты и рвоты, прием препаратов может вызвать облысение и мышечную слабость.
Прогноз при метастазах в лимфоузлах
Если диагностированы метастазы в лимфоузлах, то прогноз зависит от того, на какой стадии находится раковое заболевание, какие методы используются для лечения опухоли, применения высокотехнологичного оборудования и квалификации медицинского персонала. Также большое влияние оказывает своевременно начатое лечение.
Метастазы при раке головного мозга могут локализоваться в различных органах. Более подробно написано здесь.
Подробно о народном лечении метастаз в печени описано тут.
Одним из важных факторов является то, какие лимфоузлы были поражены, а именно:
- продолжительность жизни больных раком желудка зависит от того, как быстро будет проведена операция. Продолжительность жизни не оперированных больных не превышает одного года. Основное влияние на продолжительность жизни может оказать развитие метастазов в отдаленных от очага опухоли лимфоузлах; если при раке молочной железы в лимфоузлах обнаруживаются метастазы, то это ухудшает возможный прогноз. Уже в первую пятилетку более чем у 50% прооперированных больных наблюдаются рецидивы заболевания. После проведения лечения срок жизни не превышает 2 года; если у больного диагностирована меланома лица, шеи и туловища, то он имеет более благоприятный прогноз по сравнению с больными, у которых данное заболевание диагностировано в нижних конечностях. В последнем случае риск возникновения метастаз в лимфатических узлах повышается более чем на 30%; поражения в парааортальных лимфоузлах встречаются у больных, страдающих от опухоли, очаг которой локализован в печени. Микро метастазы и единичные метастазы, развившиеся в этих лимфоузлах, создают для больного прогноз выживаемости, который доходит до 5 лет; при раке сигмовидной кишки на 3 и 4 стадии, когда наблюдаются поражение метастазами региональных лимфоузлов прогноз выживаемости составляет 40% в течении 5 лет.
Метастазы при раке шейки матки
Скрытая опасность всех онкологических заболеваний заключается в возникновении вторичных очагов опухоли — метастазов. Раковая клетка, отрываясь от основного новообразования одним из возможных путей, например, при помощи лимфы или тока крови перемещается в другие отдалённые органы, где образует новую опухоль. Возникают метастазы при раке шейки матки, уже на более поздних стадиях развития заболевания. Этот вид онкологии не стал исключением. В некоторых случаях отдельные метастазы дают о себе знать быстрее, нежели, основная опухоль.
Виды метастазирования
Рак шейки матки, метастазирование имеет двух видов, наиболее обширно распространено Лимфогенное. В этом случае атипичная клетка попадает в лимфу и поражает лимфатические узлы.
Регионарными лимфатическими узлами, которые повреждаются при раке шейки матки, являются шесть групп:
околошеечные; околоматочные; запирательные; внутренние подвздошные; наружные подвздошные; общие подвздошные.
В околоаортовые и паховые лимфатические узлы метастазирование происходит значительно реже. Подвздошные лимфоузлы, метастазы поражают первые, позже все остальные виды.
Второй вид метастазирования — Гематогенный. Он характеризуется передвижением раковой клетки по сосудам вместе с кровью. В этом случае вторичное новообразование может возникнуть в отдалённых органах, чаще всего поражается печень, кости, лёгкие и почки.
Заболевание в цифрах
Несмотря на то, что опухоль локализована таким образом, что выявить её можно при визуальном осмотре у гинеколога в 40% случаев патология диагностируется в запущенной стадии. Летальность в течение первого года после обнаружения заболевания наступает у 20% больных, главной причиной этому становится распространённость процесса по организму в виде метастаз, а также рецидив патологии.
Прогноз для больных с выявленными отдельными метастазами неутешительный. По статистике лишь 10-15% женщин доживают до одного года с подобным диагнозом. Лечение в большинстве случаев носит паллиативный характер, и оно малоэффективно.
По данным исследований больных раком шейки матки с разными стадиями в отделении гинекологии ФГУ «РНИОИ» Минздравсоцразвития РФ была выявлена следующая статистика:
- среднее количество пациенток с метастазами на разных стадиях патологии составило 12,5%; лимфоузлы при раке шейки матки поражались в 55%, лёгкие и плевра в 19% и печень в 11,6%; частота метастазирования зависит от стадии и глубины инвазии опухоли. Так на первой стадии вторичные поражения были выявлены не более чем у 2,8% пациенток, на второй у 10,2%, при третьей степени патологии у 15%. На четвёртой стадии метастазы возникли у более чем 76% больных; в зависимости от глубины инвазии метастазы отмечались следующим образом: поражение до 3 мм. — 5%, до 5 мм. — 6,7%, до одного сантиметра 34%. При инвазии глубже одного сантиметра метастазирование составляет более 54%; чаще всего метастазы образовываются у женщин в возрасте от 40 до 60 лет, в процентном соотношении их количество составляет 28,5%; интересные данные были получены относительно сроков возникновения вторичных очагов. У 38% больных метастазы возникли в первый год прогресса патологии. От года до трёх выявлены метастазы были у 50% женщин, у 8% были выявлены вторичные образования со сроком прогресса заболевания от 3 до 5 лет. Больные с продолжительностью болезни свыше пяти лет сталкиваются с метастазами в 3,5% случаев.
Больные раком шейки матки с метастазами имеют разную летальность. Выживаемость зависит от стадии заболевания, инвазии новообразования и предпринятого лечения.
Стадии развития болезни
Так пятилетняя выживаемость:
Симптоматика заболевания
Симптомы рака шейки матки на ранней и более поздних стадиях, отличаются. Чем больше прогресс патологии, тем более выражена клиническая картина. Метастазы также себя проявляют, в некоторых случаях даже активнее основной опухоли. Так поражение тазовых лимфатических узлов обязательно сопровождается отёками нижних конечностей.
При гематогенном метастазировании, симптомы зависят от того какой из органов подвергся поражению. Например, локализация метастаза в лёгких сопровождается не проходящим кашлем, кровохарканием, повышением температуры, одышкой, сложностью дыхания. Если поражена была печень, главными признаками метастаз являются сильные боли в брюшной полости, желтушность кожных покровов и слизистых оболочек, тошнота и рвота. Поражение костей сопровождается неимоверными болями, которые не возможно полностью убрать даже при помощи сильных обезболивающих средств.
Для первичного рака шейки матки характерны такие проявления как:
- бели с примесью крови в промежутках между менструальным циклом или после наступления менопаузы. На поздних стадиях могут наблюдаться кровотечения; контактное кровомазание во время полового акта; выделения гноя с характерным зловонным запахом, этот признак свидетельствует о сильной интоксикации и распаде опухоли; боли в области таза, крестца и поясницы, возникают, когда новообразование прорастает сквозь нервные окончания.
Любые проявления нехарактерные для обыденной жизни должны быть в обязательном порядке обследованы. Ранняя диагностика является половиной успеха от лечения. Если выявлена опухоль, она должна быть тщательно исследована для понимания степени её инвазии в стенки шейки матки, её гистологического и морфологического состава, стадии прогресса патологии и другие данные. Всё это позволяет оценить критичность ситуации и спрогнозировать возможное возникновение метастаз, тем самым предупредить развитие вторичных очагов злокачественного образования. Если в анамнезе присутствуют метастазы, прогноз в значимой мере ухудшается, тем самым лечения во многих случаях принимает симптоматический и паллиативный характер. Тем самым позволяя продлить и улучшить качество жизни пациентки.
Информативное видео
Источники:
https://rak. hvatit-bolet. ru/vid/metastazy/metastazy-v-limfouzlah. html
https://onkolog-24.ru/metastazy-pri-rake-shejki-matki. html
Source: rakprotiv.ru
Источник