Т клеточный лейкоз из больших гранулярных лимфоцитов что это
Лейкоз из больших гранулярных лимфоцитов (БГЛ) – диагностика, лечениеСиндром, характеризующийся пролиферацией больших гранулярных лимфоцитов (БГЛ), в качестве самостоятельной нозологической формы был впервые описан в 1977 г. На тот момент точного терминологического определения заболеванию дано не было. R. McKenna и соавт. описали хроническое лимфопролиферативное заболевание с необычными клиническими, морфологическими, ультраструктурными и иммунологическими характеристиками. За последние три десятилетия в литературе это заболевание называли по-разному: Ту-лимфопролиферативное заболевание, хронический Т-клеточный лимфоцитоз с нейтропенией, Т-клеточный хронический лимфолейкоз (Т-ХЛЛ), Т8+ Т-ХЛЛ. Все эти термины в той или иной степени отражали морфологические, иммунологические и функциональные характеристики опухолевых клеток. Так, в работе J. Brouet с соавт. лейкоз из больших гранулярных лимфоцитов охарактеризован как Т-клеточный хронический лимфолейкоз. Одиннадцать случаев, описанных авторами, как показал последующий анализ, включали двух пациентов с Т-клеточным пролимфоцитарным лейкозом и девять с лейкозом из больших гранулярных лимфоцитов. По современным представлениям, существование Т-клеточного хронического лимфолейкоза оспаривается. Лишь в немногих исследованиях он охарактеризован как отдельное заболевание. J. Hoyer и соавт., опираясь в основном на морфологические критерии, описали 25 случаев Т-ХЛЛ. Следует ли эти случаи относить к Т-ХЛЛ или мелкоклеточному варианту Т-клеточного пролимфоцитарного лейкоза (Т-ПЛЛ), в большей степени является предметом семантических, а не терминологических дискуссий. Е. Matutes и соавт., изучив электронно-микроскопические, цитогенетические, иммунологические и клинические особенности Т-ХЛЛ у этой группы больных, небезосновательно относят его к мелкоклеточному варианту Т-ПЛЛ. Таким образом, данные литературы, посвященной Т-клеточным лимфопролиферативным заболеваниям, следует интерпретировать с большой осторожностью, учитывая весь спектр новых методов обследования и современные классификационные подходы. Выделению лейкоза из больших гранулярных лимфоцитов в отдельную нозологическую форму немало способствовало изучение функции и морфологии различных популяций Т-лимфоцитов. Большие гранулярные лимфоциты составляют 5—20 % от общего количества лимфоцитов крови (в абсолютных значениях от 250 до 450 в 1 мкл крови). Это клетки диаметром 12—15 мкм, с умеренным или широким ободком цитоплазмы слабобазофильного цвета, содержащей нежные или более грубые (плотные) азурофильные гранулы, размер и количество которых значительно варьируют. Ядра клеток округлые или овальные, располагаются в центре или несколько эксцентрично. Хроматин ядер конденсированный, ядрышки не просматриваются. Соответственно двум типам больших гранулярных лимфоцитов выделяют 2 варианта лейкоза из БЛГ (ЛБГЛ): из NK-клеток (CD3-) и цитотоксических Т-клеток (CD3+). NK-ЛБГЛ встречается значительно реже, чем Т-ЛБГЛ, в основном в азиатском регионе, характеризуется агрессивным течением с поражением лимфатических узлов, печени, селезенки и наличием В-симптомов. Клиническая характеристика лейкоза из больших гранулярных лимфоцитов
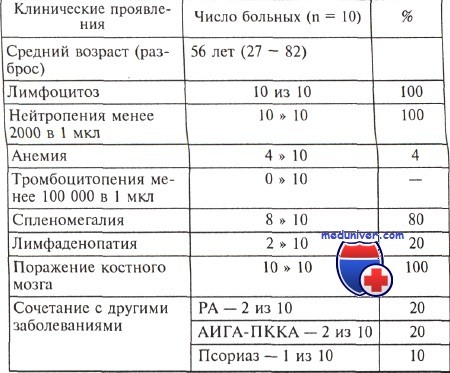
Подавляющее большинство случаев лейкоза из больших гранулярных лимфоцитов представлено его Т-клеточным вариантом. Болеют в основном люди пожилого возраста, несколько чаще женщины. Т-клеточный лейкоза из больших гранулярных лимфоцитов (Т-ЛБГЛ) характеризуется доброкачественным клиническим течением и нередко протекает бессимптомно. Диагноз может быть поставлен при рутинном клинико-лабораторном обследовании. К диагностическим критериям Т-клеточного лейкоза из больших гранулярных лимфоцитов относятся увеличение абсолютного количества больших гранулярных лимфоцитов более 2 • 109/л с CD3+CD8+-иммунофенотипом в течение 6 мес и более, нейтропения и/или анемия. Известны случаи Т-клеточного лейкоза из больших гранулярных лимфоцитов с меньшим содержанием больших гранулярных лимфоцитов. У большинства пациентов симптомы заболевания связаны с рецидивирующими инфекциями на фоне нейтропении. Приблизительно у 20 % больных развитию Т-клеточного лейкоза из больших гранулярных лимфоцитов (Т-ЛБГЛ) предшествует длительный анамнез ревматоидного артрита. В этих случаях при физикальном обследовании определяется увеличение селезенки, обычно выступающей менее чем на 10 см из-под края реберной дуги. У половины больных обнаруживают спленомегалию, менее чем у 20 % пациентов манифестация заболевания проявляется кожными поражениями в виде папулезной сыпи. В противоположность В-ХЛЛ лимфаденопатия является достаточно редким симптомом (менее 5 % от всех случаев). В клиническом анализе крови определяется нормальное или незначительно повышенное количество лейкоцитов (5—30•109/л) с абсолютным лимфоцитозом (>5•109/л), причем клетки с характерными морфологическими особенностями больших гранулярных лимфоцитов. В подавляющем большинстве случаев количество нейтрофилов составляет менее 1,5•109/л. Анемия и тромбоцитопения выявляются приблизительно у 20 % больных. Опухолевые клетки при Т-клеточном лейкозе из больших гранулярных лимфоцитов имеют характеристики антигенактивированных цитотоксических Т-лимфоцитов, однако их антигенная специфичность точно не установлена. По данным некоторых исследователей, в сыворотке больных Т-клеточным лейкозом из больших гранулярных лимфоцитов обнаружены антитела к HTLV-I/II, но убедительных свидетельств клональной интеграции ретровируса в геном лейкозных клеток не получено. Одним из основных механизмов персистенции лимфоцитов при Т-клеточном лейкозе из больших гранулярных лимфоцитов является нарушение регуляции апоптоза. Нормальные цитотоксические Т-лимфоциты, распознавая вирусные пептиды при участии главного комплекса гистосовместимости, имеют высокий уровень экспресии Fas/CD95 и Fas/CD95-лиганда. Инфицированные вирусом клетки-мишени затем элиминируются путем Fas-зависимого апоптоза. Fas-лиганд относится к семейству белков фактора некроза опухоли и индуцирует апоптоз путем связывания со своим рецептором, который также известен как APO-I или CD95. В уничтожении антигенактивированных цитотоксических Т-лимфоцитов задействован тот же самый механизм. Показано, что лимфоциты при Т-ЛБГЛ также имеют высокий уровень экспрессии Fas и Fas-лиганда и их накопление обусловлено нарушением Fas-зависимого апоптоза. Устойчивая экспрессия и экскреция Fas-лиганда Т-БГЛ может являться одним из возможных механизмов развития нейтропении, особенно при отсутствии четкой корреляции между степенью нейтропении и объемом поражения костного мозга. В норме нейтрофилы экспрессируют CD95 и подвергаются Fas-зависимому апоптозу, поэтому можно предположить, что избыточная секреция Fas-лиганда опухолевыми БГЛ может быть одной из причин нейтропении при Т-клеточном лейкозе из больших гранулярных лимфоцитов (Т-ЛБГЛ). Важной отличительной чертой Т-клеточного лейкоза из больших гранулярных лимфоцитов (Т-ЛБГЛ) является ассоциация с другими заболеваниями. По данным ряда авторов, около 20—30 % больных Т-ЛБГЛ имеют серологические и клинические признаки ревматоидного артрита. – Также рекомендуем “Синдром Рихтера – история изучения” Оглавление темы “Лейкозы”:
|
Источник
Диагностирование «лейкоза» говорит о том, что в крови человека было выявлено большое количество клеток крови под названием «лейкоциты». Лейкоз бывает острым (в этом случае терапевтическое воздействие должно быть начато уже в первые сутки после выявления заболевания) и хроническим (отличающимся медленным прогрессированием). Т-клеточный лейкоз чаще всего принимает форму хронического заболевания крови.
Что это такое
Т-клеточный лейкоз известен под названием лимфома. Он представляет собой раковую опухоль, состоящую из лимфоцитов категории CD-4. Чаще всего она развивается по причине патогенного воздействия вируса Т-клеточного лейкоза.
При отсутствии надлежащего лечения прогрессирование болезни ведёт к нарушениям работы органов, систем и кожных покровов и разрушению суставов и костей. Возможно появление гиперкальциемии. Во время диагностирования в крови пациента обнаруживаются атипично изменённые лимфоциты.
Наиболее высокий порог распространённости отмечается в южной части Японии, на территории островов Карибского бассейна, на берегах Тихого океана и среди жителей Африканского материка. Мужская половина человечества подвержена к развитию данного типа лейкоза больше, чем женщины. Особенно подвержены заражению наркоманы и иные лица, ведущие асоциальный образ жизни.
Причины
Т-клеточный лейкоз развивается при наличии сразу нескольких факторов.
Неблагоприятный радиационный фон
Роль радиационного излучения в провоцировании возникновения рака крови подтверждается на основании выявления внезапного скачка заболеваемости лейкозом среди жителей Японии, после ядерного поражения городов Хиросима и Нагасаки.
Также имеются сведения о повышении числа больных с Т-клеточным лейкозом среди людей, получавших ранее курс радиотерапии в целях борьбы с имеющимися у них онкологическими новообразованиями.
Химические соединения
Наиболее ярко выраженным онкогенным воздействием обладают нефтепродукты. Эти вещества широко используются в индустриальных целях. Соединения бензола и иных нефтепродуктов легко попадают внутрь человеческого тела во время дыхания и сквозь кожные покровы.
Это химическое вещество скапливается в нервных и жировых тканях. Другими химическими соединениями, влияние которых способно приводить к формированию лейкемии, являются пестициды, содержащие галогены, моющие средства и лакокрасочная продукция.
Также установлено, что причиной развития лейкемии могут стать химиотерапевтические фармацевтические вещества, применяющиеся в медицине в целях борьбы с лимфогранулематозом.
Вирусные возбудители
Вирус Т-клеточного лейкоза имеет в себе гены, способные при соприкосновении со здоровыми лейкоцитами крови превращать их в раковые.
Генетические патологии
Лейкозы тесно связаны с наличием таких генетических патологий, как врожденные расстройства деятельности иммунной системы. Поэтому немалую значимость в развитии Т-клеточного лейкоза играет наследственный фактор.
Симптомы
У подавляющего большинства лиц с лейкозом на начальной стадии развития комбинация симптомов может отличаться. Количество и интенсивность симптомов в каждом конкретном случае будет зависеть от состояния иммунной системы и уровня общей физической подготовки человека.
И всё же, в большинстве случаев люди, страдающие Т-клеточным лейкозом, отмечают у себя один или несколько из симптомов.
Стойкое малокровие
Это состояние вызывается подавлением процесса выработки эритроцитов. Она сочетается со стойким незначительным повышением температуры тела, постоянной подавленностью и быстрой утомляемостью, регулярными приступами общего недомогания, потерей сознания и предобморочными состояниями.
Геморрагический синдром
Малое количество зрелых тромбоцитов становится причиной кровоизлияний на кожных покровах и слизистых оболочках, которые могут принимать форму как мелких вкраплений, так и обширных участков. Запущенный геморрагический синдром может стать причиной необъяснимых синяков на коже и сильных кровотечений.
Гиперпластические нарушение внутренних органов
Атипично изменённые лейкоциты приводят к увеличению размеров лимфатических узлов, а также печени и селезёнки.
Болевой синдром
Продолжительная интоксикация организма становится причиной постоянных болей в суставах и костях. Из-за расстройства функционирования иммунной системы больные лейкемией чаще обычного страдают вирусными, инфекционными и бактериальными заболеваниями, что также усугубляет проявления болевого синдрома.
Появление лейкемид
Признаком запущенной стадии лейкоза принято считать появление на поверхности кожных покровов лейкемид – твердых коричневых либо красноватых пятен.
Диагностирование
При начальной стадии течения болезни зачастую раковых клеток в крови ещё очень мало. Чтобы выявить болезнь на ранней стадии, необходимо расширенное исследование клеток гранулярных лейкоцитов при помощи специальных микроскопов.
Если результат исследования выявит, что количество гранулярных клеток существенно превышает установленную норму, то для подтверждения диагноза больному будет назначена проточная цитометрия крови.
Если же раковых клеток ещё совсем мало, пациенту будет проведено исследование «клональности» лейкоцитов. Каждая здоровая клетка лейкоцитов является точнейшей копией друг друга.
По теме
Процент схожести лейкоцитов определяют с помощью исследования Т-клеточного рецептора – молекуле, отличающей отдельный лейкоцит от всей остальной лейкоцитарной массы. Проводят данное исследование в лабораториях молекулярно-генетических исследований.
С целью подтверждения наличия заболевания пациенту могут быть назначены дополнительные исследования. В их числе общий анализ крови, патоморфологичское исследование кожных покровов, биохимический анализ, иммуно-ферментный анализ крови и иммунный блоттинг.
Лечение
В наше время пользуется популярностью такой способ лечения Т-клеточного лейкоза, как химиотерапевтическая терапия, заключающаяся в приёме сильнодействующих фармацевтических препаратов. Эти лекарства должны приниматься курсом в виде таблеток и капсул, назначенных лечащим врачом. При отсутствии результатов лечение пациента будет проводиться в стационаре с помощью внутривенных либо внутримышечных инъекций
Ещё один действенный метод – это лучевая терапия. Данный способ лечения лейкозов включает в себя применение рентгеновских лучей или иных видов радиационного излучения.
При необходимости пациенту может быть проведено трансплантирование стволовых клеток. Данный вид вмешательства предназначается для замены патологически изменённых лейкоцитов крови здоровыми клетками.
По назначению лечащего врача могут применяться различные комбинации нескольких методов лечения лейкоза. В последние годы были получены положительные результаты при одновременном применении зидовудина (внутрь) и интерферона группы «а» (в виде подкожных инъекций).
Осложнения
Анемия – неизменное последствие пациентов, страдающих лейкозом. Данное заболевание формируется потому, что поражение костного мозга постепенно сводит на нет возможности для нормального процесса кроветворения.
Эритроциты формируются из лейкемических нормобластов, лейкоз же нарушает процесс нормального формирования эритроидных клеток – предшественников эритроцитов. Всё это приводит к малоэффективному протеканию гемопоэза, из-за чего эритроциты циркулируют в крови более короткий срок.
Нередко у пациентов, страдающих Т-клеточным лейкозом, отмечается и тромбоцитопения. Причина данного состояния связана с поражением костного мозга и резким снижением активности тромбоцитов, что постепенно приводит к появлению геморрагических проявлений.
По теме
Через определённый период времени из-за неполноценности лейкоцитов у пациентов развивается существенное снижение иммунитета, что приводит к повышению чувствительности перед вирусными, микозными и бактериальными возбудителями.
Геморрагические проявления приводят к увеличению печени и селезёнки. При запущенных стадиях заболевания нередко отмечается инфаркт селезенки, требующей отдельной симптоматической терапии.
В числе наиболее частых осложнений при средних и тяжёлых стадиях лейкозов возможно также появление инфильтраций во внутренних органах и в спинном мозге, что приводит к серьёзным нарушениям функционирования различных органов и систем.
В наиболее запущенных стадиях Т-клеточного лейкоза возможно формирование такого состояния, как гиперпуринемия.
Последующая стадия лейкоза — нефропатия, в наиболее запущенной стадии у пациентов нередко отмечается бластный криз.
Выживаемость
Многие дети до 5 лет с диагнозом Т-клеточный лейкоз при наличии должного лечения живут весь период борьбы с болезнью без каких бы то ни было осложнений. В случае если по завершении лечения заболевание никак не проявляет себя в течении 5 лет и более, ребёнок может считаться выздоровевшим.
При проявлениях рецидивирующего Т-клеточного лейкоза достичь ремиссии может быть несколько сложнее. При повторном возникновении болезни спасти жизнь ребёнку и стабилизировать его состояние здоровья в силах трансплантации спинного мозга, которая помогает вторично победить рак у 65%.
Опыт показывает, что одновременное проведение Т–клеточной иммунотерапии и лучевого лечения не только продлевает жизнь людям, но и в разы уменьшает скорость прогрессирования онкологического заболевания и возможных осложнений.
Кроме того, успех лечения зависит от целого ряда факторов, включая эмоциональное состояние самого больного, а также его близких родственников и друзей. При наличии поддержки и умении сохранять положительный настрой шансов на излечение всегда больше.
Профилактика Т-клеточного лейкоза
Обратиться за врачебной помощью следует в случае выявления одного или нескольких симптомов лейкоза. Для недопущения дальнейшего распространения заболевания крови стоит обследовать всех членов семьи, а также половых партнеров больного. Следует помнить, что лица, страдающие Т-клеточным лейкозом, либо страдавшие им в прошлом, не должны быть в числе доноров.
По теме
Кроме того, профилактика лейкозов основывается на ведении здорового образа жизни и защите от таких факторов риска, как токсическое влияние канцерогенов, радиационное воздействие, вдыхание табачного дыма, приём фармацевтических препаратов класса цитостатиков, незащищённые половые акты, проживание в экологически неблагоприятных территориях.
Кроме того, немалую роль в предотвращении рака крови играет физическая активность, рациональное питание и регулярное прохождение полного медицинского обследования.
Источник