Стадии лимфомы малых лимфоцитов
Хронический В-клеточный лимфоцитарный лейкоз (лимфома из малых лимфоцитов) – диагностика
У значительного большинства зрелых (имеют иммунофенотип клеток периферических органов лимфопоэза) В-клеточных лимфом нормальные (неопухолевые) аналоги — это клетки, расположенные в зоне лимфоидного фолликула (в зародышевом центре или мантии). Зона мантии, окружающая светлый зародышевый центр, представлена мелкими клетками, имеющими, как правило, вид малого лимфоцита.
В функциональном отношении эти клетки неоднородны. Среди клеток располагаются неопухолевые аналоги по крайней мере трех типов лимфом: лимфоцитарной, лимфомы из клеток мантии и лимфомы из клеток маргинальной зоны.
Хронический В-клеточный лимфоцитарный лейкоз (лимфома из малых лимфоцитов)
Синонимы хронического В-клеточного лимфоцитарного лейкоза (лимфомы из малых лимфоцитов): KILL, WF: лимфоцитарная лимфома/лейкемия.
Характерным для данного заболевания является диффузный характер роста небольших клеток с ядрами правильной округлой формы. Хроматин в одних клетках глыбчатый (малые лимфоциты), в других мелкогранулярный (пролимфоциты), причем в последних часто просматривается небольшое центрально расположенное ядрышко.
Кроме того, в опухолевой ткани встречаются крупные лимфоидные клетки с округлым пузырьковидным ядром и центрально расположенным ядрышком (параиммунобласты). Количественное соотношение этих трех категорий клеток в каждом конкретном случае различное. Если в клетках преобладают пролимфоциты, заболевание выделяют в самостоятельную рубрику — В-клеточный пролим-фоцитарный лейкоз.
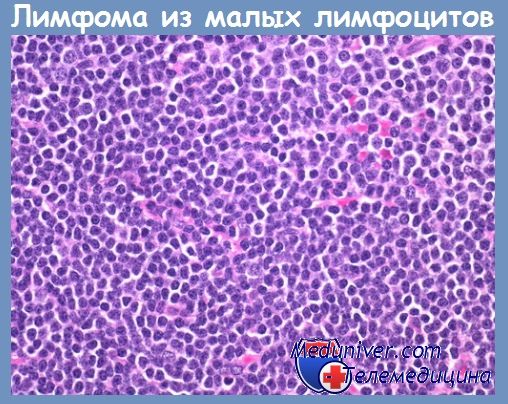
При лимфоме из малых лимфоцитов опухолевый инфильтрат выглядит монотонным, однако в части гистологических препаратов можно определить нечетко очерченные, менее интенсивно окрашенные очаги. Это так называемые псевдофолликулярные структуры, или центры роста, в которых преобладают пролимфоциты и параиммунобласты. В большинстве случаев цитоплазма опухолевых клеток бесцветная, могут наблюдаться морфологические признаки плазматизации.
Ядра плазматизирующихся клеток с глыбчатым хроматином, как у малого лимфоцита, располагаются эксцентрично, ободок цитоплазмы более широкий с той или иной степенью пи-ронинофилии или базофилии.
Морфологический субстрат при лимфоме из малых лимфоцитов и хроническом лимфоцитарном лейкозе абсолютно однотипен и не может служить критерием их дифференциальной диагностики.
Иммунофенотип: CD5+, CD19+, CD20+ (слабо), CD22+ (слабо), CD23+, CD43+, CD79a+, CD10-, IgM+, IgD+/-, cyclin DP, BCL-2+.
Цитологическая характеристика хронического В-клеточного лимфоцитарного лейкоза (лимфомы из малых лимфоцитов). Для этого варианта лимфомы характерна монотонная популяция «зрелых» лимфоидных клеток, по размеру несколько превосходящих «нормальный» малый лимфоцит (до 8 мкм), с гиперхромными округло-овальными ядрами с грубоглыбчатым рисунком хроматина с просветлениями, узким ободком светлой или слегка базофильной цитоплазмы. Ядрышки чаще не визуализируются.
В том или ином соотношении присутствуют пролимфоциты. Это более крупные по сравнению с малыми лимфоцитами клетки (6—14 мкм) с округлыми ядрами, умеренно конденсированным хроматином и, как правило, центральным отчетливым небольшим ядрышком. Встречаются параиммунобласты — крупные бластные клетки (14—16 мкм) с крупным центральным ядрышком и широкой светлой цитоплазмой (рис. 23.4, б — см. вклейку). В незначительном количестве могут отмечаться лимфоидные клетки с плазмоцитарной дифференцировкой. Митозы, как правило, не встречаются.
Дифференциальную диагностику проводят с учетом данных иммуногистохимического метода с другими мелкоклеточными лимфомами В- и Т-клеточной природы. Следует отметить, что присутствие среди опухолевого инфильтрата значительного количества мелких лимфоидных клеток с неправильными ядрами возможно при атипичном подварианте В-клеточной лимфомы из малых лимфоцитов.
– Также рекомендуем “Лимфоплазмоцитарная лимфома (макроглобулинемия Вальденстрема) – диагностика”
Оглавление темы “Опухоли клеток крови”:
- Острый нелимфобластный лейкоз вследствие терапии – диагностика
- Острые лейкозы неясной линии дифференцировки – диагностика
- Острые лимфобластные лейкозы (ОЛЛ) – диагностика
- Алгоритм диагностики острых лейкозов
- Современная дифференциальная диагностика вариантов острого лейкоза
- Дифференциальная диагностика острых лейкозов и других заболеваний
- Классификация опухолей лимфоидной ткани
- Лимфобластный лейкоз – лимфома из предшественников В-клеток – диагностика
- Хронический В-клеточный лимфоцитарный лейкоз (лимфома из малых лимфоцитов) – диагностика
- Лимфоплазмоцитарная лимфома (макроглобулинемия Вальденстрема) – диагностика
Источник
Лимфоцитарная лимфома – новообразование, происходящее из лимфоцитов, клеток, присутствующих в крови, в костном мозге и в лимфоузлах. Наиболее ярко выраженной ее разновидностью является лимфоплазмоцитарная лимфома (макроглобулинемия Вальденстрема) – вялотекущая лимфома, которая была впервые описана шведским врачом Яном Вальденстремом в 1944 году. Ежегодно от 3 до 5 человек из 1 000 000 заболевают лимфоплазмоцитарной лимфомой. Лимфоцитарная лимфома составляет около 1-2% всех случаев рака крови. Заболевание чаще встречается у мужчин, чем у женщин.
В чем суть заболевания?

Типичными признаками лимфоцитарной лимфомы являются головокружение и головные боли
Макроглобулинемия Вальденстрема – это злокачественное заболевание лимфатической системы. При лимфоплазмоцитарной лимфоме в костном мозге, лимфатических узлах или селезенке злокачественно измененные В-лимфоциты (подтип белых кровяных клеток) бесконтрольно размножаются.
Особенностью этого заболевания является то, что клетки лимфомы продуцируют «ложные» антитела. Эти антитела, называемые иммуноглобулинами, могут быть ответственными за некоторые признаки заболевания у пациентов.
В России от 4000 до 5000 пациентов страдают болезнью Вальденстрема. Ежегодно на 1 миллион человек приходится около 3-5 новых случаев заболевания – это примерно 240 новых случаев в год. Лимфоцитарная лимфома чаще встречается в пожилом возрасте. Средний возраст выявления болезни – 65 лет. Болезнь поражает чаще мужчин, чем женщин.
В международной классификации болезней 10-го пересмотра (МКБ-10) лимфоплазмоцитарная лимфома обозначается кодом C88.0.
Причины
Болезнь Вальденстрема возникает из-за случайного изменения генетической информации одного В-лимфоцита. B-лимфоциты относятся к лейкоцитам и фактически отвечают за иммунную защиту организма. Клетки лимфомы почти всех пациентов с болезнью Вальденстрема имеют определенные генетические мутации: «дефектный» ген называется MYD88 и обычно участвует в контроле роста лимфоцитов. Мутация, вероятно, дает этой клетке преимущество выживания: она не умирает после назначенного времени, но передает «ошибку» во многие дочерние клетки. В отличие от здоровых В-лимфоцитов, эти опухолевые клетки не обладают свойствами иммуноцитов.
Точные причины развития заболевания неизвестны. Хотя опухолевые клетки имеют изменения в генах, никто не знает, что вызывает эти генетические изменения. В 20% случаев у пациентов с болезнью Вальденстрема есть родственник первой степени, у которого также была диагностирована лимфома.
Лимфоцитарная лимфома относится к группе индолентных (медленнорастущих) В-клеточных лимфом: это различие важно, потому что схема лечения медленнорастущих и быстрорастущих злокачественных новообразований отличается.
Основные факторы риска:
- возраст старше 65 лет;
- уровень гемоглобина ниже 11 г/дл;
- концентрация тромбоцитов ниже 100 г/л;
- бета-2-микроглобулин более 3 мг/л;
- концентрация антител класса М выше 70 г/л.
Симптомы
Усталость и снижение способности концентрировать внимание – наиболее распространенные признаки лимфоплазмоцитарной лимфомы (70% пациентов) и мелкоклеточной лимфоцитарной лимфомы. Они вызваны тем, что клетки лимфомы подавляют нормальное кроветворение в костном мозге, что может привести к анемии.
Снижение количества нормальных лимфоцитов приводит к развитию частых инфекций (30% пациентов).
Из-за отсутствия тромбоцитов у пациентов могут возникать поверхностные кровотечения на коже или в других органах (10% пациентов).
Некоторые пациенты имеют так называемые «В-симптомы» – лихорадка (более 38,5°С) без видимых причин, потеря веса более чем на 10% в течение 6 месяцев или ночная потливость. У некоторых больных отмечается безболезненное увеличение лимфатических узлов, печени или селезенки. Вышеупомянутые симптомы обусловлены самим присутствием лимфомы в организме.
Другим признаком болезни Вальденстрема является синтез «ложных» антител. Организм некоторых пациентов синтезирует большое количество антител, что приводит к возникновению синдрома гипервязкости крови. Типичными признаками болезни являются головокружение, головные боли, нарушения зрения или даже расстройства слуха. «Неправильные» антитела могут также нацеливаться на нервные волокна или блокировать факторы свертывания крови и, таким образом, усиливать склонность к кровотечениям.
Диагностика

Лучевая диагностика ( компьютерная и магнитно-резонансная томография) позволяет выявить наличие опухолевых образований в различных частях тела, которые не доступны врачу при внешнем осмотре
Вначале врач собирает анамнез и проводит физический осмотр пациента. Диагноз ставится на основе клинических, лабораторных, иммунологических и генетических данных.
Для установления диагноза лимфоцитарной лимфомы требуется взять образец ткани костного мозга и отправить на гистологическое исследование. Биопсия проводится под анестезией. Как правило, образец ткани берут на гребне подвздошной кости.
Ткань увеличенных лимфатических узлов также должна быть исследована специалистом по лимфоме. Если возможно, лимфатический узел следует полностью удалить хирургическим путем. Если пораженный лимфатический узел труднодоступен, более крупные образцы тканей можно альтернативно взять с использованием биопсии пуансона. Образцы, полученные с помощью тонкой иглы, недостаточны для точной диагностики.
В лабораторных анализах наблюдается увеличение количества моноклонального иммуноглобулина М. Гистологическое и цитологическое исследование костного мозга выявляет увеличение зрелых лимфоцитов при лимфосаркоме этого вида.
После определения вида лимфомы рекомендуется провести дополнительные обследования: компьютерную томографию, ПЭТ-КТ, МРТ, рентгенографию и ультразвуковое исследование.
Благодаря этим методам визуализации местоположение злокачественной опухоли можно определить более точно, что особенно важно для лучевой терапии.
Классификация
Для определения стадии индолентной лимфоцитарной лимфомы используют классификацию по Анн-Арбор:
- I стадия: вовлечение одного лимфоузла или органа вне лимфатической системы;
- II стадия: вовлечение одного или нескольких лимфатических узлов на одной стороне диафрагмы с или без поражения других тканей;
- III стадия: поражение двух или более лимфоузлов на обеих сторонах диафрагмы с поражением органов вне лимфатической системы;
- IV стадия: поражение нескольких лимфоузлов с одновременным поражением органов.
Также выделяют бессимптомную (А) форму болезни и форму с выраженными симптомами (В).
Лечение
Выбор программы лечения зависит от вида лимфомы и состояния больного
Выбор терапии зависит прежде всего от наличия или отсутствия клинических симптомов. Пациентам, у которых нет симптомов, часто не требуется терапия. Пациенты должны находиться под пристальным наблюдением врача и регулярно проходить медицинские обследования, чтобы при необходимости своевременно начать лечение.
У пациентов с незначительными или развивающимися симптомами требуется немедленно начать терапию. Другой причиной срочного начала лечения являются изменения в картине крови – анемия.
Если лечение необходимо, существует несколько вариантов подавления болезни. Однако полностью вылечиться невозможно.
Варианты лечения:
- химиотерапия;
- радиотерапия;
- трансплантация стволовых клеток;
- поддерживающая терапия – плазмаферез;
- комбинация химиотерапии и плазмафереза.
Радиотерапия
Ионизирующее излучение повреждает ДНК раковых клеток. Излучение повреждает не только ДНК опухолевых клеток, но и здоровых тканей. Здоровые клетки лучше способны восстанавливать ДНК, чем раковые: эта разница в регенерации ДНК является самой большой при относительно низкой дозе излучения. Чтобы использовать эту разницу, излучение часто делится на множество небольших количеств (фракций) и проводится в течение нескольких дней.
Иммунохимиотерапия
В начале пациентам назначают иммунохимиотерапию: это комбинация химиопрепарата (например, Бендамустина) и моноклонального антитела. Другие эффективные методы лечения включают Ритуксимаб в сочетании с ингибитором протеасомы. Этот активный ингредиент ингибирует распад белка в клетках лимфомы и, таким образом, препятствует их выживанию (происходит накопление ненужного белка).
Высокодозная химиотерапия и трансплантация костного мозга
Для молодых пациентов высокодозная химиотерапия и трансплантация костного мозга – еще один способ приостановить развитие болезни. Обычно берутся стволовые клетки от самого пациента и после химиотерапии, неповрежденные, обратно вводятся в кровоток. Стволовые клетки от здоровых доноров используются только в исключительных случаях и у молодых пациентов с клинически агрессивным течением, так как лечение имеет высокие риски и побочные эффекты.
Схема лечения зависит от возможных сопутствующих заболеваний, возраста и общего физического состояния конкретного пациента. Пациенты страдают от повышенной вязкости крови, поэтому рекомендуется выполнить плазмаферез до начала иммунохимиотерапии.
Особенности долгосрочного лечения

Снижение количества эритроцитов или тромбоцитов в крови – один из признаков недуга, поэтому общий анализ крови необходим для преждевременного выявления заболевания
Для достижения долгосрочных эффектов от лечения необходимо регулярно проверять состояние пациента. Такие контрольные проверки необходимо проводить каждые три месяца в первые два года после окончания терапии. С третьего года обследование проводится с ежегодными интервалами. Во время последующих обследований также рассматривается вопрос о том, возникают ли долгосрочные побочные эффекты.
Следующие исследования рекомендуется проходить всем пациентам с лимфоплазмоцитарной лимфомой:
- физический осмотр;
- общий и биохимический анализы крови;
- анализы на концентрацию лактатдегидрогеназы;
- обследование печени и почек;
- рентгенографическое и ультразвуковое обследование;
- контроль лабораторных данных (IgM) и участков заболевания, которые были заметны до лечения.
Прогноз пациентов с лимфоцитарной лимфомой
Как и в случае с другими лимфомами, описанные выше методы лечения помогают устранить симптомы, но неспособны полностью вылечить пациента. В некоторых случаях у пациентов не развиваются клинические симптомы в течение многих лет, хотя болезнь медленно прогрессирует. Цель терапии – максимально подавить заболевание и сохранить качество жизни пациентов.
Отсутствие нормальных лимфоцитов приводит к синдрому дефицита антител, что приводит к развитию иммунодефицита и частому возникновению сопутствующих инфекций.
Средняя продолжительность жизни составляет 7,7 года после установления первоначального диагноза, если проводится своевременное лечение.
В общей сложности 50% пациентов выживают после 10 лет с момента постановки диагноза; некоторые из них имеют высокое качество жизни даже после более чем 20 лет жизни.
При возникновении любых симптомов пациентам с лимфомой в обязательном порядке необходимо обращаться за консультацией к врачу, чтобы избежать развития опасных для жизни последствий.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лимфомы: причины появления, симптомы, диагностика и способы лечения.
Определение
Лимфомы представляют собой группу злокачественных опухолевых заболеваний лимфатической ткани, которая в нормальных условиях отвечает за иммунитет. Одним из первых клинических симптомов лимфом является увеличение лимфатических узлов разных локализаций.
Лимфомы, как и другие злокачественные опухоли, обладают склонностью к метастазированию, то есть миграции опухолевых клеток через кровь и лимфу, а также контактным путем в интактные (здоровые) ткани с последующим размножением в них.
Практически все виды лимфогранулематоза, или лимфомы Ходжкина, и около 65% неходжскинских лимфом проявляются безболезненным увеличением лимфатических узлов – 2 см и более. Однако диагноз того или иного вида лимфомы устанавливают исключительно на основании морфологического исследования биопсийного материала, взятого из опухоли.
Заболеваемость лимфомой Ходжкина в России составляет около 2 случаев на 100 тыс. населения в год, а неходжкинскими лимфомами – 5–7 случаев на 100 тыс.
Причины появления лимфом
Существует несколько возможных причин развития лимфом. Важно понимать, что в основе развития любого злокачественного заболевания, в том числе и лимфом, лежит нарушение функций клеток.
Способность к неконтролируемому росту опухоли возникает при нарушении естественного процесса деления клетки: в норме клетка делится ограниченное количество раз, созревает, выполняет определенную функцию, после чего заканчивает свою жизнь.
Для злокачественных клеток характерно нарушение процессов созревания и дифференцировки (процесса, в ходе которого клетка приобретает специфические особенности и способность выполнять определенные функции). У клеток появляются новые функции – они начинают продуцировать белки и токсины, возникает способность «ускользать от иммунного надзора», в результате чего меняется процесс естественной гибели клетки (апоптоза).
Некоторые вирусы могут напрямую влиять на ДНК лимфоцитов и способствовать их превращению в злокачественные клетки.
Например, заражение вирусом Эпштейна–Барр (ВЭБ, EBV) является важным фактором риска развития лимфом.
Лимфоциты делятся на два подвида: Т- и В-клетки (Т- и В-лимфоциты). Заражение Т-клеточным лимфотропным вирусом человека (HTLV-1) повышает риск возникновения у пациента определенных типов Т-клеточной лимфомы. Вирус передается половым путем и через кровь, а также от матери к ребенку через грудное молоко.
Вирусы, ослабляющие иммунологический надзор, косвенно являются причиной развития некоторых типов лимфом.
Так, вирус иммунодефицита человека (ВИЧ) уменьшает популяцию лимфоцитов, при этом снижается контроль за мутантными клетками и вирусами герпеса 8-го типа и Эпштейна–Барр с формированием лимфом.
Некоторые инфекции могут стать причиной развития лимфомы из-за постоянной активации иммунной системы. При хронических инфекциях вырабатывается огромное количество лимфоцитов, что повышает вероятность возникновения мутаций во время деления клеток и ведет к риску формирования лимфомы. К подобным инфекциям относят Helicobacter pylori (часто встречается при хроническом гастрите и язвенной болезни желудка и двенадцатиперстной кишки), Chlamydophila psittaci (риск развития лимфомы в тканях глаза), вирусы гепатита В и С при длительном инфицировании.
К неинфекционным факторам риска развития лимфом относят:
- Воздействие химических веществ. Многочисленные исследования доказали, что влияние гербицидов, инсектицидов, бензола связано с повышенным риском развития лимфом.
- Наличие аутоиммунных заболеваний (ревматоидного артрита, системной красной волчанки и т.д.) является значимым фактором риска развития лимфом.
- Радиационное облучение оказывает большое влияние на скорость возникновения мутаций клеток и их озлокачествление.
- Генетические факторы. Наличие близкого родственника, страдающего лимфомой, значительно увеличивает риск.
- Врожденная недостаточность иммунитета при некоторых заболеваниях.
- Возраст. Некоторые типы лимфом развиваются у детей и подростков, а другие, напротив, у лиц старше 60 лет.
- Грудные импланты в редких случаях способствуют развитию одного из типов крупноклеточной лимфомы молочных желез.
Классификация лимфом
Существует два основных вида лимфом: ходжкинская лимфома, или лимфогранулематоз, и неходжкинские лимфомы.
Для лимфомы Ходжкина характерно наличие специфических клеток Рид–Березовского–Штернберга в пораженных лимфатических узлах, селезенке, печени или костном мозге.
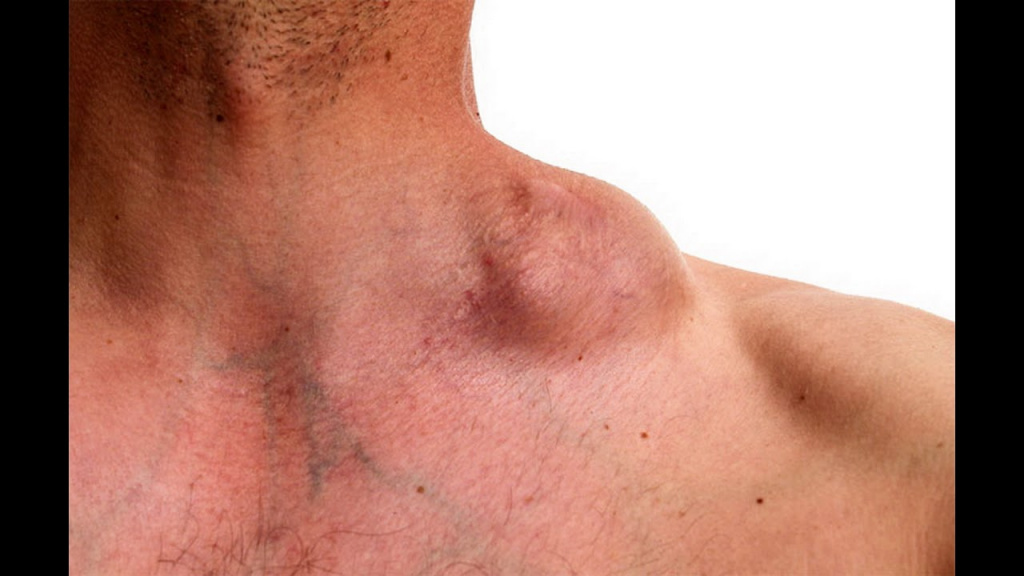 Увеличенные шейные лимфоузлы у пациента с лимфомой Ходжкина
Увеличенные шейные лимфоузлы у пациента с лимфомой Ходжкина
К группе неходжкинских лимфом относятся:
- фолликулярная лимфома;
- лимфома маргинальной зоны;
- диффузная крупноклеточная В-клеточная лимфома;
- лимфома из клеток мантии;
- лимфома Беркитта;
- первичная лимфома центральной нервной системы;
- нодальные Т-клеточные лимфомы;
- первичные кожные лимфомы;
- неходжкинские лимфомы у больных, инфицированных ВИЧ;
- неходжкинские лимфомы у больных, инфицированных вирусами гепатита В и С.
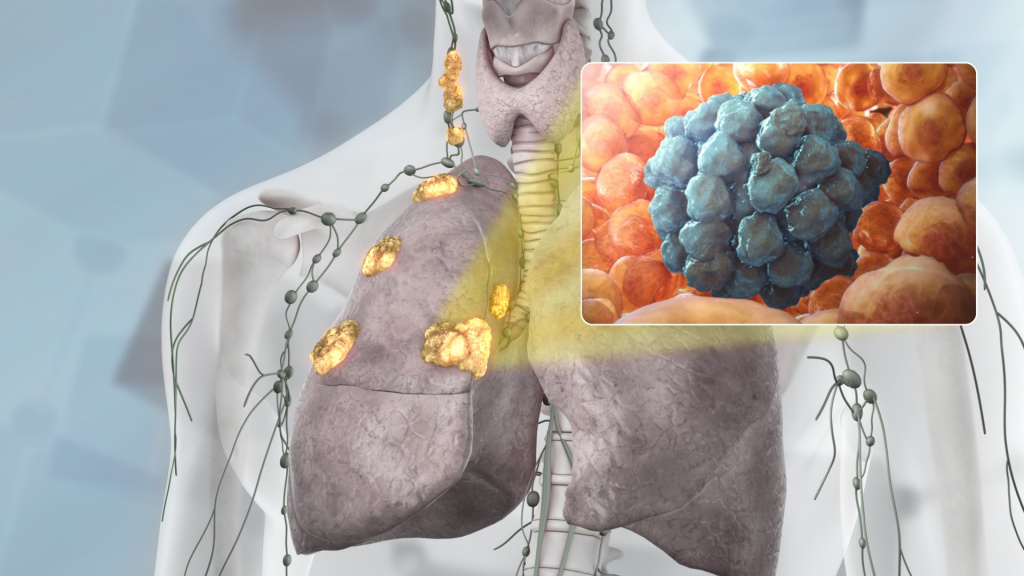 Симптомы лимфом
Симптомы лимфом
Самый ранний симптом – увеличение лимфатических узлов на фоне полного благополучия. Увеличенные лимфоузлы безболезненны.
Различные клинические проявления зависят от локализации опухоли: если происходит рост опухоли в лимфатических узлах грудной клетки, возможно сдавливание дыхательных путей и появление охриплости голоса, нарушение глотания, затруднение дыхания, навязчивый кашель.
При расположении лимфомы в средостении появляется синдром сдавления верхней полой вены: возникают головные боли, отек и расширение вен лица и шеи.
В некоторых случаях присутствуют только общие симптомы: потеря аппетита, снижение массы тела, повышение температуры тела, ночная потливость, слабость, иногда – кожный зуд и боль в увеличенных лимфоузлах.
На фоне снижения иммунитета могут присоединяться инфекционные заболевания – часто активируется вирус ветряной оспы, проявляющийся опоясывающим герпесом.
Описаны случаи поражения органов брюшной полости (проявляется увеличением объема живота за счет роста опухоли и скопления жидкости, появлением болей, желтухи, тошноты и рвоты) и костного мозга (боли в костях, спине, частые переломы, бледность, повышенная кровоточивость).
Диагностика лимфом
Диагноз того или иного вида лимфомы устанавливают исключительно на основании морфологического исследования биопсийного материала (кусочка или целого лимфоузла, полученного в ходе небольшой операции), взятого из опухоли (гистологические, цитогенетические и молекулярно-генетические методы исследования). Дополнительные исследования врач назначит для диагностики стадии заболевания и его осложнений. Список исследований зависит от предположительной локализации опухоли и может быть изменен.
- Клинический анализ крови.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетическ…
280 руб
Креатинин (в крови) (Creatinine)
Синонимы: Сывороточный креатинин; Креатинин сыворотки (с расчетом СКФ); 1-метилгликоциамидин.
Creatinine; Creat; Cre; Blood creatinine; Serum creatinine; Serum Creat.
Краткое описание определяемого аналита Креатинин
Азотистый метаболит, конечный продукт превращения креатинфосф…
310 руб
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты, карбамид, мочевина в крови. Urea nitrogen, Urea, Blood Urea Nitrogen (BUN), Urea, Plasma Urea.
Краткая характеристика определяемого вещества Мочевина
Главный конечный продукт белкового обмена. Около 50% остаточного азота (небелковые азотсодержа…
310 руб
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови, общий билирубин сыворотки. Total bilirubin, TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Желтый гемохромный пигмент, образуется в результате распада гемоглобина, миоглобина и цитохромов в ретикулоэндотелиальной системе селезен…
310 руб
Общий белок (в крови) (Protein total)
Синонимы: Общий белок, общий белок сыворотки крови. Total Protein, Serum Тotal Protein, Total Serum Protein, TProt, ТР.
Краткая характеристика определяемого вещества Общий белок в крови
Важнейший показатель белкового обмена.
Белки плазмы крови выполняют множество…
315 руб
Антинуклеарные антитела, IgG, скрининг, ИФА (Антиядерные антитела, Аntinuclear antibodies, ANAs, EIA)
Синонимы: Антинуклеарные антитела, Антинуклеарный фактор; АНФ.
Antinuclear Antibody; ANA; Antinuclear factor; ANF.
Краткое описание теста «Антинуклеарные антитела, IgG, скрининг, ИФА»
Один из распространенных скрининговых тестов, использующихся в диагностике аутоиммунных за…
790 руб
Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
Синонимы: Антитела к ВИЧ 1, 2, антитела к вирусу иммунодефицита человека, ВИЧ-1 p24, ВИЧ-1-антиген, p24-антиген.
Anti-HIV, HIV antibodies, human immunodeficiency virus antibodies, HIV-1 p24, HIV-1 Ag, p24-antigen.
Внимание! При положительных и сомнительных реакциях, срок выдачи…
510 руб
Anti-CMV-IgM (Антитела класса IgM к цитомегаловирусу, ЦМВ, CMV)
Антитела класса IgM к цитомегаловирусу (CMV, ЦМВ).
В ответ на внедрение в организм цитомегаловируса (ЦМВ) развивается иммунная перестройка организма. Инкубационный период колеблется от 15 дней до 3 месяцев. При данной инфекции имеет место нестерильный иммунитет (то есть не наблюдается полной …
770 руб
Anti-CMV-IgG (Антитела класса IgG к цитомегаловирусу, ЦМВ, CMV)
Синонимы: Антитела класса G к цитомегаловирусу; АТ-ЦМВ-IgG.
Anti-CMV-IgG; CMV Antibody, IgG.
Краткая характеристика определяемого аналита Антитела класса G к цитомегаловирусу (Anti-CMV-IgG)
В ответ на внедрение в организм цитомегаловируса (ЦМВ) развивается иммунная перестройка орга…
620 руб
Исследование пунктатов других органов и тканей (кроме костного мозга)
Исследование пунктатов, полученных из опухолей, предопухолевых, опухолеподобных образований различной локализации: печень, почки, лёгкие, забрюшинные опухоли, опухоли средостения, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, мягкие ткани, кости.
…
895 руб
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
Гастроскопия
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Колоноскопия
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
К каким врачам обращаться
При обнаружении увеличенного одного или группы лимфатических узлов, постоянной слабости, длительном малопродуктивном кашле, увеличении объема живота, частых болях в животе и/или в костях следует обратиться к
терапевту
. При необходимости врач назначит консультацию онколога, гематолога и других узких специалистов.
Лечение лимфом
Лечение лимфом сложное и требует высокотехнологичной помощи в условиях специализированного стационара.
Проводят противоопухолевую терапию согласно современным протоколам лечения, разработанным для каждого типа лимфом, с учетом стадии процесса.
Используется химиотерапия и лучевая терапия. В некоторых случаях может потребоваться хирургическое лечение.
Осложнения
В зависимости от локализации опухоли и ее стадии могут возникнуть:
- инфекционные осложнения;
- патологические переломы;
- анемия – снижение уровня гемоглобина и количества эритроцитов (красных кровяных телец) в крови, что нарушает транспортировку кислорода в организме;
- тромбоцитопения – снижение уровня тромбоцитов грозит частыми и длительными кровотечениями;
- сдавление сосудисто-нервных пучков;
- кишечная непроходимость;
- желудочно-кишечное кровотечение;
- перфорация кишечника – прободение стенки кишки с последующим тяжелым воспалением брюшной полости, требующим оперативного лечения;
- стеноз (сужение) просвета дыхательных путей, желудка и кишечника.
Профилактика заболевания
Зная факторы риска, которые приводят к развитию лимфом, можно проводить меры неспецифической профилактики. Известно, что вирус иммунодефицита человека (ВИЧ) увеличивает риск развития лимфомы, поэтому необходимо минимизировать пути возможного заражения данным вирусом: исключить незащищенные половые контакты, отказаться от парентерального (инъекционного) введения наркотиков, пирсинга, нанесения татуировок, если нарушены требования к дезинфекции и стерилизации многоразовых инструментов или повторно используются одноразовые.
Важным способом профилактики является лечение гастрита или язвенной болезни, ассоциированных с Helicobacter pylori.
Рекомендуется ограничить контакт с вредными химическими веществами, такими как гербициды и инсектициды.
Источники:
- Федеральные клинические рекомендации по диагностике и лечению лимфомы Ходжкина (лимфогранулематоза), 2014.
- Федеральные клинические рекомендации по диагностике и лечению неходжкинских лимфом, 2014.
- Клинические рекомендации: Лимфома Ходжкина у взрослых. 2017.
- Кумар В., Аббас А.К., Фаусто Н