Срезы лимфатических узлов как готовятся
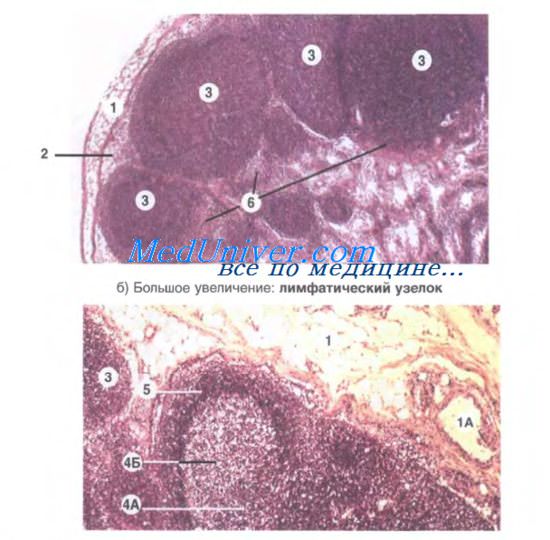
Исследование лимфатического узла. Правила взятия и обработки лимфатического узла.
Наибольшим препятствием при постановке правильного морфологического диагноза являются недостаточно совершенные методы взятия и обработки биоптатов лимфатических узлов. При проведении биопсийного исследования всегда нужно помнить о том, что его задача состоит в своевременном и точном диагнозе, на котором основывается тактика ведения больного.
Важную роль в достижении соответствия и поддержания высоких стандартов биопсий лимфатических узлов играет «обратная связь» между морфологами и клиницистами, в том числе совместные конференции. Кроме того, необходим индивидуальный контакт, обеспечивающий возможность корректировать недостатки методик взятия биопсийного материала и его проводки.
Для биопсийного исследования, по возможности, следует отбирать наиболее патологически измененные лимфатические узлы. При этом желательно забирать узел целиком с интактной капсулой. Сегментированные же лимфатические узлы в зависимости от характера патологического процесса могут быть более затруднительны для диагностики. При значительном фиброзировании ткани биоптата или взятии его из ограниченного пространства (такого как переднее средостение) обычно наиболее выражены артефакты растяжения.
Сегодня для диагностики патологии лимфатических узлов чаще всею используются пункционные биопсии. По возможности для поверхностных, легко доступных лимфатических узлов следует использовать «открытые» биопсии; однако, в отличие от них, для пункционных биопсий характерна более низкая болезненность. Кроме того, пункционные биопсии оказываются особо ценными при исследовании абдоминальных и забрюшинных лимфатических узлов, так как не требуют выполнения лапаротомии.

В этих случаях биопсийный материал обычно забирается под контролем УЗИ или КТ. Быстрая фиксация пункционного биоптата обеспечивает хорошее сохранение морфологической структуры, что наряду с иммуногистохимическим исследованием позволяет достаточно точно идентифицировать наиболее частые лимфомы. Однако этот метод может оказаться менее успешным в идентификации пеопухолевых пролиферативных состояний.
Тонкоигольные аспирационные биопсии имеют наибольшую ценность при дифференциальной диагностике карцином и лимфом и при идентификации рецидивов заболевания или определении его стадии.
При первичном диагнозе лимфомы значение этого метода ограничено, а при отсутствии достаточного опыта работы цитопатолога не исключены многие ошибки.
Материально-техническое обеспечение многих лабораторий предопределяет поступление биоптатов лимфатических узлов в фиксированном состоянии. При этом объем фиксатора должен превышать объем биоптата минимум в 10 раз. Целые лимфатические узлы следует рассекать для обеспечения быстрого проникновения фиксатора.
В идеале, лаборатории должны получать биоптаты лимфатических узлов «свежими», сразу после эк-сцизии. С целью быстрой оценки цитоплазмы можно к тонкому срезу, взятому из одного конца узла, осторожно приложить чистое предметное стекло, высушить на воздухе и окрасить одним из быстрых методов — по Романовскому. При необходимости патологи, имеющие опыт работы с данной методикой, могут предоставить клиницистам предварительный цитологический диагноз. Однако эта методика наиболее полезна для определения способа последующей проводки биоптата в лаборатории.
Для последующего молекулярного исследования срез лимфатического узла, используемый для приготовления отпечатков, может быть заморожен. По возможности следует избегать его использования для гистологического исследования, поскольку процесс приготовления отпечатков часто вызывает в ткани артефакты растяжения.
По показаниям свежая ткань может быть использована для цитогенетического и/или проточного цитометрического анализа. При необходимости из замороженных срезов могут быть приготовлены препараты для морфологического и иммуногистохимического исследования. Для гистологического и иммуногистохимического исследования один или более срезов узла следует поместить в фиксирующий раствор на ночь (или дольше). При пункпионных биопсиях период фиксации сходный. К счастью, с диагностической целью для фиксированной ткани может быть использован широкий диапазон методов исследования, таких как иммуногистохимия. полимеразная цепная реакция (ПЦР) для определения клопальности, транслокаций и т. д.. флуоресцентная гибридизация in situ (FISH).
– Также рекомендуем “Пункционные биопсии. Биопсии целых лимфатических узлов.”
Оглавление темы “Лимфатический узел. Исследование лимфатического узла.”:
1. Исследование лимфатического узла. Правила взятия и обработки лимфатического узла.
2. Пункционные биопсии. Биопсии целых лимфатических узлов.
3. Проводка и изготовление срезов лимфатических узлов. Окрашивание срезов лимфатических узлов.
4. Дифференцировка лимфом. В-клеточная лимфома.
5. Маркеры В-клеточных лимфом. Диагностика Т-клеточных лимфом.
6. Маркеры Т-клеточных лимфом. Признаки Т-клеточных лимфом.
7. NK-клеточные лимфомы. Лимфома Ходжкина.
8. Маркеры пролиферации клеток. Смешенные маркеры клеток.
9. Исследование биопсий. С чего начать исследование биопсий.
10. Оценка строения синуса. Оценка капсулы лимфатического узла.
Источник
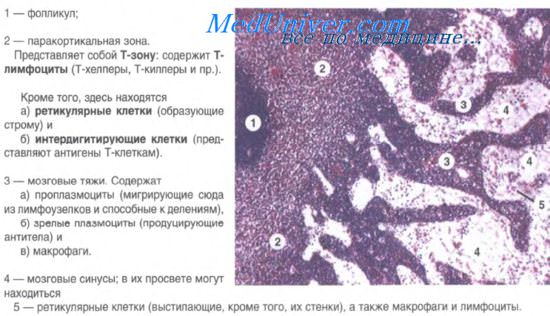
Проводка и изготовление срезов лимфатических узлов. Окрашивание срезов лимфатических узлов.
Для обеспечения соответствующих требований проводки, изготовления срезов, их окраски и иммуно-гистохимических исследований лаборатории обязательно должны постоянно проводить контроль качества своих реактивов и оборудования. Важным в гематопатологии является определение морфологической структуры клетки, а из-за плохих фиксации, проводки и изготовления срезов она достаточно легко может быть искажена и, таким образом, более трудна для понимания.
Значительное влияние на цитологические и гистологические характеристики оказывает толщина срезов; оптимальной является толщина 3—5 мкм.
Наиболее широко используемой окраской в гистопатологии и зачастую единственной в диагностике лимфатических узлов является гематоксилин и эозин (ГЭ). Окраска по Гимза дополняет другие гематопатологические характеристики и на большей части Европейского континента является окраской выбора. Она выявляет базофилию и эозинофилию, что помогает в идентификации бластных клеток, плазмоцитов, эозииофилов и тучных клеток. При использовании этой методики необходимо обращать внимание на качество окраски и учитывать рН реактивов; иначе может появиться однообразное бледно-голубое окрашивание среза с малой диагностической информативностью.
Информативным в гематопатологии является и окрашивание по методу ШИК. Оно выявляет включения внутриядерного IgM (тельца Дотчера), базальпую мембрану и основное вещество, аналогичное таковому вокруг кровеносных сосудов в ангиоиммунобластной Т-клеточной лимфоме. Окраска ретикулина может представлять ценность при определении обшей структуры лимфатического узла, выявлении фолликулярное™, структуры синусов и кровеносных сосудов.
В ряде лабораторий все описанные выше окраски используются в наборе для исследования лимфатических узлов в обязательном порядке. Однако в настоящее время наблюдается тенденция перехода непосредственно от окраски срезов гематоксилином и эозином к иммуногистохимическому исследованию, тогда как дополнительное использование одной или более окрасок могло бы иметь большую диагностическую ценность.
Опыт работы и хорошее качество гистологических препаратов позволяют диагностировать многие из простых лимфом уже на морфологическом уровне. Однако в практической деятельности в большинстве случаев трудно отнести выявлямыс изменения к какой-либо категории без помощи иммуногистохимического исследования. Даже в биопсиях, которые диагностируются с определенной уверенностью морфологически (такие как диффузная крупноклеточная лимфома), иммуногистохимические данные зачастую дают дополнительную прогностическую информацию.
Поэтому во многих лабораториях установилась практика выполнять подтверждающее иммуногистохимическое исследование при всех биопсиях лимфом. Цена этого оказывается незначительной, если сопоставить помошь в постановке точного диагноза и стоимость лечения. К сожалению, в развивающихся странах, где приобретение и хранение антител оказывается зачастую проблематичным, а цены немалыми, иммуногистохимическое исследование с диагностической целью практически не выполняется.
В практической деятельности к нам нередко поступают биопсии от патологов, поставивших приемлемый морфологический диагноз, но смущенных последующим иммуногистохимическим исследованием. Во избежание этого патологам следует знать характеристики антител и специфичность их реактивности. Лаборатория должна быть предметом постоянного контроля качества. Для большинства антител, используемых в гемопатологии, в подлежащих исследованию тканях существуют внутренние контроли (реактивные В- и Т-клегки, гистиоциты и т.д.).
Для антигенов, обычно не экспрессируемых в нормальных и реактивных тканях, таких как анапластическая крупноклеточная киназа 1 (ALK-1), необходимо исследование внешних контрольных тканей. Следует быть осторожными со срезами, которые выглядят однообразно голубыми; обычно это указывает на технические недостатки.
В последнее десятилетие иммуногистохимические методы значительно усовершенствованы в связи с промышленным изготовлением больших количеств «сильных» антител и развитием методик по антигенному восстановлению.
– Также рекомендуем “Дифференцировка лимфом. В-клеточная лимфома.”
Оглавление темы “Лимфатический узел. Исследование лимфатического узла.”:
1. Исследование лимфатического узла. Правила взятия и обработки лимфатического узла.
2. Пункционные биопсии. Биопсии целых лимфатических узлов.
3. Проводка и изготовление срезов лимфатических узлов. Окрашивание срезов лимфатических узлов.
4. Дифференцировка лимфом. В-клеточная лимфома.
5. Маркеры В-клеточных лимфом. Диагностика Т-клеточных лимфом.
6. Маркеры Т-клеточных лимфом. Признаки Т-клеточных лимфом.
7. NK-клеточные лимфомы. Лимфома Ходжкина.
8. Маркеры пролиферации клеток. Смешенные маркеры клеток.
9. Исследование биопсий. С чего начать исследование биопсий.
10. Оценка строения синуса. Оценка капсулы лимфатического узла.
Источник
Оглавление темы:
- Лимфатические узлы. Функции и оценка лимфатических узлов
- Техника пальпации лимфоузлов. Исследование лимфатических узлов
- Кубитальные, межреберные лимфоузлы. Паховые, подколенные лимфатические узлы
- Увеличение лимфоузлов. Оценка увеличенных лимфоузлов
- Книги по терапии для скачивания
Техника пальпации лимфоузлов. Исследование лимфатических узлов
Техника пальпации лимфоузлов в разных регионах имеет свои особенности. При исследовании врач всегда находится перед пациентом, за исключением пальпации подколенных ямок.
Затылочные лимфоузлы. Руки врача укладываются на боковые поверхности, а пальцы левой и правой руки одновременно ощупывают пространство выше и ниже края затылочной кости. В норме эти узлы не пальпируются.
Заушные лимфоузлы. Положение рук врача прежнее, пальцы ощупывают заушную область от основания ушных раковин и над всей поверхностью сосцевидных отростков. В норме лимфоузлы не пальпируются.
Околоушные лимфоузлы. Пальпация проводится по направлению вперед от козелков от скуловых дуг вплоть до угла нижней челюсти. В норме лимфоузлы не пальпируются.
Поднижнечелюстные лимфоузлы. Голова пациента держится прямо или лучше ее слегка наклонить вперед, чтобы расслабить мышцы области исследования. Обе кисти врача или одна кисть с полусогнутыми пальцами в положении супинации устанавливаются в подбородочной области на уровне передней поверхности шеи и погружаются в мягкие ткани подчелюстной области. Затем делается скользящее, выгребающее движение к краю челюсти. В этот момент лимфоузлы прижимаются к челюсти, проскальзывают под пальцами. Пальпация проводится последовательно — у угла челюсти, по средине и у переднего края, так как лимфоузлы располагаются цепочкой вдоль внутреннего края челюсти. Их количество до 10, а максимальная величина — до 5 мм.
Подбородочные лимфоузлы. Пальпация проводится правой рукой, а левой врач поддерживает голову сзади, препятствуя отклонению ее назад. Голова пациента должна быть чуть наклонена вперед для расслабления мышц места исследования. Правой рукой с пальцами в положении супинации ощупывается вся подбородочная область от подъязычной кости до края челюсти. Лимфоузлы чаще не пальпируются.
Рекомендуем к просмотру видео по технике пальпации лимфоузлов: Видео пальпации лимфатических узлов
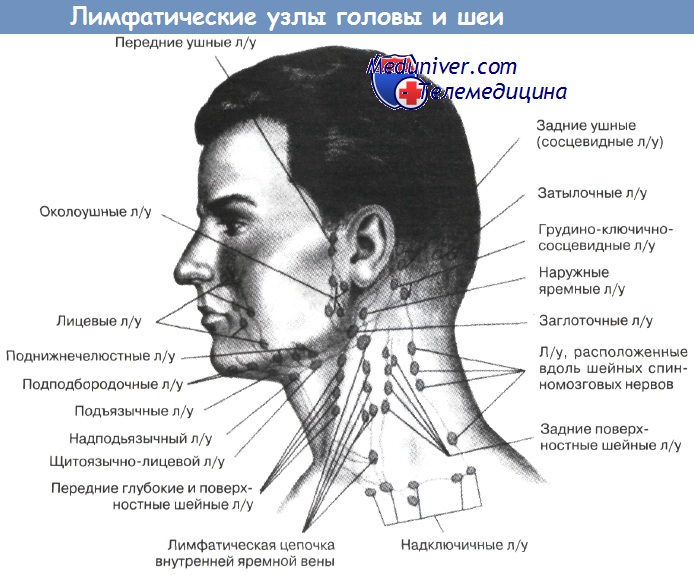
Шейные лимфоузлы. Исследование проводится в медиальных, а затем в латеральных шейных треугольниках, сначала с одной, затем с другой стороны, либо одновременно с двух сторон. При прощупывании лимфоузлов в переднем шейном треугольнике пальцы надо расположить в положение пронации вдоль кивательной мышцы. Лучше пальпировать 1—2 пальцами — указательным и средним, начиная от угла нижней челюсти и продолжая вдоль всего переднего края кивательной мышцы. При прощупывании пальцы прижимаются к фронтальной плоскости — к позвоночнику, а не к гортани. Особо обращаем внимание на тщательное исследование лимфоузлов у угла челюсти в области сонного треугольника.
Боковые поверхности шеи ощупываются с двух сторон одновременно или поочередно. Вытянутые пальцы врача вначале устанавливаются поперек заднего края кивательных мышц, прощупывают ткани от сосцевидных отростков до ключиц. Затем прощупываются обе боковые поверхности шеи вперед от длинных мышц шеи и краев трапециевидных мышц. Обращаем внимание на недопустимость во время пальпации сильного сгибания пальцев, вся конечная фаланга каждого пальца должна плоско лежать на исследуемой поверхности, совершая погружение, скольжение и круговые движения. В норме на боковых поверхностях шеи прощупываются единичные лимфоузлы величиной до 5 мм.
Предгортанные лимфоузлы. Ощупывается вся передняя поверхность гортани и трахеи от подъязычной кости до югулярной ямки, при этом особое внимание надо уделить области щитовидной железы. Обычно лимфоузлы этой области не пальпируются.
Подмышечные лимфоузлы. Пациент слегка (до 30°) отводит руки в стороны, чем улучшает доступ в подмышечные ямки. Врач, установив вертикально кисти с прямыми или слегка согнутыми пальцами, входит вдоль плечевой кости в глубину подмышечной ямки до упора в плечевой сустав. После этого пациент опускает руки, а врач, прижимая пальцы к грудной спинке, скользит вниз на 5—7 см. Лимфоузлы как бы выгребаются из ямки, проскальзывают под пальцами врача. Манипуляция повторяется 2—3 раза с целью получения более четкого представления о состоянии лимфоузлов.
В подмышечных ямках лимфоузлы пальпируются всегда в количестве 5—10, величина отдельных из них достигает 10 мм, иногда и более.
Надключичные и подключичные лимфоузлы ощупываются в надключичных и подключичных ямках. Надключичное пространство исследуется от кивательной мышцы до ключично-акромиального сочленения. Не следует забывать об участках между ножками кивательных мышц, особенно справа. Здесь пальпацию проводят одним указательным или средним пальцем. При исследовании подключичных ямок тщательно и глубоко пальпируются их латеральные участки у краев дельтовидных мышц. У здоровых надключичные и подключичные лимфоузлы не пальпируются.
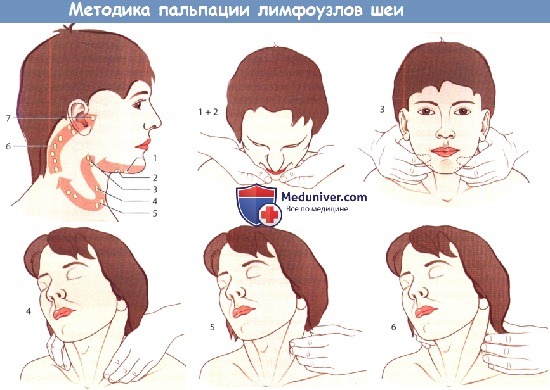
Методика пальпации лимфатических узлов шеи.
Пальпировать начинают с подподбородочных (1) и подчелюстных (2) лимфатических узлов, затем пальпируют лимфатические узлы в области угла нижней челюсти (3),
вдоль переднего края грудино-ключично-сосцевидной мышцы (4), надключичные (5) и далее лимфатические узлы вдоль добавочного нерва и выйную группу (б).
Исследование завершают пальпацией предушных лимфатических узлов (7).
Видео техники пальпации лимфатических узлов
– Также рекомендуем “Кубитальные, межреберные лимфоузлы. Паховые, подколенные лимфатические узлы”
Источник
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Гистологический метод исследования считается ведущим и самым достоверным при ряде заболеваний. Пункция и биопсия помогают уточнить характер патологического процесса, его активность, степень дифференцировки опухоли. На основании изучения материала, полученного путем пункции, ставится диагноз и назначается лечение.
Биопсия лимфоузла проводится пациентам разного возраста, чаще — детям и молодым людям, у которых обнаружена неясная лимфаденопатия. Процедура не представляет технических сложностей, обычно предполагает лишь местную анестезию, а пункция и вовсе практически безболезненна.
Лимфоузлы — важные составляющие иммунной системы человека. Они представляют собой скопления лимфоидной ткани, в которой созревают Т- и В-лимфоциты, образуются плазматические клетки, продуцирующие защитные белки (антитела), «фильтруется» лимфа, приходящая сюда по многочисленным лимфатическим сосудам.
Лимфа, содержащая микроорганизмы и элементы чужеродных частиц, запускает в лимфоузле иммунную реакцию, активацию защитных систем, продукцию белков иммуноглобулинов, формирование клеток памяти. Без этих механизмов невозможны нормальное функционирование иммунитета, элиминация инфекции и злокачественных клеток.
Лимфоузлы у большинства людей успешно справляются со своей задачей, даже не увеличиваясь и не доставляя никаких беспокойств. Некоторые группы, подверженные активным и частым атакам чужеродных компонентов, могут увеличиваться и даже слегка побаливать, но это, опять же, не отражается на жизнедеятельности. К таким лимфоузлам относят подчелюстные, например. Их может нащупать едва ли не каждый из нас, но это обычно не вызывает беспокойства или паники.
схема расположения лимфатических узлов
Другое дело, когда увеличиваются лимфатические коллекторы разных групп одновременно, когда беспричинно начинают болеть и формировать конгломераты подмышечные, паховые, брыжеечные и другие группы узлов. Если такая лимфаденопатия сопровождается лихорадкой, снижением веса, нарушением работы пищеварительной системы и другими симптомами, то этот признак нужно считать настораживающим в плане развития опухоли, инфекционного процесса, патологии иммунной системы.
Достоверно точно определить характер изменений в лимфоузле по общеклиническим анализам, неинвазивным обследованиям, ощупыванию невозможно, поэтому на помощь диагносту приходит биопсия или пункция лимфоузла, зачастую отождествляемые между собой. Гистологическое или цитологическое исследование может быть дополнено рядом сложных иммунологических и гистохимических тестов, позволяющих максимально точно установить причину патологии.
В чем же различия пункции и биопсии и есть ли они? Эти понятия действительно очень похожи и могут восприниматься пациентами как равнозначные, однако есть небольшие терминологические нюансы. Если речь идет о пункции с целью получения клеток для цитологического исследования, то термин биопсия не будет употреблен, так как под биопсией обычно понимают забор достаточно большого объема тканей для гистологического анализа, а цель пункции — жидкое содержимое с клеточными элементами.
Пункция не сопровождается большой травмой тканей, так как проводится тонкой иглой, она не требует анестезии, не оставляет рубцов. Биопсия лимфозла предполагает применение скальпеля, что более травматично, но, в то же время, и более информативно для врача. С другой стороны, есть методика пункционной биопсии, когда нужное количество ткани добывают путем прокола органа толстой иглой, и в этом случае биопсию вполне могут назвать пункцией.
По большому счету, пациенту не так уж важно, как назовут исследование — пункция, биопсия или пункционная биопсия. Важен конечный результат в виде точного диагноза, а в случае с лимфоузлами его часто может дать лишь морфологическая оценка органа, проводимая цитологическим или гистологическим путем.
Показания и противопоказания к пункции лимфоузла
Поводом к пункции лимфоузла могут стать:
- Инфекционные заболевания;
- Подозрение на опухолевый рост;
- Необъяснимая лимфаденопатия, когда другие неинвазивные методы не помогли установить правильный диагноз;
- Рецидивирующий, не поддающийся излечению лимфаденит;
- Саркоидоз.
Как видно, к биопсии лимфоузла приводят разные его изменения, а сама процедура носит чисто диагностический характер. Нередки случаи банальных лимфаденитов, сопровождающихся значительным увеличением лимфоидных образований с резкой болезненностью, повышением температуры тела, нарастанием признаков интоксикации, однако они не являются обычно поводом для пункции. Хирурги при гнойных лимфаденитах ограничиваются дренированием, а если его можно избежать, то пациент и вовсе проходит курс медикаментозного лечения.
Чаще всего лимфадениты, носящие очаговый характер и связанные с инфекцией, возникают в лимфоузлах шеи, которые собирают лимфу от органов ротовой полости, носа, глотки. Эти узлы первыми берут на себя удар любой инфекции, коей богат и воздух, и пища. Кроме того, хронические воспалительные процессы, такие как кариес, синусит, тонзиллит чрезвычайно распространены, поэтому паниковать, если увеличится и заболит лимфоузел под челюстью, преждевременно.
пункция лимфоузла шеи
Пункция лимфоузла шеи может быть показана для исключения злокачественного процесса. Основную защитную роль от внешних неблагоприятных факторов берут на себя поднижнечелюсные, глоточные и другие регионарные к ротоглотке лимфоузлы, а шейные, затылочные, над- и подключичные образования лимфоидной системы меньше участвуют в местном активном иммунитете, и их увеличение всегда настораживает.
Прощупываемый надключичный лимфоузел может говорить о возможном метастатическом поражении, глубокие шейные узлы тесно взаимодействуют с лимфатической системой грудной клетки, собирая лимфу от средостения, легких, молочных желез, поэтому и метастазы в них из этих органов не считаются редкостью.
Биопсия лимфоузла на шее может помочь различить опухоль и туберкулез, диагностировать лимфогранулематоз, силикоз, саркоидоз. При метастатическом поражении легочных лимфоузлов или отложении в них кальцинатов после туберкулезного воспаления меняется направление циркуляции лимфы, ретроградный ток которой способствует массивному метастазированию в лимфоузлы не только шеи, но и средостения.
Стоит отметить, что у больных раком надключичные лимфоузлы могут не определяться как увеличенные, что не исключает вероятного их поражения, поэтому при неоплазиях легких, пищевода, желудка и тимуса может быть показана диагностическая пункция.
пункция подмышечного лимфоузла
Пункция подмышечного лимфоузла проводится при злокачественных новообразования легких, молочной железы, органов средостения. При этих заболеваниях могут также поражаться над- и подключичные, окологрудинные, локтевые лимфатические коллекторы.
Рак молочной железы наружных областей органа довольно часто дает метастазы именно в подмышечные узлы из-за особенностей лимфооттока, поэтому диагностика метастазов в так называемых «сторожевых» узлах, первых встречающих злокачественные клетки, чрезвычайно важна для определения объема хирургического вмешательства, стадии заболевания и прогноза для пациентки.
Пункцию или биопсию пахового лимфоузла проводят при инфекционной патологии половых органов (сифилис, туберкулез, паразитарная инвазия), подозрении на метастазы рака простаты у мужчин, шейки матки у женщин, а также при генерализованной необъяснимой лимфаденопатии, сопутствующей лимфогранулематозу и ВИЧ-инфекции.
При планировании пункции врач не ориентируется на строго определенный размер узла, ведь при метастазах может не быть его увеличения и болезненности. В то же время, показанием к биопсии лимфоузла можно считать увеличение его более 3 см у взрослых людей, когда такая лимфаденопатия не связана с какой-либо инфекцией.
В некоторых случаях диагностический поиск требует биопсии сразу нескольких узлов — подмышечного, надключичного и др. Повторная биопсия показана при некротических изменениях, выраженной пролиферации плазмоцитов и макрофагов в паракортикальных зонах, склерозе, затрудняющих первичную диагностику патологии.
Биопсии или пункции обычно подвергают самый большой, измененный и последний из увеличившихся лимфоузел, а если таковых несколько, то ориентируются на степень информативности — надключичный, шейный, лимфоузел подмышкой, и только потом — паховый.
Противопоказаниями к биопсии лимфоузла считаются:
- Случаи, когда процедура не изменит диагноза и назначенного лечения;
- Деформации и врожденные аномалии развития шейного отдела позвоночника (противопоказана биопсия шейного лимфоузла);
- Серьезные нарушения со стороны свертывания крови (независимо от места предполагаемой биопсии);
- Местные кожные воспалительные и гнойные поражения.
При пункции лимфоузла для диагностики метастатического процесса, уточнения стадии онкозаболевания есть серьезный риск распространения опухоли дальше, поэтому процедура не рекомендована к широкому применению в обычных лечебных учреждениях не онкологического профиля. Препятствием к биопсии может стать беременность и аллергия на анестетики, но в этих случаях вопросы диагностики решаются индивидуально.
Биопсия лимфоузла показывает его клеточный состав, наличие воспаления, опухолевых клеток метастатического происхождения, признаков туберкулезного процесса. Морфологическое исследование дает возможность исключить или подтвердить опухоли лимфоидной ткани — лимфому, лимфогранулематоз, лимфосаркому. При опухолях кроветворной ткани в лимфоузлах может быть обнаружено массивное заселение опухолевыми клетками, что говорит о прогрессировании патологии.
Подготовка к пункции лимфоузла
Подготовка к пункции лимфоузла включает консультации терапевта, онколога, гематолога, проведение общего, биохимического анализа крови, обследований на инфекции и свертываемость крови. Для уточнения локализации очага поражения может быть проведено УЗИ.
Пациент перед процедурой беседует с врачом, которому обязательно рассказывает о наличии аллергии, перенесенных в прошлом введениях анестетиков, женщины указывают на наличие или отсутствие беременности. Врач должен быть оповещен обо всех принимаемых постоянно препаратах, антикоагулянты отменяются не позднее, чем за неделю до пункции или биопсии.
Если открытая биопсия будет проводиться под общим наркозом, то накануне вечером пациент прибывает в клинику с готовыми результатами обследований, с ним беседует анестезиолог, а с вечера полностью исключается прием пищи и воды.
Методика пункции лимфоузлов
В зависимости от техники забора материала для морфологического анализа, выделяют:
- Пункционную толстоигольную биопсию;
- Тонкоигольную биопсию;
- Открытый забор ткани посредством хирургической операции.
Биопсия лимфоузла на шее часто проводится в два этапа: сначала пункция с помощью иглы, а затем — открытая операция. Пункция может оказаться достаточной, но если результат цитологического анализа неопределенный, ориентировочный, сомнительный, то показана открытая биопсия в условиях местного обезболивания.
Пункция лимфоузла
Берут пункцию лимфоузла любой локализации в процедурном кабинете амбулаторно или в стационаре, пациента укладывают на спину, а под обследуемую часть тела кладут подушку или валик. Анестезия при проколе не показана не столько по причине малой болезненности процедуры, сколько из-за негативного влияния анестетиков, в частности, новокаина, на клетки. Длится процедура около 15 минут.
При пункции нужно использовать стерильный шприц на 20 мл и острые иглы с просветом до полутора миллиметров. Важно, чтобы инструменты были сухими, поскольку влага вызовет набухание и деструкцию клеток пунктата. Для пункции выбирается узел умеренной плотности, желательно, без явных деструктивных изменений, так как некротические массы мешают правильному цитологическому анализу.
Зону пункции обрабатывают раствором антисептика, затем захватывают левой рукой нужный лимфоузел и вводят в него иглу. Когда игла попала в измененную ткань, делают несколько интенсивных насасывающих движений поршнем шприца, при этом меняя расположение иглы после аспирации материала для получения клеточного состава из разных зон узла.
Когда необходимое количество ткани набрано, шприц отсоединяют, а затем вынимают иглу. Небольшое кровотечение из места прокола прекращают надавливанием на него стерильной салфеткой, затем область заклеивают пластырем. Пункция лимфоузла проводится в надключичных областях, под нижней челюстью и в паху.
Подлежащий анализу материал помещают на чистое и сухое стекло, равномерно распределяя его тонким слоем. Полученные цитологические препараты высушивают, аккуратно маркируют, а в направлении на цитологический анализ указывают паспортные данные пациента и предварительный диагноз. Результаты пункции можно получить в ближайшие несколько дней после процедуры, в зависимости от загруженности лаборатории.
Видео: пункция с боковой поверхности шеи
Биопсия лимфоузла
Пункционную биопсию в целях последующего гистологического исследования материала проводят с помощью толстой иглы и под местным обезболиванием. Методика аналогична таковой при тонкоигольной пункции.
Набор инструментов, который нужен для открытой биопсии лимфоузла на шее, подмышкой или в паху, включает скальпель, зажимы, шовный материал, коагулятор и др. Чаще всего больного располагают в положении лежа на спине, а под плечи или таз подкладывают небольшую подушку. Операция занимает не более часа.
Выбрав лимфоузел на шее, который будет подвергнут вмешательству, голову пациента поворачивают в противоположную сторону. При пункции узлов подмышкой поднимают и отводят руку, паховых — разворачивают и выпрямляют ногу.
биопсия пахового лимфоузла
Лимфоузел, подлежащий биопсии, фиксируют пальцами, над ним производят кожный разрез до 6 см в длину, рассекают подкожный жир, отодвигают мышечные пучки, сосуды и крупные нервные стволы. При биопсии шейного лимфоузла разрез идет вдоль ключицы и выше нее на 2 см, при этом очень важно не повредить наружную яремную вену.
Перед удалением одного или нескольких лимфоузлов при биопсии нужно перевязать и кровеносные, и лимфатические сосуды, чтобы исключить риск распространения опухоли и истечение лимфы в послеоперационном периоде. Удалив узлы, хирург убеждается в отсутствии кровотечения и ушивает рану. При биопсии шейного, пахового лимфоузла, поднижнечелюстных образований может быть оставлен резиновый дренаж в ране, который через 1-2 дня будет удален. Кожные швы снимают по прошествии 5-7 дней.
Для увеличение диагностической ценности морфологического исследования проводят пункцию лимфоузлов под контролем УЗИ, при этом отыскивая узлы без массивных некротических изменений, содержащие жидкостные полости и гомогенные очаги возможной опухоли.
Результаты биопсии лимфоузла пациент может получить не ранее, чем через неделю, а то и больше после операции. Это связано с необходимостью длительной обработки материала для получения микроскопического препарата. В ряде случаев требуются дополнительные окраски, иммуногистохимическое исследование на маркеры опухолей, что еще больше продлевает время ожидания диагноза.
Последствия и значение пункции и биопсии лимфоузла
Пункция с помощью тонкой иглы считается безопасной процедурой, которая очень редко дает осложнения. Биопсия может быть опасна некоторыми последствиями, ведь это операция, которая сопровождается разрезами тканей, однако и их частота невелика, поэтому бояться пункции и биопсии не нужно.
Серьезные осложнения могут быть вызваны поспешными и грубыми манипуляциями в ране. Так, при биопсии лимфоузла на шее можно повредить диафрагмальный нерв, грудной лимфатический проток, крупные вены, плевральный листок. Повреждение подключичной вены чревато массивным кровотечением и воздушной эмболией. При нарушении правил асептики возможно местное воспаление и гнойный процесс, который подлежит консервативному или хирургическому лечению.
Последствия от пункции лимфоузла зависят от аккуратности хирурга и соблюдения им техники манипуляции, общего состояния пациента, четко определенных показаний. Риск распространения опухоли при доказанном метастатическом поражении часто заставляет отказаться от исследования путем тонкоигольной пункции, но в то же время можно провести биопсию с полным удалением лимфатических коллекторов.
Если в месте прокола или разреза кожа покраснела, возник отек, гематома, боль, повысилась температура тела, а из раны выделяется мутное содержимое, то нужно срочно обращаться к врачу для исключения и лечения возможных послеоперационных осложнений.
В абсолютном большинстве случаев пункция или открытая биопсия лимфоузла переносятся хорошо. Пациент в день пункции может отправиться домой. После открытой биопсии он остается в больнице на несколько дней, врач порекомендует отказаться от водных процедур до снятия швов с разреза. Не следует также посещать бассейн и спортзал в течение по крайней мере недели. Место прокола не требует последующей обработки, а наложенные швы смазывают ежедневно антисептиками и меняют повязку на чистую.
Биопсия и пункция — важные диагностические процедуры, которых не стоит бояться, но лучше доверить свое здоровье грамотному специалисту, заранее поинтересовавшись опытом и квалификацией хирурга, репутацией отделения или клиники. Назначение подобных процедур совершенно не означает, что в заключении обнаружится рак или другое страшное заболевание, поэтому на исследование нужно идти спокойно и с чувством уверенности в благоприятном исходе.