Солярий и увеличенный лимфоузел
Лимфоузел — это элемент защитной цепочки организма, он является барьером на пути любой внедренной инфекции. На ее попадание в организм лимфоузел отвечает увеличением. Всегда ли этого увеличения надо опасаться? Врач-онкодерматолог, маммолог высшей категории Василий Зайцев отвечает на популярные вопросы.
Василий ЗайцевКандидат медицинских наук, врач-онколог высшей категории медицинского центра «Блоссом Клиник»
— Лимфоузел — это периферический орган лимфатической системы, упругое, мягкое, почковидное образование, имеющее розоватый оттенок и размер 0,5−50 мм. Орган является частью периферической иммунной системы, при этом разные лимфоузлы на теле человека отвечают за определенный участок организма.
Каждый лимфоузел выполняет функцию биологического фильтра, через него протекает лимфа, поступающая от органов и частей тела. В свою очередь, лимфа — одна из разновидностей соединительной ткани. Она принимает участие в формировании иммунитета, защищает человека от опасных инфекционных возбудителей, переносит многие питательные вещества, забирает из тканей погибшие эритроциты и микробы, а затем выводит их из организма человека.
Почему увеличиваются лимфоузлы?
— Воспаление лимфоузла называют лимфаденитом. К нему может приводить обострение хронических воспалительных заболеваний и их острые проявления (тонзиллит, трахеит, бронхит), внедрение вирусов (ОРВИ, ВИЧ), попадание опухолевых клеток при злокачественных заболеваниях. На уменьшение размера лимфоузлов влияют несколько факторов, основные — иммунитет человека и агрессивность микроба, вируса (оценивать динамику в среднем можно через 2−3 недели). При достаточной иммунной защите и при корректно подобранном лечении, например, при тонзиллите они станут меньше через 3−5 дней, а при туберкулезе динамика будет видна лишь через 3−4 недели.
Фото: Unsplash.com
Часто и неслучайно увеличенные лимфоузлы связывают с онкологическими заболеваниями: во время развития злокачественных патологий именно в них задерживаются раковые клетки, которые оседают в лимфоидной ткани, формируя метастазы. Однако это не значит, что любое увеличение лимфоузла равно онкологическому заболеванию: причину должен определить участковый врач, при необходимости с помощью консультации профильных специалистов.
Когда при увеличении лимфоузлов надо бить тревогу?
— Если увеличение лимфоузлов сопровождается повышением температуры тела, необходимо обращаться к участковому врачу. Врач на приеме часто исследует доступные для осмотра группы лимфоузлов, так как при воспалительных заболеваниях отмечается их болезненность. При воспалении лимфоузла во время прогрессирования инфекционного процесса могут возникать следующие патологические признаки:
- покраснение, отечность лица и шеи;
- боль при пальпации увеличенного узла;
- выраженный озноб;
- слабость, признаки интоксикации, ломота в мышцах, головная боль, снижение работоспособности;
- повышение температуры тела.
При сниженном иммунитете и неэффективности проводимой терапии порой может развиваться опасное для больного осложнение — флегмона, которая может закончиться сепсисом.
Кроме того, пристального внимания требуют так называемые немые лимфоузлы, появившиеся без температурной реакции, безболезненные, плотные, чаще связанные с окружающими тканями и имеющие стойкую тенденцию к увеличению. Они зачастую причиняют дискомфорт (например, в подмышечной области) или приводят к отеку конечности. В таких ситуациях необходимо обращаться к участковому врачу, который после осмотра назначит общий анализ крови, флюорографию грудной клетки, осмотр хирурга для решения вопроса о пункции лимфоузла или направит к онкологу или фтизиатру.
Чего нельзя делать при воспалении лимфоузла?
— Всего три пункта: заниматься самолечением, прогревать увеличенные лимфоузлы, прикладывать лед к месту отека. Задача человека — самообследование доступных групп лимфоузлов (шейных, подмышечных, паховых, подключичных и надключичных) и своевременное обращение к врачу.
Источник
анонимно, Женщина, 25 лет
Здравствуйте. Я 18 ноября 2016 года лазером удалила родинку на левой лопаточной области. Гистология не была сделана. 7 декабря я сделал повторное иссечение с последующей гистологией в областной онкологии. Результат гистологии: в дерме очаги фиброза, пролиферация фибробластов, очаговоя лимфоцитарная инфильтрация. 28 декабря я пошла на УЗИ лимфоузлов. Результат: слева в подчелюстной области лоцируются лимфоузлы 11,6х6,4мм, справа 2 лимфоузла, размерами 7,1х5,1мм и 6,3х4,6мм, слева в подмышечной области лимфоузел 10,4х6,3мм, в паховой области слева 2 лимфоузла размерами 7,2х6,6мм и 4,6Х3,4мм. На всякий случай прикладываю фото(первые 4 фото с цифрой 1). 27 января этого года я пошла на повторное УЗИ. Результаты: поднижнечелюстные единичные, овальные, структура не изменена, дифференциация не нарушена, правый 0,5-0,8мм(длина), левый 11х7мм(единичный); шейные лимфузлы единичные, овальные, структура не изменена, дифференциация не нарушена, правый 0,5-0,8мм(длина), левый 0,6-0,7мм(длина); подмышечные лимфоузлы единичные, овальные, структура не изменена, правый не лоцируется, левый иммет нечеткую дифференциацию(!!!) и размер 11х6,5мм(единичный); паховые лимфоузлы единичные, овальные, структура не изменена, дифференциация не нарушена, правый max 12х6мм, 14,6 мм, левый max 17х10мм. Заключение: реактивные изменения подмышечных лимфоузлов слева с нарушением дифференциации(единичный) и диффузное увеличение паховых лимфоузлов справа без нарушения структуры(следующие 4 фото, с цифрой 2).Меня волнует изменение в подмышечном левом лимфоузле, т.к. у него нарушена структура и именно на той стороне была родинка. Несколько вопросов:
1. О чем может говорить такое изменение? Прошло чуть больше месяца, на первом УЗИ мне ничего не говорили про структуру, только озвучили размеры.
2. Что предпринять(каких-либо другие недомоганий не испытываю)? 2. Из-за чего может быть нарушена структура лимфоузла(была травма подмышечной области, может ли это быть связано)? 3. Могут ли паховые лимфоузлы увеличены из-за того, что я неудачно упала и сейчас над стопами с обеих сторон спереди большие шышки и синяки?
4. Может ли быть гистология ошибочной, т.к. самой родинки уже не было, могли ли они что-то пропустить?
5. По всему тему на протяжении месяца начали появляться маленькие точки округлой формы, цветом от коричневого до черного, диаметром в районе 1мм. Некоторые имеют смазанную форму(следующие 5 фото, под цифрой 3). P.S. Я очень сильно сгорела на солнце 1,5 года назад,кожа слезала в несколько слоев, была температура 39 несколько дней. Имею темные волосы, карие глаза, в роду ни у кого онкологии не было, отец весь усыпан родинками.
Заранее спасибо за ответы!
Здравствуйте! По заключению УЗИ нет ни одного увеличенного лимфатического узла, который по короткой оси (меньший размер) превышал бы 10мм. Врачи УЗ-диагностики иногда сгущают на ровном месте.
1) Не вижу принципиальных изменений по данным двух УЗ-исследований.
2) Предпринимать ничего не нужно, в настоящий момент ничего больше, чем повторное иссечение с гистологией не требуется, т.к. никаких данных за злокачественность удалённой родинки нет.
2) Нечеткая дифференциация лимфоузла при отсутствии его увеличения нельзя трактовать как метастазирование.
3) Да, вполне. Лимфоузлы могут реагировать увеличением даже на незначительное воспаление
4) Очень сомневаюсь, чтобы в онкологическом учреждении морфологи перепутали меланому и фиброз дермы.
5) В появлении новых пигментных невусов нет ничего страшного. Скорее всего, Вам просто кажется, что они стали появляться в течение последнего месяца, т.к. с тех пор, как удалили родинку стали более пристально себя рассматривать. Возможно, раньше Вы просто не обращали на них внимания. На фото – обыкновенные пигментные невусы, с ними всё хорошо.
Если будут ещё вопросы, пожалуйста, спрашивайте.
анонимно
Здравствуйте. Спасибо за исчерпывающие ответы, мне стало спокойнее. Меня волнует вот еще какой вопрос, насколько опасно единичное получение сильного солнечного ожога. В интернете куча противоречивой информации, не понятно, чему верить. Так же в моем городе нет врачей Вашей специальности, хотела бы получить ответы на скопившиеся вопросы от Вас.
В общем, такая история, летом 2015 года я в первый день отпуска в Сочи провела на пляже время примерно с 11 до 18 часов, преимущественно в воде. За всю жизнь я ни разу не сгорала, максимум пару раз чуть-чуть шелушился нос, по-этому я и не подумала о последствиях, ведь я уже находилась на пляже в такие часы. Придя в номер, почувствовала сильное жжение по всему телу, оно стало очень красным и горячим, меня знобило. Первым делом я постояла под прохладным душем, потом до ночи прикладывала смоченные в прохладной воде полотенца, приняла Нурофен для снятия боли и брызгала очень часто спреем Пантенол. Ночью поднялась температура. К утру стало легче, температуры не было. Я пару дней пила Нурофен, брызгала Пантенолом по 5-7 раз в день, все это время был постельный режим в номере с кондиционером и обильное питье. Дней через 5 стало лучше, я вышла на солнце и почувствовала опять жжение в плечах, ушла в тень и там набрызгалась опять Пантенолом. Все прошло дней за 10, день на 7 начали сильно отекать ноги к вечеру. Сильнее всего пострадало лицо, шея, плечи и спина до уровня бюстгальтера. Кожа на лице слезла 2 раза, плечи и спина были покрыты большими и маленькими волдырями с жидкостью, кожа на плечах слезала толстым слоем с липкой поверхностью под ним, я боялась, что останутся шрамы. В итоге сейчас все лицо усыпано маленькими коричневыми пятнышками, шея и область груди тоже. Кое-где появились маленькие родинки, плечи усыпаны пигментными пятнышками и парой новых маленьких родинок. Кое-где проступили капилляры. В общем, кошмар. Теперь вопросы:
1. Могла ли я по своей неосмотрительности подписать себе приговор в виде онкологии одним таким неудачным отпуском?
2. Насколько высока степень риска приобрести онкологию в моем случае после солнечного ожога?
3. К какому фенотипу я отношусь(карие глаза, темно-русые волосы, кожа не очень хорошо загорает, в особенности ноги, после загара кожа сначала слегка краснеет, потом сразу приобретает коричневый оттенок)?
4. Хирург, который делал мне повторное иссечение, сказал, что у меня очень толстая кожа, сломал об меня иголку, пока накладывал швы, можно ли это рассматривать как дополнительную защиту от онкологии или толщина кожи не имеет значения?
5. В солярии была пару раз за жизнь, один раз неудачно, кожа слегка покраснела. В интернете прочитала, что даже единичный поход в солярий на 50% увеличивает риск развития онкологии в будущем. Так ли это?
6. Я читала Вашу статью по поводу риска приобрести меланому для среднестатистического россиянина и немного недопоняла, там Вы говорили, что риск умереть от сердечных проблем в 300 раз выше, от смерти в ДТП тоже высокий и последним шел пункт, что в 3 раза больше шансов сойти с ума в России, чем заработать себе меланому. Но не смотря на это рак кожи – это первый пункт в списке онкологий, от которых умирают большее количество людей. Можете предоставить статистику по видам рака кожи в %?
7. Какие группы людей больше подвержены риску, если не брать во внимание фенотипы(болезни, наследственность, принимаемый лекарства)?
8. У меня есть пара родинок на волосистой части головы, одна выпукла, телесного цвета, плотная, из нее растут волосы, похожа на цветную капусту и 2 плоские, слегка выступающие над кожей. Если они себя никак не проявляют, нужно ли ух удалять, т.к.они находятся в достаточно травмоопасном месте?
9. Как часто Вы мне посоветуете ходить на осмотры к дерматологу, чтобы ничего не пропустить?
10. Какие меры безопасности мне теперь соблюдать, чтобы максимально уберечь себя от рака кожи?
11. И последнее, посмотрите пожалуйста пару фото моих родинок. На первом фото родинка расположена на плече, как раз в месте наибольшего солнечного воздействия, она имеет странный вид. По описанию подходит под диспластический невус. Так ли это? На 2 фото тоже что-то непонятное. На 3 фото родинка в виде черной точки ровной формы, таких у меня много на ногах. 4 фото родинки на животе, контур у нее не ровный и в центре черные скопления. У меня практически во всех больших родинках в центре черные точки. Все родинки не более 5 мм.
Здравствуйте!
1 и 2) Да, действительно, даже однократные солнечные ожоги до волдырей увеличивают риск развития меланомы. Однако на сколько процентов в каждом конкретном случае – нельзя сказать. Прочитайте, пожалуйста, мою статью о защите от солнечных лучей и следуйте её рекомендациям: https://beinusov.ru/info/zagorat-opasno-dlya-zhizni-pravda-i-vymysel/ Большего чем написано в ней не могу Вам предложить для защиты от солнечного света.
3) Фототип у Вас, скорее всего, 2-3.
4) Толщина кожи не имеет значения
5) В статье, ссылку на которую я привёл выше, во второй части, есть про солярии. Большего, чем написано в статье на эту тему подсказать не могу.
6) Не нужно смешивать понятия “рак кожи” и “меланома”. Да, рак кожи (базальноклеточный и плоскоклеточный) – очень частые заболевания, особенно базально-клеточный. Базалиома, возможно, один из самых частых видов рака у человека, вообще. Некоторые страны не учитывают этот вид опухолей (базалиому) как рак. Прогноз при них очень благоприятный и в моей практике не было ни одного человека, который умер бы от одного из этих заболеваний.
При меланоме кожи прогноз прямо зависит от стадии. При стадиях 0, 1- прогноз благоприятный, при 2 стадии – сомнительный. При 3 и 4 – плохой прогноз.
7) Наиболее доказанные факторы риска при меланоме в порядке убывания актуальности:
– Работа под открытым солнцем
– Солнечные ожоги до волдырей
– Контакт с химическими и физическими канцерогенами (продукты переработки нефти)
– Светлый фенотип (I фототип) кожи
– Иммунодефицит
– Меланома у родственников
– Гормональная терапия (глюкокортикоиды)
– Меланоз Дюбрейля, пигментная ксеродерма
– Механическя травматизация невусов
– Диспластические невусы
– Невусы размером более 1,5см
– Более 50 невусов на коже
– Женщины в период беременности и лактации
8) Травмоопасность места расположения родинки не является показанием к биопсии. Таким показанием является !неоднократная! травматизация родинки до крови.
9) Ходить лучше не к дерматологу, а к дерматоонкологу, или просто к онкологу. Делать это чаще чем раз в полгода не вижу смысла.
10) Следуйте рекомендациям статьи из п. 1) и не попадайте в группы риска из п. 7).
11) Нет, родинка на фото 1 не очень похожа на диспластический невус. Узнать точный диагноз можно только после гистологического исследования. По остальным родинкам ничего не могу сказать, кроме того, что, скорее всего, с ними всё хорошо, но более точно должен сказать онколог на очном осмотре.
Консультация врача онколога на тему «Лимфоузлы» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Ответ опубликован 1 февраля 2017 г.
Источник
Обзор
Увеличенные лимфоузлы можно прощупать под кожей в виде шишек или горошин, что нередко бывает при простуде. Однако есть и другие причины, приводящие к увеличению лимфоузлов. Некоторые из них требуют обязательного обращения к врачу.
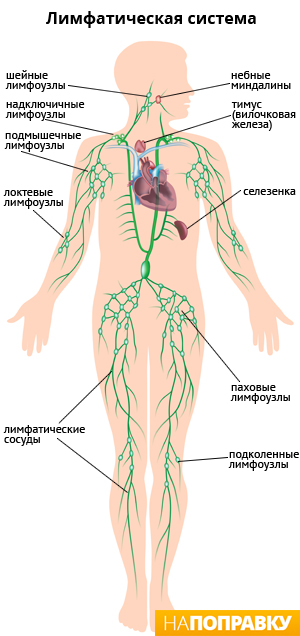
Лимфоузлы являются частью иммунной системы и содержат лейкоциты — защитные клетки организма. Узлы расположены группами по нескольку десятков, реже — одиночно и соединены между собой лимфатическими сосудами. Обычно лимфоузлы прощупываются под подбородком или на шее, в подмышках или паху, в локтевых или подколенных сгибах — в этих местах они располагаются неглубоко под кожей. Основные скопления лимфоузлов, доступных для самообследования вы можете рассмотреть на рисунке.

Через лимфатические узлы, как через фильтр, проходит межтканевая жидкость, оттекающая от внутренних органов и кожи. Лимфоузлы задерживают и обезвреживают возбудителей инфекций (бактерии, вирусы, грибы и простейших), чужеродные частицы, попавшие в организм, а также поврежденные клетки (в том числе, раковые).
Нормальные размеры лимфатических узлов могут сильно разниться в зависимости от их расположения в организме, возраста человека, состояния иммунитета, количества перенесенных заболеваний, рода занятий и индивидуальных особенностей. Например, лимфатические узлы на шее или под нижней челюстью можно прощупать практически всегда. А узлы, находящиеся в локтевом сгибе или подколенной ямке обычно столь малы, что найти их сложно.
Во время инфекционного заражения или болезни лимфоузлы могут увеличиваться на несколько сантиметров и более. Медицинское название этого явления — лимфаденопатия. При быстром увеличении размеров возникает болезненность при прощупывании лимфоузла. В большинстве случаев эти симптомы не опасны и проходят в течение нескольких дней, но иногда требуют лечения.
Тревожными признаками, которые всегда должны настораживать, являются следующие изменения лимфоузлов:
- узел остается увеличенным в течение
нескольких недель; - увеличение лимфоузлов только с одной
стороны; - увеличение нескольких групп лимфатических
узлов сразу (например, шейных и паховых); - лимфаденопатия — единственный симптом,
никаких других признаков болезни нет; - узел теряет эластичность и становится твердым на ощупь;
- кажется, что узел спаян с окружающими тканями,
невозможно точно определить его границы; - трудно сдвинуть кожу над лимфоузлом;
- кожа над узлом меняет цвет, становится горячей, появляется язва.
В этих случаях обязательно обратитесь к терапевту.
Увеличение лимфоузлов у детей и взрослых при различных заболеваниях
Резкая болезненность и увеличение размеров одного лимфоузла обычно является признаком его воспаления — лимфаденита. Причиной лимфаденита являются бактерии, попавшие в лимфатический узел. Такое бывает, например, при попытке выдавливать угри (акне), гнойнички на коже и др. Чаще лимфаденит проходит в течение нескольких дней самостоятельно, но иногда развиваются опасные осложнения: нагноение узла, попадание инфекции в кровь и распространение её по организму. Поэтому при выраженной болезненности лимфатического узла, увеличении его размеров и общем недомогании желательно обратиться к терапевту.
Самая распространенная причина увеличения группы лимфатических узлов в одной части тела — местная инфекция. Например:
- Увеличение лимфатических узлов около ушей, на шее, под нижней челюстью часто бывает при простуде, гриппе, наружном или среднем отите, ангине, синусите.
- Увеличение лимфоузлов подмышкой может свидетельствовать о раны или послеоперационного шва на руке. Лимфаденопатия подмышкой у кормящей женщины с симптомами застоя молока может говорить о развитии мастита.
- Лимфоузлы в паху принимают лимфатическую жидкость от половых органов, нижних конечностей и следят за порядком в этих областях, поэтому увеличиваются при половых инфекциях.
Как правило, увеличение лимфатических узлов во всех этих случаях не является основной жалобой, так как более яркими симптомами оказываются: повышение температуры, боль, выраженное общее недомогание. Если вылечить основное заболевание, лимфатические узлы уменьшатся до привычных размеров.
Редкой, но очень опасной причиной увеличение отдельных лимфатических узлов является рак. Например,при злокачественных опухолях органов живота часто встречается увеличение надключичных лимфоузлов. Причина в том, что именно лимфоузлы принимают на себя первый удар при распаде опухоли и развитии метастазов. Первые раковые клетки оседают в ближайших к опухоли лимфатических узлах, делая их твердыми, как камень. Узлы, пораженные метастазами, обычно увеличиваются только с одной стороны тела. При обнаружении у себя твердого безболезненного образования под кожей, спаянного с окружающими тканями, обратитесь к онкологу.
Немного реже встречается генерализованная или общая лимфаденопатия, когда увеличивается несколько или все группы лимфоузлов в организме. Такое бывает при:
- Кори, краснухе, аденовирусной инфекции, инфекционном мононуклеозе, ВИЧ-инфекции, гепатите В и гепатите С и некоторых других вирусных заболеваниях.
- Хламидиозе, бруцеллезе, токсоплазмозе, лептоспирозе, геморрагической лихорадке, энцефалите, боррелиозе и других бактериальных или паразитарных инфекциях. Многими из них можно заразиться за границей, при употреблении плохо обработанного мяса диких животных или если укусил клещ.
- Ревматоидном артрите, волчанке и других аутоиммунных болезных — заболеваниях, когда грубо нарушается работа иммунной системы и организм отторгает собственные клетки и ткани.
- Лейкозах и лимфомах – злокачественных заболеваниях крови и лимфатической системы. Остальные симптомы могут быть неспецифическими и проявляться незначительно: усталость, слабость, потеря аппетита и веса, быстрая утомляемость, частые простуды. В этом случае обратитесь к гематологу.
В этих случаях одновременное увеличение лимфатических узлов в разных частях тела нередко становится первым симптомом и главным критерием серьезного заболевания. Поэтому генерализованная лимфаденопатия является поводом для обязательного обращения к врачу.
Относительно безобидной причиной генерализованной лимфаденопатии иногда становится прием лекарственных препаратов (некоторых видов антибиотиков, лекарств от давления, подагры и др.). Увеличение лимфоузлов у детей может быть связано с аллергической реакцией, врожденной слабостью иммунной системы — иммунодефицитом, реакцией на прививку.
К какому врачу обратиться при лимфаденопатии?
Для диагностики и лечения лимфаденопатии вам может понадобиться помощь нескольких специалистов, найти которых легко с помощью сервиса НаПоправку:
- терапевт / педиатр (для детей);
- инфекционист – при подозрении на серьезную общую инфекцию;
- онколог – чтобы исключить злокачественное образование.
Определиться с выбором подходящего специалиста вам поможет раздел «Кто это лечит». Если есть сомнения, обратитесь к терапевту. Он проведет первичную диагностику и направит вас на консультацию к врачу нужного профиля.Стандартная диагностика лимфаденопатии складывается обычно из анализов крови, а также исследования лимфатических узлов с помощью ультразвука, МРТ или КТ. В некоторых случаях может потребоваться биопсия узла — пункция с помощью толстой иглы и забор содержимого лимфоузла на анализ.
Источник