Сколько может вытекать лимфа после операции
Лимфорея – это состояние, при котором лимфа вытекает на поверхность тела или в его полости. Развивается при ранениях крупных лимфатических протоков, операциях в зонах, богатых лимфатическими сосудами, спонтанном разрыве измененных сосудов на фоне ряда заболеваний. При наружных повреждениях выделяется прозрачная, затем мутная жидкость. При внутреннем истечении лимфы возникает воспалительный процесс. Лимфорея диагностируется с учетом анамнеза, данных осмотра, рентгенографии, лимфографии, плевральной пункции, лапароцентеза и других исследований. Лечение – тампонада или перевязка сосуда, инфузионная терапия.
Общие сведения
Лимфорея (lympha – влага, rhoe – течение), или лимфоррагия – достаточно редкое патологическое состояние. Может иметь травматическую или нетравматическую природу. Травматическая форма лимфореи чаще диагностируется у людей молодого и среднего возраста. Нетравматический вариант патологии выявляется преимущественно у пациентов средней и старшей возрастных групп. Незначительные потери лимфы не представляют опасности для организма. При массивной однократной лимфоррагии или хроническом истечении развивается истощение, возможен летальный исход.
Лимфорея
Причины лимфореи
Лимфоррагия является полиэтиологическим состоянием, возникает при травмах, операциях, некоторых заболеваниях. Основными причинами патологии считаются:
- открытые и закрытые травмы лимфатических сосудов значительного диаметра, чаще – грудного протока;
- случайное ранение сосудов или манипуляции на таких сосудах при операциях в некоторых анатомических зонах;
- разрыв измененных сосудов при лимфангиэктазиях, сосудистых опухолях, закупорке раковыми эмболами, особенно на фоне лимфостаза и лимфангиита.
Изменения хилезных сосудов с повышением вероятности их разрыва и развитием лимфореи могут наблюдаться как в области конечностей, так и в стенке внутренних органов, например, кишечника или мочевого пузыря. Хроническая недостаточность кровообращения ведет к формированию общей лимфедемы, при которой застой лимфы и поражение сосудов возникают во всех органах и системах.
Патогенез
Лимфатическая система дополняет кровеносную, участвует в обменных процессах, обеспечивает дренажную функцию, выводя из тканей воду и различные соединения. При нарушении целостности лимфатического сосуда организм теряет жидкость, белки, жиры и минералы, что приводит к обезвоживанию, нарушениям метаболического равновесия и истощению.
Классификация
Наряду с истечением хилезной жидкости наружу выделяют следующие варианты лимфореи:
- лимфоцеле – лимфа скапливается в тканях;
- хилоторакс – жидкость выявляется в плевральной полости;
- хилоперикард – лимфа вытекает в полость перикарда;
- хилоперитонеум – жидкость обнаруживается в брюшной полости.
Выделение лимфы с мочой вследствие ее истечения в мочевыводящие пути называется хилурией, просачивание через стенку кишечника приводит к развитию экссудативной энтеропатии.
Симптомы лимфореи
При наличии свежего открытого повреждения с нарушением целостности сосуда наблюдается выделение капель или истечение струйки прозрачной жидкости. При одновременном ранении кровеносных сосудов цвет отделяемого колеблется от слегка розоватого до почти красного. При отсутствии медицинской помощи через несколько дней рана инфицируется, вследствие чего хилезная жидкость становится мутной.
Формирование хилоперикарда сопровождается набуханием шейных вен, расширением границ сердца при перкуссии, ослаблением сердечных тонов при аускультации, возникновением или усилением проявлений сердечной недостаточности. При большом количестве жидкости в полости перикарда возможны гипотония, одышка, повышение венозного давления.
Незначительный хилоторакс протекает бессимптомно. При значительном объеме плеврального выпота отмечается дыхательная недостаточность, проявляющаяся одышкой и цианозом. Скопление менее 1 литра лимфы в области брюшной полости визуально не определяется. При хилоперитонеуме большего объема живот увеличивается, в положении стоя отвисает книзу, в положении лежа распластывается в стороны. В боковых отделах обнаруживается притупление перкуторного звука.
Хилурия проявляется окрашиванием мочи в молочно-белый цвет. При экссудативной энтеропатии наблюдаются стеаторея и хроническая диарея. При длительном выделении лимфы в кишечник определяются симптомы мальабсорбции. Если лимфорея в естественные полости и просвет полых органов развивается при сердечной недостаточности, у пациентов выявляются периферические отеки.
Осложнения
Значительные потери лимфоцитов при лимфорее могут стать причиной вторичного иммунодефицита. Из-за попадания бактерий в наружных ранах развивается инфекционный воспалительный процесс. При накоплении лимфы в естественных полостях (плевральной, брюшной, перикардиальной) нарушается работа внутренних органов, возникает асептическое хилезное воспаление. Массивные однократные или стойкие хронические потери лимфы приводят к кахексии.
Диагностика
В зависимости от причины развития лимфореи диагностикой данной патологии могут заниматься торакальные хирурги, онкологи, кардиологи и другие специалисты. Диагноз наружной лимфоррагии выставляют на основании анамнеза, жалоб и результатов физикального осмотра. При внутренних потерях лимфы необходимы дополнительные исследования. С учетом локализации лимфореи могут быть назначены следующие процедуры:
- Рентгенография. При хилотораксе в нижних отделах грудной клетки обнаруживается горизонтальный уровень жидкости, затемнение гомогенное. При хилоперитонеуме наблюдается высокое стояние и ограничение подвижности диафрагмы.
- УЗИ. Эхокардиография позволяет подтвердить наличие жидкости в перикардиальной полости и примерно определить ее количество. УЗИ плевральной полости предоставляет информацию о наличии и объеме хилоторакса.
- Пункции полостей. Требуются для уточнения характера жидкости. Хилоторакс подтверждают путем плевральной пункции. При хилоперикарде выполняют пункцию сердечной сумки, при хилоперитонеуме проводят лапароцентез.
- Лабораторные исследования. В моче (хилурия) или каловых массах (экссудативная энтеропатия) обнаруживаются следы лимфы.
- Лимфография. Рентгеноконтрастное исследование дает возможность оценить состояние лимфатической системы, выявить блоки, определить уровень повреждения сосуда.
Постановка диагноза наружной лимфореи обычно не представляет затруднений. Лимфоррагию в полости тела необходимо дифференцировать со скоплением других жидкостей. Хилоторакс отличают от гидроторакса, плеврита, гемоторакса. Хилоперитонеум дифференцируют от различных вариантов асцита, хилоперикард – от гемоперикарда и экссудативного перикардита.
Лечение лимфореи
Пациента госпитализируют в стационар по профилю основного заболевания. Тактика лечения определяется локализацией лимфоррагии. Применяются следующие методики:
- Наружная периферическая лимфорея. При незначительном выделении хилезной жидкости накладывают давящую повязку, при недостаточной эффективности данного метода лечения выполняют тампонаду. Прошивание или коагуляция сосуда требуются редко.
- Хилоторакс. Проводят плевральные пункции, при отсутствии результата требуется перевязка грудного протока с использованием торакотомии или торакоскопии.
- Хилоперитонеум. Производят аспирацию лимфы путем лапароцентеза. Неэффективность лечения является показанием к лапаротомическому или лапароскопическому хирургическому вмешательству.
- Хилоперикард. Осуществляют пункции перикарда. При упорном течении необходима торакоскопия или торакотомия для перевязки лимфатического сосуда.
План лечения экссудативной энтеропатии и хилурии определяют с учетом характера и распространенности патологии сосудов. Консервативное лечение всех видов лимфореи предполагает инфузионную терапию с возмещением недостатка жидкости, питательных веществ и микроэлементов. При рецидивирующей лимфорее вследствие блокировки лимфооттока проводят реконструктивные вмешательства.
Прогноз
При незначительных повреждениях и быстрой остановке лимфореи в случае острых состояний прогноз благоприятный. Лимфоррагия, развившаяся на фоне хронических патологий лимфатической системы, труднее поддается лечению, особенно в случае распространенных поражений сосудов. При стойкой массивной лимфорее прогноз серьезный, возможна гибель пациента вследствие истощения и обменных нарушений.
Профилактика
Предупреждение операционных повреждений предусматривает соблюдение техники вмешательств, аспирационное дренирование раны или наложение давящей повязки после удаления регионарных лимфоузлов в ходе онкологических операций. Необходимо своевременное выявление и лечение состояний, которые могут привести к развитию лимфореи.
Источник
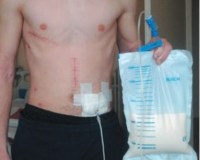
Причины появления жидкости в области послеоперационных швов.
Скопление жидкости в послеоперационных рубцах очень часто появляется после проведения обширных вмешательств. Обычно это операции в области груди и живота. Соответственно чаще всего возникает после кесарева сечения, абдоминопластики и операции на груди. В этой статье мы расскажем, что делать, если мокнет шов после операции.
Почему из шва после операции сочится жидкость?
В медицине эта жидкость называется серомой. В основном она представляет собой жидкость с содержанием белка и лимфоцитов. Многие считают, что это лимфа, или продукт распада крови, то есть плазма. Представляет она собой прозрачную воду без запаха, с желтоватым оттенком. В основном образуется на крупных рубцах, из-за того, что наблюдается обширное поражение капилляров и лимфатических узлов.
Почему из шва после операции сочится жидкость:
- Появляется в области скопления серозной ткани отек, краснота, гипертермия. Соответственно, если рубец после операции красный, отекший, горячий, это означает, что в нем скапливается жидкость. Сама по себе жидкость не является опасной, но может затягивать процесс выздоровления после операции. Нередко швы, из-за скопления большого количества серозной жидкости, повторно разрезают, чистят, чтобы удалить ее.
- Соответственно во многих клиниках, после обширных вмешательств в области швов, оставляют трубки, то есть дренажи, которые позволяют выходить скопившейся жидкости. Это позволяет избежать отека, красноты, и осложнений после оперативных вмешательств. Обычно эта жидкость скапливается через 3 дня после операции.
- То есть, если шов очень большой, проводилось обширное вмешательство, то на третий день можно заметить отек, и гипертермию шва. Это не означает, что в обязательном порядке будет осложнение. Жидкость обычно уходит через 14-21 день после операции.
- То есть, через три недели после вмешательства, не должно быть отека и влаги в области шва. Соответственно, если шов мокнет, необходимо прибегать к мерам, которые препятствуют к проникновению инфекции в рану.
Шов
Из шва сочится тягучая жидкость, что делать?
Профилактикой серомы, скопления жидкости, является прием антибиотиков, нестероидных противовоспалительных препаратов, а также соответствующая антисептическая обработка раны. Ведь часто именно из-за попадания инфекции может образовываться серома.
Из шва сочится тягучая жидкость, что делать:
- Ученые доказали, что после распада гноя и крови, обязательно образуется серома. Что делать, чтобы избежать скопления жидкости в области шва? Прежде всего хирург оценивает степень поражения, много зависит от компетентности доктора.
- Чем чище швы, лучше зашита рана, тем меньше вероятность возникновения жидкости. То есть слишком большие промежутки между швами могут провоцировать скопление жидкости.
- Также необходимо уделять много внимания обработке раны после зашивания. Обязательно рана должна быть замазана зеленкой, и обработана специальными антисептиками.
Аккуратный шов
Шов после кесарева, сочится жидкость: причины
Но не все зависит от хирургов, значение имеет состояние здоровья пациента. Именно поэтому, перед проведением оперативного вмешательства, назначают ряд исследований и анализов. Вероятность возникновения серомы повышается в таких случаях.
Шов после кесарева, сочится жидкость, причины:
- Сахарный диабет
- Высокое давление
- Лишний вес
- Плохая свертываемость крови
- Наличие большого количества жировой, подкожной клетчатки
Примерно в 70% случаев осложнения возникают у людей с лишним весом. Если количество и толщина жировой ткани составляет более 5 см, скорее всего, в области разреза произойдет образование серомы, и выделения большого количества жидкости. Именно поэтому, в некоторых случаях, пациентам перед проведением оперативного вмешательства рекомендует похудеть, назначают диету, или же проводят липосакцию в экстренных случаях. Если у человека высокое давление, также рекомендован прием препаратов, снижающих кровяное давление.
Почему из шва сочится жидкость с кровью?
Хирурги считают, что высокая степень поражения кровеносных и лимфатических сосудов приводит к образованию серомы. Именно поэтому необходимо постараться, чтобы площадь вмешательства была, как можно меньшей. Именно с этой целью сейчас практикуют много операций на брюшной полости методом лапароскопии.
Такое вмешательство делает реабилитацию быстрой, и уменьшает срок нахождения пациента в больнице. Но бывают случаи, когда выполнить операцию методом лапароскопии невозможно. Это происходит в экстренных случаях, когда наблюдается разрыв аппендицита, селезенки, травматизация или кесарево сечение.
Почему из шва сочится жидкость с кровью:
- Часто серозная жидкость появляется в случае кесарева сечения ил абдоминопластики живота. В таком случае шов обычно очень большой, что провоцирует возникновение и скопление жидкости в области разреза.
- Если вовремя не откачивать жидкость, то появляется свищ, через который она выходит. Очень часто такая ткань становится причиной нагноения, это отличная среда для развития инфекции. Сама по себе серозная жидкость не содержит инфекции, но шов является входными воротами для патогенных микроорганизмов. Соответственно неправильный уход за послеоперационным швом часто становится причиной развития нагноения и сепсиса.
- Если мокнущая рана не проходит в течение 20 дней, необходимо обращаться к доктору для хирургического лечения, или вакуум-экстракция жидкости. Обычно она удаляется шприцом под давлением, что позволяет за один раз откачать примерно 600 мл жидкости. Обычно манипуляцию проводят через 3 дня до тех пор, пока вся серозная жидкость не перестанет выделяться.
Шов после операции
Мокнет шов после операции, чем лечить?
Доктора рекомендуют правильно ухаживать за послеоперационным швом. Многие игнорируют советы с приобретением компрессионного белья, бюстгальтеров и трусов. Этого делать не стоит, ведь белье позволяет не просто уменьшить живот после кесарева сечения, но и препятствует развитию серомы. Необходимо надавливание на область шва, чтобы препятствовать скоплению жидкости.
Мокнет шов после операции, чем лечить?
- Очень часто советуют шов после кесарева сечения проветривать. Не стоит закрывать его большим количеством повязок, и тем более заклеивать лейкопластырем. Подобные манипуляции провоцируют возникновение эффекта сауны, в результате которого шов потеет, возможно занесение вторичной инфекции.
- Поэтому в перерывах между ноской компрессионного белья, рекомендуется ходить без одежды, или хотя бы с поднятой футболкой, чтобы шов высыхал, проветриваться. Кроме того, рекомендуют два раза в день мыть рану с хозяйственным мылом. Это средство хорошо подсушивает кожу, обеззараживает ее. Рекомендовано проводить антисептическую обработку при помощи перекиси водорода или обычного спирта.
- Некоторые специалисты советуют мазь Солкосерил или Бепантен. Но Бепантен на жирной основе, поэтому также может провоцировать инфекцию, это важно, если на улице и без того очень жарко. Стоит обязательно придерживаться рекомендаций доктора, не поднимать ничего тяжелого.
- Ведь это также может способствовать расхождению шва и его намоканию. Обычно через 2-3 недели шов полностью затягивается, заживает без следов. Рана перестает мокнуть. Часто на поверхности шва могут обнаруживаться одно или два отверстия. Это своеобразные свищи, через которые выходит лишняя жидкость. Ничего страшного в их образовании нет, однако могут появиться келоидные рубцы, разрастание фиброзной ткани. Впоследствии это может стать причиной образования уплотнений.
Абдоминопластика
Если шов после операции мокнет, что делать?
Нередко швы мокнут после проведения операции по увеличению или уменьшению груди, пластики по коррекции формы. Дело в том, что подмышками находятся лимфатические узлы, грудь очень близко к ним расположена. Именно поэтому вся лимфа, которая образуются в этих узлах, направлено в область разреза. В этой области риск развития серомы составляет примерно 15%. Он увеличивается в случае лишнего веса, высокого давления и диабета.
Если шов после операции мокнет, что делать:
- Обратите внимание, что нет повода для беспокойства в том случае, если жидкость желтая, прозрачная, соломенного цвета и не отличается неприятным запахом. Если же в области шва выделяется большое количество крови, жидкость достаточно густая и отличается неприятным запахом, необходимо обязательно обращаться к доктору.
- Возможно, в области шва подсоединилась вторичная инфекция, что чревато накоплением гноя, и возникновением сепсиса. Поэтому лучше лишний раз сходить к доктору, чем пожертвовать собственным здоровьем.
- Многие мамы, после проведения кесарева сечения, сетуют на то, что не с кем оставить ребенка или малыш находится на грудном вскармливании, постоянно висит на груди. В таком случае рекомендуется сцедить молоко, оставить ребенка с бабушкой или мужем, и отправиться в роддом. В течение 30 дней после родов, роженица имеет право обратиться в роддом, для оценки состояния швов.
Абдоминопластика
Обычно после проведения операции, врач на несколько дней в области рубцов оставляет дренажи, чтобы жидкость вытекала и не скапливалась, не провоцировала отек. Дело в том, что наличие большого количества жидкости может стать причиной деформации тканей, и весь смысл операции сойдет на нет.
ВИДЕО: Мокнет шов после операции
Источник
Расшифровка лекции Татьяны Ивановны Грушиной – доктора медицинских наук, врача-онколога, врача-физиотерапевта высшей категории, автора научных трудов, методических рекомендаций и книг по реабилитации онкологических больных.
Что такое лимфорея?
Лимфорея – свободное истечение лимфы из лимфатических сосудов, возникающее из-за их повреждения, например, во время операции. Лимфа начинает вытекать из открытой раны поврежденной области и может попасть в полость ближайших органов.
По статистике, бывает практически в 100% случаев, поскольку во время операции лимфатические сосуды невозможно перевязать. Они очень маленькие, и жидкость из них будет вытекать всегда. На дальнейшие осложнения влияет длительная и обильная лимфорея.
Почему важно лечить такие ранние послеоперационные осложнения? Они истощают защитные силы организма. Но самое главное (в онкологии) – они отсрочивают начало дополнительного лечения: химиотерапии и лучевой терапии. Если после операции наблюдается длительная и обильная лимфорея, расхождение швов или нагноение швов, дополнительное лечение назначается позже.
Отдельно нужно сказать о позднем послеоперационном осложнении –лимфоцеле. Это скопление остаточной лимфатической жидкости в виде объемных образований, капсул. Ничего страшного в этом нет, но, когда лимфоцеле находится в подмышечной области, оно может давить на сосудисто-нервный пучок. Лимфоцеле остается пожизненно и наблюдается. Если УЗИ показывает наличие лимфоцеле, не нужно волноваться, это не опухоль, а просто жидкость в капсуле.
Осложнения после овариоэкстомии и мастэктомии
Осложнения после этих операций делятся на три группы.
Когнитивно-сосудистые нарушения.
Нервно-психические нарушения (раздражительность, плаксивость, утомляемость).
Обменные нарушения (остеопорозы, истончение слизистой и т.д.).
Овариэктомия – операция по удалению яичников. Альтернатива лекарственного подавления функции яичников.
Мастэктомия – операция по удалению молочной железы.
Осложнения после лучевой терапии
Кроме злокачественных клеток, лучевая терапия воздействует в том числе на быстрорастущие (пролиферирующие) здоровые ткани: слизистую оболочку ЖКТ, кожу, костный мозг. При большом излучении здоровые ткани могут быть поражены (некроз). Из-за этого ограничивается воздействие лучевой терапии – ее доза. Постоянно ведутся исследования на тему того, как увеличить воздействие лучевой терапии на опухоль без вреда для здоровых тканей. Поэтому сейчас при лечении рака молочной железы стала распространяться с хорошими результатами т. н.3D конформная лучевая терапия. Она основана на определении трехмерного объема опухоли и анатомии критических органов. Молочная железа при этом облучается не по плоскости. Есть и другие режимы, например, крупное фракционирование (укрупнение фракций при уменьшении их числа, когда увеличивается доза, но при этом сокращается сам курс).
Осложнения после химиотерапии
Бывают локальными и системными. Локальные – в месте, куда вводится химиотерапевтический препарат, т. е. это осложнения со стороны вен. Системные – по всем органам, но в основном это быстрорастущие клетки (слизистая оболочка ЖКТ, кожа, костный мозг).
Осложнения гормонотерапии
Препаратов гормонотерапии сейчас много и, конечно, все они вызывают какие-то свои побочные эффекты и осложнения. Общие, системные – для всех одинаковы, другие -характерны для конкретной группы препаратов. Например, тамоксифен может вызвать увеличение слизистой матки и тромбофлебит. Другие препараты могут действовать на опорно-двигательный аппарат. В разнообразии препаратов гормонотерапии есть и свои преимущества. Чаще всего лечение начинают с тамоксифена и зитазониума и, если начинаются осложнения, всегда можно перейти на другую группу препаратов.
Важно. Нельзя отказываться от гормонотерапии из-за боязни осложнений. Во-первых, осложнения бывают практически при любом лечении. Во-вторых, гормонотерапия назначается только пациентам с рецептор-положительными опухолями, за счет этого прерывается цепочка взаимодействия между клетками опухоли и женскими половыми гормонами. Тем самым продолжаетсярадикальное лечение (основное понятие в онкологии) рака.
Основные осложнения
1. Отек руки на стороне операции.
Важно. Понятия или диагноза «лимфостаз» не существует. Либо мы говорим отек, либо лимфатический отек (лимфедема), либо лимфовенозный отек (флеболимфедема).
2. Ограничение подвижности в плечевом суставе, лучевые поражения нервных окончаний и легких, посткастрационный синдром (при гормонотерапии).
Отдельной причинойотека руки может быть метастатическое повреждение лимфатических узлов. Поэтому лечить отек руки, выяснять причину этого осложнения необходимо только в государственных специализированных медицинских учреждениях. Поскольку точно должна быть исключена причина – онкология. В частных клиниках не всегда обращают внимание на этот важный момент.
Если рак молочной железы установлен и проведена операция, отек руки может возникнуть вследствие нарушения лимфатического оттока при увеличении артериального давления (физические нагрузки, стресс, нахождение в душном помещении, долгое пребывание в неудобном положении) или нарушения венозного оттока (рубцы или фиброз после лучевой терапии).
Профилактики лимфедемы не существует
В целом ни о какой профилактике лимфедемы говорить нельзя, фактически ее не существует. Естьнесколько правил, которых нужно придерживаться. Нельзя засиживаться. При вынужденном статичном положении тела (на работе, за компьютером) необходимо периодически (желательно каждые 20 минут) вставать, делать плавательные движения руками, нагружать мышцы спины в течение по крайней мере 5 минут. Необходимо также следить за показателями артериального давления. Если есть склонность к гипертонии, не нужно заниматься самолечением и самостоятельно его снижать. В течение 2-3 недель нужно измерять давление утром и вечером, записывать показатели. С этой информацией нужно пойти к терапевту и выработать с ним план лечения, постоянного приема эффективных препаратов.
Важно.
* На отечной руке нельзя измерять давление, брать из нее кровь.
* При склонности к гипертонии нужно следить за количеством потребляемой воды. Есть мнение, что человеку нужно выпивать 1,5-2 литра воды в день. Для пациентов с РМЖ, склонных к гипертонии, – это слишком много.
* Авиаперелеты. Летать можно, если пациент не страдает гипертонией и нет отека руки. При полете длительностью 3-4 часа ничего страшного не случится. Если есть гипертония и большой отек, перед полетом лучше сходить к врачу. Он может рекомендовать прием аспирина, компрессионный рукав, сделать другие назначения. Но все это очень индивидуально.
Рожистое воспаление
Острое инфекционное заболевание, вызванное стрептококком, характеризующееся местным воспалительным процессом кожи и слизистых оболочек, повышением температуры. Может возникнуть только на отечной руке. Для пациентов с раком молочной железы это необязательное осложнение.
Если лимфоотток работает нормально, отека руки не наблюдается, беспокоиться не о чем. Лимфа – единственная жидкость в организме, которая «забирает» мертвые клетки, бактерии. Если появился отек, деятельность лимфы нарушена, появляется опасность рожистого воспаления.
Рожистые воспаления не возникают из-за того, что в лимфе слишком много белка. Это заблуждение ряда врачей.Главная причина развития рожистых воспалений – повреждение кожного покрова отечной руки. Если рука была травмирована (порез, ожег, неудачный маникюр), нужно немедленно обработать рану спиртосодержащими препаратами (не перекисью, а водкой, спиртом, йодом), хотя бы в течение часа. Можно заранее купить и держать дома проспиртованные салфетки. Желательно носить их с собой, положить в сумку, куртку и т. д.
Профилактика рожистого воспаления – по возможности избегать травмирования руки с отеком.
При возникновении острого инфекционного заболевания, вызванного стрептококком, дома необходимо соблюдать санитарно-эпидемиологический режим. Взять больничный, пользоваться только «своей» посудой. Если в семье маленький ребенок, и он болеет ангиной, также необходимо соблюдать осторожность, поскольку возбудитель тот же. Необходимо начатьнемедленную антибиотикотерапию. Она должна быть двухэтапной. Прием препаратов пенициллинового ряда в течение 14 дней. Если есть аллергия на пенициллин, это хуже. Придется использовать большие дозировки и эритромицин. Через две недели после окончания курса необходимо начать бициллиновую профилактику (бициллин-5, инъекция один раз в 21 день в течение минимум года и до трех лет). При несоблюдении этих условий возможно частое повторение рецидива рожистого воспаления.Антибиотики нужно пропить полным курсом, от бициллиновой профилактики не отказываться. Даже если есть кожные проявления.
Болевой синдром и ограничение подвижности руки на стороне операции
Часто ограничение подвижности руки возникает из-за отказа самого пациента от рекомендаций врача – заняться лечебной физкультурой в первый же день после операции. Проблема может заключаться и в том, что во время операции произошла какая-то травма, повреждение нервных окончаний. Кожа и нервы повреждаются всегда, но такие повреждения на функциональный, последующий результат не влияют. Единственное, что может чувствовать пациент в течение 2 лет после операции, онемение в области вмешательства (область подмышки, рука). Это состояние обратимо. Более серьезная ситуация, когда повреждается плечевое сплетение (плексит или плексопатия).
Лечится по показаниям. Оперативным вмешательством – иссекают рубцы, освобождают запаянные в рубцы плечевое сплетение. Операция достаточно сложная. Медикаментозный способ – блокады. Физиотерапия.
Лучевые повреждения легких
Во время облучения на передние отделы легких попадает определенный процент дозы лучевой нагрузки. Клинические проявления – сухой кашель, одышка, крайне редко – лихорадка, кровохарканье. Даже если врач видит на рентгене повреждение легких, у пациента вышеперечисленные симптомы могут не проявляться. Пациентам с диагнозом РМЖ (поскольку дозы лучевой терапии небольшие) повреждения легких ставятся максимум I-II степени.
Лечатся аэрозольтерапией, магнитотерапией, фармакотерапией (лекарственные препараты). За границей считается, что эффективны разжижающие кровь препараты, антибиотики и гормоны. Доказано – эти методы в случае лучевого пульмонита не работают.
Местнораздражающее действие химиотерапии
Флебиты, тромбофлебиты, флебосклероз, флеботромбоз – повреждение оболочки вен. Это нормальная реакция при терапии, она поддается лечению. Но есть и техническая погрешность – экстравазация или прокол вены. В этом случае химиотерапевтический препарат, правда в очень маленькой дозировке, попадает не в вену, а в подкожные ткани. Пациент чувствует это мгновенно (пощипывание, жжение). В такой ситуации нужно немедленно позвать медперсонал. Экстравазация лечится, вид препарата зависит от вида химиотерапии, которая была назначена пациенту.
Для предотвращения прогрессирования рака молочной железы важно:
радикальность противоопухолевого лечения;
регулярные обследования и наблюдение у врача-онколога;
психологический настрой на полное выздоровление;
продолжение трудовой деятельности в рекомендованном объеме;
занятие любимым делом, увлечениями, путешествия, творчество;
правильный режим ночного отдыха (сон не менее 8 часов).
Питание
Главное – еда должна приносить удовольствие и быть разнообразной. Есть надо все, но в разумных пределах. Никаких перекосов. «Рак любит сахар» – заблуждение! «Голод поможет победить рак» – заблуждение!
Для предупреждения прогрессирования заболевания необходимы:
– ежедневная умеренная физическая нагрузка (например, 30-ти минутная прогулка средней интенсивности). Большие физические нагрузки – и психологический, и физиологический стресс для организма;
– ежедневный прием 5-7 небольших порций сезонных овощей и фруктов;
– включение в рацион крестоцветных, цитрусовых, лесных ягод, зеленого чая, кофе, шоколада, продуктов с темным пигментом, содержащих фитоэстрогены, а также орехов и семечек.
* Фитоэстрогены, содержащиеся в косметической продукции, для перенесших РМЖ не опасны.
Направления реабилитации: оперативное и консервативное
Операции при отеке руки бывают нескольких видов.
Редукционные – очень тяжелые операции – с большими осложнениями. В этом случае иссекаются лишние ткани. Осложнения – рожистое воспаление, свищи и т. д.
Лимфовенозный анастомоз – выполнение соустья, соединения между расширенным лимфатическим сосудом и веной, чтобы лимфа текла по вене. Осложнения – анастомозы часто закрываются.
Липосакция – отсасывание жира из отечной руки. При длительно существующем отеке лимфатическая жидкость начинает частично перерождаться в жировую. Поэтому, если убрать эту жировую жидкость, проявление отека может снизиться. Операция малотравматичная, однако результат не всегда ожидаемый. Успешна примерно в 30-40% случаев.
Пересадка лимфатических узлов. Малорезультативный подход.
Консервативное лечение
Предпочтительно начинать именно с него. Если эффект сохраняется, необходимости оперативного лечения нет. Хотя некоторыми врачами практикуется мультидисциплинарный подход – и оперативное, и консервативное лечение.
Виды консервативного лечения. Пневматическая компрессия, лимфатический дренаж, мануальный лимфатический дренаж, фармакотерапия, компрессионный рукав, лечебная физкультура. Эффективность при применении каждого метода отдельно – не более 30%, если в сочетании (в зависимости от показаний, результатов обследований) – от 75%.
Важно. По приказу Минздрава у онкологических пациентов – пожизненное наблюдение у онколога. Когда врач говорит, что снимает такого пациента с учета, это нарушение.
Важно. Физиотерапия и санаторно-курортное лечение проводится только онкологическим пациентам, относящимся к III клинической группе: им поставлен диагноз, назначено радикальное лечение, это лечение успешно завершено.
Ошибочные утверждения и мифы
1. Физиотерапия противопоказана больным раком молочной железы
Методов физиотерапии много. Доказана онкобезопасность некоторых из них. Поэтому говорить, что физиотерапия полностью противопоказана пациентам с РМЖ нельзя.
2. Физиотерапию больным раком молочной железы можно назначать не ранее, чем через 5 лет после завершения лечения.
Неверно. Есть только один принцип – III клиническая группа. Если через месяц или два после операции возникла необходимость в физиотерапии или реабилитации, она будет назначена. Если такая необходимость возникла через условные 15 лет, значит, физиотерапия будет проводиться через 15 лет.
3. После операции, проведенной хорошим хирургом, не бывает отека руки.
Неверно.
4. Реконструкция молочной железы уменьшает отек руки.
Никакого отношения к лимфатическим сосудам эта операция не имеет.
5. При разнице диаметра рук в 2 см не требуется реабилитация.
Классификаций лимфатического отека в мире существует очень много. В России – девять. Объем руки определяется разными способами, например, измеряется в сантиметрах. Это неправильный подход. Если появился отек, нужно прийти на консультацию к доктору. В зависимости от проведенного лечения, сопутствующих заболеваний будет определено, какие меры необходимо принять и надо ли их принимать.
6. Рукой на стороне операции ничего делать нельзя.
Делать можно все, помня о том, что сильно руку нагружать не нужно. Например, хочется поиграть в теннис? Играйте, только ракетку держите в другой руке. Ходите на лыжах. Только без палок. Популярная скандинавская ходьба по сравнению с обычной прогулкой мало что дает – с медицинской точки зрения. Это доказано. Хочется заниматься огородом? Занимайтесь, только используйте плотные перчатки, наколенник или небольшую скамейку.
7. Отек руки неизлечим.
Излечим. Только чем раньше, тем лучше.
8. Для уменьшения отека руку надо поднимат