Шишка на лимфоузле на шее с лева

Любые симптомы, о которых сигнализирует организм человека, нельзя оставлять без внимания. Болевые ощущения, спазмы или видимые образования, — все это может свидетельствовать о серьезных процессах и изменениях.
Если вы заметили, что появилась шишка на шее, то необходимо разобраться и выяснить причину такого явления, чтобы подобрать правильное и своевременное лечение.

Что делать, если на шее появилась шишка?
Шея является одним из наиболее чувствительных участков человеческого тела. Ввиду ее анатомического строения, любое болезненное уплотнение на шее становится сразу же заметным и его легко обнаружить даже на самых ранних стадиях.
Большинство людей прекрасно понимают опасность таких шишек, поэтому стараются получить медицинскую помощь. Другие же начинают заниматься самолечением или вовсе не придают этому значения, ставя под угрозу свою жизнь и здоровье. Поэтому малейшее изменение структуры тканей в области шеи — это повод обратиться к врачу.
Существует множество причин, которые могут спровоцировать данную проблему: незначительные сквозняки, погрешности в рационе или же легкие травмы. Но в некоторых случаях новообразования могут свидетельствовать о серьезных патологиях, лечение которых необходимо осуществлять незамедлительно.
Установить истинную причину их появления может только квалифицированный специалист, после соответствующего обследования. Лечение должно назначаться для каждого пациента индивидуально, с учетом характера возникновения конкретного заболевания.
Что это может быть: разновидности шишек от места локализации
Бугорки на шее могут появиться в совершенно различных участках, но в зависимости от того места, где они возникли, можно определить и тип самого новообразования. Так, фурункулы или карбункулы появляются сзади шеи или же за ухом, сбоку увеличиваются лимфоузлы или опухает слюнная железа, спереди может воспалиться щитовидная железа, а под нижней челюстью шишки на шее могут говорить о наличии врожденной кисты.

Чтобы понять, к какому заболеванию относится та или иная опухоль, нужно разобраться более детально с особенностями проявления каждой из них.
Видео «Что делать, если воспалились лимфоузлы на шее?»
Информационное видео, в котором врач отвечает на распространенные вопросы о воспаленных на шее лимфоузлах, и о том, что с этим делать.
Фурункул
Представляет собой выпуклость на шее в виде незначительного болезненного образования, которое постепенно увеличивается до момента своего созревания. Возникновение фурункула обусловлено воспалительными и гнойными процессами, происходящими в волосяном фолликуле и сальной железе.
Причиной этого является проникновение бактерии стафилококка вглубь кожной ткани через микротрещины, а также чрезмерная жирность кожи, приводящее к закупорке сальных желез. Кроме того, нередко от фурункулеза страдают люди, которые не придерживаются правил личной гигиены.
Определить фурункул можно невооруженным глазом. Кожа в месте его локализации краснеет, ощущается сильная боль, наблюдается отечность расположенных рядом тканей, повышается температура. При слабом иммунитете может появиться несколько фурункулов не только на шее, но и в других частях тела.
Для лечения применяются различные компрессы, которые ускоряют процесс созревания. Боль устраняется только после его самостоятельного вскрытия и удаления гнойной массы естественным путем.
Карбункул
Принцип развития заболевания схожий с фурункулезом. Однако отличается масштабами и тяжестью течения болезни. При образовании карбункула затрагивается сразу несколько волосяных луковиц, в которых происходят острые воспалительные процессы. Болезнь протекает гораздо сложнее, возможно развитие сепсиса. Исходя из эстетических аспектов, такая болезненная шишка на шее после удаления может оставить шрамы и воронкообразные углубления, рубцы.

В большинстве случаев для лечения карбункула требуется хирургическое или медикаментозное вмешательство, компрессы и прогревания противопоказаны. При отсутствии должного лечения существует риск повторного возникновения заболевания.
Запущенная стадия может привести к развитию сепсиса и даже летальному исходу. Фурункулы и карбункулы проявляются в основном сзади части шеи или за ухом. Спереди они фактически не появляются.
Фиброма или липома
Представляет собой доброкачественную опухоль, которая имеет минимальный риск перерождения в злокачественное образование. Чаще всего возникает такая шишка на шее сзади или сбоку под кожей, формируется довольно долго и безболезненно. Фиброма возникает в структуре соединительной ткани, липома — в жировой, поэтому в народе называется жировик.

Следствием их образования является нарушение обменных процессов и неправильное расщепление жировых элементов. При небольших размерах опухоли и отсутствии эстетического дискомфорта хирургическое вмешательство не проводится.
Заболевания лимфоузлов
Шишка на лимфоузле на шее может свидетельствовать о проявлении как совершенно незначительного заболевания, так и о серьезных проблемах со здоровьем.
1. Лимфаденопатия
Наименее опасная форма воспаления лимфоузлов. Возникает при сбоях в работе иммунологического фона в организме или воспалительных явлениях лимфооттока. Заболевание протекает медленно и безболезненно, проявляться может с любой стороны шеи, под ухом или нижней челюстью. Причиной лимфаденопатии зачастую являются проблемы с зубами или воспалительные процессы в горле, например тонзиллит или фарингит.
2. Лимфогранулематоз
Относится к ряду злокачественных заболеваний, которое возникает при отсутствии каких-либо явных патологий.
Изначально опухоль может не беспокоить больного. Постепенно увеличиваясь в размерах, она деформирует шею. Впоследствии могут возникнуть болевые ощущения при движении челюстью, общая слабость и повышенная температура.
Воспаленный лимфоузел имеет плотную консистенцию и большие размеры. Лимфогранулематоз возникает редко, однако для полного его исключения необходимо пройти специальное обследование.

3. Распространение метастазов в лимфатических узлах
Запущенная стадия злокачественной опухоли других органов (щитовидной или молочной железы, органов пищеварения, легких или языка), метастазы которой уже поражают шейные или надключичные лимфоузлы. Имеет плотную консистенцию, малоподвижна, проявляется сбоку. При появлении такой опухоли следует обратиться к онкологу.
4. Эпидемический паротит (свинка)
Как правило, особо подвержены дети и люди молодого возраста. Основной причиной его возникновения является парамиксовирус, который поражает не только слюнные железы, но также поджелудочную железу и яички у мужчин. При инфицировании резко повышается температура, начинает сильно болеть горло, появляется припухлость в виде шишки под ухом на шее и вдоль всей нижней челюсти. Паротит может быть одно- или двухсторонним.
Шейная киста
Является врожденным заболеванием, которое формируется из-за неправильного развития ребенка внутри утроба. Боковая киста обнаруживается сразу после рождения, срединную можно заметить только в более старшем возрасте. Она довольно плотная, опасна тем, что может нагнаиваться после инфицирования. При обнаружении такой патологии у ребенка необходимо незамедлительно обратиться к врачу.

Узловые образования в щитовидке
Безболезненная шишка на шее справа или слева под кожей может свидетельствовать о проблемах со щитовидной железой. Однако подобные образования встречаются у 50% людей, которые абсолютно не жалуются на такие уплотнения, а некоторые даже и не подозревают об их наличии. Более точно узнать об этом можно пройдя профилактический осмотр.
При их увеличении возникает чувство дискомфорта во время глотания, но без каких-либо болевых ощущений. В основном все жалобы — это эстетический дефект, который беспокоит женскую половину.
Для лечения используются хирургические, медикаментозные и лучевые методы, но в большинстве случаев рекомендуется только регулярное наблюдение у врача.
Остеохондроз
Это одна из наиболее частых причин, почему может появиться выпуклость на шее. В зависимости от возраста и состояния здоровья человека, заболевание может прогрессировать с различной интенсивностью. Прикасаясь к такому образованию, больной чувствует острую боль и дискомфорт. Если вовремя не принять меры, то ситуация может значительно ухудшиться, поскольку в процесс вовлекаются нервные окончания и кровеносная система.

Наблюдаются постоянные болевые ощущения, хруст, общая слабость. В последствие может снизиться чувствительность конечностей, и ухудшиться кровоснабжение головного мозга.
Единственным правильным лечением является увеличение двигательной активности, выполнение специальных физических упражнений, ношение специального бандажа и прием медикаментозных препаратов.
Уплотнение и перенапряжение мышц
Если вскочила небольшая шишка на шее сбоку или сзади, то это может быть уплотнением мышечной ткани, которое возникает из-за тяжелой физической работы.
Зачастую с этим сталкиваются женщины, поскольку имеют более слабую мышечную структуру. Как правило, такое образование беспокоит ноющей болью, оно довольно плотное и не меняет свою форму при нажатии.

Лечение должно осуществляться при отсутствии каких-либо тяжелых нагрузок на мышцы шейного отдела. Хорошо способствуют устранению таких явлений массажные процедуры или занятия с мануальным терапевтом. Даже регулярное выполнение обычной зарядки позволит укрепить свои мышцы и поддерживать их в тонусе, что очень важно для полноценного кровообращения в этой зоне.
Видео «Как лечить воспаленные лимфоузлы?»
Информационное видео с практичными рекомендациями по терапии воспаленных лимфоузлов в области шеи.
Источник
Шишка на шее — рак? Наверное, каждый, кто хоть раз чувствовал уплотнение в этом месте, задавал себе этот вопрос. Между тем шишка на шее может иметь различные причины появления и не всегда является симптомом серьезного, опасного для жизни заболевания. Но в любом случае к нему нельзя относиться легкомысленно. Откуда берутся шишки на шее, где они чаще всего образуются и что означают?
Какими бывают шишки на шее?
Шишка на шее обычно ощущается при мытье, иногда также хорошо заметна в зеркале. Также случается, что ее замечают окружающие или распознает врач во время обычного приема.
Шишка на шее не всегда болит. Она может быть маленькой или большой, твердой и неподвижной, или наоборот — менять форму и двигаться под давлением пальца, находиться перед шеей, позади нее или на одной из ее сторон.
Шишка на шее также может болеть. И хотя это состояние более тревожно, но, как ни парадоксально, это более благоприятная ситуация — она побуждает скорее обратиться к врачу. Шишки на шее, которые не вызывают каких-либо неприятных недугов, обычно игнорируются, и если их причина оказывается серьезной, иногда оказывается уже слишком поздно для лечения.
Каковы причины появления шишек на шее?
Шишки на шее могут появляться по разным причинам. Причины появления шишек на шее делятся на:
- Врожденные. К ним относятся, например, кисты шеи, кожные кисты, сосудистые и лимфатические аномалии.
- Воспалительные. Связанные с воспалением лимфатических узлов, вызванным вирусными и бактериальными инфекциями, воспалением поднижнечелюстной железы, туберкулезом лимфатических узлов, токсоплазмозом или СПИДом.
- Доброкачественные опухоли. Сальные кисты, липомы, нейрофибромы, тератомы.
- Злокачественные опухоли. Например, болезнь Ходжкина, неходжкинская лимфома, саркома, или метастазы в лимфатических узлах.
Шишки на шее также могут быть следствием проблем с щитовидной железой — зоб, аденома щитовидной железы, кривошеи или подъязычных кист.
Шишка на шее — это рак?
Большинство шишек на шее легкие. Однако в процессе диагностики всегда необходимо исключить неопластическую причину, так как в некоторых случаях шишка на шее может иметь неопластический фон.
Врачи подозревают это в первую очередь у пожилых людей, особенно у тех, кто долгое время курит или злоупотребляет алкоголем, хотя патология не исключена и у молодых людей. Сигналом тревоги в этом случае служит твердая опухоль, сросшаяся с окружающими тканями, а также изменения во рту и горле, охриплость голоса и проблемы с глотанием.
Проблема с глотанием
Подсчитано, что почти 60% опухолей, расположенных в так называемом надключичном треугольнике — метастазы из отдаленных первичных опухолей. В свою очередь, 80% опухолей в области лимфатических узлов и расположенные в другом месте шеи, связаны с опухолями верхних дыхательных путей или желудочно-кишечного тракта.
Шишка на шее и проблемы со щитовидной железой
Шишки в передней части шеи чаще всего оказываются аденомами щитовидной железы. Их причина — заболевание щитовидки в анамнезе, а также генетическая предрасположенность или чрезмерное воздействие ионизирующего излучения.
Аденома щитовидной железы
Они могут быть маленькими, пальпируемыми, появляться по отдельности или большими группами. Эти изменения мягкие, однако могут беспокоить и сопровождаться дискомфортом, давлением, вызывать охриплость или изменение тембра голоса, а когда они значительны — также отмечаются проблемы с глотанием и одышкой.
Шишки в передней части шеи также могут быть симптомом увеличения щитовидной железы, нетоксичного зоба, подострого тиреоидита или рака щитовидной железы, поэтому всегда необходима тщательная диагностика.
Причины появления шишки сбоку на шее
Шишки сбоку на шее, которые вы можете чувствовать пальцами, как правило, увеличенные лимфатические узлы. Лимфоузлы увеличиваются в результате воспаления в организме: вирусной, особенно инфекционного мононуклеоза, или бактериальной стрептококковой инфекции.
Они могут появиться во время заражения, и тогда сопровождаются другими симптомами, характерными для инфекции — лихорадкой, болью в горле или кашлем, либо после ее завершения. Увеличенные шейные узлы, встречающиеся одновременно с увеличенными узлами в других частях тела, например, в паху, в свою очередь, могут указывать на СПИД.
Шишка на шее – к какому врачу мне обратиться?
Шишки на шее требуют детальной диагностики. Поэтому, если вы заметите или почувствуете такое новообразование у себя, обратитесь к терапевту, хирургу, онкологу или эндокринологу. Причина появления шишки может быть тривиальной, но оценить ее может только врач, который при необходимости направит вас к соответствующему специалисту.
Как определяется диагноз при шишке на шее?
Врач проводит физический осмотр – в ходе него оценивается расположение опухоли, ее размер, форма, структура, болезненность и подвижность. Он также исследует внешний вид и состояние кожи, окружающей опухоль.
Обследование включает в себя подробное собеседование, в ходе которого врач спросит, когда изменение стало заметно, предшествовала ли появлению опухоли инфекция, есть ли дополнительные симптомы, такие как лихорадка и т. д.
Также врач осмотрит состояние полости рта — оценит степень покраснения в горле, состояние миндалин и зубов, а также воспалительные изменения в полости рта. Ему также важно знать, как выглядят лимфатические узлы в других частях тела.
Часто достаточно тщательного анамнеза и пальпации узелка, чтобы определить, по каким причинам он появился — таким способом, например, можно диагностировать лимфаденит, а у детей — врожденные кисты. Однако во многих других случаях необходимы дополнительные тесты: ультразвуковое сканирование шеи, чтобы оценить, является ли новообразование кистой — опухолью, заполненной жидкостью, и изучить изменения в лимфатических узлах.
Ультразвуковое сканирование
Если узелок расположен в надключичной области, проводится рентген грудной клетки, поскольку узелки в этой области могут быть связаны с онкологическими заболеваниями.
Иногда необходима тонкоигольная биопсия узелка, позволяющая выявить раковые клетки. Также могут быть частью диагностики, в зависимости от причины опухоли, которую подозревает врач, лабораторные тесты.
Чаще всего проводятся следующие анализы:
- морфология;
- тест CRP, который поможет оценить, является ли это поражение воспалительным или опухолевым;
- мазок из горла на стрептококки;
- серологический тест на мононуклеоз, цитомегаловирус, токсоплазмоз или бруцеллез.
Шишка на шее — лечение
Как лечить шишку на шее, зависит от того, чем она вызвана. Если новообразование связано с вирусным заболеванием, лечение носит симптоматический характер, а в случае бактериальной инфекции назначают антибиотики.
Кисты обычно требуют хирургического удаления, а узелки, связанные с заболеваниями щитовидной железы, лечит эндокринолог. Когда шишки на шее — рак, их лечат онкологическими методами.
Поделиться ссылкой:
Источник
Шейные лимфоузлы увеличиваются в размерах и болят, если в них проникают инфекционные агенты (вирусы, бактерии) или опухолевые клетки. Такие симптомы указывают на развитие системных воспалительных патологий или формирование новообразования. Реже боль становится одним из клинических проявлений самостоятельного заболевания лимфатической системы. Необходимо установить причину увеличения лимфоузлов даже при изменении их размеров на фоне респираторной инфекции. Эти процессы могут быть не взаимосвязаны, и только своевременное проведение терапии помогает сохранить здоровье взрослого или ребенка.
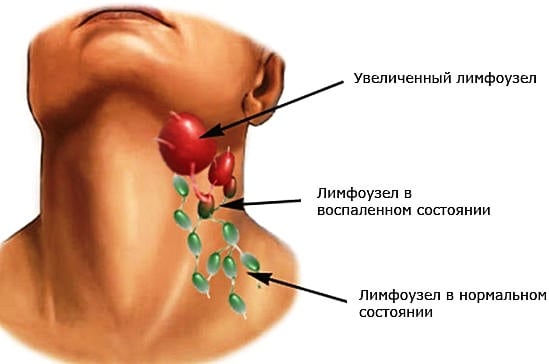
При выставлении диагноза врач учитывает результаты биохимических исследований, в том числе биопсии. В лечении используются консервативные методы. В зависимости от разновидности инфекционных агентов, пациентам назначают антибиотики, противовирусные средства, спазмолитики, НПВС. Терапией системных воспалительных патологий суставов занимается ревматолог.
Почему лимфоузлы воспаляются и болят
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Шейные, подчелюстные лимфоузлы — составные части иммунной системы. Ее основные функции — обнаружение и нейтрализация опухолевых клеток, болезнетворных микроорганизмов, вирусов, токсинов. Основные клетки этой защитной системы — лимфоциты, циркулирующие в кровеносном русле или концентрирующиеся в селезенке, лимфатических узлах. Они первыми вступают в контакт с чужеродными для организма человека белковыми частицами, активируя другие иммунные клетки, «включая» защитные механизмы.

Независимо от того, болит лимфоузел на шее слева или справа, характер развития воспалительного процесса одинаков:
- инфекционные или аллергические агенты проникают в лимфатические сосуды и потоком лимфы доставляются в ближайший лимфоузел;
- в лимфатическом узле с ними в контакт вступают резко активизирующиеся лимфоциты;
- для уничтожения чужеродных белков требуется большое количество лимфоцитов, поэтому они начинают усиленно воспроизводиться;
- повышенная концентрация лимфоцитов и становится причиной опухания лимфоузлов.
Активизированные лимфоциты проникают в кровеносное русло, инициируя мощный иммунный ответ на вторжение патогенных микроорганизмов. В лимфоузел начинают мигрировать другие клетки иммунной системы, например, лейкоциты и макрофаги, усиливающие выраженность припухлости узла. А его болезненность возникает в результате развития воспалительного процесса. В мигрирующих клетках иммунной системы содержится высокая концентрация биоактивных веществ. Это медиаторы боли, воспаления, лихорадочного состояния простагландины, гистамин и серотонин. После разрушения клеточных структур они высвобождаются в рядом расположенные ткани и раздражают чувствительные нервные окончания. На нервные корешки воздействуют токсичные продукты воспалительного распада тканей, вещества, выделяемые болезнетворными бактериями в процессе роста и активного размножения.
Причины и провоцирующие факторы
Воспаление шейных узлов (лимфаденит) может быть спровоцирован неспецифическими микроорганизмами — стафилококками, протеем, клостридиями, синегнойными и кишечными палочками. Нередко причиной патологии становится проникновение в узлы специфических инфекционных агентов. Это микобактерии туберкулеза, бледные трепонемы, гонококки, возбудители туляремии, бруцеллеза, грибки актиномицеты. Лимфатические узлы у детей до 3 лет часто воспаляются при следующих заболеваниях:
- краснуха;
- скарлатина;
- бронхит;
- острый тонзиллит;
- трахеит;
- бронхиолит;
- инфекционный мононуклеоз.
Боль в шейных лимфоузлах нередко становится последствием вакцинации БЦЖ (прививка от туберкулеза). Этот симптом лимфаденита проявляется и при лакунарной ангине, сопровождающейся гнойным воспалением миндалин, а также при гистиоплазмозе, кокцидомикозе. Отоларингологи выставляют первичный диагноз, учитывая болезненность в определенных лимфоузлах:
- задние шейные: сформировавшиеся карбункулы, фурункулы, флегмоны в затылочной области, инфицирование патогенными грибками, в том числе стригущий лишай;
- расположенные в нижней задней части уха: острые или хронические воспаления слуховых проходов, мастоидит, гнойные процессы кожных покровов;
- околоушные: отиты, фурункулез, карбункулез, расположенные в области висков, воспаление мягкотканных структур;
- передние шейные: гнойники на подбородке, активизация герпесвирусов, стоматиты любого генеза, пульпит, киста в корне зуба, воспаление десен, остеомиелит нижнечелюстной, туберкулез, гипотиреоз, гипертиреоз.
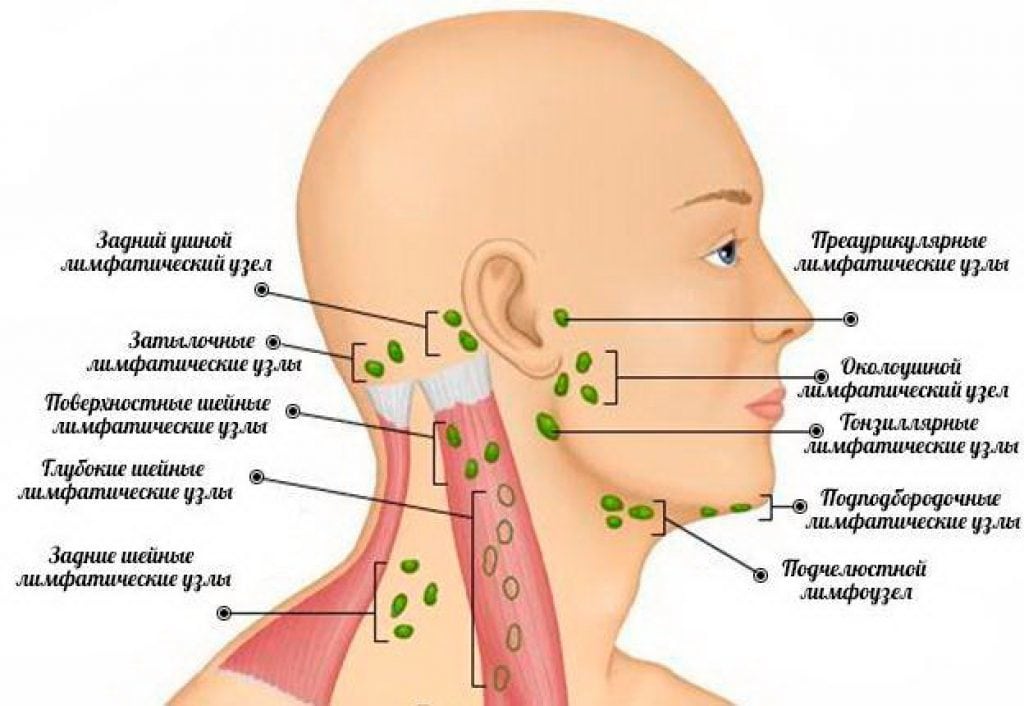
Если болит лимфоузел на шее слева под челюстью, то врачи подозревают острые респираторные вирусные инфекции, воспалительный процесс в подъязычной, поднижнечелюстной слюнной железе, пародонтит, кариес. Болезненные ощущения сразу во всех лимфатических узлах могут быть клиническими проявлениями воспаления уха, нагноения посттравматической поднадкостничной гематомы, челюстного остеомиелита. Это один из симптомов бактериальной, грибковой или вирусной ангины, зубной кисты, токсоплазмоза, обострения патологий щитовидной железы, лимфогранулематоза. Боль не только в шейных лимфоузлах может указывать на бруцеллез, инфекционный мононуклеоз, красную волчанку, субсепсис Висслера-Фанкони, ретикулогистиоцитоз, ВИЧ.
Клиническая картина
Шейная лимфаденопатия сопровождается не только тупыми, ноющими болями, интенсивность которых повышается при надавливании. При прощупывании можно обнаружить небольшое эластичное, упругое и подвижное уплотнение. Если воспалительный процесс обостряется, то размеры образования увеличиваются. Иногда они превышают 5 см и уплотнение хорошо просматривается. В отличие от злокачественных опухолей у такого образования с нечеткими контурами плотная бугристая структура. Для лимфаденопатии характерны и другие признаки:
- при проглатывании пищи возникают болезненные ощущения;
- кожа над уплотнением выравнивается и краснеет.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
В ответ на проникновение в организм чужеродных белковразвиваются симптомы общей интоксикации. Температура тела повышается до субфебрильных значений (37,5°C), возникают головные боли, слабость, быстрая утомляемость, диспепсические расстройства.
Воспаление и боли в шейных узлах у детей должны стать сигналом для немедленного обращения к врачу. Иммунная система малышей только формируется, поэтому не в силах справиться с возбудителями инфекции. При отсутствии медицинской помощи развивается хронический лимфаденит. Он выявляется обычно случайно, при прощупывании лимфоузлов, которые постоянно немного увеличены.
Острый воспалительный процесс в лимфатических узлах у детей протекает намного тяжелее, чем у взрослых. Поднимается высокая температура, шея отекает, иногда возникает лихорадочное состояние. Боль при глотании настолько острая, что ребенок отказывается не только от еды, но и от питья.
Диагностика
Врачи подразделяют лимфоузлы в зависимости от локализации. В каждый из них поступает лимфа из определенной области шеи. Это помогает на первичном осмотре заподозрить патологию, ставшую причиной воспаления и болей. Для подтверждения диагноза проводится ряд лабораторных и инструментальных исследований:
- анализ полимеразной цепной реакции;
- общий анализ крови;
- биопсия для дифференцирования злокачественных и доброкачественных новообразований;
- УЗИ лимфатического узла.
Практикуется культурологическое исследование биологических образцов, которые высеиваются в питательные среды. По содержанию сформировавшихся колоний устанавливается вид возбудителя инфекции, интенсивность воспалительного процесса, резистентность микробов и вирусов к фармакологическим препаратам. К диагностированию могут подключаться врачи узких специализаций — отоларингологи, стоматологи, эндокринологи, онкологи, инфекционисты, гематологи.
Основные методы лечения
Чаще всего причиной боли в лимфоузлах становится бактериальная инфекция. Какие патогенные микроорганизмы спровоцировали воспаление, можно установить только с помощью биохимических исследований. А их результатов приходится ожидать несколько дней. Чтобы ребенок или взрослый не страдал от болей, врачи назначают антибиотики широкого спектра действия. Это макролиды (Азитромицин, Кларитромицин), цефалоспорины (Цефтриаксон, Цефалексин), защищенные полусинтетические пенициллины (Аугментин, Флемоклав).
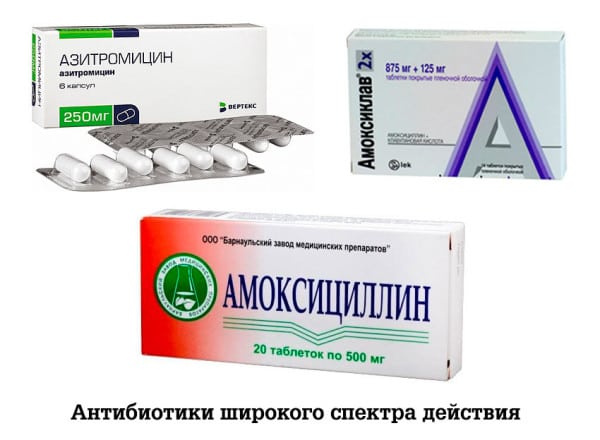
После получения данных лабораторных анализов врач корректирует терапевтическую схему. Антибиотикотерапия показана пациентам при бактериальных респираторных, кишечных инфекциях, фурункулезе, остеомиелите, гнойном воспалении слуховых проходов и зубных кистах. Если лимфаденит осложнен абсцессом или аденофлегмоной, то прием антибиотиков комбинируется с хирургическим вмешательством.
Препараты из других клинико-фармакологических групп используются в зависимости от обнаруженной патологии:
- при грибковых поражениях тела, в том числе волосистой кожи головы, назначаются системные и (или) местные антимикотики с активными ингредиентами кетоконазолом, клотримазолом;
- лимфадениты, спровоцированные грибковыми стоматитами, кандидозы полости рта лечатся Дифлюканом, Флуконазолом, Клотримазолом и антисептическими растворами;
- терапией зубных патологий занимается стоматолог. Он санирует воспалительные очаги, назначает антибактериальные и обезболивающие средства, УВЧ, гальванизацию, лазеротерапию;
- шейный лимфаденит, вызванный вирусными патологиями (корь, краснуха), не требует специфического лечения. Пациентам назначаются препараты для снижения выраженности симтоматики — НПВС, анальгетики, витамины и обильное питье;
- при диагностировании инфекционного мононуклеоза пациентам показан прием противовирусных и иммуномодулирующих средств — Виферона, Циклоферона в дозах, соответствующих возрасту;
- лимфаденит герпетического происхождения лечится Ацикловиром, Вацикловиром, Фамцикловиром и иммуномодуляторами, усиливающими выработку собственных интерферонов в организме больного;
- при обнаружении злокачественного новообразования выбором адекватной тактики терапии занимается онколог. Это может быть хирургическое удаление атипичного очага и (или) проведение химиотерапии, облучения;
- в терапии аутоиммунных системных патологий используются препараты, подавляющие чрезмерную активность иммунной системы (иммуносупрессоры), глюкокортикостероиды.
Для устранения болей любой интенсивности обычно назначаются таблетированные НПВС с кетопрофеном, ибупрофеном, нимесулидом, диклофенаком, кеторолаком. В терапии детей используются НПВС в виде сиропов или сладких суспензий — Нурофен, Ибупрофен. Они снижают температуру, купируют воспаление, устраняют лихорадочное состояние и боли в лимфоузлах. С симптоматикой лимфаденита хорошо справляются препараты с парацетамолом — Панадол, Эффералган.
Категорически запрещается применять народные средства, особенно повышающие температуру в лимфатических узлах. Нельзя использовать грелки, спиртовые растирки, мази с согревающим эффектом, эфирные масла. Шейный лимфоузел служит своеобразным «хранилищем» инфекционных агентов. При повышении температуры усилится кровообращение и токсины, бактерии, вирусы проникнут в системный кровоток, провоцируя сепсис или менингит. Под запретом находятся народные средства, способные стимулировать деление клеток. Это настойки эхинацеи, сок алоэ, медовые аппликации. Если лимфоузлы опухли и болят, следует обратиться к терапевту. После диагностирования пациенты направляются для лечения к врачам узкой специализации.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник