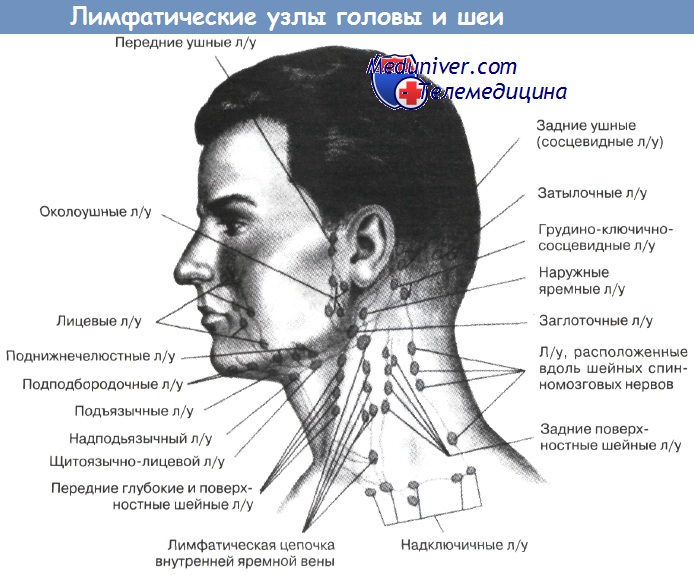
Шейный лимфоузел рак операция
Раком лимфоузлов в народе называют лимфомы — злокачественные опухоли лимфатической системы.
Далее в статье под термином «рак лимфоузлов» мы будем рассматривать лимфомы. Несмотря на свою злокачественность, они не являются на самом деле раком, и именно для данной группы заболеваний характерно первичное поражение лимфатических узлов.
Причины рака лимфоузов
До сих пор до конца не ясно, почему возникает рак лимфоузлов. На сегодняшний день известно, что у таких больных имеются определенные мутации, при которых начинается бесконтрольный рост и размножение лимфоцитов — клеток иммунной системы. Хотя есть множество людей, у которых такие мутации обнаружены, но у них никогда не развивается рак лимфоузлов. Очевидно, должны быть какие-то дополнительные причины.
Установлено, что риск развития лимфом увеличивается при наличии следующих факторов риска:
- Иммунодефицитные состояния, причем как врожденные, так и приобретенные. Из врожденных иммунодефицитов отмечают синдром Вискота-Олдрича, Луи-Бара и др. Приобретенные иммунодефициты возникают при СПИДе, лечение цитостатиками и высокими дозами глюкокортикостероидов. Искусственный иммунодефицит создается после трансплантации органов, чтобы не было реакции отторжения.
- Некоторые вирусные инфекции, например вирус Эпштейна-Барр, который вызывает такое распространенное среди детей заболевание как мононуклеоз, тот же ВИЧ, вирус гепатита С и Т-лимфотропный вирус.
- Воздействие промышленных и бытовых канцерогенов, в том числе гербициды, инсектициды и др.
- Некоторые аутоиммунные патологии. Например, ревматоидный артрит, системная красная волчанка и др.
- Воздействие ионизирующего излучения. Большое количество заболеваний раком лимфатической системы отмечалось у ликвидаторов последствий катастрофы на ЧАЭС и после бомбардировки Хиросимы и Нагасаки. В настоящее время одним из факторов риска является получение лучевой терапии по поводу других злокачественных новообразований.
Симптомы рака лимфоузлов
Симптомы рака лимфатической системы весьма разнообразны, но все их можно объединить в три большие группы:
- Увеличение лимфатических узлов, или лимфаденопатия. Лимфоузлы увеличиваются постепенно и безболезненно. Если они располагаются близко к поверхности кожи, например, в области шеи, в подмышечной впадине или в паху, они легко визуализируются или пальпируются. Нередко пациенты сами обращаются к врачу, обнаружив у себя такую проблему. Если заболевание начинается с поражения внутренних лимфоузлов, могут быть симптомы, связанные со сдавлением внутренних органов, например, боли, кашель и др. Однако эти признаки появляются, когда рак достигает достаточно большого размера, чтобы вызвать компрессию органов.
- В-симптомы. Это триада признаков — стойкое повышение температуры, не связанное с инфекцией, ночные поты и снижение веса. Наличие В-симптомов при раке лимфатической системы имеет большое значение для определения стадии заболевания и влияет на выбор метода лечения.
- Симптомы, которые развиваются, когда рак переходит с лимфоузлов на внутренние органы. Здесь симптоматика может быть самой разнообразной. Часто поражаются оболочки головного мозга, кости, селезенка. Соответственно, возникают неврологические проявления (боли в голове, рвота, нарушение зрения), боли в костях, снижение мозгового кроветворения и др.
Классификация рака лимфоузлов
Лимфомы делятся на две большие группы — ходжкинские и неходжкинские. Отличить один вид от другого можно только с помощью специального лабораторного обследования.
Ходжкинская лимфома названа в честь врача, который впервые описал ее и предложил выделить это заболевание в отдельную группу. Основным диагностическим критерием для постановки такого диагноза служит обнаружение при морфологическом исследовании лимфоузла клеток Березовского-Штернберга.
Второй вид рака лимфоузлов — это неходжкинские лимфомы. Это очень обширная группа заболеваний, имеющая сложную классификацию. В зависимости от пораженного пула клеток, выделяют В-клеточные лимфомы, которые развиваются из В-лимфоцитов, и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов (лимфоцитов тимуса или вилочковой железы). Каждая из этих групп делится на подгруппы.
Также в зависимости от быстроты течения выделяют индолентные, агрессивные и высокоагрессивные формы. Индолентные формы рака лимфоузлов протекают медленно и относительно благоприятно. При отсутствии лечения, средняя продолжительность жизни составляет 7-10 лет. Однако радикального излечения в этом случае добиться сложно — опухоль склонна к многократному рецидивированию, даже после высокодозной химиотерапии и трансплантации стволовых клеток. Агрессивные и высокоагрессивные лимфомы при отсутствии лечения приводят к гибели больного в течение 1-2 лет. Однако при применении терапии, есть высокие шансы на полное выздоровление.
Стадии рака лимфоузлов
Стадия рака лимфоузлов определяется исходя из клинической картины и распространенности опухолевого поражения. Для этого используется классификация Ann Arbor:
1 стадия — поражены лимфоузлы только одной лимфатической зоны.
2 стадия — поражены лимфоузлы 2 и более зон по одну сторону диафрагмы.
3 стадия — поражены лимфоузлы по обе стороны диафрагмы.
4 стадия — рак выходит за пределы лимфатической системы и поражает другие органы и ткани, например, печень, костный мозг.
Эта классификация дополняется модификацией Cotswold:
- А — В-симптомы отсутствуют.
- В — имеется хотя бы 1 В-симптом.
- Е — обнаруживаются очаги внеузлового поражения.
- S — имеется поражение селезенки.
- X — массивное раковое поражение тканей и внутренних органов.
Диагностика рака лимфоузлов
В рамках диагностики рака лимфатической системы требуется комплексный подход, который направлен на подтверждение диагноза и на определение его стадии.
Диагноз выставляется только после патоморфологического исследования фрагмента пораженного лимфоузла. С этой целью необходимо произвести биопсию. Полученный материал заливают парафином и делают из него препараты, нарезая опухоль тонким слоем, чтобы ее можно было исследовать под микроскопом. Также применяют дополнительные лабораторные методы диагностики, например, иммуногистохимическое окрашивание, молекулярно-генетические тесты и др.
Для определения стадии заболевания используют лучевые методы диагностики:
- ПЭТ-КТ.
- КТ.
- МРТ.
- УЗИ.
- Сцинтиграфию.
С их помощью визуализируют пораженные лимфоузлы и внелимфатические очаги.
Лечение рака лимфатической системы
Лечение рака лимфоузлов будет зависеть от гистологического варианта опухоли, стадии заболевания, возраста больного и его общего состояния. Для каждого вида лимфом разработаны свои протоколы лечения с учетом перечисленных факторов. В целом используются следующие методы:
- Химиотерапия.
- Лучевая терапия.
- Хирургическое вмешательство.
- Таргетная терапия.
- Другие методы лечения.
Химиотерапия
Химиотерапия является основным методом лечения подавляющего большинства видов рака лимфатической системы. Лечение состоит из нескольких блоков, например, индукции ремиссии, консолидации ремиссии и поддерживающей терапии. В ряде случаев, когда опухоль очень агрессивна, или имеются рецидивы, применяется высокодозная полихимиотерапия с последующей трансплантацией стволовых клеток.
Химиопрепараты могут вводиться системно (перорально или внутривенно) или локально, в частности в спинномозговой канал. Это необходимо в случаях, когда есть высокий риск поражения оболочек головного и спинного мозга.
Лучевая терапия
Как самостоятельный метод лечения рака лимфатической системы, лучевая терапия применяется редко, например, при локализованных поражениях относительно доброкачественных лимфом.
Также лучевая терапия используется в качестве паллиативного лечения для уменьшения симптомов заболевания. Например, для купирования костных болей, уменьшения объема опухолевой массы при компрессии внутренних органов и др.
Хирургическое лечение
Хирургические вмешательства при раке лимфоузлов выполняются с паллиативной целью, для устранения жизнеугрожающих состояний. Например, при перфорации органов ЖКТ, при развитии механической желтухи и др. Как основной метод лечения, хирургия используется при изолированном поражении внутренних органов, например, желудочно-кишечного тракта, но в этом случае все равно необходимо назначение химиотерапии.
Другие методы лечения
В схемы лечения многих видов лимфом включено применение таргетных препаратов, иммунотерапии, моноклональных антител и др. Такие методы позволяют добиться ремиссии у большего количества пациентов, улучшают результаты лечения при развитии рецидивов и увеличивают общую продолжительность жизни.
Возможные осложнения
При раке лимфоузлов можно ожидать следующие виды осложнений:
- Сдавление опухолевыми массами внутренних органов с развитием соответствующей симптоматики. В ряде случаев оно может носить жизнеугрожающее состояние. Например, увеличенные медиастинальные лимфоузлы могут приводить к компрессии пищевода или крупных кровеносных сосудов данной области. Увеличенные внутрибрюшные и забрюшинные лимфоузлы могут сдавливать кишечник, мочеточники или желчевыводящие протоки с развитием таких серьезных осложнений как кишечная непроходимость, острая задержка мочи, механическая желтуха.
- Если опухоль прорастает стенки кишечника или желудка, может произойти перфорация органа с выходом его содержимого в брюшную полость. Это неизбежно приводит к развитию перитонита.
- Еще одним серьезным осложнением рака лимфоузлов является глубокий иммунодефицит, который приводит к развитию смертельно опасных инфекций.
- Агрессивные виды лимфом склонны к быстрому распространению с вовлечением в процесс костного мозга, головного и спинного мозга. Это приводит к нарушению кроветворения, которое провоцирует развитие тяжелых анемий и тромбоцитопений с кровотечениями. Помимо этого, еще больше усугубляется иммунодефицит. При вовлечении в процесс центральной нервной системы, могут отмечаться судороги, потеря сознания, парезы, параличи и другая неврологическая симптоматика.
Прогноз
Прогноз рака лимфоузлов зависит от многих факторов. Ключевыми моментами здесь является:
- Вид лимфомы.
- Распространенность процесса.
- Возраст пациента.
- Общее состояние пациента на момент постановки диагноза.
- Возможность проведения радикального лечения.
В целом при лечении лимфом 1-2 стадии удается добиться полной 5-летней ремиссии более чем в 80% случаев. Неблагоприятными прогностическими признаками является: возраст старше 60 лет, вовлечение в процесс косного мозга и наличие внелимфатических очагов поражения.
Профилактика
В рамках профилактики рекомендуется избегать воздействия факторов риска, вызывающих рак лимфоузлов, если это возможно. Лицам, которые относятся к группе риска, рекомендуется проходить регулярные медицинские обследования.
Источник
Проводится лимфаденэктомия в нескольких случаях. Когда консервативное лечение не приносит положительного результата и при наличии такого заболевания как рак молочной железы у женщин. Удаление лимфоузлов на шее последствия может вызвать очень серьезные. Делают такую операцию для предупреждения неожиданного развития осложнений после удаления молочных желез и для проведения более качественного послеоперационного лечения.

Поскольку лимфатическая система, состоящая из капилляров и лимфатических узлов, участвует в процессе удаления продуктов обмена, токсинов и бактерий из организма, то какие-либо нарушения в процессе ее работы приводят к видимым изменениям. Лимфоузлы на шее увеличиваются и становятся болезненными, что говорит о наличии инфекции.
При диагностировании некоторых заболеваний возможен частичный или полный забор материала, расположенного в промежутках между лимфатическими каналами, проведение биопсии.
Методы биопсии
Проводить такую процедуру должен только подготовленный специалист в специальном кабинете медицинского учреждения. Существует несколько методов проведения такой операции.
В зависимости от случая и показаний, врач выберет наиболее подходящую процедуру из следующих:
- Тонкоигольная аспирация. Тонкая игла вставляется в лимфатический узел в области шеи, через которую берется небольшой образец материала.
- Биопсия обычной иглой. Полая игла со специальным наконечником вставляется в лимфатический узел. С ее помощью берется ткань для изучения, достаточно маленькой части, размером с рисовое зерно.
Открытая биопсия или полное удаление лимфоузлов на шее. Это настоящая операция, которая проводится с применением местной или общей анестезии.
Делается разрез тканей в области лимфоузла и вырезается необходимая его часть или весь лимфоузел полностью с прилегающими тканями. Этот метод является наиболее распространенным, поскольку только с его помощью можно максимально точно поставить диагноз пациенту.
Проведение операции
Первым делом проводится обезболивание участков, которые будут подвергаться оперированию. Сделать это можно при помощи инъекций местного анестетика. На коже производится небольшой надрез, через который тщательно осматривается воспаленный лимфоузел. Кожные покровы необходимо аккуратно отделить от узла, избегая контакта с нервными окончаниями и кровеносными сосудами. Проводя операцию в области шеи необходимо этому уделять особое внимание.
Извлекают лимфоузел, проводя через него иглу и аккуратно отрезая от основания. Таким образом, можно удалить один или несколько узлов одновременно. Для проведения биопсии будет достаточно извлечения одного уплотнения. Если происходит удаление боле одного лимфоузла, то такая операция называется лимфодиссекцией.
Такая операция как открытая биопсия обычно протекает в течение часа, когда для лимфодиссекции, к примеру, при раковых заболеваниях, потребуется гораздо больше времени. После операции кожные покровы сшиваются, и накладывается специальная дренажная повязка.
Показания для проведения процедуры
Открытая биопсия лимфоузла в области шеи назначается специалистом в случае подозрения на присутствие злокачественных образований, инфекций, или состояние самого лимфоузла вызывает у врача определенное опасение.
Такая процедура проводится в следующих случаях:
- Внезапное или безосновательное воспаление лимфатического узла, возникающее с некой периодичностью;
- Воспаление не поддается лечению (узел не уменьшается в течение трех недель);
- Рак лимфатической системы. Дополнительными симптомами могут выступать: резкая потеря веса, лихорадка, чрезмерная потливость, постоянная усталость;
- Рак прочих систем и органов, онкология. Многие раковые заболевания распространяются через лимфатические каналы, к примеру, рак молочной железы;
- Удаление узлов вместе с раковой опухолью для предотвращения дальнейшего распространения заболевания.
Возможные осложнения
У большинства людей, перенесших операцию, после удаления лимфоузлов на шее возможно проявление некоторых осложнений. В зависимости от случая и показаний к оперативному вмешательству, степень сложности таких последствий может варьироваться.
Самыми часто встречающимися осложнениями после проведения открытой биопсии являются: отек прооперированного участка или дискомфорт в области рубца, косметические дефекты, а также болезненность послеоперационной раны. К ранним последствиям можно отнести отмирание краев раны (некроз).
Следующим осложнением по частоте проявлений идет нагноение прооперированного участка. Чем чаще возникают некрозы, тем чаще будет возникать нагноение раны, так как наличие отмерших тканей способствует развитию инфекции. Также образование гноя провоцирует обильная лимфорея, обширная рана.

Образование лимфатического затека также является одним из наиболее частых и неприятных последствий после удаления лимфоузла на шее. Происходит это вследствие скопления лимфы возле послеоперационной раны. Такого рода осложнение может проявиться в любой момент в течение первого месяца заживления кроев прооперированного участка.
Симптомами, предвещающими образование лимфатического затека, являются: небольшое повышение температуры, чувство распирания в месте скопления лимфы, тупые тянущие боли. При возникновении такого последствия назначается повторная операция, делается вскрытие лимфатического затека при помощи нескольких надрезов, для лучшего дренирования.
Поздним и тяжелым последствием после такой операции являются рожистые воспаления, лимфидермаи лимфангоит. Такие осложнения проявляются практически всегда, после того, как удаляют опухоль молочной железы, поскольку нарушается баланс фильтрации жидкости.
Противопоказания к проведению операции
Проводить биопсию в области шеи должен только профессионал, поскольку в этом месте большое скопление кровеносных сосудов, капилляров и нервных окончаний. Малейшая неточность во время операции может стать причиной серьезных травмам и патологий, а также нанести непоправимый вред здоровью пациента.
Биопсия шейного лимфоузла имеет рад противопоказаний:
- Наличие кифоза в шейном отделе;
- Местные гнойные процессы (абсцесс, рожа и прочие);
- Гипокоагуляционный синдром;
- Нецелесообразность процедуры.
Открытая биопсия не является сложной или опасной процедурой. Воспаление лимфатических узлов совсем не означает наличие раковых заболеваний онкологии. Для того чтобы не мучиться сомнениями, необходимо доверить свое здоровье профессионалам и пройти необходимое обследование.
Сосуды
14499
Сосуды
25409
Источник
Этапы и техника удаления лимфоузла на шее
а) Показания для удаления лимфоузла на шее:
– Плановые: опухоль неясного происхождения. Злокачественное новообразование в области головы/шеи. Подозрение на системное заболевание лимфатической системы.
– Альтернативные операции: биопсия другого узла, возможно под ультразвуковым или КТ наведением.
б) Подготовка к операции. Предоперационное обследование: зависит от основного заболевания.
в) Специфические риски, информированное согласие пациента:
– Лимфатический свищ (грудной проток)
– Повреждение сосудов
– Повреждение нервов (добавочный нерв, возвратный гортанный нерв, диафрагмальный нерв)
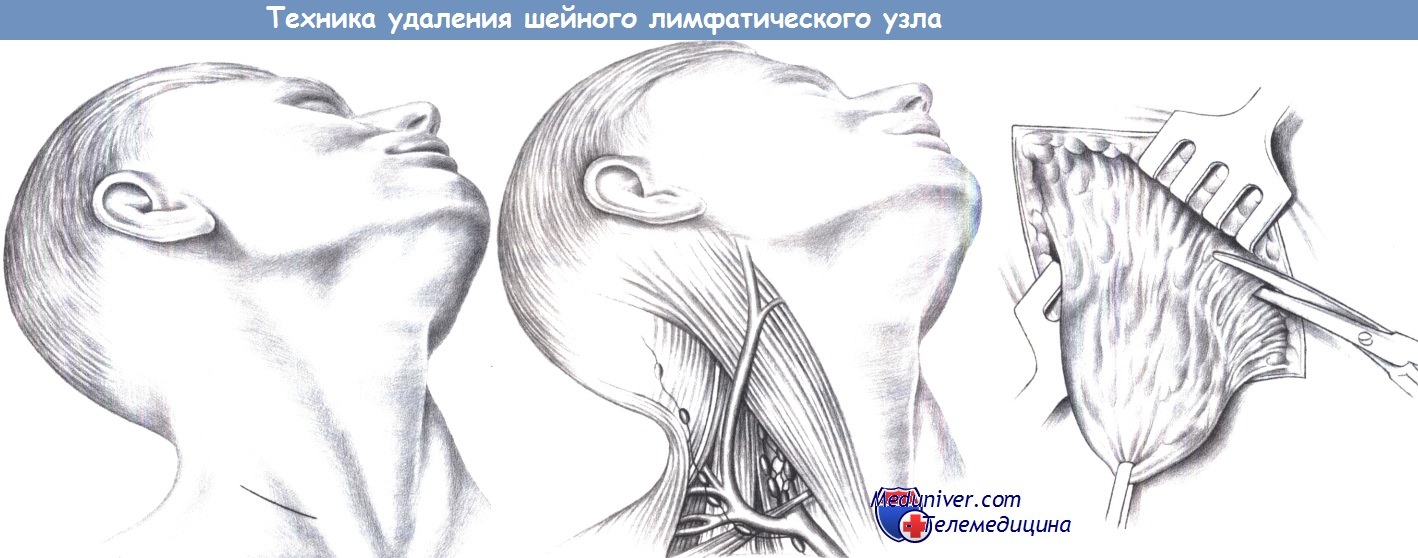
г) Обезболивание. Как правило, общее обезболивание (маска или интубация), местное обезболивание только при очень поверхностных локализациях.
Предупреждение: избегайте повреждения добавочного нерва
д) Положение пациента. Лежа на спине, голова разогнута и повернута в противоположную сторону.
е) Доступ. Параллельно ключице или параллельно грудино-ключично-сосцевидной мышце.
ж) Этапы операции удаления лимфоузла на шее:
– Доступ
– Обнажение бокового треугольника шеи
– Техника диссекции
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Наружная яремная вена пересекает грудино-ключичнососцевидную мышцу.
– Добавочный нерв идет вдоль переднего края трапециевидной мышцы, которую иннервирует.
– Грудной проток поднимается слева со стороны спины и пересекает подключичную артерию перед впадением в левый венозный угол, который образуется внутренней яремной и подключичной венами.
– Инфильтрация местного анестетика может полностью скрыть плохо пальпируемый лимфатический узел.
– Тщательная перевязка всех впадающих в лимфатический узел сосудов предотвращает развитие лимфатического свища.
Предупреждение: «Эффект айсберга» (то есть, при диссекции кажущегося одиночным лимфатического узла при достижении глубоких слоев раны, случайно захватывается конгломерат лимфоузлов). Необходимо вовремя ограничить операцию биопсией одного узла.
и) Меры при специфических осложнениях. Тщательная ревизия раны при наличии стойкого лимфатического свища.
к) Послеоперационный уход после удаления шейного лимфатического узла:
– Медицинский уход: удалите активный дренаж на 2 день после операции.
– Активизация: не требуется.
– Период нетрудоспособности: 3-5 дней.
л) Оперативная техника удаления шейного лимфоузла:
– Доступ
– Обнажение бокового треугольника шеи
– Техника диссекции
1. Доступ. Увеличенные шейные лимфатические узлы являются частой находкой вследствие того, что они хорошо видны и легко пальпируются. В целом биопсия шейного лимфатического узла не лишена риска. Особенно опасны биопсии в боковом треугольнике шеи, так как при этом может произойти повреждение добавочного нерва.
По этой причине для улучшения визуализации желательно выполнять биопсию лимфоузлов шеи под общим обезболиванием, если это возможно. Разрез для биопсии лимфатического узла в воротниковой области выполняется поперечно, параллельно кожным линиям шеи и над наиболее выступающей частью кожи.
2. Обнажение бокового треугольника шеи. Особенно внимательным следует быть в боковом треугольнике шеи вблизи наружной яремной вены и добавочного нерва, который лежит дорзально на трапециевидной мышце. Обе структуры нужно выявить и сохранить. Биопсии лимфоузлов должны ограничиваться забором отдельного лимфатического узла и не переходить в «диссекцию шеи».
3. Техника диссекции. После обнаружения лимфоузла он захватывается, например, зажимом Эллиса и острым путем выделяется из окружающих тканей. Соседние нервы и сосудистые структуры сохраняются, а приводящие лимфатические сосуды перевязываются и пересекаются. Операцию завершают активный дренаж, подкожные швы и кожные скобки.
– Вернуться в оглавление раздела “Хирургия”
Оглавление темы “Операции в общей хирургии”:
- Этапы и техника операции при карбункуле шеи
- Этапы и техника операции при бурсите локтевого сустава (бурсэктомии)
- Этапы и техника кожной пластики перемещаемым лоскутом V-Y
- Этапы и техника Z кожной пластики
- Этапы и техника кожной пластики расщепленным трансплантатом
- Этапы и техника операции при ганглии запястья
- Этапы и техника операции при панариции
- Этапы и техника операции при нагноении ногтевого валика (паронихии)
- Этапы и техника операции при вросшем ногте
- Этапы и техника удаления лимфоузла на шее
Источник