Саркоидоз лимфоузлы аортопульмонального окна 8 мм


Что такое саркоидоз легких, почему люди страдают от этого заболевания и в чем кроется его опасность? Онкологи классифицируют саркоидоз как патологию группы системных гранулематозов, имеющую доброкачественное происхождение и развитие. Саркоидальные поражения тканей легкого диагностируются, чаще всего у людей среднего возраста (23-45 лет). Согласно статистике женщины болеют этим недугом чаще мужчин.
Некоторые признаки саркоидоза легких и внутригрудных лимфатических узлов имеют сходство с туберкулезом, например, образовываются гранулемы, со временем сливающиеся в очаговые конгломераты (см. фото). Из-за их массовости легкие утрачивают часть функционала.

Существует инфекционная теория, согласно которой возбудителями саркоидоза легких являются микробактерии, спирохеты, грибковые организмы, гистоплазма или же простейшие.
Однако исследования, в ходе которых изучался механизм семейного наследования патологии, говорят о том, что и саркоидоз легких и саркоидоз во всех других его проявлениях имеет генетические причины.
Третья теория основана на выявлении нарушений в иммунном ответе на воздействие эндогенных (реакций аутоиммунного типа) и экзогенных (частицы пыли, вирусные и бактериальные инвазии, химические реагенты) факторов. То есть, саркоидоз может развиться как следствие генетических, биохимических, иммунных, морфологических и иных физиологических проблем.
Профессиональные заболевания также могут стать причиной гранулематоза. Согласно результатам профильных исследований, в группу риска попадают сотрудники сельскохозяйственных предприятий, химических и табачных производств, медики, работники почты, пожарные, моряки, строители. Как провоцирующий фактор расценивают высокую степень инфекционной и токсической опасности.
Даже такую вредную привычку как курение онкологи и фтизиатры причисляют к списку причин саркоидоза легких.
Саркоидозная деформация тканей легких опасна, прежде всего, своими осложнениями. Например, эмфиземой, бронхообтурационным синдромом, дыхательной недостаточностью, увеличением и расширением правых отделов сердца, повышенным АД.
При ослабленном иммунитете к саркоидозу нередко присоединяется аспергиллез или туберкулез. Из-за слившихся гранулем больные сталкиваются с проблемой фиброзирования тканей легких, что провоцирует диффузный интерстициальный пневмосклероз. А эта болезнь приводит к тяжелой степени дисфункциональности дыхательной системы, становясь причиной «сотовых» легких.
Прогноз на исход заболевания двойственен: либо гранулемы полностью рассосутся в процессе лечения, либо ткани легких претерпят существенные изменения, являющиеся следствием образования фиброзных участков.
При корректном лечении у большей части пациентов с саркоидозом легких заболевание уже через 2 – 3 года перетекает в состояние ремиссии. По статистическим данным такой исход зафиксирован более чем в 70% от всех случаев, причем в некоторых из них симптомы проходили самостоятельно без приема медикаментов.
После того, как терапия успешно завершена, пациенты могут вести абсолютно полноценную и долгую жизнь – осложнения и рецидивы саркоидоза случаются редко (менее 1%).
В тяжелых ситуациях у больного могут начаться осложнения, которые обычно затрагивают дыхательную, зрительную и сердечно-сосудистую систему. Лечение таких пациентов в обязательном порядке производится в условиях стационара, после чего саркоидоз переходит в хроническую форму. Опасность обострения хоть и невелика (всего лишь 5%), но все-таки имеет место быть.
Процент смертности при саркоидозе легких составляет 1% , наблюдается при развитии острых сопряженных заболеваний сердца и сосудов.
Исходя из результатов рентгенологии, полученных в ходе обследования, пациентов с саркоидозом легких выделяют три стадии и формы болезни:
- Саркоидоз находится на начальном этапе – во внутригрудной лимфожелезистой форме. Отмечается бронхопульмональное, трахеобронхиальное, паратрахеальное или бифуркационное двустороннее, асимметричное увеличение лимфоузлов.
- Медиастинально-легочный саркоидоз. Диагностируется очаговая или милиарная двусторонняя диссеминация. В легочных тканях появляются инфильтраты, поражаются внутригрудные лимфоузлы.
- Легочная форма саркоидоза. Страшна ли эта стадия и в чем ее опасность? Выраженное фиброзирование тканей, пневмосклероз, увеличение внутригрудных лимфатических узлов сходят на нет. С развитием заболевания нарастает дыхательная недостаточность за счет вовлечения в процесс все большего количества легочной ткани, как осложнение проявляется эмфизема легких.
Саркоидоз может поражать:
- внутригрудные лимфатические узлы (ВГЛУ);
- ткани легких и ВГЛУ;
- только регионарные лимфоузлы;
- только легочную ткань;
- дыхательную систему в сочетании с поражением других органов;
- множественные ткани других органов (генерализованный тип).
Саркоидоз протекает в нескольких фазах: активной (она же – острая фаза), стабильной и в фазе регрессии, с затуханием процесса и обратным развитием. Последняя фаза часто характеризуется рассасыванием или уплотнением (реже они кальцинируются) гранулем, образовавшихся в тканях лимфоузлов и легких.
По клиническому течению выделяют острый, подострый и хронический саркоидоз. Как только процесс развития будет взят под контроль и стабилизирован, врач может предсказать последствия излечения и возникшие осложнения. Например, возможно ли развитие буллезной или диффузной эмфиземы, пневмосклероза, прикорневого фиброза, адгезивного плеврита, обызвествление внутригрудных лимфоузлов.
Саркоидальные поражения легких имеют неспецифическую симптоматику: общее недомогание, чрезмерное беспокойство, повышенная утомляемость, мышечная слабость, утрата аппетита, снижение массы тела, лихорадка, гипергидроз, бессонница.
Медиастинально-легочная форма сопровождается приступами кашля, болями в грудине, одышкой.

Аускультация демонстрирует крепитацию, сухие рассеянные хрипы. У некоторых пациентов отмечаются внелегочные признаки заболевания: изменения кожных покровов, слезоточивость и покраснение глаз, воспаление периферических лимфатических узлов, синдром Херфорда (вовлечение в процесс околоушных слюнных желез) и синдром Морозова-Юнглинга (вовлечение в процесс костных тканей).
Совет врача
Народные рецепты лечения саркоидоза направлены на уменьшение воспалительной реакции, предупреждение присоединения бактериальных осложнений, но не стоит применять них в качестве монотерапии. Во-первых, травы не сравнятся по эффекту с гормонами, во-вторых, постоянный прием настоев окажет негативное влияние на слизистой желудка, на работе желчного пузыря и поджелудочной железы.
Внутригрудная лимфожелезистая форма характеризуется бессимптомным течением у большей части больных, остальные пациенты выказывают жалобы на слабость, боли в грудине, суставные боли, приступы кашля, повышение t тела. Диагностируется узловатая эритема. Перкуссионно выявляется двустороннее увеличение корней легких.
Легочная форма проявляется одышкой, приступами кашля с отхождением мокроты, артралгией, болями в грудине.
На третьей стадии болезни симптоматика дополняется клиническими проявлениями легочной и сердечной недостаточности, эмфиземы и пневмосклероза.
Острую стадию саркоидоза можно определить по изменениям в анализах крови, говорящих о наличии воспалительного процесса. Увеличивается СОЭ, заметна эозинофилия, моноцитоз, лимфопения и лейкопения. На начальном этапе отмечается повышение титров α- и β-глобулинов, но, чем больше прогрессирует болезнь, тем выше содержание γ-глобулинов.
Обязательно оценивают лаважную жидкость.
Саркоидоз легко определить по результатам рентгена, МРТ или КТ. На снимках – увеличенные лимфоузлы, опухолевидные изменения (преимущественно в корнях). Транслируется наложение теней лимфоузлов друг на друга.

На второй и третьей стадии явно различим фиброз, цирроз легочных тканей, очаговая диссеминация, признаки эмфиземы. Часть пациентов дает положительную реакцию Квейма: на коже в месте инъекции специфического антигена появляется багровый узелок.
Надежнее всего саркоидоз определяется методом гистологии биоптата, полученного путем бронхоскопии, трансторакальной пункции или медиастиноскопии. В биоматериале обнаруживаются компоненты эпителиоидных гранулем.
Бронхоскопия подтверждает и косвенные признаки болезни, например, увеличенные лимфоузлы в области бифуркации, расширенные сосуды в бронхиальных устьях, атрофический бронхит, бляшки и уплотнения на бронхиальной слизистой.
Показанием для неотложного лечения выступает тяжелое, быстрое развитие болезни, ее генерализованная или комбинированная форма, явная диссеминация в тканях легких, опухолевидное поражение грудных лимфатических узлов.
Лечат болезнь длительными курсами «Преднизолона», «Индометацина», «Резохина» и токоферола ацетата.

Комбинированная схема предполагает курс «Преднизолона», «Дексаметозона» и «Полькортолона», чередующиеся с приемом нестероидных противовоспалительных средств «Вольтарена» и «Индометацина».
В среднем курс лечения составляет 3-4 месяца, с последующим снижением дозировки в течение 6-12 месяцев. На 1-2 стадии поражения дыхательной системы возможно применение ингаляционных глюкокортикостероидов.
Пациент наблюдается диспансерно, в отделении фтизиатрии.
Все больные разделяются на две терапевтические группы:
- I — с активной стадией: Iа — диагноз установлен впервые;
- Iб — рецидив и/или обострение после основного лечения;
- II — неактивный саркоидоз.
На диспансерном учете требуется находиться не менее 24 месяцев, при тяжелом течении заболевания – до 5 лет. После полного излечения пациент снимается с учета.
Для лечения саркоидоза легких народными средствами больные часто прибегают к рецептам народной медицины, многие из которых показали высокие результаты в борьбе с данным диагнозом. Вот некоторые из них:
- Приготовить травяной сбор из шалфея, календулы, корня алтея, душицы и спорыша. Затем заварить в термосе 1 ч. л. смеси в 250 мл. кипятка. Настойку выпивать до еды 3 – 4 раза в день в течение 1, 5 месяцев. Повторять лечебный курс рекомендуется через 3 недели.
- Облепиховый морс: пить ежедневно по полстакана до 6 раз в сутки, с осторожностью при гастрите (пить через полчаса после еды) – противопоказан при язве.
- Обычный чай можно заменить отваром из листьев эвкалипта – он обладает приятным освежающим вкусом, эффективно облегчает дыхание и успокаивает. Пить такой чай нужно утром и вечером, добавляя в него 1 или 2 ч. л. меда.
- Из цветков сирени готовят согревающую настойку для натираний. На 0, 5 л. спирта или водки нужно собрать 1 ст. свежесорванных соцветий, смесь настаивают ровно 1 неделю, после чего натирают спину и грудь на ночь.
- Прекрасным лечебным действием обладает состав из водки и подсолнечного масла. Ингредиенты нужно взять в одинаковых дозах – по 30 гр., тщательно перемешать и употреблять около 1 года 3 р./день.
Врачам часто задают вопрос больные с саркоидозом легких — это рак? Нет, но рекомендовано следить за показателями АД, ритмом и частотой сердечных сокращений, уровнем сахара. Все признаки заболевания могут исчезнуть, но в будущем, даже при правильной терапии развиваются рецидивы.
Саркоидоз — болезнь иммунопатологической реакции организма, а значит, пациентам фтизиатрии противопоказано посещать процедуры физиотерапии, особенно сеансы инсоляции. Категорически запрещены все виды массажа грудной клетки.
О том, как победить саркоидоз, смотрите в видеоролике:
Данная статья проверена действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Оцените, насколько была полезна статья
Проголосовало 9 человек,
средняя оценка 4
Остались вопросы?
Задайте вопрос врачу и получите консультацию терапевта, консультацию пульмонолога, консультацию рентгенолога, консультацию фтизиатра в режиме онлайн по волнующей Вас проблеме в бесплатном или платном режиме.
На нашем сайте СпросиВрача работают и ждут Ваших вопросов более 2000 опытных врачей, которые ежедневно помогают пользователям решить их проблемы со здоровьем. Будьте здоровы!
Источник
Причины лимфаденопатии средостения на рентгене, КТ, МРТ, ПЭТ
а) Определения лимфаденопатии:
• Патологическое увеличение или изменение морфологических особенностей лимфатических узлов средостения или корней легких
• В классификацию TNM-7 не включены следующие лимфатические узлы:
– Подмышечные, подгрудные, внутренние грудные, диафрагмальные и абдоминальные
б) Лучевые признаки лимфаденопатии:
1. Основные особенности:
• Оптимальные диагностические ориентиры:
– Размеры внутригрудных лимфатических узлов > 10 мм при КТ
– Поглощение ФДГ внутригрудными лимфатическими узлами при ФДГ-ПЭТ/КТ
• Локализация:
– В соответствии с классификацией Американского объединенного комитета по изучению злокачественных опухолей (American Joint Committee on Cancer, AJCC) и Международного противоракового союза (UICC)
• Размеры:
– Вариабельны
• Морфологические особенности:
о Патологически измененными могут быть небольшие лимфатические узлы с нетипичными морфологическими особенностями
о Нетипичные особенности:
– Округлая форма
– Нечеткий контур
– Отсутствие ворот, заполненных жировой тканью
– Наличие некроза в центре
– Наличие кальцификатов
2. Рентгенография лимфаденопатии:
о Патологические изменения при рентгенографии органов грудной клетки могут не выявляться
о Увеличенные лимфатические узлы:
– Патологический контур средостения и корней легких
– Объемное образование (образования) в корне легкого, средостении
о Основные особенности:
– Утрата границ средостения, видимых в норме
– Утолщение медиастинальных линий и полос о Правые паратрахеальные лимфатические узлы:
– Утолщение правой паратрахеальной полосы
– Выпуклый контур верхней полой вены
о Левые паратрахеальные лимфатические узлы:
– Утолщение правой паратрахеальной полосы
– Выпуклый контур левой подключичной артерии
о Лимфатические узлы переднего средостения:
– Объемное образование переднего средостения
– Утолщение передней соединительной линии О Бифуркационные лимфатические узлы:
– Выпуклый контур кармана, образуемого верхними отделами непарной вены и пищевода
– Затемнение в проекции окна, образуемого корнем легкого и средостением
о Лимфатические узлы корней легких:
– Увеличение корней легких
– Дольчатый контур корней легких
– Симптом наложения корня легкого:
Может выявляться при медиастинальной лимфаденопатии
о Аортопульмональные лимфатические узлы:
– Выпуклый контур аортопульмонального окна
о Юкстадиафрагмальные лимфатические узлы:
– Выпуклый контур кардиодиафрагмального угла
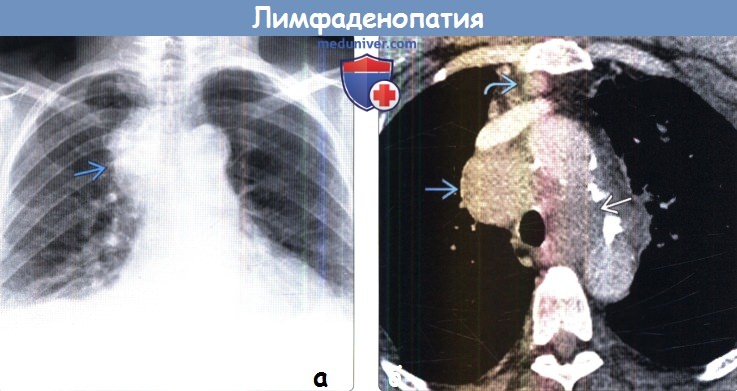
(а) У пожилого курильщика с жалобами на кашель при рентгенографии органов грудной клетки в ЗП проекции справа от трахеи определяется объемное образование обусловленное лимфаденопатией.
Высокое стояние правого купола диафрагмы может быть вызвано ее параличом вследствие инвазии диафрагмального нерва.
(б) У этого же пациента при КТ с контрастным усилением визуализируется увеличение правых и левых нижних паратрахеальных лимфатических узлов и лимфатических узлов переднего средостения обусловленное метастазами рака легких.
Вовлечение в опухолевый процесс лимфатических узлов с обеих сторон соответствует стадии N3 заболевания, при которой опухоль нерезектабельна.
3. КТ:
• Нативная КТ:
о Медиастинальная лимфаденопатия:
– Облитерация пространств средостения, заполненных жировой тканью
– Выявление сливного мягкотканного компонента
о Лимфаденопатия корней легких:
– Объемное образование корня легкого
– С трудом дифференцируется от прилежащих сосудов корня легкого
• КТ с контрастным усилением:
о Лимфаденопатия:
– Отдельные увеличенные лимфатические узлы
– Патологический мягкотканный компонент в области различных групп лимфатических узлов
– Сливные мягкотканные объемные образования; могут выявляться в > 1 группе лимфатических узлов
о Наиболее универсальным критерием является размер лимфатического узла по короткой оси:
– Нижние паратрахеальные и бифуркационные: > 11 мм
– Верхние паратрахеальные и верхние медиастинальные: > 7 мм
– Параэзофагеальные и корня правого легкого: > 10 мм
– Параэзофагеальные и корня левого легкого: > 7 мм
– Перидиафрагмальные: > 5 мм
о Внутренние грудные, ретрокруральные и экстраплевральные лимфатические узлы:
– Критерии размеров не разработаны; при выявлении считаются патологическими
о Размеры лимфатического узла не всегда достоверны:
– У пациентов со злокачественным новообразованием метастазы содержатся в 13% лимфатических узлов размерами < 10 мм
о Внутривенное контрастное усиление облегчает оценку лимфатических узлов и прилежащих сосудов и органов средостения:
– Применяется у пациентов с малым количеством жировой ткани
– Метастазы рака легких в лимфатических узлах обычно накапливают контрастное вещество:
Неконтрастирующиеся участки и участки низкой плотности обусловлены некрозом или геморрагиями
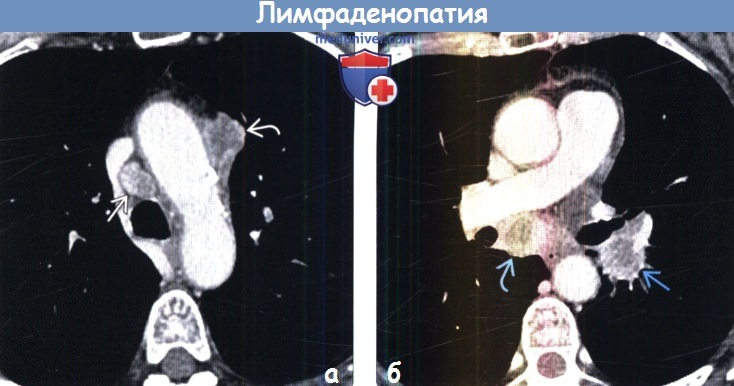
(а) У пациента с распространенным раком легких при КТ с контрастным усилением определяется лимфаденопатия парааортальных и правых нижних паратрахеальных лимфатических узлов.
Пораженные лимфатические узлы увеличены и характеризуются патологическим контрастным усилением: центральные отделы гиподенсны вследствие некроза.
(б) У этого же пациента при КТ с контрастным усилением визуализируются увеличенные лимфатические узлы области бифуркации трахеи и корня левого легкого с наличием некроза в центре.
Вовлечение в опухолевый процесс лимфатических узлов с обеих сторон соответствует стадии N3 заболевания.
4. МРТ лимфаденопатии:
• По точности соответствует КТ
• Контрастное усиление с использованием гадолиния повышает точность стадирования
5. Ультразвуковое исследование:
• Используется для проведения биопсии надключичных и подмышечных лимфатических узлов
• Эндобронхиальноеультразвуковое исследование (ЭБУЗИ): оценка состояния и проведение биопсии некоторых лимфатических узлов средостения и корней легких
6. Методы медицинской радиологии:
• ПЭТ/КТ:
о Поглощение ФДГ:
– Более точное обнаружение метастазов в лимфатических узлах, что повышает достоверность стадирования
– Ложноположительные результаты: при воспалительном процессе в лимфатических узлах
7. Рекомендации к проведению лучевых исследований:
• Оптимальный метод:
о КТ с контрастным усилением оптимальна для выявления и установления характеристик внутригрудной лимфаденопатии
о ПЭТ/КТ позволяет повысить точность стадирования
• Выбор условий исследования:
о Внутривенное контрастное усиление для оценки лимфатических узлов корней легких
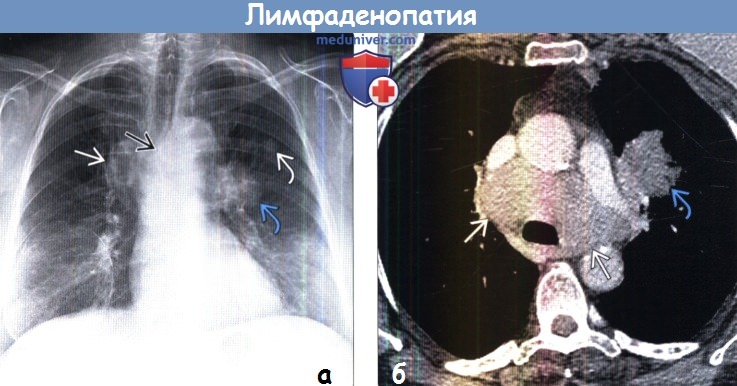
(а) У пожилого курильщика при рентгенографии органов грудной клетки в ПП проекции в верхней доле левого легкого определяются объемное образование и сателлитный узелок.
Следует отметить деформацию левого контура трахеи и правого контура средостения, обусловленную увеличением паратрахеальных лимфатических узлов с обеих сторон.
Следует считать, что объемное образование и лимфаденопатия соответствуют раку легких, пока не доказано иное.
(б) У этого же пациента при КТ с контрастным усилением визуализируются рак легких в верхней доле левого легкого и увеличенные паратрахеальные лимфатические узлы с обеих сторон, что соответствует стадии N3 заболевания, при которой опухоль нерезектабельна.
в) Дифференциальный диагноз лимфаденопатии:
1. Злокачественные новообразования:
• Лимфома:
о Лимфаденопатия; вариабельная картина контрастного усиления
о Лимфома после лечения может содержать кальцификаты
о При лимфоме Ходжкина чаще, чем при неходжкинской лимфоме, в опухолевый процесс включается грудная клетка
• Лимфаденопатия, обусловленная метастазами:
о Злокачественные новообразования грудной клетки:
– Рак молочной железы
– Рак пищевода
– Злокачественная мезотелиома плевры
о Злокачественные новообразования за пределами грудной клетки:
– Меланома
– Почечно-клеточная карцинома
– Тестикулярные новообразования
2. Инфекция:
• Бактериальная(типичная и атипичная)
• Микобактериальная: типичная — с возбудителем Mycobacterium tuberculosis и атипичная
• Грибковая: гистоплазмоз
• Вирусная: вирус Эпштейна-Барр
3. Неинфекционный воспалительный процесс:
• Саркоидоз:
о Системное заболевание, характеризующееся образованием гранулем без казеозного некроза
о Симметричная двусторонняя лимфаденопатия корней легких и паратрахеальных лимфатических узлов о Пораженныелимфатическиеузлы могут содержать кальцификаты
о Для оценки эффективности лечения может использоваться ФДГ-ПЭТ/КТ
• Профессиональные заболевания легких:
о Силикоз
о Пневмокониоз работников угольной промышленности
о Асбестоз
о Бериллиоз
• Гранулематоз с полиангиитом
• Системные заболевания соединительной ткани
4. Прочие:
• Кардиогенный отек легких
• Лекарственная токсичность
• Амилоидоз
• Ангиофолликулярная гиперплазия лимфатических узлов (болезнь Каслмана)
г) Патоморфология лимфаденопатии:
1. Стадирование, определение степени дифференцировки и классификация опухолей:
• Классификация TNM-7 AJCC, используемая при раке легких
• Стадирование лимфатических узлов (N):
о NX: региональные лимфатические узлы не могут быть оценены
о N0: метастазы в лимфатических узлах отсутствуют
о N1: метастазы в гомолатеральных перибронхиальных, внутрилегочных лимфатических узлах и лимфатических узлах корней легких
о N2: метастазы в гомолатеральных лимфатических узлах средостения, области бифуркации трахеи
о N3: метастазы в контралатеральных лимфатических узлах корней легких и средостения, в контралатеральных или гомолатеральных лимфатических узлах лестничных мышц и контралатеральных или гомолатеральных надключичных лимфатических узлах
• При раке легких были выявлены особенности распространения метастазов в специфические лимфатические узлы
• Ограничения системы стадирования:
о Лимфатические узлы, не являющиеся дренирующими
– Подмышечные, подгрудные, внутренние грудные, диафрагмальные и абдоминальные:
Не отражены в классификации TNM-7
– Данные лимфатические узлы классифицируют по-разному:
Метастазы в подмышечных лимфатических узлах часто относят к стадии N3
Метастазы в поддиафрагмальных лимфатических узлах часто относят к стадии М1
д) Клинические аспекты:
1. Проявления:
• Наиболее частые симптомы:
о Охриплость при вовлечении в опухолевый процесс возвратного гортанного нерва
о Одышка при вовлечении в опухолевый процесс диафрагмального нерва и паралич диафрагмы
о Симптомы могут отсутствовать
2. Демографические данные:
• Мужчины > женщины; курильщики
3. Естественное течение заболевания и прогноз:
• Прогноз зависит от стадии заболевания на момент его выявления
4. Лечение:
• Зависит от особенностей первичной опухоли, масштаба вовлечения в опухолевый процесс лимфатических узлов и наличия или отсутствия метастазов:
о N1: новообразование резектабельно на ранней стадии или при отсутствии метастазов
о N2: новообразование может быть резектабельно; может потребоваться проведение неоадъювантной химиотерапии и лучевой терапии
о N3: новообразование нерезектабельно
е) Диагностические пункты:
1. Следует учитывать:
• Патологические изменения в легких и лимфаденопатия могут быть вызваны раком легких
2. Ключевые моменты при интерпретации изображений:
• Оценка лимфатических узлов при КТ осуществляется в соответствии с их размерами и морфологическими особенностями
о Метастазы могут выявляться в неувеличенных лимфатических узлах
3. Ключевые моменты диагностического заключения:
• Для правильного стадирования важно придерживаться классификации групп лимфатических узлов
• На выбор схемы лечения влияет выявление стадии N3 заболевания
ж) Список литературы:
1. El-Sherief АН et al: International association for the study of lung cancer (IASLC) lymph node map: radiologic review with CT illustration. Radiographics. 34(6):1680-91, 2014
2. Nair A et al: Revisions to the TNM staging of non-small cell lung cancer: rationale, clinicoradiologic implications, and persistent limitations. Radiographics. 31 (1):215—38, 2011
3. UyBico SJ et al: Lung cancer staging essentials: the new TNM staging system and potential imaging pitfalls. Radiographics. 30(5): 1 163-81,2010
4. Sharma A et al: Patterns of lymphadenopathy in thoracic malignancies. Radiographics. 24(2):419-34, 2004
5. Pieterman RM et al: Preoperative staging of non-small-cell lung cancer with positron-emission tomography. N Engl J Med. 343(4):254-61, 2000
– Также рекомендуем “Опухоль Панкоста на рентгенограмме, КТ, МРТ”
Редактор: Искандер Милевски. Дата публикации: 25.1.2019
Оглавление темы “Рентген и КТ органов грудной клетки”:
- Причины консолидации легочной ткани на рентгене, КТ, МРТ, ПЭТ
- Множественные патологические образования легкого на рентгенограмме и КТ органов грудной клетки
- Причины множественных патологических образований в легких на рентгене, КТ, ПЭТ
- Лимфаденопатия на рентгенограмме и КТ органов грудной клетки
- Причины лимфаденопатии средостения на рентгене, КТ, МРТ, ПЭТ
- Опухоль Панкоста на рентгенограмме, КТ, МРТ
- Лучевая диагностика опухоли Панкоста: рентген, КТ, МРТ, ПЭТ
- Обструкция верхней полой вены на рентгенограмме, КТ, МРТ
- Лучевая диагностика обструкции верхней полой вены: рентген, КТ, МРТ, УЗИ, ангиография
- Метастазы рака легкого на рентгенограмме, КТ, МРТ, ПЭТ
Источник