Самые крупные клетки крови лимфоциты моноциты

Общий клинический анализ венозной крови (ОАК) отражает общее состояние всей системы кроветворения. Количественное и качественное исследование картины крови позволяет в общем оценить основные функции крови, наличие и активность патологического процесса в организме.
Включает в себя определение:
- концентрации гемоглобина;
- величины гематокрита;
- концентрации эритроцитов, тромбоцитов, лейкоцитов;
- лейкоцитарной формулы (абсолютного количества каждого вида лейкоцитов и их процентного соотношения к общему количеству лейкоцитов);
- скорости оседания эритроцитов;
- расчет эритроцитарных и тромбоцитарных индексов.
Как проводится общий анализ крови в ДІЛА
В медицинский лаборатории ДІЛА исследование «Общий развернутый анализ крови (автоматический геманализатор 33 показателя)» проводится на геманализаторе Advia 2120i/SIEMENS. В результате определяются основные показатели крови и подсчет лейкоцитарной формулы. В случае, если аппарат сообщает об отклонении от референтных значений показателей клеток крови (их количества, морфологических изменений или нарушения соотношения клеток крови в лейкоцитарной формуле), а также при определении атипичных клеток крови, происходит ручной просмотр врачом-лаборантом лаборатории препарата крови для подтверждения отклонений. Также вручную, в обязательном порядке, пересматривается препарат крови новорожденных детей до 30 дней.
Важно! Основным материалом для проведения исследования является венозная кровь. Допускается забор капиллярной крови у детей в возрасте до трех лет.
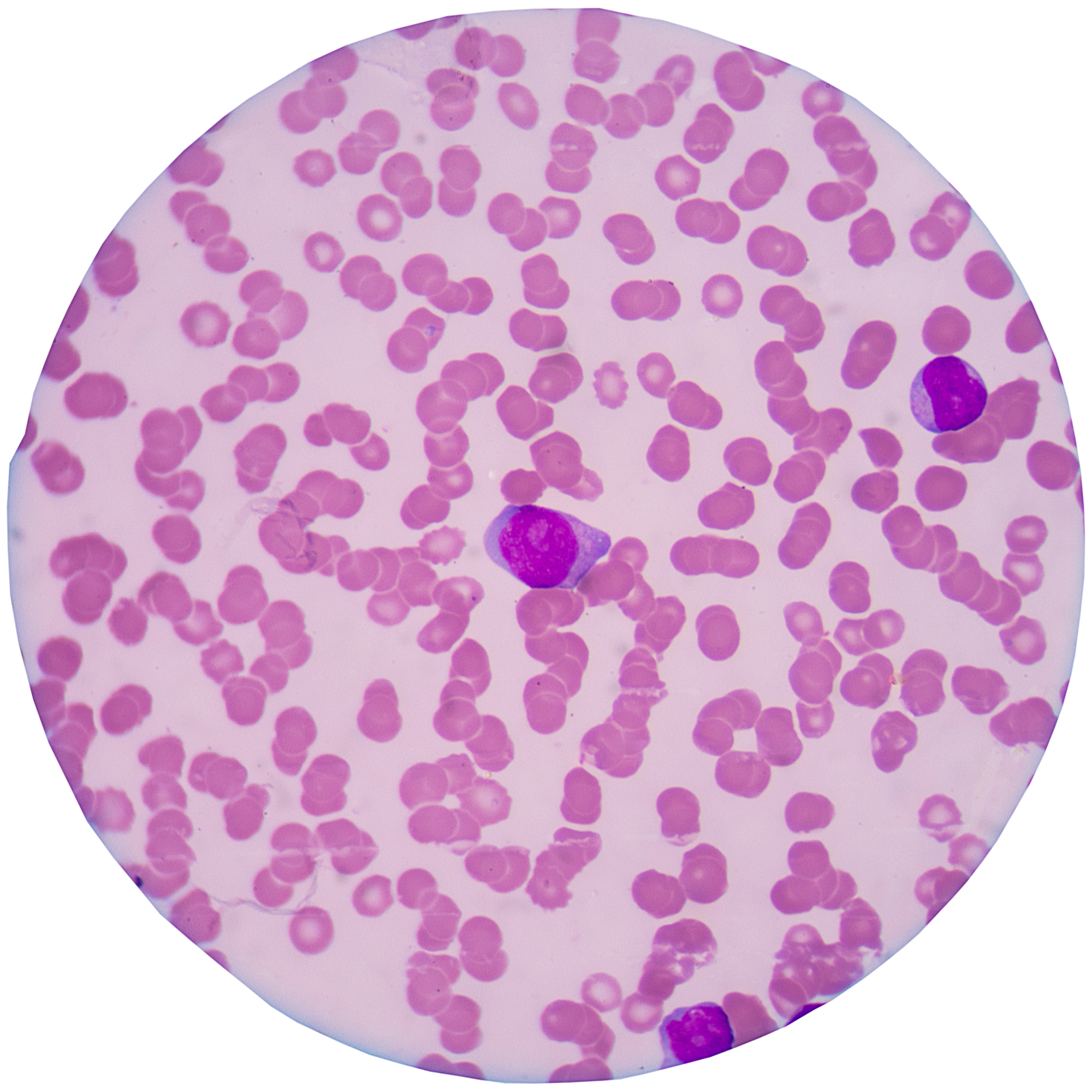
Вид нормального препарата крови под микроскопом
За что отвечают показатели состава крови
Лейкоциты
Лейкоциты (белые кровяные тельца) – клетки крови, которые образуются в костном мозге. Основная их функция – бороться с инфекцией и повреждением тканей организма. Выделяют пять основных типов лейкоцитов, которые отличаются по внешнему виду и выполняемой функции:
- входят в группу гранулоцитов за счет наличия цветных гранул: эозинофилы, базофилы, нейтрофилы;
- входят в группу агранулоцитов, которые не содержат цветных гранул: лимфоциты и моноциты.
Они присутствуют в крови в относительно стабильных количествах и пропорциях, и, хотя их численность может колебаться даже в течение дня и зависит, в том числе и от внешних факторов, в норме, обычно, остаются в пределах референтных значений.
Лейкоциты образуются из стволовых клеток костного мозга и в процессе созревания проходят ряд промежуточных стадий, в ходе которых и тело клетки, и ее ядро уменьшаются. В кровоток же попадают лишь «зрелые», «взрослые», лейкоциты. Время жизни лейкоцитов достаточно короткое, поэтому происходит их постоянное обновление. Продукция лейкоцитов в костном мозге увеличивается в ответ на любое повреждение тканей, это часть нормального воспалительного ответа. Цель воспалительного ответа – отграничение повреждения, удаления фактора, что его вызывал, и восстановление ткани.
Эритроциты (или красные кровяные тельца)Эритроциты (или красные кровяные тельца) – клетки крови, которые не содержат ядер, главная функция – транспорт кислорода из легких к тканям и перенос углекислого газа СО2 из тканей в легкие. Этот процесс осуществляется с помощью гемоглобина, который содержится в эритроцитах. Форма в виде двояковогнутого диска представляет оптимальное соотношение размера эритроцита к его поверхности для обмена газами и обеспечивает ему способность деформироваться при прохождении через капилляры. Период жизни имеют от 90 до 120 дней, затем разрушаются в печени и селезенке. |
|
Гемоглобин
Гемоглобин – белок, главная функция которого заключается в транспорте кислорода О2 от легких к тканям и выведение углекислого газа СО2 из организма, а также регуляции кислотно-основного состояния крови. Благодаря гемоглобину эритроцит и кровь в целом – имеют красный цвет.
Гематокрит
Гематокрит – отношение объема форменных элементов крови (эритроциты, лейкоциты, тромбоциты) к объему крови.
 Схематическое изображение тромбоцита | ТромбоцитыТромбоциты – безъядерные клетки крови диаметром 2-4 мкм, имеют неправильную округлую форму и образуются в костном мозге. Основная функция тромбоцитов – участие в свертывании крови – защитной реакции организма на повреждение и предотвращение потери крови. При повреждении стенки сосуда пластинки быстро агрегируют (склеиваются между собой), прилипают к создаваемым нитям фибрина, в результате чего формируется тромб, который закрывает рану. |
Тромбокрит
Тромбокрит – отношение объема тромбоцитов в соотношении к общему объему крови.
Расчетные показатели, которые показывают полную картину красной крови и отражают ее свертывающую способность:
- Средний объем эритроцитов
- Среднее содержание гемоглобина в одном эритроците
- Средняя концентрация гемоглобина в эритроцитах
- Ширина распределения эритроцитов по объему
- Средний объем тромбоцитов
- Ширина распределения тромбоцитов по объему
Лейкоцитарная формула
Лейкоцитарная формула – абсолютное количество каждого вида лейкоцитов и их процентное соотношение к общему количеству лейкоцитов:
- Общие нейтрофилы (сумма сегментоядерных и палочкоядерных нейтрофильных гранулоцитов) – один из видов лейкоцитов с гранулами внутри цитоплазмы. Нейтрофилы участвуют в защитных реакциях организма человека при бактериальных или инфекционных болезнях с помощью собственных ферментов.
- Сегментоядерные гранулоциты – «зрелые» нейтрофилы, содержат сегментированное ядро.
- Палочкоядерные гранулоциты – «молодая» форма нейтрофилов, содержащая одно ядро.
- Лимфоциты – главные клеточные элементы иммунной системы, которые образуются в костном мозге и активно функционируют в лимфоидной ткани. Главная функция лимфоцитов – распознавание чужеродного антигена и участие в адекватном иммунологическом ответе организма.
- Моноциты – большие одноядерные лейкоциты, относящиеся к агранулоцитам. Моноциты – самые крупные клетки крови. Попадая в ткани, они превращаются в макрофаги. Макрофаги – большие клетки, активно разрушающие бактерии. По сравнению с нейтрофилами, моноциты более активны в отношении вирусов, чем бактерий, и не разрушаются во время реакции с чужеродным антигеном, поэтому в очагах воспаления вызванного вирусами гной не формируется. Также моноциты накапливаются в очагах хронического воспаления.
- Эозинофилы – тип лейкоцитов, которые получили свое название из-за того, что окрашиваются кислым красителем – эозином. Как и нейтрофилы, способны к фагоцитозу, являются микрофагами, а значит способны, в отличие от макрофагов, поглощать лишь относительно мелкие инородные частицы или клетки. Эозинофилы, благодаря наличию гистаминазы, обладают способностью поглощать и расщеплять гистамин, а также ряд других медиаторов аллергии и воспаления. Они также обладают способностью при необходимости высвобождать эти вещества, подобно базофилам. То есть, эозинофилы способны играть как проаллергическую, так и защитную, антиаллергическую роль. Содержание эозинофилов в крови увеличивается при аллергических состояниях.
- Базофилы (тучные клетки) – клетки крови, содержащие в своей цитоплазме грубые лилово-синие гранулы, окрашивающиеся основными красителями, за что и получили свое название. Основной компонент гранул базофилов – гистамин. Продолжительность жизни – 8-12 суток, период циркуляции в периферической крови, как и у всех гранулоцитов, непродолжительный – несколько часов. Главная функция базофилов – участие в реакциях гиперчувствительности немедленного типа. Они также участвуют в реакциях гиперчувствительности замедленного типа, в воспалительных и аллергических реакциях, в регуляции проницаемости сосудистой стенки.
- Метамиелоциты и миелоциты – клетки-предшественники клеток крови. Как правило, находятся в костном мозге, а в периферической крови определяются лишь при наличии воспаления или как свидетельство лейкоза.
- Вироциты – это своеобразные лимфоциты, имеющие некоторые морфологические черты моноцитов. Они имеют одно ядро. Наличие атипичных мононуклеаров (вироцитов) – наиболее характерный признак инфекционного мононуклеоза, хотя они могут появляться и при других вирусных заболеваниях.
Скорость оседания эритроцитов по методу Westergren (СОЭ)
Скорость оседания эритроцитов по методу Westergren (СОЭ) – неспецифический лабораторный показатель, отражающий соотношение фракций белков плазмы; изменение СОЭ может служить косвенным признаком текущего воспалительного или иного патологического процесса, например, анемии или опухолевого процесса. Проба основывается на способности эритроцитов в лишенной возможности свертывания крови оседать под действием гравитации.
Но подчеркиваю, что данный показатель является крайне неспецифическим и зависит от многих факторов, влияющих на процесс оседания эритроцитов, следовательно, использовать его можно только в совокупности с другими показателями крови и другими исследованиями.
Зачем нужен общий анализ крови и почему он так популярен
Общий клинический анализ крови – рутинное лабораторное исследование, которое используется в качестве базового, и обычно является достаточно информативным при наличии видимой или скрытой клинической симптоматики (в случае обострения), показатели которого часто возвращаются к норме при стабилизации состояния.
Также общий анализ крови может использоваться и в качестве скринингового исследования, когда является маркерным и позволяет дифференцировать пациентов за критерием больной/здоровый при диспансерном или других периодических обследованиях.
Общий развернутый анализ крови (ОАК) позволяет выявить такие проблемы со здоровьем по трем основным клиническим направлениям:
1. Наличие анемий различного происхождения и их дифференциальная диагностика.
Пониженный уровень гемоглобина (менее 130 г/л у мужчин и 120 г/л у женщин, у беременных – до 110 г/л) может свидетельствовать об анемическом синдроме, который чаще всего возникает на фоне кровопотери различной степени тяжести. В этом случае врач ставит синдромальный диагноз – анемический синдром. У этого синдрома может быть много причин, а именно:
- недостаточное усвоение железа;
- дефицит витамина В12;
- недостаток фолиевой кислоты при различных заболеваниях желудочно-кишечного тракта;
- прием некоторых лекарственных препаратов, подавляющих усвоение железа;
- беременность/лактация;
- на фоне тяжелых инфекционных заболеваний;
- может возникнуть на фоне тяжелой физической работы в сочетании с усиленным потоотделением.
На что же нужно обратить внимание, чтоб заподозрить анемию любого происхождения:
- бледность кожных покровов и видимых слизистых оболочек,
- слабость;
- повышенная утомляемость;
- раздражительность;
- шум или звон в ушах;
- головокружение;
- одышка;
- возникновение усиленного сердцебиения даже при незначительной физической нагрузке;
- аллопеция (выпадение волос);
- изменение формы (ложкоподобие) или исчерченности ногтевых пластинок;
- возникновение заед в углах рта;
- воспаление языка – глоссита (в виде появления налета, ощущение жжения в языке, потеря или изменение вкусовой чувствительности);
- извращение вкуса (хлороз) и запаха;
- иногда – диуретические изменения.

Для подтверждения и дифференциальной диагностики анемий, при наличии анемического синдрома в общем анализе крови, советую пройти Программу 175 “Определи причину анемии”, и обратиться к вашему семейному врачу для оценки, диагностики и дальнейшего лечения.
2. Признаки воспалительных изменений в крови
Как правило, воспалительный процесс в организме сочетается с наличием повышенной температуры тела – лихорадки, сложного биологического процесса организма, который заключается в повышении температуры тела выше 380С.
Как отличить бактериальную инфекцию от вирусной по общему развернутому анализу крови:
- В случае наличия бактериальной инфекции, как правило, наблюдается повышение количества лейкоцитов в крови преимущественно за счет увеличения количества нейтрофилов (нейтрофилёз). Наблюдается так называемый сдвиг лейкоцитарной формулы влево – увеличение количества и пропорции палочкоядерных нейтрофилов, могут появиться молодые формы, такие как метамиелоциты (юные) и миелоциты. Как следствие – возможно относительное (в процентном соотношении, а не количественном) снижение содержания лимфоцитов – относительная лимфопения. Также показатель СОЭ (скорость оседания эритроцитов) – обычно значительно повышен.
Для подтверждения бактериальной инфекции рекомендую пройти исследование на С-реактивный белок (СРБ) – количественный.
- В случае наличия вирусной инфекции, количество лейкоцитов в крови, как правило, остается в пределах референтных значений (возможно даже снижение их количества – лейкопения, либо умеренное увеличение – умеренный лейкоцитоз). Изменения в лейкоцитарной формуле происходят за счет увеличения содержания лимфоцитов (лимфоцитоз) и/или моноцитов (моноцитоз), соответственно наблюдается относительное снижение количества нейтрофилов. СОЭ может незначительно повышаться, хотя при сильном вирусной нагрузке СОЭ может иметь достаточно высокие показатели.
Важно! Даже при наличии отклонений, подтверждающих воспалительные изменения в крови, не начинайте прием антибиотиков без назначения врача, это может привести к резистентности возбудителя к антибиотикам и возможным осложнениям течения инфекции.
3. Наличие гематологических изменений крови
Появление «молодых» («юных»), «бластных» форм, недифференцированных клеток, а также уменьшение абсолютного количества лейкоцитов, эритроцитов и тромбоцитов. Такие изменения требуют скорейшего обращения к вашему семейному врачу с возможным направлением к врачу-гематологу для определения причин, дальнейшей диагностики и лечения.
- При скрининговом обследовании с профилактической целью, лично я советую проходить не реже одного раза в год, а лучше – два раза в год и при каждом диспансерном обследовании.
- Перед каждым визитом к вашему семейному врачу и плановой госпитализацией.
- По рекомендации врача – чаще, для контроля медикаментозной и/или другой терапии.
- Для спортсменов и женщин, имеющих обильные месячные, рекомендуется проходить исследование «Общий развернутый анализ крови (автоматический геманализатор 33 показателя)» чаще – ежеквартально.
Другие новости

26.03.2021

24.03.2021

22.03.2021
Источник
Другие названия: лейкограмма, формула крови, Leukocyte differential count, WBC differential.
Код услуги для заказа 4036 Мануальный подсчет лейкоцитарной формулы в медицинской лаборатории Синэво.
Общая информация
Лейкоциты (белые кровяные тельца) — это форменные элементы крови, основной функцией которых является защита организма от чужеродных агентов (токсинов, вирусов, бактерий, отмирающих клеток собственного организма и др.).
Лейкоцитарная формула – процентное соотношение различных видов лейкоцитов в сыворотке крови. Мануальный подсчет – это подсчёт клеток в окрашенном мазке крови под микроскопом. Лейкоциты делятся на 5 типов: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы. Они отличаются по внешнему виду и выполняемым функциям.
Важно! Существует такое понятие, как сдвиг лейкоцитарной формулы влево и вправо. Сдвиг лейкоцитарной формулы влево – это когда в ответ на инфекцию сильно увеличивается продукция нейтрофилов, и в кровь выходят их незрелые палочкоядерные формы («палочки»). Сдвиг лейкоцитарной формулы вправо – увеличение количества зрелых сегментоядерных нейтрофилов с измененным строением ядер, что встречается при мегалобластных анемиях, заболеваниях печени и почек.
Показания к назначению исследования:
- плановое профилактическое обследование;
- обследование перед госпитализацией и оперативным вмешательством;
- диагностика инфекционных, воспалительных и гематологических заболеваний;
- мониторинг эффективности проводимой терапии или течения заболевания;
- аллергические реакции;
- опухоли.
Метод: ручной
Единицы измерения: %
Материал для исследования: венозная (капиллярная) кровь
Рекомендации по подготовке к анализу:
- сдавать натощак, после сна;
- за 8-12 часов до анализа прекратить прием пищи;
- пить можно только чистую негазированную воду;
- не курить перед анализом в течение 2 часов;
- не употреблять в течение 2 дней острую, жирную, жареную пищу и алкоголь;
- исключить физические и эмоциональные нагрузки за 1 день до анализа;
- не сдавать анализ после рентгенографии, физиотерапевтических процедур и инструментальных исследований.
Интерпретация результатов:
Результат лабораторных исследований не является достаточным основанием для постановки диагноза. Интерпретация результатов и постановка диагноза осуществляется только лечащим врачом.
Нейтрофилы (NEUT), Neutrophils
Нейтрофилы — наиболее многочисленная разновидность лейкоцитов, составляют 50-75% от общего количества белых клеток. При развитии инфекционного или воспалительного процесса внутри нейтрофилов активируются особые вещества, необходимые для разрушения возбудителя или собственных пораженных клеток. Нейтрофилы активно движутся к месту инфекции и выполняют свою защитную функцию.
Выделяют сегментоядерные (зрелые) нейтрофилы и небольшое количество (1-5% от общего количества) палочкоядерных (более молодых) нейтрофилов.
Расшифровка у детей и взрослых
Референтные значения (норма)
Дети
0-2 недели: 30-50;
2 недели-1 год: 16-45;
1-2 года: 20-48;
6-7 лет: 35-58;
8-9 лет: 40-60;
9-11лет: 40-60;
12-15 лет: 40-60;
16-18 лет: 40-71.
Взрослые: 40-72.
Возможные причины повышения уровня нейтрофилов:
- острые локализованные бактериальные инфекции (абсцессы, остеомиелит, острый аппендицит, отит, пневмония, острый пиелонефрит, сальпингит, менингиты (гнойные и туберкулёзный, др.), ангина, острый холецистит, тромбофлебит и др.);
- острые генерализованные бактериальные инфекции (сепсис, перитонит, эмпиема плевры, скарлатина, холера и др.);
- воспаление или некроз ткани: инфаркт миокарда, обширные ожоги, гангрена, быстро развивающаяся злокачественная опухоль с распадом, узелковый полиартериит, острая ревматическая лихорадка;
- интоксикации экзогенные: свинец, змеиный яд, вакцины, бактериальные токсины;
- интоксикации эндогенные: уремия, диабетический ацидоз, подагра, эклампсия, синдром Кушинга;
- миелопролиферативные заболевания (хронический миелолейкоз, эритремия);
- острые геморрагии.
Возможные причины понижения уровня нейтрофилов:
- бактериальные инфекции (тиф, паратиф, туляремия, бруцеллёз, подострый бактериальный эндокардит);
- вирусные инфекции (инфекционный гепатит, грипп, корь, краснуха);
- миелотоксические влияния и супрессия гранулоцитопоэза:
- ионизирующее излучение;
- химические агенты (бензол, анилин и др.);
- дефицит витамина В12 и фолиевой кислоты;
- острый лейкоз;
- апластическая анемия;
- иммунный агранулоцитоз:
- гаптеновый (гиперчувствительность к медикаментам);
- аутоиммунный (СКВ, РА, хронический лимфолейкоз);
- изоиммунный (у новорождённых, посттрансфузионный);
- перераспределение и секвестрация нейтрофилов в органах:
- анафилактический шок;
- спленомегалия различного происхождения;
- наследственные формы нейтропении (циклическая нейтропения, семейная доброкачественная нейтропения и др.).
Вещества и препараты, влияющие на повышение уровня нейтрофилов: стероиды, препараты дигиталиса
Вещества и препараты, влияющие на понижение уровня нейтрофилов: пенициллин, антитиреоидные препараты, карбамазепин, вальпроевая кислота, мышьяк, ртуть, индометацин, ибупрофен, ацетилсалициловая кислота, барбитураты, диазепам, галоперидол, каптоприл, пропранолол, гидралазин, метилдопа, диазоксид, нифедипин, нитрофурантоин, гризеофульвин, метронидазол, рифампицин, изониазид, стрептомицин, сульфаниламиды, имипенем, противомалярийные препараты, противовирусные препараты, антидиабетические препараты, диуретики, противоопухолевые препараты (цитостатики, иммуносупрессанты).
Лимфоциты (LYMPH), lymphocytes
Лимфоциты — это важнейшие клеточные элементы иммунной системы. Они выполняют различные функции: распознают возбудителей болезни, изменения и уничтожения клеток собственного организма, а также дают гуморальный ответ в виде синтеза антител – специальных защитных белков. Лимфоциты участвуют в формировании иммунологической памяти – способности организма к ускоренному и усиленному иммунному ответу при повторной встрече с чужеродным агентом.
Референтные значения (норма)
Дети
0-2 недели: 22-55;
2 недели-1 год: 25-70;
1-2 года: 30-65;
2-5 лет: 30-60;
6-7 лет: 30-50;
8-9 лет: 30-50;
9-11лет: 30-46;
12-15 лет: 20-50;
16-18 лет: 20-50.
Взрослые: 20-40.
Возможные причины повышения уровня лимфоцитов:
- вирусные инфекции (инфекционный мононуклеоз, цитомегаловирус, краснуха, ветряная оспа);
- токсоплазмоз;
- некоторые бактериальные инфекции (туберкулёз, коклюш);
- онкологические заболевания костного мозга (хронический лимфолейкоз) и лимфоузлов (неходжкинская лимфома);
- острый вирусный гепатит;
- макроглобулинемия Вальденстрема;
- травматические повреждения тканей;
- злокачественные опухоли (особенно карцинома бронхов);
- уремия;
- эклампсия;
- заболевания щитовидной железы;
- острое кровотечение;
- постспленэктомия.
Возможные причины понижения уровня лимфоцитов:
- тяжёлые вирусные заболевания (грипп);
- острые бактериальные инфекции;
- системная красная волчанка;
- некоторые врожденные заболевания новорождённых (синдром Ди Джорджа);
- гиперспленомегалия;
- интоксикация тяжелыми металлами, при ионизирующем излучении;
- заболевания костного мозга — первичные и вторичные (гранулемы, метастазы);
- мегалобластная, апластическая анемия;
- миелодиспластические синдромы;
- наследственные заболевания (анемия Фанкони, наследственный дискератоз);
- почечная недостаточность;
- недостаточность кровообращения;
- вторичный иммунодефицит;
- ВИЧ/СПИД;
- злокачественные новообразования.
Вещества и препараты, влияющие на повышение уровня лимфоцитов:
аминосалициловая кислота, цефтазидим, дексаметазон, галоперидол, леводопа, офлоксацин, тиоурацил, спиронолактон, вальпроевая кислота.
Вещества и препараты, влияющие на понижение уровня лимфоцитов: аспарагиназа, бензодиазепины, цефтриаксон, циклоспорин, фолиевая кислота, фуросемид, ибупрофен, левофлоксацин, литий, офлоксацин, глюкокортикоиды.
Моноциты (MONO), Monocytes.
Моноциты — это самые крупные клетки, циркулирующие в крови, мигрируя в очаг воспаления они поглощают микробы, погибшие лейкоциты, а также поврежденные клетки воспаленной ткани, очищая этим очаг воспаления и подготавливая его для восстановления. За эту функцию моноциты называют «дворниками организма». Также моноциты синтезируют большое количество биологически активных веществ, необходимых для жизненно важных процессов в организме.
Референтные значения
Дети
0-2 недели: 2-10;
2 недели-1 год: 5-20;
1года -18 лет: 2-10.
Взрослые: 2-10.
Возможные причины повышения уровня моноцитов:
- подострый бактериальный эндокардит, период выздоровления после острых инфекций, вирусные (мононуклеоз), грибковые, риккетсиозы и протозойные инфекции (малярия, лейшманиоз);
- туберкулёз, особенно активный, сифилис, бруцеллёз, саркоидоз, язвенный колит;
- острый монобластный и миеломоноцитарный лейкозы, хронический моноцитарный, миеломоноцитарный и миелолейкоз, лимфогранулематоз;
- системная красная волчанка, ревматоидный артрит, узелковый полиартериит.
Вещества и препараты, влияющие на повышение уровня моноцитов: ампициллин, гриеофульвин, галоперидол, пеницилламин, преднизолон.
Эозинофилы, эозинофильные гранулоциты (ЕОS), Eosinophils
Это клетки, которые захватывают чужеродный материал, слишком крупный для нейтрофилов. Эозинофилы присутствуют в очагах воспаления, вызванных аллергическими заболеваниями, например, при бронхиальной астме. Высвобождение биологически активных веществ из эозинофила — составная часть механизма развития аллергических реакций. Так же их выработка увеличивается при заражении гельминтами.
Референтные значения (норма)
Дети
0-12 лет: 0-7;
12-18 лет: 0-6.
Взрослые: 0-6.
Возможные причины повышения уровня эозинофилов:
- аллергические заболевания (бронхиальная астма, сенная лихорадка, аллергический дерматит, лекарственная аллергия);
- инвазии паразитов (аскаридоз, токсокароз, трихинеллез, эхинококкоз, шистосомоз, филяриоз, стронгилоидоз, описторхоз, лямблиоз, анкилостомидоз);
- гемобластозы (острый лейкоз, хронический миелолейкоз, эритремия, лимфомы, лимфогранулематоз), другие опухоли, особенно с метастазами или некрозом;
- иммунодефициты (синдром Вискотта-Олдрича);
- болезни соединительной ткани (узелковый полиартериит, ревматоидный артрит);
- эозинофильный эзофагит, эозинофильный гастроэнтерит, эозинофильный колит (связан с аллергией на коровье молоко, хотя может возникнуть у детей, которых кормили соевыми детскими смесями или грудью);
- инфекционные заболевания на стадии выздоровления при других инфекциях;
- наследственная эозинофилия;
- неаллергический эозинофильный ринит.
Возможные причины понижения уровня эозинофилов:
- начальная фаза инфекционно-токсического процесса;
- тяжёлое состояние у пациентов в послеоперационном периоде.
Вещества и препараты, влияющие на повышение уровня эозинофилов: аллопуринол, аминосалициловая кислота, амоксициллин, амфотерицин В, ампициллин, каптоприл, цефотаксим, цефтазидим, цефтриаксон, доксициклин, эналаприл, гентамицин, галоперидол, вакцина от гепатита А, офлоксацин, пеницилламин, ранитидин, рифампицин, спиронолактон, стрептомицин.
Вещества и препараты, влияющие на понижение уровня эозинофилов: амитриптилин, аспирин, каптоприл, кортикотропин, индометацин, рифампицин, сульфаметоксазол.
Базофилы (базофильные гранулоциты, «тучные клетки», BASO), Basophils
Главная функция базофилов — участие в аллергических реакциях немедленного типа. Основной компонент этих клеток – белок гистамин, который запускает аллергические процессы.
Референтные значения (норма)
у взрослых и детей: 0-1,0
Возможные причины повышения уровня базофилов:
- аллергические заболевания (аллергический ринит, назальные полипы, хронический синусит, бронхиальная астма, атопический дерматит, лекарственная аллергия);
- мегакариобластная лейкемия при синдроме Дауна (трисомия 21);
- хронический миелолейкоз и другие хронические миелопролиферативные синдромы (истинная полицитемия, миелоидная метаплазия с миелофиброзом);
- системный мастоцитоз, пигментная крапивница (педиатрическая форма ограниченной мастоцитарной пролиферации, с кожной локализацией);
- базофильная лейкемия;
- болезнь Ходжкина;
- хроническая гемолитическая анемия, постспленэктомия;
- последствия ионизирующего облучения;
- инфекции различной этиологии (туберкулез, ветряная оспа, грипп);
- гипотиреоз.
Возможные причины понижения уровня базофилов:
- острая фаза инфекционных заболеваний;
- реакция на стресс (беременность, инфаркт миокарда);
- результат длительного лечения стероидами, химиотерапии, облучения;
- врожденное отсутствие базофилов;
- острая ревматическая лихорадка у детей;
- гипертиреоз;
- крапивница;
- бронхиальная астма;
- анафилактический шок;
- системный мастоцитоз, пигментная крапивница, мастоцитарная лейкемия;
- макроглобулинемия, лимфомы с медуллярной инвазией;
- кортикосупраренальная недостаточность;
- хронические заболевания печени и почек;
- остеопороз.
Дополнительные субпопуляции клеток
Атипичные мононуклеары – клетки лимфоидной природы, возникающие в ответ на вирусные инфекции, чаще всего на инфицирование вирусом Эпштейна-Барр (инфекционный мононуклеоз), но могут обнаруживаться и при других вирусных заболеваниях.
Плазматические клетки – антителообразующие клетки лимфоидной природы. Обычно находятся в лимфатических узлах и селезенке. Могут появляться в кровотоке при инфекционных заболеваниях. Присутствие 1-2% плазматических клеток можно считать вариантом нормы. Присутствие большого количества плазматических клеток (более 10%) характерно для ряда онкогематологических заболеваний.
Палочкоядерные нейтрофилы – «молодые» нейтрофилы с несегментированным ядром. В норме их количество составляет 1-6% от общего количества лейкоцитов. Повышенное содержание палочкоядерных нейтрофилов обычно свидетельствует о наличии инфекционного или воспалительного процесса.
Юные миелоциты – незрелые клетки гранулоцитарного ряда, предшественники палочкоядерных нейтрофилов. Их присутствие также может свидетельствовать о наличии инфекционного или воспалительного процесса. Могут появляться при приеме некоторых лекарственных препаратов. В небольшом количестве в норме могут присутствовать у беременных женщин и новорожденных детей.
Миелобласты, промиелоциты и миелоциты — клетки-предшественники взрослых нейтрофилов. Могут появляться в мазке крови в исключительных случаях, например, при тяжелых инфекционных заболеваниях, а также при хроническом миелолейкозе (злокачественном заболевании кроветворной системы).
Где сдать мануальный подсчет лейкоцитарной формулы
Сдать анализ крови на мануальный подсчет лейкоцитарной формулы можно в любом пункте Синэво в Минске, Барановичах, Бобруйске, Борисове, Бресте, Витебске, Ганцевичах, Гомеле, Гродно, Жлобине, Лиде, Могилеве, Мозыре, Молодечно, Новогрудке, Новополоцке, Орше, Пинске, Полоцке, Речице, Светлогорске, Слуцке, Сморгони, Солигорске.
Источник
 Эритроциты
Эритроциты