Региональные лимфатические узлы желудка
Лимфатическая система желудка. Особенности лимфатической системы желудка.
Внутристеночная лимфатическая система желудка распределена во всех его слоях. Лимфатические сосуды желудка образуют в слизистой оболочке капиллярные сети, которые направляются в подслизистый слой, следуя далее в мышечную и серозную оболочки.
Лимфатическая система слизистой оболочки желудка очень богата сплетениями. Через этот слой может широко распространяться раковое поражение желудка. Отводящая лимфатическая система подслизистого слоя образует подслизистые сплетения отводящих сосудов, по которым лимфа поступает в залегающие по ходу артерий лимфатические узлы в направлении, противоположном артериальному кровотоку.
Лимфатическая система желудка очень сложная, явно отличается от лимфатического оттока в кишечнике. В интерстициальной лимфатической системе желудка нет независимых друг от друга областей, все они взаимосвязаны. Имеется некоторая связь между париетальными группами лимфатических узлов. Висцеральная лимфатическая система желудка, гак же как и принимающая от нее лимфу париетальная, на протяжении многих лет служили предметом исследования для Delamere, Poirir и Cuneo, Jamiesou и Dobsou, Coller, Kay и Mclntyre), Rouviere, а в последние годы — для японских ученых.
Как было указано выше, раковое поражение легко распространяется через подслпзистъш слой желудка. Рак верхней трети желудка может переходить на пищевод, где нет защитного барьера от его внедрения. Рак антрального отдела желудка может распространяться на двенадцатиперстную кишку, но не так легко, как с желудка на пищевод. Долгое время считалось, что распространение ракового поражения антрального отдела через пилорическую часть невозможно, так как последняя является защитным барьером от распространения поражения на двенадцатиперстную кишку.
Это ошибочное мнение базировалось на результатах макроскопического изучения удаленных органов и данных рентгенологических исследований. Впоследствии было доказано, что рак антрального отдела может распространяться на двенадцатиперстную кишку через слизистый и подслизистый слои. Поэтому при выполнении резекции желудка по поводу рака следует удалять по крайней мере 3 см проксимальной части двенадцатиперстной кишки.
Знание структуры лимфатической системы определяет оперативную тактику при гастрэктомии по поводу рака. В большинстве хирургических монографий основное внимание уделяется методике выполнения гастрэктомии, но о резекции различных групп лимфатических узлов упоминается в нескольких деталях. Резекцию групп лимфатических узлов следует выполнять по определенной системе, маркируя каждую группу так, чтобы патологоанатом мог идентифицировать их при микроскопическом исследовании. Японские хирурги считают обязательной систематизацию групп лимфатических узлов во время резекции желудка по поводу рака. Было продемонстрировано, что лимфа из всех лимфатических узлов желудка оттекает в чревные лимфатические узлы.
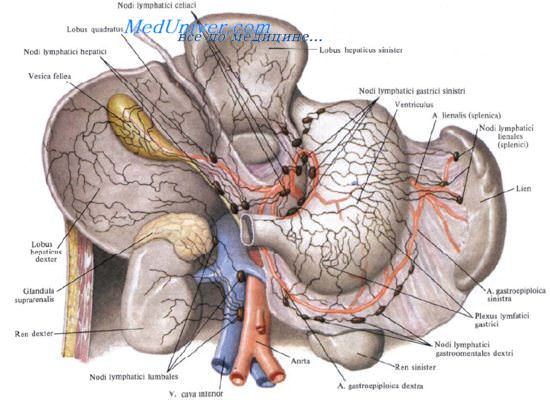
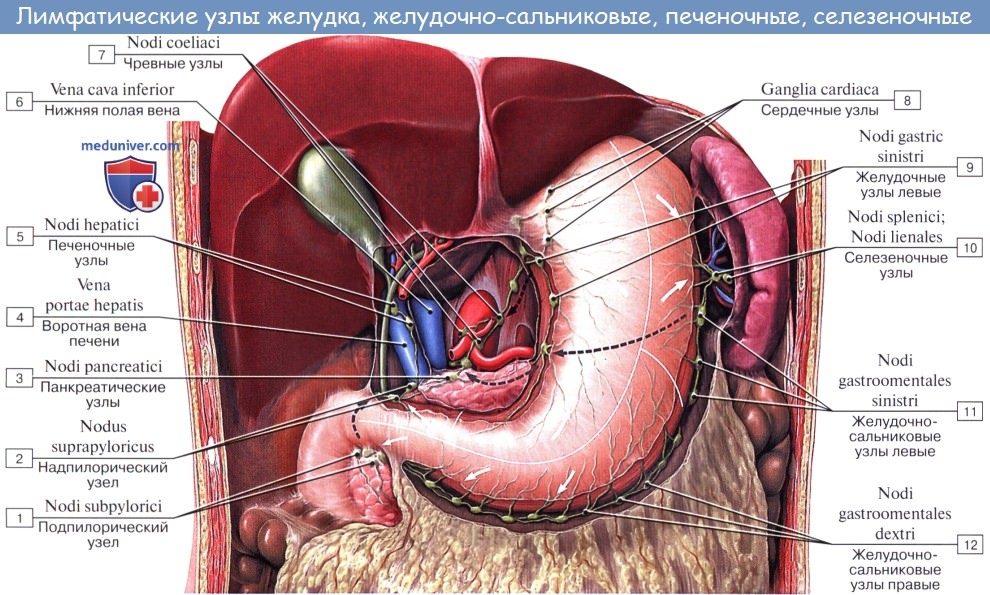
Группы лимфатических узлов желудка описываются следующим образом:
I. Венечные, или левые желудочные, лимфатические узлы.
Собирают лимфу от медиальных двух третей вертикальной части и сегмента горизонтальной части желудка.
II. Селезеночные лимфатические узлы. Собирают лимфу слева и выше от упоминавшейся области, от дна до середины большой кривизны желудка.
III. Печеночные лимфатические узлы.
Отводят лимфу от оставшейся поверхности желудка.
A. Лимфатические узлы в области венечной, или левой желудочной, артерии включают следующие группы:
1. Париетальные лимфатические узлы, расположенные против стенки желудка.
2. Лимфатические узлы, размещенные вокруг кардиальной части желудка: внутренние. наружные и задние кардпальные.
3. Лимфатические узлы малой кривизны желудка, к которым относятся от 3 до 5 узлов расположенных по ходу венечной артерии.
4. Лимфатические узлы серпа венечной артерии, к которым относятся от 2 до 6 узлов вблизи венечной аркады.
5. Чревные лимфатические узлы, расположенные вокруг чревного ствола. Хотя они собирают лимфу не только из венечной области, тем не менее, имеют в ней большое значение.
B. Лимфатические узлы в области селезеночной артерии включают следующие группы:
6. Лимфатические узлы желудочно-селезеночной связки.
7. Лимфатические узлы поджелудочно-селезеночной связки.
8. Лимфатические узлы ворот селезенки.
9. Лимфатические узлы левой желудочно-салниковой артерии.
10. Надподжелудочные (супрапанкреатические) лимфатические узлы, окружающие переднюю поверхность поджелудочной железы выше чревной области.
C. Лимфатические узлы в области печеночной артерии включают следующие группы:
11. Лимфатические узлы, расположенные вокруг правой желудочно-сальниковой артерии над большой кривизной желудка (обычно 5—6 узлов).
12 Интрапилорические лимфатические узлы в количестве от 3 до 6.
13. Позадипилорические лимфатические узлы в количестве 2—3, расположенные по ходу гастродуоденальной артерии.
14. Лимфатические узлы вдоль горизонтальной порции общей печеночной артерии.
15. Лимфатические узлы около вертикальной части собственно печеночной артерии.
16. Надпилорические лимфатические узлы (непостоянны).
17. Передняя панкреатодуоденальная группа лимфатических узлов на передней поверхности поджелудочной железы около передней панкреатодуоденальной аркады.
18. Позадпдуоденальная группа лимфатических узлов по ходу задней панкреатодуоденальной аркады. Передние панкреатодуоденальные лимфатические узлы и узлы, залегающие по ходу правой желудочно-сальнпковой вены, прилегают к верхним брыжеечным сосудам.
– Также рекомендуем “Нервная система желудка. Хирургическая анатомия двенадцатиперстной кишки.”
Оглавление темы “Хирургическая анатомия желудка и двенадцатиперстной кишки.”:
1. Хирургическая анатомия желудка. Формы, стенки и кривизна желудка.
2. Кардиальная часть желудка. Пилорическая часть желудка.
3. Топографическое разделение желудка. Брюшина и связки желудка.
4. Артерии желудка. Левая желудочная или венечная артерия желудка.
5. Печеночная артерия. Топография печеночной артерии.
6. Селезеночная артерия. Венозная система желудка.
7. Лимфатическая система желудка. Особенности лимфатической системы желудка.
8. Нервная система желудка. Хирургическая анатомия двенадцатиперстной кишки.
9. Анатомические варианты двенадцатиперстной кишки. Артерии двенадцатиперстной кишки.
10. Грыжи пищеводного отверстия диафрагмы. Лечение грыжи пищеводного отверстия диафрагмы.
Источник
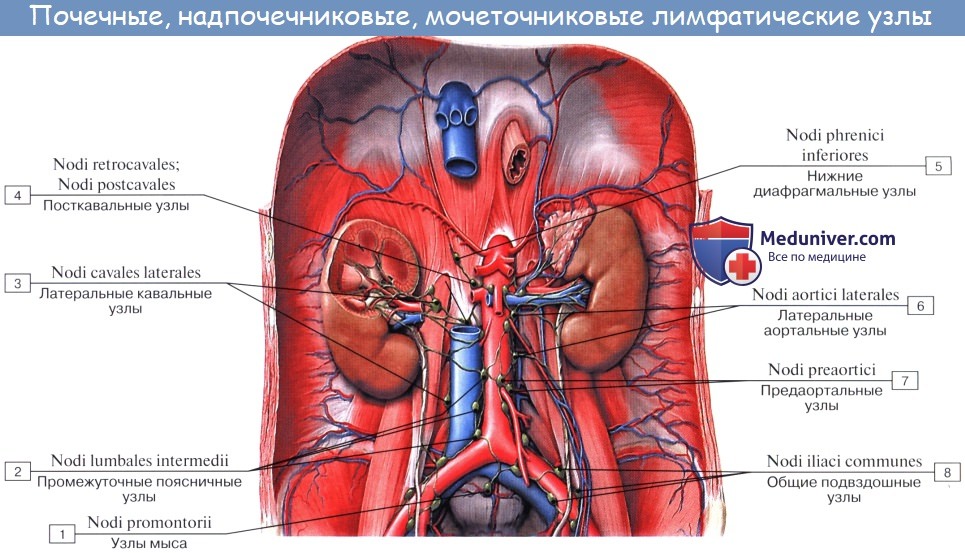
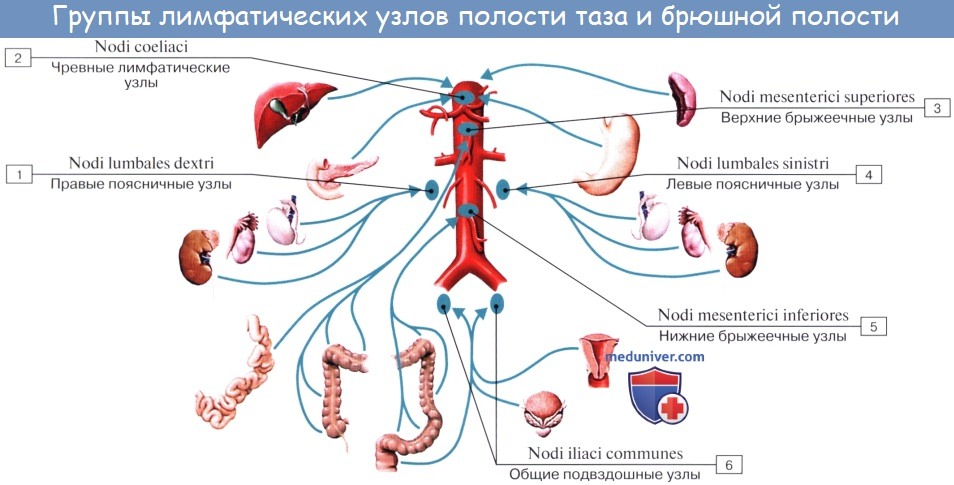
Оглавление темы “Лимфатическая система ( systema Lymphaticum ).”: Лимфатические узлы и сосуды брюшной полости (живота). Топография, строение, расположение лимфатических узлов и сосудов брюшной полости (живота)
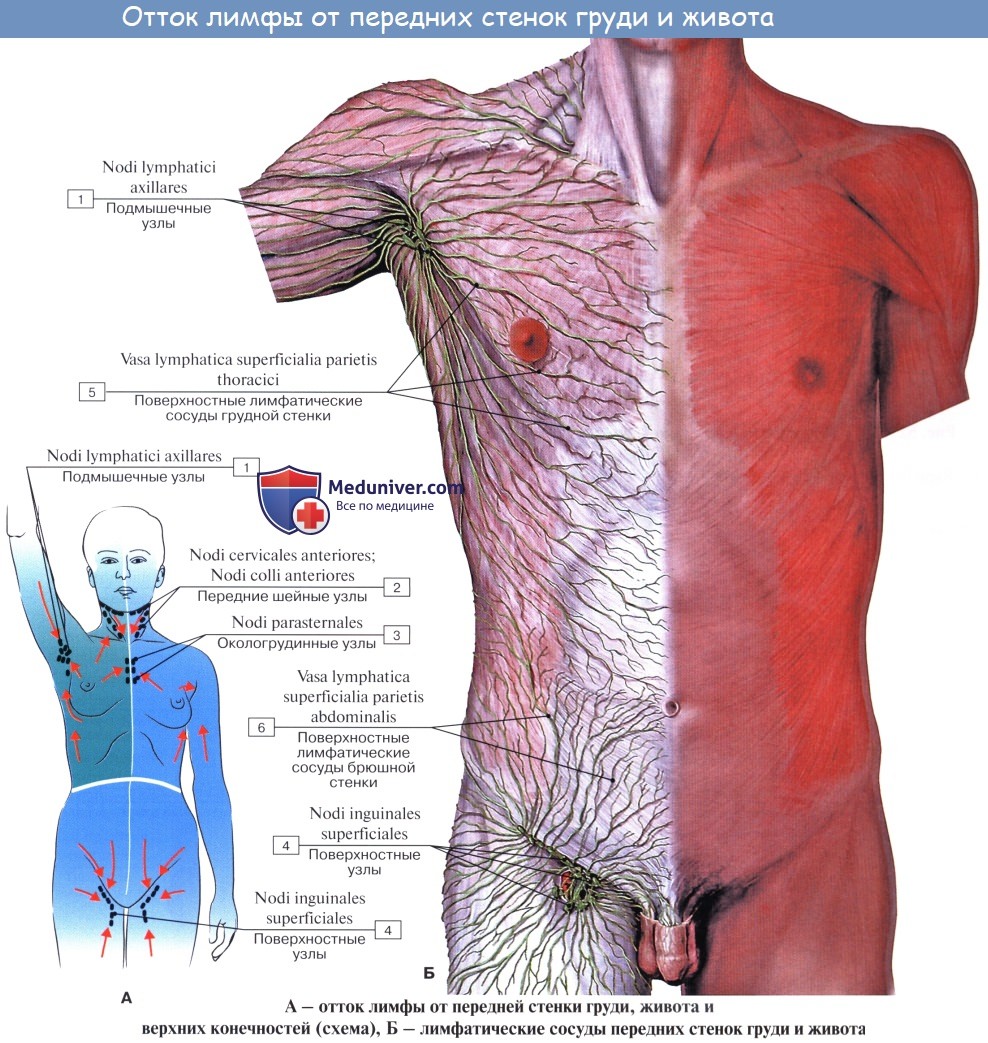
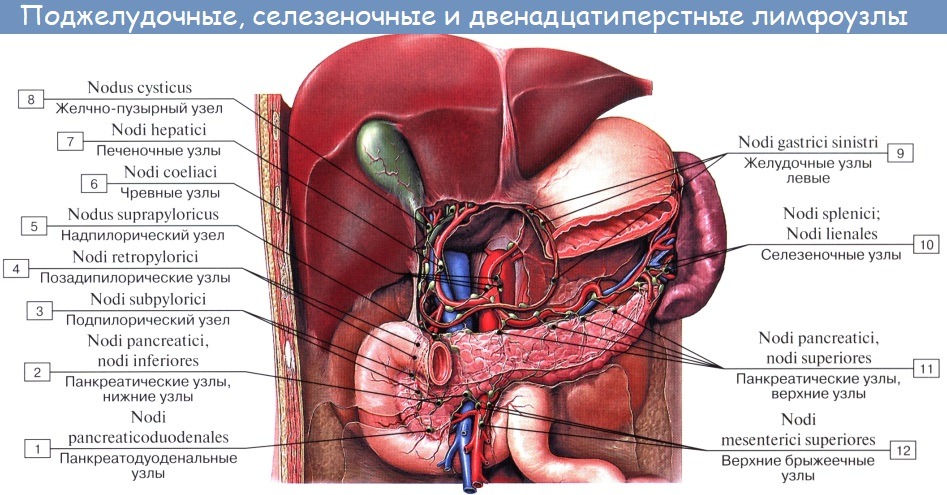
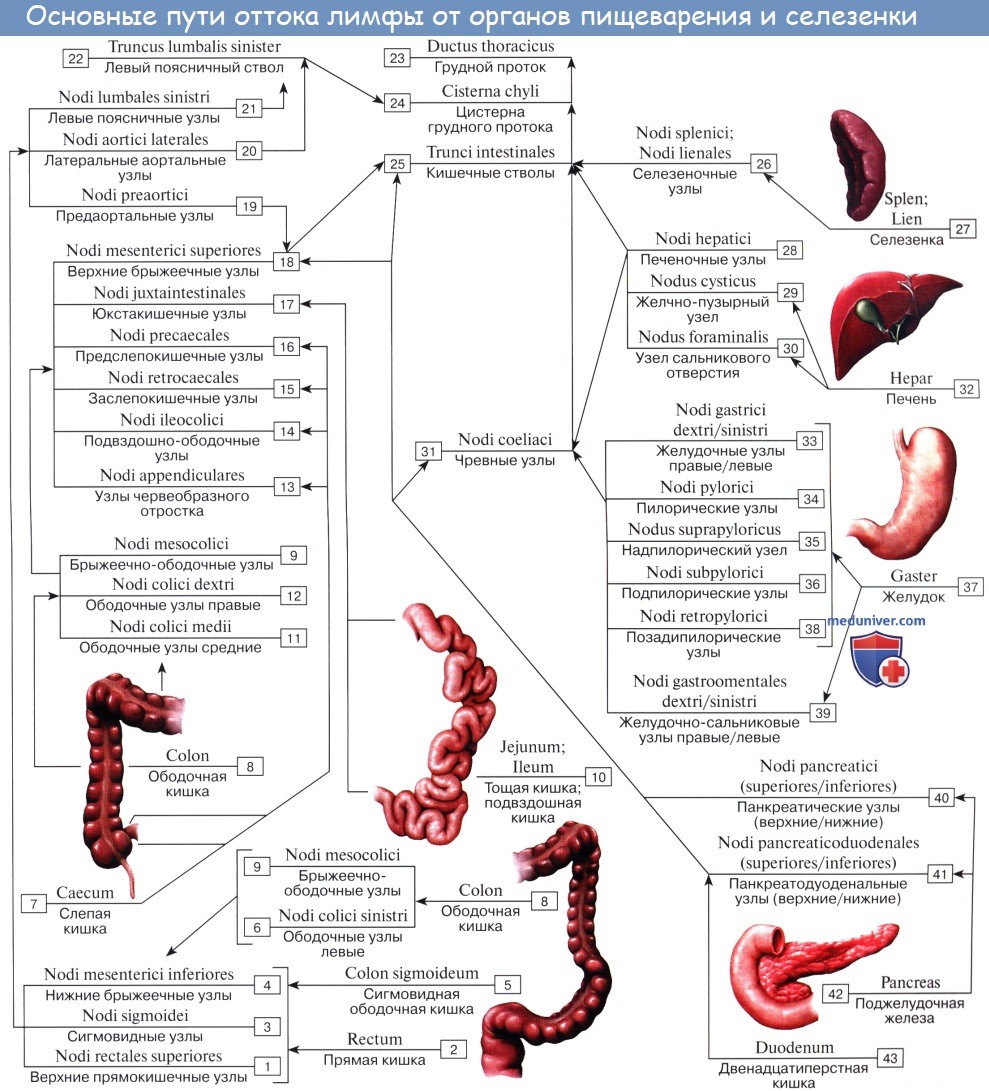
Лимфатические сосуды верхней половины стенки живота направляются вверх и латерально к nodi lymphatici axillares; сосуды нижней половины стенки живота, напротив, спускаются к nodi lymphatici inguinales. В брюшной полости различают: 1) париетальные узлы, залегающие вокруг аорты и нижней полой вены, и 2) висцеральные, которые распределяются вдоль стволов и ветвей чревного ствола, верхней и нижней брыжеечных артерий. Количество париетальных узлов достигает 30 — 50. Общее название этих узлов «поясничные», nodi lymphatici lumbales. Висцеральные узлы брюшной полости распадаются на две большие группы: 1) по ходу ветвей чревного ствола, 2) по ходу ветвей брыжеечных артерий, nodi lymphatici mesenterici superkkes et inferiores. Лимфатические узлы первой группы получают название по отношению к артериям и органам: nodi lymphatici coeliaci, gastrici sinistri et dextri, hepatici, pancreaticoduodenales, pylorici. Вторая группа висцеральных узлов, расположенных вдоль брыжеечных артерий, отличается своей многочисленностью (около 300). Она заложена в толще брыжейки тонкой и толстой кишки и была описана вместе с их лимфатическими сосудами. Впадающие в перечисленные лимфатические узлы лимфатические сосуды органов брюшной полости описаны при изложении анатомии каждого органа (см. «Спланхнология»).
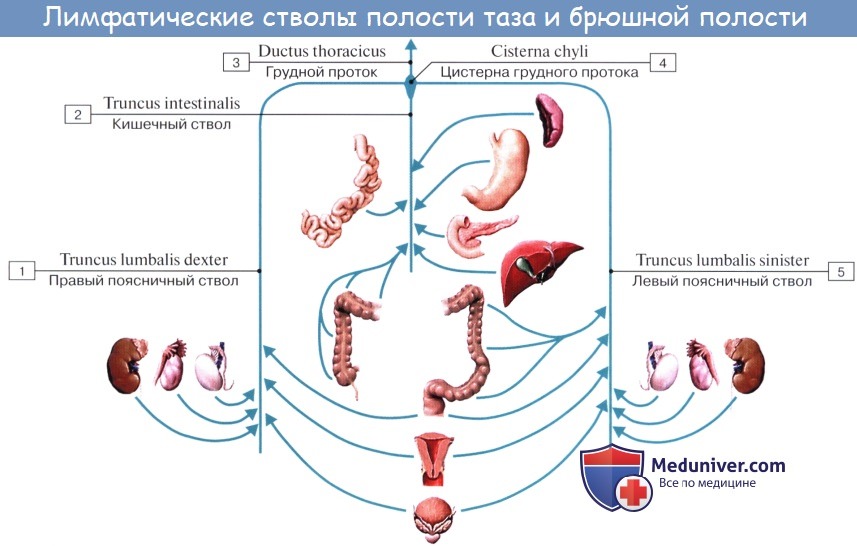
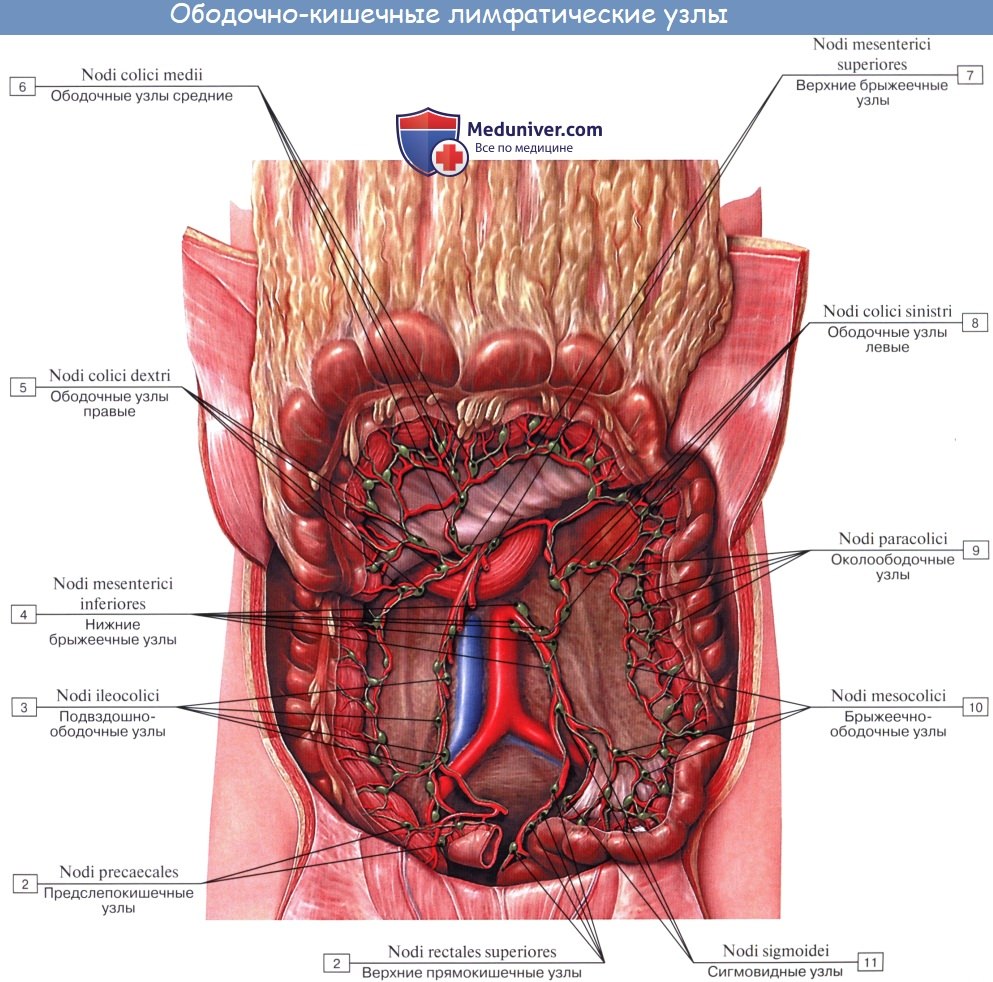
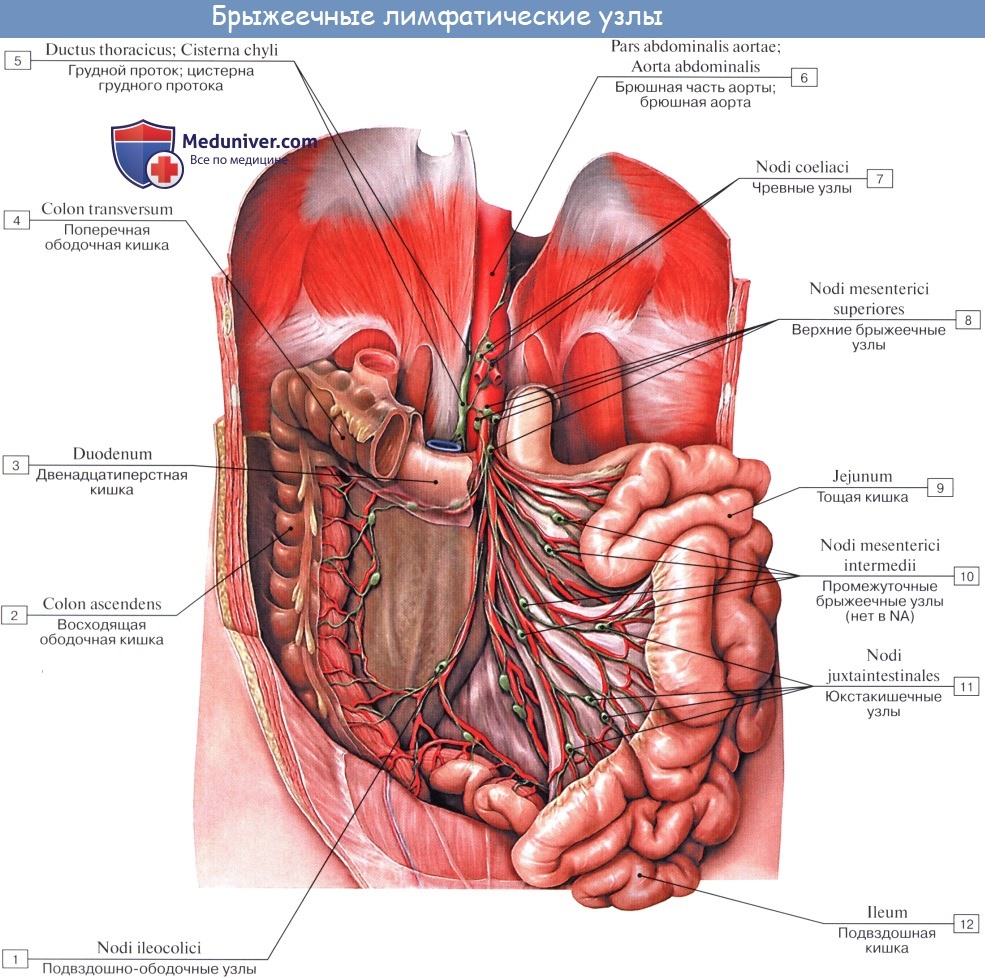
Тонкая кишка имеет особую систему лимфатических сосудов — систему млечных сосудов. Кишка содержит сплетение лимфатических сосудов во всех слоях, составляющих ее стенку: в слизистой, подслизистой, мышечной и серозной. При этом различают две группы лимфатических сосудов: 1. Лимфатические сосуды серозной оболочки. 2. Хилусные, или млечные сосуды (chylus — млечный сок) имеют своими корнями центральные лимфатические сосуды, начинающиеся слепо под эпителием, на вершине ворсинки. Они залегают в слизистой оболочке и подслизистой основе кишки, продолжаясь затем в брыжейку, и транспортируют всасывающийся жир, придающий лимфе вид молочной эмульсии (хилуса), откуда и происходит название этих сосудов (рис. 258). Остальные питательные вещества всасываются венозной системой и уносятся к печени через воротную вену. Отводящие лимфатические сосуды двенадцатиперстной кишки идут к панкреатодуоденальным лимфатическим узлам. Отводящие лимфатические сосуды тощей и подвздошной кишки идут в толще брыжейки к брыжеечным узлам. В брыжейке тонкой кишки следует выделять три группы лимфатических сосудов: 1) левая группа — от начального отрезка тошей кишки (40 — 70 см), 2) средняя группа — от остальной части тощей кишки и 3) правая группа — от подвздошной кишки. Проходя в брыжейке, млечные сосуды прерываются брыжеечными лимфатическими узлами, расположенными в четыре ряда. Узлы первого ряда расположены вдоль брыжеечного края кишки, узлы второго — несколько отступя от края, узлы третьего — около корня брыжейки и узлы четвертого — в корне брыжейки. Из брыжеечных узлов лимфа течет к поясничным узлам, а оттуда в truncus lumbalis sinister и далее в грудной проток. Иногда часть выносящих сосудов брыжеечных и других висцеральных узлов брюшной полости собирается в короткие стволы, называемые trunci intestinales, которые впадают или непосредственно в начало грудного протока, или в левый (редко в правый) поясничный ствол. Из толстой кишки лимфоотток происходит в nodi lymphatici ileocolici, colici dextri, colici medii, mesenterici inferiores, colici sinistri, расположенные по ходу одноименных сосудов.
– Также рекомендуем “Лимфатические узлы и сосуды грудной клетки. Топография, строение, расположение лимфатических узлов и сосудов грудной клетки.” |
Источник
Международная классификация рака желудка. Лимфатическая система желудка.
Японское общество эндоскопистов и гастроэнтерологов классифицировало ранний рак желудка на три гипа: тип I— выступающий; тип II— поверхностный; тип III — «углубленный». Тип II подразделяется на три формы: А- приподнятый; В — плоский, С — поверхностно-углубленный. Диагностика раннего рака желудка основана на рентгенологическом исследовании с двойным контрастированием и гастроскопии с биопсией.
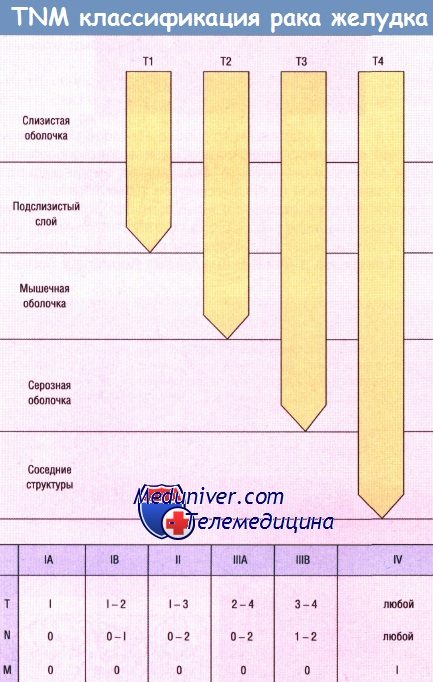
Установление классификации рака желудка и определение стадии его развития имеет большое практическое значение. Оно позволяет выбрать наиболее адекватный метод лечения для каждого больного и оценить результаты различных хирургических операций, сравнить статистические данные, полученные в различных хирургических центрах. Классификация по TNM была предложена Американским объединенным комитетом по изучению стадий рака и результатов его лечения (American Joint Comittee for Cancer Staging and Results Reporting of Cancer) в 1970 году и модифицирована в 1977. Буква Т обозначает первичную опухоль:
Т1: опухоль ограничена слизистой оболочкой и подслизистой основой.
Т2: опухоль проникает в мышечную оболочку без поражения серозной оболочки.
Т3: опухоль прорастает серозную оболочку без инвазии в соседние структуры.
Т4: опухоль прорастает через серозную оболочку и распространяется на соседние структуры.
Буква N обозначает наличие или отсутствие метастазов в регионарных лимфатических узлах:
Nx: недостаточно данных для оценки регионарных лимфоузлов.
N0: нет признаков метастатического поражения регионарных лимфатических узлов.
N1 имеются метастазы в лимфатических узлах не далее 3 см от края первичной опухоли, которые могут быть удалены при субтотальной резекции и гастрэктомии.
N2: имеются метастазы в лимфатических узлах на расстоянии более 3 см от края первичной опухоли, которые также удаляются при резекции и гастрэктомии, включая лимфатические узлы по ходу левой желудочной артерии, селезеночной артерии, чревного ствола и общей печеночной артерии. Буква R обозначает наличие остаточного опухолевого поражения:
R0: после резекции желудка данных о наличии опухолевого поражения нет.
R1 после резекции желудка имеются микроскопические признаки опухоли.
R2: после резекции желудка имеются макроскопические признаки опухоли.
Буква М обозначает наличие или отсутствие отдаленных метастазов:
М0: недостаточно данных для определения отдаленных метастазов.
М1 : имеются отдаленные метастазы.
Лимфатический отток от желудка описан был ранее. Расширению наших знаний о лимфогенном метастазировании рака желудка способствовали многочисленные исследования, многие из которых выполнены японскими учеными.
В желудке различают три лимфатических барьера: Первый лимфатический барьер образуется следующими группами лимфатических узлов: 1 — правые паракардиальные узлы; 2 — лимфатические узлы малой кривизны желудка, сопровождающие левую желудочную (венечную) артерию и правую желудочную (пилорическую) артерию; 3 — лимфатические узлы большой кривизны, сопровождающие левую желудочно-сальниковую артерию; 4 — лимфатические узлы, расположенные под привратником; 5 — лимфатические узлы, расположенные над привратником; 6 — лимфатические узлы, расположенные за привратником. Все эти лимфатические узлы удаляются при субтотальной резекции желудка или гастрэктомии. Второй лимфатический барьер образуется следующими лимфатическими узлами: 7 — передние, верхние передние и нижние панкреатодуоденальные лимфатические узлы; 8 — нижние диафрагмальные лимфатические узлы; 9 — лимфатические узлы, сопровождающие чревный ствол; 10 — лимфатические узлы, сопровождающие общую печеночную артерию; 11 — лимфатические узлы, расположенные вблизи желчного пузыря: 12 — лимфатические узлы, расположенные в области ворот селезенки; 13 — лимфатические узлы, расположенные над поджелудочной железой. Третий лимфатический барьер образуется следующими лимфатическими узлами: 14 — лимфатические узлы, расположенные под поджелудочной железой: 15 — лимфатические узлы, сопровождающие верхнюю брыжеечную артерию; 16 — лимфатические узлы, расположенные латерально от брюшной аорты; 17 — лимфатические узлы, расположенные спереди от брюшной аорты; 18 — лимфатические узлы, сопровождающие верхнюю полую вену. При выполнении и описании гистологического исследования различных групп лимфатических узлов их следует обозначать соответственно локализации, а не номеру, как делают некоторые авторы, гак как в этом случае хирургу приходится запоминать и номера, соответствующие локализации этих групп лимфатических узлов, что сложнее, чем просто запомнить их местонахождение. В классификации по TNM это означает: N0 лимфатические узлы не поражены. N1 поражен первый лимфатический барьер. N2 поражен второй лимфатический барьер. N3 поражен третий лимфатический барьер.
При резекциях желудка по поводу рака, по принятой в странах Запада методике, удаляют лимфатические узлы барьеров N. и N2, а иногда и некоторые группы лимфатических узлов барьера N3. Хирургическая резекция трех лимфатических барьеров желудка является трудной задачей и связана с высоким риском развития осложнений и летальности, хотя имеются и противоположные мнения. Расширенная лимфаденэктомия применяется только в исключительных случаях, так как не доказано, что она приводит к повышению выживаемости.
– Также рекомендуем “Объем резекции желудка. Стадия опухоли желудка и объем резекции.”
Оглавление темы “Лечение рака желудка. Операции при раке желудка.”:
1. Классификация рака желудка. Ранний рак желудка.
2. Международная классификация рака желудка. Лимфатическая система желудка.
3. Объем резекции желудка. Стадия опухоли желудка и объем резекции.
4. Распространенность рака желудка. Определение объема поражения при раке желудка.
5. Радикальная субтотальная резекция желудка. Техника субтотальной резекции желудка.
6. Создание анастомоза при субтотальной резекции желудка. Методика анастомозирования культи желудка.
7. Тотальная радикальная гастрэктомия. Ключевые моменты тотальной гастрэктомии.
8. Восстановление пищеварительного тракта после гастрэктомии. Эзофагоеюностомия.
9. Эзофагоеюностомия по Roux-en-Yc использованием ручных швов. Техника эзофагоеюностомии после резекции желудка.
10. Терминолатеральный эзофагоеюноанастомоз. Техника наложения терминального эзофагоеюноанастомоза.
Источник
Лимфома желудка составляет 1/95-99 всех злокачественных процессов в органе, где на лидирующей позиции — рак. Внешне и клинически лимфома желудка схожа с аденокарциномой или большой язвой. Раньше такие лимфомы лечили хирургически, современная терапия ориентирована на консервативную терапию.
Общие сведения
Редкая опухоль лимфома желудка относится к лимфопролиферативным процессам, развивающимся не в лимфатическом узле, а в тканях желудка. В очень разнообразной по клеточному строению группе неходжкинских лимфом доля желудочной локализации составляет менее 8%.
Нет статистики заболеваемости, но из 100 тысяч взрослых лимфома желудка развивается едва ли у 5-6 человек, преимущественно у зрелых и пожилых. Замечено, что мужчины болеют чаще.
Лечат лимфомы онкогематологи, а процесс в желудочно-кишечном тракте диагностируют онкологи, что объясняется стандартами маршрутизации пациента с подозрением на опухоль.
Причины лимфомы желудка
Причины развития лимфом желудка неизвестны, и не определены мутации генов, ведущие к перерождению нормальных клеток. В семейной истории страдавших лимфомами желудка часто имеются родственники со злокачественными заболеваниями.
В инициации опухоли предполагается соучастие нарушений иммунитета:
- избыточной защиты при аллергии и аутоиммунных болезнях;
- иммунодефицита при ВИЧ и наследственных синдромах;
- нарушений толерантности при противоопухолевой терапии и хроническом воспалении;
- угнетении из-за повышенного радиационного воздействия.
Определенная этиологическая роль принадлежит хеликобактерной инфекции, у большинства пациентов в желудочном секрете находят Helicobacter pylori (Н.pylori). Скопления В-лимфоцитов в желудочной стенке, из которых развивается опухоль, возникают при вызываемом и поддерживаемом бактериями хроническом воспалении. Выявление хеликобактерной инфекции и её лечение — основополагающий подход при MALT (мукозоассоциированном) варианте опухоли.
Классификация лимфом желудка
По клеточному составу лимфомы неоднородны:
- Подавляющее большинство в 80% составляют опухоли, развивающиеся из В-лимфоцитов маргинальной зоны, или MALT-лимфомы, у части больных находят инфекцию Н.pylori, что в пользу более благоприятного течения.
- Остальные 20% — агрессивные лимфомы из В-лимфоцитов или В-лимфомы, требующие тяжелого лечения при незавидных перспективах на долгую жизнь. Некоторые исследователи считают, что этот тип опухоли возникает в результате трансформации давно существующей лимфомы MALT, так как у некоторых пациентов одновременно обнаруживают оба вида опухоли.
- Редчайший тип доброкачественной опухоли с возможной трансформацией в агрессивную В-лимфому — псевдолимфома, процесс локализован только в желудке, не выходит за его пределы, хороший прогноз на излечение.
Стадирование лимфом осуществляется не по привычной онкологической классификации TNM или гематологической Ann-Arbor, а по Lugano, где стадия:
- IE — небольшое поражение только стенки органа;
- IIE — локальная опухоль органа и ближайших лимфоузлов;
- IIIE — вовлечение лимфоузлов за пределами брюшной полости;
- IV — диссеминация в организме.
Симптомы лимфомы желудка
Клинические проявления желудочной лимфомы на ранних стадиях неспецифичны и неотличимы от симптомов карциномы и язвы. В разных комбинациях возможны: боли «под ложечкой», дискомфорт, изжога, отрыжка, чувство тяжести после еды, ухудшение аппетита, снижение веса.
При распространенном процессе увеличиваются лимфатические узлы, поражаются легкие, кишечник, печень, селезенка.
Вне зависимости от размеров опухоли при агрессивном варианте лимфомы возможна высокая температура с ночными «обливными» потами, слабость и быстрая потеря веса — так называемые «В-симптомы», указывающие на неблагоприятный прогноз лимфомы.
Диагностика лимфомы желудка
Диагностика лимфомы на первом этапе не отличается от выявления других злокачественных процессов желудка: эндоскопия с биопсией, УЗИ, КТ брюшной полости, КТ грудной клетки.
Как при всех злокачественных процессах крови и лимфатической ткани обязательно выполняется трепанобиопсия костного мозга.
После морфологической верификации проводится уточняющая терапию диагностика:
- тесты на выявление в желудочном содержимом Helicobacter Pylori;
- определяется чувствительность хеликобактера к антибиотикам;
- цитогенетический анализ на обнаружения переноса участка t(11;18) с одной хромосомы на другую, при выявлении транслокации проводится уточняющий FISH-анализ.
Лечение лимфомы желудка
Лечение лимфомы MALT и В-клеточных лимфом существенно различается, последние подлежат активной химиотерапии.
Вариант терапии MALT-лимфомы ранних стадий определяет хеликобактерная инфекция, если она присутствует, то на первом этапе проводится антибактериальное лечение, аналогично эрадикации H.pilory при язвенной болезни.
Второй этап зависит от результатов первичного лечения:
- При устойчивости H.pilory к антибиотикам изменяют схему лечения, при неблагоприятном прогностическом варианте с t(11;18) параллельно подключают таргетную терапию ритуксимабом или облучение.
- При очищении желудочного секрета от хеликобактерной инфекции и полной регрессии лимфомы пациент наблюдается с регулярными обследованиями по графику.
- При доказанном отсутствии инфекции и остаточной опухоли проводится лучевая на желудок или монотерапия ритуксимабом.
Развившиеся без участия хеликобактера, ограниченные желудочными стенками MALT-омы, особенно при наличии хромосомной аномалии, на первом этапе облучают, при невозможности лучевой терапии проводят курс таргетного препарата. Операция по удалению желудка проводится только при осложненных кровоточащими язвами лимфомах.
При распространенной MALT-лимфоме предпочтение отдано лекарственной терапии.
Диета при лимфоме желудка
Питание при злокачественных лимфомах на этапе эрадикации хеликобактерной инфекции аналогично диете при язвенной болезни. Расширение меню до «общего стола» возможно в периоды ремиссии заболевания, предварительно и обязательно режим питания обсуждается с лечащим врачом.
Диетический режим во время лучевой и лекарственной терапии должен разрабатываться нутрициологом, поскольку высока вероятность развития мукозита.
Восстановление после лечения
Восстановительные мероприятия у больных лимфомой желудка разрабатываются только индивидуально и в соответствии с опухолевым статусом, единого стандарта реабилитации не существует.
В Европейской клинике проводится комплексная медицинская реабилитация с использованием лечебной физкультуры и физиопроцедур, обязательно с нутритивной поддержкой и психологической помощью. На каждом лечебном этапе — отдельный комплекс мероприятий.
Осложнения
Для любой опухоли в желудке характерны осложнения:
- болевой синдром,
- изъязвление с острым или хроническим кровотечением,
- прободение стенки органа с развитием перитонита.
Кроме того, при лимфоме возможно снижение вырабатываемого нормальными иммунными клетками специфического гамма-глобулина IgG, что способствует частым инфекциям и воспалительным процессам. Недостаток компенсируется внутривенными введениями иммуноглобулина.
Во всех случаях перед началом химиотерапии проводится профилактика синдрома лизиса опухоли, возникающего при высокой чувствительности злокачественных клеток к лекарственным препаратам.
Рецидивы
MALT-лимфома желудка отличается медленным течением, тем не менее с увеличением стадии вероятность рецидива возрастает. Начиная со IIЕ стадии возврат опухоли возможен у каждого второго пациента, но средние сроки рецидива не определены из-за редкой встречаемости болезни. Отмечена способность некоторых рецидивных узлов к уменьшению без лечения — самокупирование.
При агрессивной лимфоме рецидивы возникают чаще, а ремиссии короче. Во всех ситуациях при рецидиве прибегают к химиотерапии.
Прогноз
Прогноз определяется морфологией, изначальным распространением и чувствительностью к лечению. Считается, что MALT-омы редко метастазируют, ассоциированные с H.Pylori более благоприятны по течению, нежели формы с генетическими аномалиями.
Выживаемость в зависимости от стадии не определена из-за редкости заболевания, но уменьшившаяся уже на антибиотиках лимфома IE стадии в 95% случаев позволит прожить много больше 5 лет.
Профилактика лимфомы желудка
Профилактика заболеваний желудка основана на раннем выявлении и эффективном лечении инфицирования H. Pylori, а также на ежегодной профилактической эндоскопии.
В Европейской клинике создана отличная диагностическая база, позволяющая обнаружить опухоль в самом зачатке. Наши специалисты знают, как предотвратить перерождение, и умеют лечить любое злокачественное заболевание.
Список литературы:
- Capelle L.G., de Vries A.C., Looman C.W. et al. /Gastric MALT lymphoma: epidemiology and high adenocarcinoma risk in a nation-wide study// Eur J Cancer 2008; 44.
- Ferrucci P.F., Zucca E. /Primary gastric lymphoma pathogenesis and treatment: what has changed over the past 10 years// Brit J Haematol 2007; 136.
- Koch P., Probst A., Berdel W.E. et al. /Treatment results in localized primary gastric lymphoma: data of patients registered within the German multicenter study (GIT NHL 02/96)// J Clin Oncol 2005; 23.
- Levy M., Copie-Bergman C., Traulle C. et al. /Conservative treatment of primary gastric low-grade B-cell lymphomaof mucosa-associated lymphoid tissue: predictive factors of response and outcome// Am J Gastroenterol 2002; 97: 292–297.
Источник