Рак лимфоузлов код мкб

Симптомы метастаза рака в лимфатический узел и его лечение
Код по МКБ-10: С77.0
Наряду с первичными опухолями лимфоидной ткани (злокачественные лимфомы) весьма значительную группу составляют метастатические поражения лимфатических узлов шеи. Наиболее часто источником метастазов бывает плоскоклеточный рак слизистой оболочки верхних дыхательных путей и верхней части ЖКТ.
Кроме того, иногда встречаются метастазы опухолей редких гистологических типов, а также опухолей, локализующихся вне области головы и шеи. В особую форму выделяют метастазы в шейные лимфатические узлы при неустановленной первичной опухоли.
Лимфогенное распространение плоскоклеточного рака происходит при инвазивном росте первичной опухоли и проникновении ее клеток в лимфатические сосуды. Эти клетки затем через приносящие лимфатические сосуды достигают следующей группы лимфатических узлов. Лишь небольшой части опухолевых клеток удается избежать воздействия местных факторов иммунитета.
Эти клетки обычно пролиферируют в субкапсулярных синусах лимфатических узлов, прежде чем превратиться в микрометастазы (менее 3 мм), однако клинические признаки поражения на этой стадии еще отсутствуют. По мере дальнейшей пролиферации опухолевых клеток образуются макрометастазы с экстракапсулярной и экстранодальной экспансией опухоли и продолжается лимфогенное и гематогенное распространение опухоли.
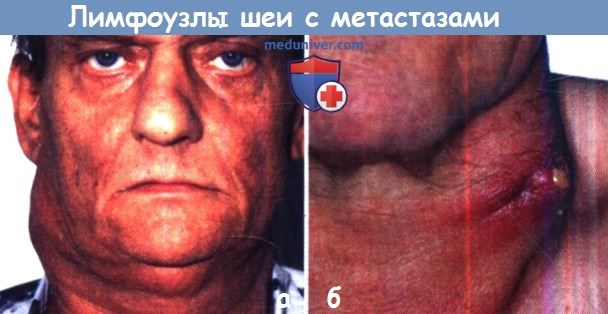
а Лимфатические узлы, пораженные метастазами, имеют вид плотных безболезненных опухолевидных образований, фиксированных к окружающим тканям.
б Изъязвление пораженного метастазами лимфатического узла характеризуется появлением геморрагического отделяемого и часто воспалительной реакцией со стороны окружающей кожи.
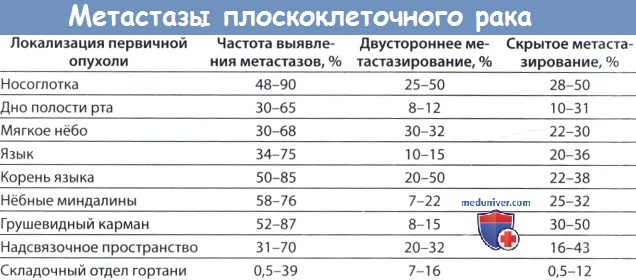
Вероятность лимфогенного распространения рака области головы и шеи зависит от локализации первичной опухоли и плотности лимфатической сосудистой сети. Вот почему, например, рак носоглотки и нёбной миндалины чаще дает метастазы, чем рак голосовой складки и гортаноглотки. Вероятность метастазирования зависит также от размеров первичной опухоли и глубины ее инвазии, степени дифференцировки (гистологическая градация I—IV), признаков наличия опухолевых клеток в лимфатических сосудах (карциноматозный лимфангиоз) и прорастания опухоли в оболочку нервов.
Возможно также, особенно при срединной локализации опухоли (например, рака носоглотки, корня языка, нёба, заперстневидного пространства) и при прогрессирующей опухолевой экспансии, двустороннее и перекрестное (в контралатеральные лимфатические узлы) метастазирование.
Лимфогенное распространение опухоли характеризуют с помощью классификации TNM, предложенной Американской объединенной комиссией по борьбе с раком и Американским противораковым союзом. Наряду с критерием Т, характеризующим степень распространения первичной опухоли, и M, отражающим наличие или отсутствие отдаленных метастазов, в классификации учитывается также состояние лимфатических узлов, наличие в них метастазов и степень распространения их по лимфатической системе (критерий N).
Номенклатура и топография шейных и лицевых лимфатических узлов была неоднократно модифицирована на основании результатов изучения особенностей метастазирования опухолей головы и шеи в зависимости от их локализации и характера выполненного хирургического вмешательства. В классификации Robbins и соавт. выделено шесть уровней лимфатических узлов.
В этой классификации помимо прочего не учтены позадиушные, предушные, заглоточные и затылочные лимфатические узлы. Цель классификации заключалась в том, чтобы облегчить хирургам выполнение лимфодиссекции с учетом преимущественных путей лимфогенного распространения опухоли верхних дыхательных путей и начального отдела ЖКТ, сохраняющих относительное постоянство и предсказуемых, хотя, разумеется, возможны индивидуальные особенности в характере дренирования лимфы из той или иной области.
P.S. Поражение регионарных лимфатических узлов метастазами достоверно снижает 5-летнюю выживаемость больных, если пораженные лимфатические узлы спаяны с окружающими тканями и подвижность их ограничена, то шансы больного на выживание резко снижаются.

Вирховский лимфатический узел пальпируют в левой надключичной ямке в месте впадения грудного протока в левый венозный угол, образованный внутренней яремной и подключичной венами.
Предлестничные лимфатические узлы располагаются в предлестничной жировой клетчатке, которая занимает пространство, ограниченное внизу подключичной веной, медиально – внутренней яремной веной, латерально-лопаточно-подъязычной мышцей. Дном этого пространства служит передняя лестничная мышца вместе с проходящим рядом диафрагмальным нервом. Количество лимфатических узлов в предлестничном пространстве колеблется от 3 до 30.
Метастазы в надключичных лимфатических узлах являются противопоказанием к хирургическому лечению злокачественных опухолей органов брюшной и грудной полости, а также женских половых органов.
Лимфа, оттекающая от тканей и органов шеи, прежде чем попасть в кровеносное русло, проходит три эшелона лимфатических узлов.
Хирургическое удаление лимфатических узлов шеи, пораженных метастазами, является важной частью лечения опухолей области головы и шеи.
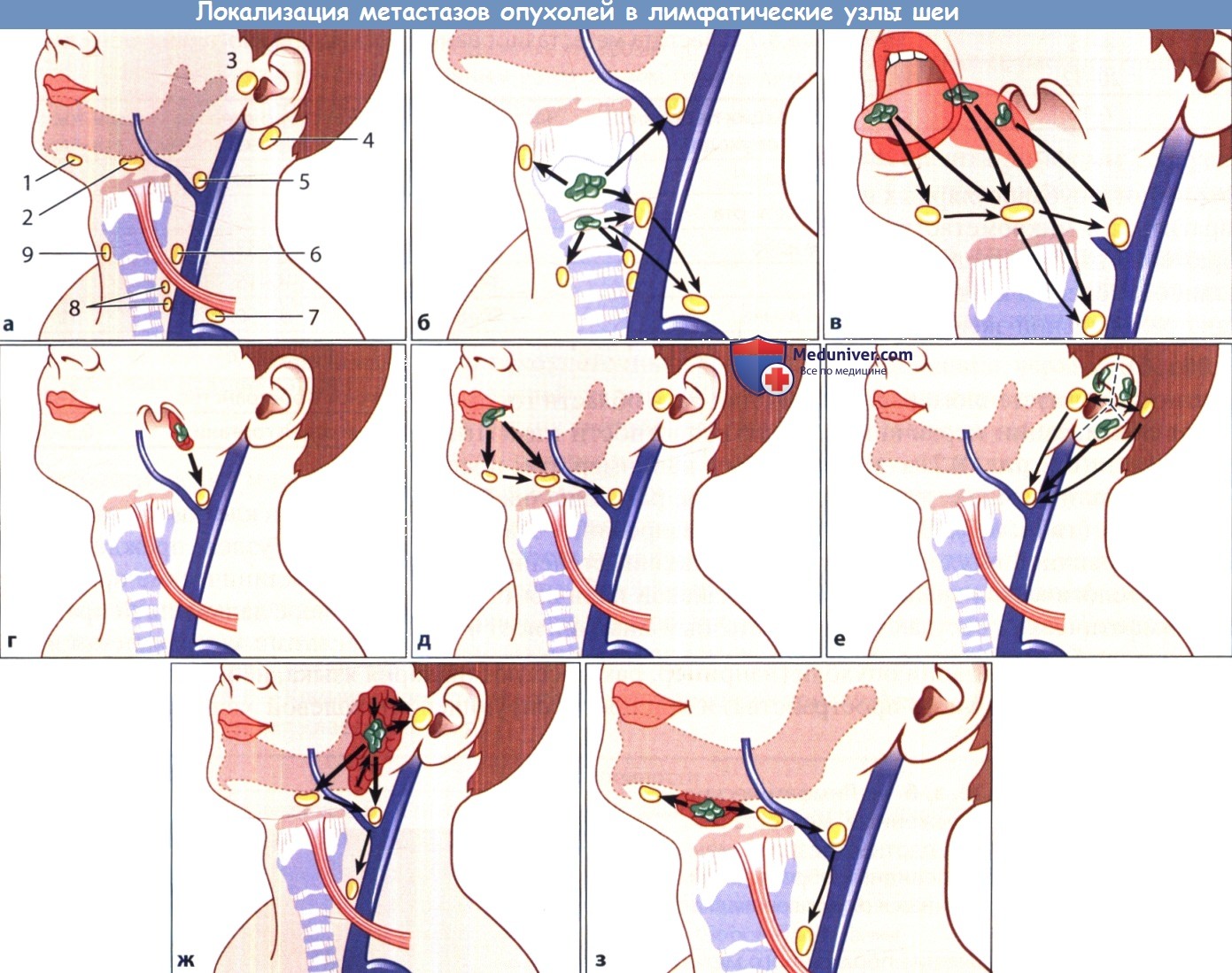
а Типичная локализация пораженных метастазами лимфатических узлов шеи.
1 – подподбородочные лимфатические узлы; 2 – подчелюстные лимфатические узлы; 3 – околоушные и предушные лимфатические узлы;
4 – позадиушные лимфатические узлы; 5 – лимфатические узлы яремно-лицевого венозного угла; 6 – глубокие шейные лимфатические узлы;
7 – лимфатические узлы области яремно-ключичного угла: нижние глубокие шейные и надключичные лимфатические узлы; 8 – претрахеальные и перитрахеальные лимфатические узлы; 9 – предгортанные лимфатические узлы.
б Рак гортани. в Рак языка различной локализации. г Рак нёбной миндалины.
д Рак нижней губы. е Рак наружного уха. Обратите внимание на сегментарный тип дренирования лимфы.
ж Рак околоушной железы (следует помнить о метастатическом поражении внутрижелезистых лимфатических узлов). з Рак подчелюстной железы.
Метастатические опухоли при неустановленном первичном очаге
Метастатические опухоли при неустановленном первичном очаге (CUP syndrome, Cancer of Unknown Primary) занимают особое место в диагностике и лечении злокачественных опухолей шеи, метастазирующих в регионарные лимфатические узлы. В этих случаях речь идет об одном метастазе или более, подтвержденных гистологическим исследованием, при невыделенной первичной опухоли несмотря на интенсивное обследование в полном объеме.
Метастазы в лимфатические узлы наиболее часто появляются в области головы и шеи. В 50-70% случаев первичная опухоль локализуется также в этой области. В 20-30% случаев первичная опухоль локализуется вне уха, носа и горла.
Даже после полного клинического обследования и исследования методами визуализации у 3-9% больных с метастатическим поражением шейных лимфатических узлов выявить первичную опухоль не удается. Чаще всего ею является плоскоклеточный рак, реже – аденокарцинома или недифференцированный рак. Менее чем в 10% случаев первичной опухолью оказывается скрытая меланома.

Согласно одной из гипотез, рост метастатической опухоли оказывается настолько быстрым, что первичная опухоль не успевает проявиться клинически. Возможно также, что речь идет о рецидиве первичной опухоли в силу изменения местного иммунитета. По-видимому, у некоторых больных с метастатической опухолью при неустановленном первичном очаге развитие первичной опухоли происходит «в обход» лимфогенной и гематогенной стадии, поэтому установить ее локализацию бывает трудно.
Диагноз метастатической опухоли при неустановленном первичном очаге ставят лишь после полноценного обследования, включая эндоскопию верхних дыхательных путей и верхнего отдела ЖКТ на фоне общей или местной анестезии, а также методы визуализации, такие как КТ и МРТ. Поскольку в большинстве случаев метастатического плоскоклеточного рака шейных лимфатических узлов первичная опухоль локализуется в нёбной миндалине, корне языка, глотке и грушевидном кармане, диагностика должна включать тонзиллэктомию, биопсию слизистой оболочки носоглотки, глубокую биопсию корня языка, а также слизистой оболочки гортаноглотки.
В зависимости от результатов гистологического исследования, особенно если метастазами поражена глубокая цепочка лимфатических узлов шеи, поиск первичной опухоли следует распространить на органы и ткани, расположенные ниже уровня ключицы, дополняя его при необходимости такими методами визуализации, как КТ и МРТ грудной клетки и живота, а также ПЭТ. Примерно в 30% случаев удается выявить скрытый бронхогенный рак легкого. При необходимости важно привлечь к обследованию и других специалистов (например, пульмонолога, гастроэнтеролога, гинеколога, уролога и др.). В целом, объем диагностических исследований, необходимых для выявления первичной опухоли, зависит от распространенности опухолевого процесса и прогноза, а также общего состояния больного.
Лечение и прогноз. Особенности лечения определяются результатом гистологического исследования и локализацией пораженных метастазами лимфатических узлов. При подозрении на скрыто протекающий плоскоклеточный рак обычно следует выполнить шейную лимфодиссекцию в сочетании с лучевой терапией. Обычно после модифицированной радикальной лимфодиссекции проводят лучевую терапию, включая в облучаемое поле область, дренируемую пораженными метастазами лимфатическими узлами. После такого комбинированного лечения 5-летняя выживаемость в среднем составляет 50-60% (если поражение охватывает верхнюю группу лимфатических узлов шеи и оценивается как N1 или N2).
Если первичной опухолью является аденокарцинома, то наличие метастазов в шейных регионарных лимфатических узлах всегда указывает на далеко зашедший опухолевый процесс, и тактику лечения в таком случае следует выбирать индивидуально с учетом потребностей и ожиданий больного. При поражении метастазами верхних шейных лимфатических узлов можно выполнить лимфодиссекцию с последующей лучевой терапией. При поражении глубоких шейных лимфатических узлов возможно только паллиативное лечение. Пятилетняя выживаемость больных с таким поражением составляет 0-28%.
При метастатическом поражении шейных лимфатических узлов скрытой меланомой выполняют модифицированную радикальную лимфодиссекцию шеи.

– Также рекомендуем “Методика биопсии предлестничных лимфатических узлов шеи”
Оглавление темы “Заболевания шеи”:
- Симптомы боковой кисты шеи (бранхиогенной кисты) и ее лечение
- Симптомы кривошеи и ее лечение
- Симптомы гемангиомы шеи и ее лечение
- Симптомы лимфангиомы шеи (кистозной гигромы) и ее лечение
- Симптомы аневризмы шеи и ее лечение
- Симптомы опухоли каротидного тельца (хемодектомы) и ее лечение
- Симптомы доброкачественной опухоли шеи – липомы, невриномы
- Симптомы лимфомы шеи и ее лечение
- Симптомы метастаза рака в лимфатический узел и его лечение
- Методика биопсии предлестничных лимфатических узлов шеи
Источник
Тимома представляет собой достаточно редкую онкопатологию. Она предусматривает расположение новообразования в эпителиальной ткани тимуса, который является лимфоидно-железистым органом иммунной системы. Такое заболевание встречается нечасто. При этом его диагностику лучше проводить как можно быстрее для обеспечения эффективного проведения терапевтических мероприятий.
Код по МКБ-10
C37 Злокачественнаяопухоль вилочковой железы;
E32 Патологии вилочковой железы.
Частота возникновения патологии
Доля данной онкопатологии среди других типов онкологических болезней составляет менее 1 %. ВОЗ отмечает 0,15 случаев развития опухоли данного органа на 100 000 пациентов. В Китае такое заболевание выявляется чаще, так статистика составляет 6,3 случая на 100 000 пациентов.
На 90 % раковых патологий вилочковой железы приходится тимома переднего средостения. В 20 % случаев новообразование располагается в верхней части грудной клетки, под грудиной.
В не более 4 % случаев локализация опухоли предусматривает другие части, но онкопатология также относится к типу тимомы.
Причины развития онкопатологии
В медицине нет строгой классификации причин возникновения опухолей вилочковой железы. Однако зачастую она развивается у людей зрелого возраста, в одинаковом соотношении мужчин и женщин.
У молодых людей и детей такое заболевание бывает реже. При этом вилочковая железа наиболее активно функционирует именно в детском возрасте, так как при формировании иммунной системы организму необходим большой объем Т-лимфоцитов, вырабатываемых тимусом.
Наибольшего объема данный орган достигает в подростковом возрасте. Со взрослением постепенно он уменьшается, как и его активность.
Основные факторы риска образования онкопатологии
Нет материалов о наследственных, экологических аспектах, влияющих на возникновение рака данного типа. Согласно статистике, основными моментами становятся возраст, этническая принадлежность. Других факторов на данный момент в медицине не определено.
Риски возникновения патологии повышаются с возрастом. Зачастую тимома диагностируется у людей 40–50 лет, после 70 лет.
Патогенные условия развития онкологии
В медицинском сегменте нет достоверных материалов по рискам и патогенезу возникновения заболевания. Однако медики постоянно проводят работы в выяснении данных факторов, рассматривая различные аспекты, включая ультрафиолетовое, радиационное воздействие на организм человека.
Тимус вырабатывает T-лимфоциты, обеспечивает их транспортировку в периферические лимфоидные органы, а также стимулируется выработка антител B-лимфоцитами. Также железой осуществляется секреция гормонов, необходимых для регулирования дифференцировки лимфоцитов, процессы взаимодействия T-клеток в вилочковой железе и тканями других систем.
Тимома представляет собой разновидность эпителиальных новообразований. Она развивается достаточно медленно, предусматривает пролиферацию нормальных и схожих с нормальными клеток. Медики говорят о том, что видоизмененные раковые клетки при тимоме могут не предусматривать признаков злокачественных неоплазий, что является особенностью данной онкопатологии. Злокачественные явления при данном типе рака присутствуют только в 30–40 % клинических случаев, выражаются инвазией в другие участки, органы и ткани.
Существует определенная взаимосвязь неоплазий такого типа с аутоиммунными патологиями, например, полимиозит и дерматомиозит, диффузный токсический зоб, системная красная волчанка, аплазия эритроцитов (у половины пациентов), пернициозная или мегалобластная анемия (болезнь Аддисона), гипогаммаглобулинемия (у 10% пациентов), буллезные дерматозы (пузырчатка), синдром Шегрена, неспецифический язвенный колит, болезнь Кушинга, склеродермия, тиреоидит Хашимото, синдром Гуда (комбинированный В- и Т-клеточный имммунодефицит), неспецифический аортоартериит (синдром Такаясу), гиперпаратиреоидизм (избыток паратиреоидного гормона), болезнь Симмондса (пангипопитуитаризм).
Симптоматика возникновения патологии
Среди симптомов развития онкозаболевания можно отметить, что в 30–50 % случаев они отсутствуют. Зачастую новообразования определяются в ходе проведения рентгенографии грудной клетки, КТ, реализуемых для других задач.
При проявлении симптоматики первыми признаками становятся дискомфорт, ощущение давления в грудной клетке, загрудинных участках, дополняемое постоянным кашлем, отдышкой, болевым синдромом, а также признаками синдрома верхней полой вены. В этом случае необходимо обратиться к рентгенологу.
В случае миастении при онкопатологии возникают жалобы на спонтанную усталость, слабость, сложности в движении верхних конечностей, двоение в глазах, опущение век, затруднения при глотании. Такие аспекты также требуют незамедлительного обращения к специалисту, проведения диагностических мероприятий.
Стадии онкопатологии
В соответствии с ростом неоплазии и ее распространенности на другие системы, ткани, органы определяются стадии онкозаболевания:
I – новообразование находится на определенном участке, нет инвазии в жировые и другие ткани;
IIA – микроскопическая инвазия в жировую ткань;
IIB – макроскопическая инвазия неоплазии;
III – крупные инвазии в соседствующие органы;
IVA – распространение плевральных или перикардиальных метастазов;
IVB – распространение лимфо- или гематогенных метастазов в другие участки тела помимо грудных.
Формы онкопатологии
Такой тип новообразования сложно предугадать, определить поведение опухоли. Она может развиваться как обычная онкология, проникая в окружающие ткани, а также бессимптомно находиться в капсуле соединительной ткани. Они могут быть как доброкачественными, так и злокачественными. Последние предусматривают распространение опухоли в другие участки, агрессивное воздействие на организм и системы. В большинстве западные медики относят онкопатологию к злокачественным новообразованиям.
Специалисты Всемирной Организации Здравоохранения отмечают несколько типов развития онкозаболевания в соответствии с систематизацией материалов и гистологическим типом опухоли.
A – медуллярная. Предусматривает овальную форму, нахождение неоплазии в капсуле, состоит из раковых эпителиальных клеток вилочковой железы, без ядерной атипии.
AB – смешанная. Состоит из веретенообразных, округлых клеток эпителия, лимфоцитарных, эпителиальных клеток.
B1 – кортикальная. Предусматривает клетки, сходные с эпителиальными элементами тимуса, его коры, а также мозговым веществом железы.
B2 – корковая. Онкологические ткани предусматривают набухшие элементы из эпителиоретикулярных клеток, пузырчатых ядер, компонентов T-клеток, B-клеточных фолликулов, неоплазии могут образовываться возле сосудов железы.
B3 – эпителиальная, сквамоидная. Опухоль образована пластинчато-растущими, полигональными эпителиоцитами, лимфоцитами, относится к дифференцированной карциноме железы.
C – карцинома с гистологической атипией клеточных элементов.
При затрагивании онкологическими клетками сторонних органов, тканей патология является злокачественной.
Возможные осложнения при онкопатологии
Влияние злокачественного образования на другие органы регулирует осложнения и последствия развития онкопатологии. То есть в основном воздействие обусловлено ухудшением работы тех или иных органов, систем из-за развития тимомы.
Зачастую метастазирование происходит в лимфоузлы, плевру, перикард, диафрагму. Внегрудное проявление метастазов осуществляется в кости, мышцы скелета, перечень, брюшную стенку, однако такое явление возникает редко.
При развитии тимомы у пациента увеличивается риск возникновения онкопатологии, вторичных образований неоплазий в легких, лимфоузлах, щитовидке в четыре раза. То есть тимома может провоцировать рецидив других онкозаболеваний.
Также после полного удаления опухоли вилочковой железы может возникнуть рецидив. В соответствии со статистикой, после 10 лет тимома может вновь возникать в 10–30 % случаев. Однако на этот фактор оказывает влияние ряд аспектов, таких как сроки диагностики и резекции опухоли.
Диагностические мероприятия
Помимо осмотра у доктора и анамнеза исследования предусматривают ряд диагностических мероприятий. Оные необходимы для определения связанных патологий, паранеопластического синдрома, а также развития опухоли, распространения метастазов. К анализам при подозрении на рак вилочковой железы относятся общий, полный анализ крови, на антитела, уровень тиреоидных гормонов, паратгормона, АКГТ и прочее.
Для определения опухоли реализуется рентген грудной клетки, КТ, УЗИ. В некоторых случаях пациентам назначают также осуществление диагностики посредством торакальной МРТ, ПЭТ.
На снимке рентгенографии данная онкопатология представляется в виде волнистой или ровной овальной тени, представленной мягкими тканями. Она располагается немного в сторону середины грудины.
На КТ она диагностируется на участке средостения в виде крупного скопления неопластической ткани.
Посредством тонкоигольной аспирационной биопсии медики получают кусочек ткани новообразования, что позволяет выполнить исследования. Работы проводятся с применением КТ для точного забора материала. Такой метод не позволяет полноценно определить тип онкоткани. Осуществить данные манипуляции можно только после резекции и последующих гистологических мероприятий.
Дифференциальные обследования
Такого типа диагностика реализуется с учетом наличия патологий, связанных с тимусом, таких как тимомегалии, тимолипомы, лимфомы, гиперплазии, узловые формы загрудинного зоба, перикардиальная киста, туберкулез внутригрудных лимфоузлов.
Терапия тимомы
Зачастую терапия данного заболевания на первой стадии производится посредством резекции неоплазии, тимуса (тимэктомии). Это позволяет устранить риск возникновения метастазов и развития онкоклеток, их инвазии в сторонние ткани.
При второй стадии также реализуется удаление тимуса, последующее назначение лучевой терапии адъювантного типа. Это осуществляется для лечения онкообразований высокого уровня риска.
При стадиях развития патологии IIIA- IIIB, IVA методы терапии совмещаются. Проводятся операции по устранению метастазов в частях грудной клетки, также назначаются химиотерапевтические курсы до и после проведения хирургических мероприятий. Если устранение неоплазии не дало результата, докторами проводится перфузионная химио-, лучевая, таргетная терапия. Такие инструменты также применяются при инвазии опухоли в сторонние ткани, органы.
Зачастую при назначении химиотерапевтических курсов назначаются цитостатические медикаменты, противораковые препараты в соответствии со стадией онкопатологии. При неоперабельности онкологии также проводятся курсы химиотерапии для замедления развития опухоли.
При стадии IVB реализуется составление плана терапии в соответствии с особенностями организма и другими аспектами. Общих рекомендаций к лечению на данной стадии онкопатологии не разработано.
Прогнозирование
Такой тип онкологической неоплазии развивается достаточно медленно. Безусловно, благоприятный прогноз на устранение онкопатологии связан с ранней диагностикой опухоли, а также ранними стадиями ее развития.
Для третьей и четвертой стадии прогноз будет менее благополучным. Американская статистика American Cancer Society утверждает, что при устранении опухоли на первой стадии выживаемость в течение 5 лет составляет 100 %, на второй она предусматривает 90 %, на третьей предполагает 74 %, четвертой менее 25 %.
Источник