Рак лимфатических узлов код
Раком лимфоузлов в народе называют лимфомы — злокачественные опухоли лимфатической системы.
Далее в статье под термином «рак лимфоузлов» мы будем рассматривать лимфомы. Несмотря на свою злокачественность, они не являются на самом деле раком, и именно для данной группы заболеваний характерно первичное поражение лимфатических узлов.
Причины рака лимфоузов
До сих пор до конца не ясно, почему возникает рак лимфоузлов. На сегодняшний день известно, что у таких больных имеются определенные мутации, при которых начинается бесконтрольный рост и размножение лимфоцитов — клеток иммунной системы. Хотя есть множество людей, у которых такие мутации обнаружены, но у них никогда не развивается рак лимфоузлов. Очевидно, должны быть какие-то дополнительные причины.
Установлено, что риск развития лимфом увеличивается при наличии следующих факторов риска:
- Иммунодефицитные состояния, причем как врожденные, так и приобретенные. Из врожденных иммунодефицитов отмечают синдром Вискота-Олдрича, Луи-Бара и др. Приобретенные иммунодефициты возникают при СПИДе, лечение цитостатиками и высокими дозами глюкокортикостероидов. Искусственный иммунодефицит создается после трансплантации органов, чтобы не было реакции отторжения.
- Некоторые вирусные инфекции, например вирус Эпштейна-Барр, который вызывает такое распространенное среди детей заболевание как мононуклеоз, тот же ВИЧ, вирус гепатита С и Т-лимфотропный вирус.
- Воздействие промышленных и бытовых канцерогенов, в том числе гербициды, инсектициды и др.
- Некоторые аутоиммунные патологии. Например, ревматоидный артрит, системная красная волчанка и др.
- Воздействие ионизирующего излучения. Большое количество заболеваний раком лимфатической системы отмечалось у ликвидаторов последствий катастрофы на ЧАЭС и после бомбардировки Хиросимы и Нагасаки. В настоящее время одним из факторов риска является получение лучевой терапии по поводу других злокачественных новообразований.
Симптомы рака лимфоузлов
Симптомы рака лимфатической системы весьма разнообразны, но все их можно объединить в три большие группы:
- Увеличение лимфатических узлов, или лимфаденопатия. Лимфоузлы увеличиваются постепенно и безболезненно. Если они располагаются близко к поверхности кожи, например, в области шеи, в подмышечной впадине или в паху, они легко визуализируются или пальпируются. Нередко пациенты сами обращаются к врачу, обнаружив у себя такую проблему. Если заболевание начинается с поражения внутренних лимфоузлов, могут быть симптомы, связанные со сдавлением внутренних органов, например, боли, кашель и др. Однако эти признаки появляются, когда рак достигает достаточно большого размера, чтобы вызвать компрессию органов.
- В-симптомы. Это триада признаков — стойкое повышение температуры, не связанное с инфекцией, ночные поты и снижение веса. Наличие В-симптомов при раке лимфатической системы имеет большое значение для определения стадии заболевания и влияет на выбор метода лечения.
- Симптомы, которые развиваются, когда рак переходит с лимфоузлов на внутренние органы. Здесь симптоматика может быть самой разнообразной. Часто поражаются оболочки головного мозга, кости, селезенка. Соответственно, возникают неврологические проявления (боли в голове, рвота, нарушение зрения), боли в костях, снижение мозгового кроветворения и др.
Классификация рака лимфоузлов
Лимфомы делятся на две большие группы — ходжкинские и неходжкинские. Отличить один вид от другого можно только с помощью специального лабораторного обследования.
Ходжкинская лимфома названа в честь врача, который впервые описал ее и предложил выделить это заболевание в отдельную группу. Основным диагностическим критерием для постановки такого диагноза служит обнаружение при морфологическом исследовании лимфоузла клеток Березовского-Штернберга.
Второй вид рака лимфоузлов — это неходжкинские лимфомы. Это очень обширная группа заболеваний, имеющая сложную классификацию. В зависимости от пораженного пула клеток, выделяют В-клеточные лимфомы, которые развиваются из В-лимфоцитов, и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов (лимфоцитов тимуса или вилочковой железы). Каждая из этих групп делится на подгруппы.
Также в зависимости от быстроты течения выделяют индолентные, агрессивные и высокоагрессивные формы. Индолентные формы рака лимфоузлов протекают медленно и относительно благоприятно. При отсутствии лечения, средняя продолжительность жизни составляет 7-10 лет. Однако радикального излечения в этом случае добиться сложно — опухоль склонна к многократному рецидивированию, даже после высокодозной химиотерапии и трансплантации стволовых клеток. Агрессивные и высокоагрессивные лимфомы при отсутствии лечения приводят к гибели больного в течение 1-2 лет. Однако при применении терапии, есть высокие шансы на полное выздоровление.
Стадии рака лимфоузлов
Стадия рака лимфоузлов определяется исходя из клинической картины и распространенности опухолевого поражения. Для этого используется классификация Ann Arbor:
1 стадия — поражены лимфоузлы только одной лимфатической зоны.
2 стадия — поражены лимфоузлы 2 и более зон по одну сторону диафрагмы.
3 стадия — поражены лимфоузлы по обе стороны диафрагмы.
4 стадия — рак выходит за пределы лимфатической системы и поражает другие органы и ткани, например, печень, костный мозг.
Эта классификация дополняется модификацией Cotswold:
- А — В-симптомы отсутствуют.
- В — имеется хотя бы 1 В-симптом.
- Е — обнаруживаются очаги внеузлового поражения.
- S — имеется поражение селезенки.
- X — массивное раковое поражение тканей и внутренних органов.
Диагностика рака лимфоузлов
В рамках диагностики рака лимфатической системы требуется комплексный подход, который направлен на подтверждение диагноза и на определение его стадии.
Диагноз выставляется только после патоморфологического исследования фрагмента пораженного лимфоузла. С этой целью необходимо произвести биопсию. Полученный материал заливают парафином и делают из него препараты, нарезая опухоль тонким слоем, чтобы ее можно было исследовать под микроскопом. Также применяют дополнительные лабораторные методы диагностики, например, иммуногистохимическое окрашивание, молекулярно-генетические тесты и др.
Для определения стадии заболевания используют лучевые методы диагностики:
- ПЭТ-КТ.
- КТ.
- МРТ.
- УЗИ.
- Сцинтиграфию.
С их помощью визуализируют пораженные лимфоузлы и внелимфатические очаги.
Лечение рака лимфатической системы
Лечение рака лимфоузлов будет зависеть от гистологического варианта опухоли, стадии заболевания, возраста больного и его общего состояния. Для каждого вида лимфом разработаны свои протоколы лечения с учетом перечисленных факторов. В целом используются следующие методы:
- Химиотерапия.
- Лучевая терапия.
- Хирургическое вмешательство.
- Таргетная терапия.
- Другие методы лечения.
Химиотерапия
Химиотерапия является основным методом лечения подавляющего большинства видов рака лимфатической системы. Лечение состоит из нескольких блоков, например, индукции ремиссии, консолидации ремиссии и поддерживающей терапии. В ряде случаев, когда опухоль очень агрессивна, или имеются рецидивы, применяется высокодозная полихимиотерапия с последующей трансплантацией стволовых клеток.
Химиопрепараты могут вводиться системно (перорально или внутривенно) или локально, в частности в спинномозговой канал. Это необходимо в случаях, когда есть высокий риск поражения оболочек головного и спинного мозга.
Лучевая терапия
Как самостоятельный метод лечения рака лимфатической системы, лучевая терапия применяется редко, например, при локализованных поражениях относительно доброкачественных лимфом.
Также лучевая терапия используется в качестве паллиативного лечения для уменьшения симптомов заболевания. Например, для купирования костных болей, уменьшения объема опухолевой массы при компрессии внутренних органов и др.
Хирургическое лечение
Хирургические вмешательства при раке лимфоузлов выполняются с паллиативной целью, для устранения жизнеугрожающих состояний. Например, при перфорации органов ЖКТ, при развитии механической желтухи и др. Как основной метод лечения, хирургия используется при изолированном поражении внутренних органов, например, желудочно-кишечного тракта, но в этом случае все равно необходимо назначение химиотерапии.
Другие методы лечения
В схемы лечения многих видов лимфом включено применение таргетных препаратов, иммунотерапии, моноклональных антител и др. Такие методы позволяют добиться ремиссии у большего количества пациентов, улучшают результаты лечения при развитии рецидивов и увеличивают общую продолжительность жизни.
Возможные осложнения
При раке лимфоузлов можно ожидать следующие виды осложнений:
- Сдавление опухолевыми массами внутренних органов с развитием соответствующей симптоматики. В ряде случаев оно может носить жизнеугрожающее состояние. Например, увеличенные медиастинальные лимфоузлы могут приводить к компрессии пищевода или крупных кровеносных сосудов данной области. Увеличенные внутрибрюшные и забрюшинные лимфоузлы могут сдавливать кишечник, мочеточники или желчевыводящие протоки с развитием таких серьезных осложнений как кишечная непроходимость, острая задержка мочи, механическая желтуха.
- Если опухоль прорастает стенки кишечника или желудка, может произойти перфорация органа с выходом его содержимого в брюшную полость. Это неизбежно приводит к развитию перитонита.
- Еще одним серьезным осложнением рака лимфоузлов является глубокий иммунодефицит, который приводит к развитию смертельно опасных инфекций.
- Агрессивные виды лимфом склонны к быстрому распространению с вовлечением в процесс костного мозга, головного и спинного мозга. Это приводит к нарушению кроветворения, которое провоцирует развитие тяжелых анемий и тромбоцитопений с кровотечениями. Помимо этого, еще больше усугубляется иммунодефицит. При вовлечении в процесс центральной нервной системы, могут отмечаться судороги, потеря сознания, парезы, параличи и другая неврологическая симптоматика.
Прогноз
Прогноз рака лимфоузлов зависит от многих факторов. Ключевыми моментами здесь является:
- Вид лимфомы.
- Распространенность процесса.
- Возраст пациента.
- Общее состояние пациента на момент постановки диагноза.
- Возможность проведения радикального лечения.
В целом при лечении лимфом 1-2 стадии удается добиться полной 5-летней ремиссии более чем в 80% случаев. Неблагоприятными прогностическими признаками является: возраст старше 60 лет, вовлечение в процесс косного мозга и наличие внелимфатических очагов поражения.
Профилактика
В рамках профилактики рекомендуется избегать воздействия факторов риска, вызывающих рак лимфоузлов, если это возможно. Лицам, которые относятся к группе риска, рекомендуется проходить регулярные медицинские обследования.
Источник
Симптомы метастаза рака в лимфатический узел и его лечение
Код по МКБ-10: С77.0
Наряду с первичными опухолями лимфоидной ткани (злокачественные лимфомы) весьма значительную группу составляют метастатические поражения лимфатических узлов шеи. Наиболее часто источником метастазов бывает плоскоклеточный рак слизистой оболочки верхних дыхательных путей и верхней части ЖКТ.
Кроме того, иногда встречаются метастазы опухолей редких гистологических типов, а также опухолей, локализующихся вне области головы и шеи. В особую форму выделяют метастазы в шейные лимфатические узлы при неустановленной первичной опухоли.
Лимфогенное распространение плоскоклеточного рака происходит при инвазивном росте первичной опухоли и проникновении ее клеток в лимфатические сосуды. Эти клетки затем через приносящие лимфатические сосуды достигают следующей группы лимфатических узлов. Лишь небольшой части опухолевых клеток удается избежать воздействия местных факторов иммунитета.
Эти клетки обычно пролиферируют в субкапсулярных синусах лимфатических узлов, прежде чем превратиться в микрометастазы (менее 3 мм), однако клинические признаки поражения на этой стадии еще отсутствуют. По мере дальнейшей пролиферации опухолевых клеток образуются макрометастазы с экстракапсулярной и экстранодальной экспансией опухоли и продолжается лимфогенное и гематогенное распространение опухоли.
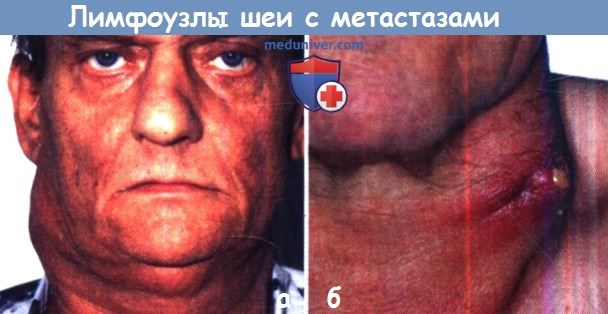
а Лимфатические узлы, пораженные метастазами, имеют вид плотных безболезненных опухолевидных образований, фиксированных к окружающим тканям.
б Изъязвление пораженного метастазами лимфатического узла характеризуется появлением геморрагического отделяемого и часто воспалительной реакцией со стороны окружающей кожи.
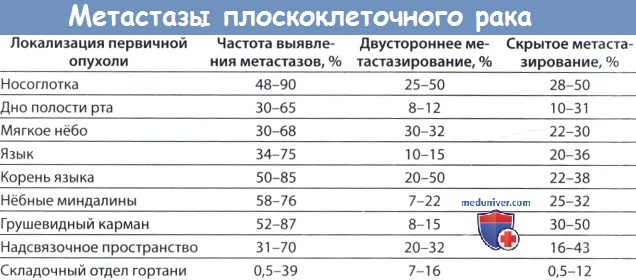
Вероятность лимфогенного распространения рака области головы и шеи зависит от локализации первичной опухоли и плотности лимфатической сосудистой сети. Вот почему, например, рак носоглотки и нёбной миндалины чаще дает метастазы, чем рак голосовой складки и гортаноглотки. Вероятность метастазирования зависит также от размеров первичной опухоли и глубины ее инвазии, степени дифференцировки (гистологическая градация I—IV), признаков наличия опухолевых клеток в лимфатических сосудах (карциноматозный лимфангиоз) и прорастания опухоли в оболочку нервов.
Возможно также, особенно при срединной локализации опухоли (например, рака носоглотки, корня языка, нёба, заперстневидного пространства) и при прогрессирующей опухолевой экспансии, двустороннее и перекрестное (в контралатеральные лимфатические узлы) метастазирование.

Лимфогенное распространение опухоли характеризуют с помощью классификации TNM, предложенной Американской объединенной комиссией по борьбе с раком и Американским противораковым союзом. Наряду с критерием Т, характеризующим степень распространения первичной опухоли, и M, отражающим наличие или отсутствие отдаленных метастазов, в классификации учитывается также состояние лимфатических узлов, наличие в них метастазов и степень распространения их по лимфатической системе (критерий N).
Номенклатура и топография шейных и лицевых лимфатических узлов была неоднократно модифицирована на основании результатов изучения особенностей метастазирования опухолей головы и шеи в зависимости от их локализации и характера выполненного хирургического вмешательства. В классификации Robbins и соавт. выделено шесть уровней лимфатических узлов.
В этой классификации помимо прочего не учтены позадиушные, предушные, заглоточные и затылочные лимфатические узлы. Цель классификации заключалась в том, чтобы облегчить хирургам выполнение лимфодиссекции с учетом преимущественных путей лимфогенного распространения опухоли верхних дыхательных путей и начального отдела ЖКТ, сохраняющих относительное постоянство и предсказуемых, хотя, разумеется, возможны индивидуальные особенности в характере дренирования лимфы из той или иной области.
P.S. Поражение регионарных лимфатических узлов метастазами достоверно снижает 5-летнюю выживаемость больных, если пораженные лимфатические узлы спаяны с окружающими тканями и подвижность их ограничена, то шансы больного на выживание резко снижаются.

Вирховский лимфатический узел пальпируют в левой надключичной ямке в месте впадения грудного протока в левый венозный угол, образованный внутренней яремной и подключичной венами.
Предлестничные лимфатические узлы располагаются в предлестничной жировой клетчатке, которая занимает пространство, ограниченное внизу подключичной веной, медиально – внутренней яремной веной, латерально-лопаточно-подъязычной мышцей. Дном этого пространства служит передняя лестничная мышца вместе с проходящим рядом диафрагмальным нервом. Количество лимфатических узлов в предлестничном пространстве колеблется от 3 до 30.
Метастазы в надключичных лимфатических узлах являются противопоказанием к хирургическому лечению злокачественных опухолей органов брюшной и грудной полости, а также женских половых органов.
Лимфа, оттекающая от тканей и органов шеи, прежде чем попасть в кровеносное русло, проходит три эшелона лимфатических узлов.
Хирургическое удаление лимфатических узлов шеи, пораженных метастазами, является важной частью лечения опухолей области головы и шеи.
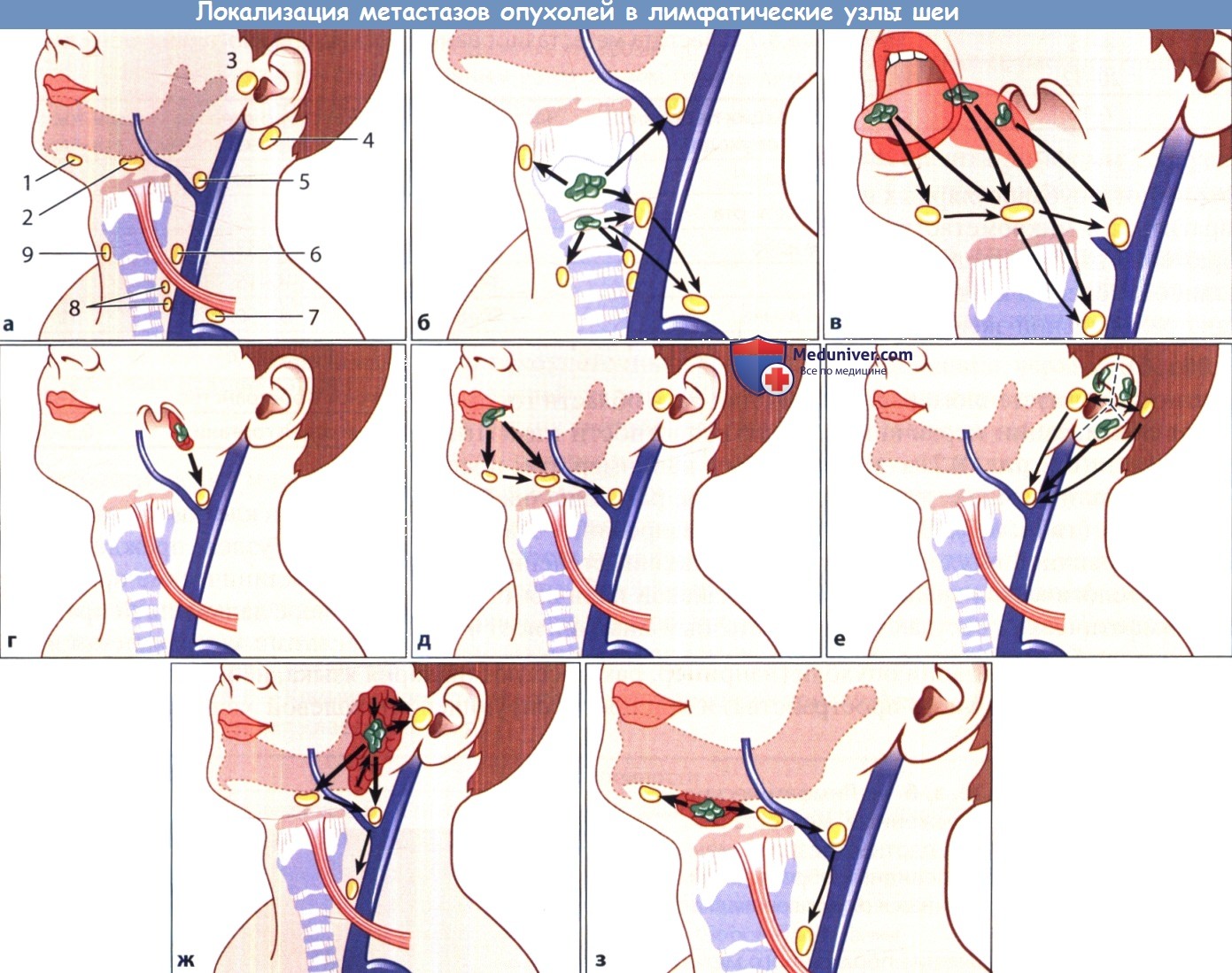
а Типичная локализация пораженных метастазами лимфатических узлов шеи.
1 – подподбородочные лимфатические узлы; 2 – подчелюстные лимфатические узлы; 3 – околоушные и предушные лимфатические узлы;
4 – позадиушные лимфатические узлы; 5 – лимфатические узлы яремно-лицевого венозного угла; 6 – глубокие шейные лимфатические узлы;
7 – лимфатические узлы области яремно-ключичного угла: нижние глубокие шейные и надключичные лимфатические узлы; 8 – претрахеальные и перитрахеальные лимфатические узлы; 9 – предгортанные лимфатические узлы.
б Рак гортани. в Рак языка различной локализации. г Рак нёбной миндалины.
д Рак нижней губы. е Рак наружного уха. Обратите внимание на сегментарный тип дренирования лимфы.
ж Рак околоушной железы (следует помнить о метастатическом поражении внутрижелезистых лимфатических узлов). з Рак подчелюстной железы.
Метастатические опухоли при неустановленном первичном очаге
Метастатические опухоли при неустановленном первичном очаге (CUP syndrome, Cancer of Unknown Primary) занимают особое место в диагностике и лечении злокачественных опухолей шеи, метастазирующих в регионарные лимфатические узлы. В этих случаях речь идет об одном метастазе или более, подтвержденных гистологическим исследованием, при невыделенной первичной опухоли несмотря на интенсивное обследование в полном объеме.
Метастазы в лимфатические узлы наиболее часто появляются в области головы и шеи. В 50-70% случаев первичная опухоль локализуется также в этой области. В 20-30% случаев первичная опухоль локализуется вне уха, носа и горла.
Даже после полного клинического обследования и исследования методами визуализации у 3-9% больных с метастатическим поражением шейных лимфатических узлов выявить первичную опухоль не удается. Чаще всего ею является плоскоклеточный рак, реже – аденокарцинома или недифференцированный рак. Менее чем в 10% случаев первичной опухолью оказывается скрытая меланома.

Согласно одной из гипотез, рост метастатической опухоли оказывается настолько быстрым, что первичная опухоль не успевает проявиться клинически. Возможно также, что речь идет о рецидиве первичной опухоли в силу изменения местного иммунитета. По-видимому, у некоторых больных с метастатической опухолью при неустановленном первичном очаге развитие первичной опухоли происходит «в обход» лимфогенной и гематогенной стадии, поэтому установить ее локализацию бывает трудно.
Диагноз метастатической опухоли при неустановленном первичном очаге ставят лишь после полноценного обследования, включая эндоскопию верхних дыхательных путей и верхнего отдела ЖКТ на фоне общей или местной анестезии, а также методы визуализации, такие как КТ и МРТ. Поскольку в большинстве случаев метастатического плоскоклеточного рака шейных лимфатических узлов первичная опухоль локализуется в нёбной миндалине, корне языка, глотке и грушевидном кармане, диагностика должна включать тонзиллэктомию, биопсию слизистой оболочки носоглотки, глубокую биопсию корня языка, а также слизистой оболочки гортаноглотки.
В зависимости от результатов гистологического исследования, особенно если метастазами поражена глубокая цепочка лимфатических узлов шеи, поиск первичной опухоли следует распространить на органы и ткани, расположенные ниже уровня ключицы, дополняя его при необходимости такими методами визуализации, как КТ и МРТ грудной клетки и живота, а также ПЭТ. Примерно в 30% случаев удается выявить скрытый бронхогенный рак легкого. При необходимости важно привлечь к обследованию и других специалистов (например, пульмонолога, гастроэнтеролога, гинеколога, уролога и др.). В целом, объем диагностических исследований, необходимых для выявления первичной опухоли, зависит от распространенности опухолевого процесса и прогноза, а также общего состояния больного.
Лечение и прогноз. Особенности лечения определяются результатом гистологического исследования и локализацией пораженных метастазами лимфатических узлов. При подозрении на скрыто протекающий плоскоклеточный рак обычно следует выполнить шейную лимфодиссекцию в сочетании с лучевой терапией. Обычно после модифицированной радикальной лимфодиссекции проводят лучевую терапию, включая в облучаемое поле область, дренируемую пораженными метастазами лимфатическими узлами. После такого комбинированного лечения 5-летняя выживаемость в среднем составляет 50-60% (если поражение охватывает верхнюю группу лимфатических узлов шеи и оценивается как N1 или N2).
Если первичной опухолью является аденокарцинома, то наличие метастазов в шейных регионарных лимфатических узлах всегда указывает на далеко зашедший опухолевый процесс, и тактику лечения в таком случае следует выбирать индивидуально с учетом потребностей и ожиданий больного. При поражении метастазами верхних шейных лимфатических узлов можно выполнить лимфодиссекцию с последующей лучевой терапией. При поражении глубоких шейных лимфатических узлов возможно только паллиативное лечение. Пятилетняя выживаемость больных с таким поражением составляет 0-28%.
При метастатическом поражении шейных лимфатических узлов скрытой меланомой выполняют модифицированную радикальную лимфодиссекцию шеи.

– Также рекомендуем “Методика биопсии предлестничных лимфатических узлов шеи”
Оглавление темы “Заболевания шеи”:
- Симптомы боковой кисты шеи (бранхиогенной кисты) и ее лечение
- Симптомы кривошеи и ее лечение
- Симптомы гемангиомы шеи и ее лечение
- Симптомы лимфангиомы шеи (кистозной гигромы) и ее лечение
- Симптомы аневризмы шеи и ее лечение
- Симптомы опухоли каротидного тельца (хемодектомы) и ее лечение
- Симптомы доброкачественной опухоли шеи – липомы, невриномы
- Симптомы лимфомы шеи и ее лечение
- Симптомы метастаза рака в лимфатический узел и его лечение
- Методика биопсии предлестничных лимфатических узлов шеи
Источник