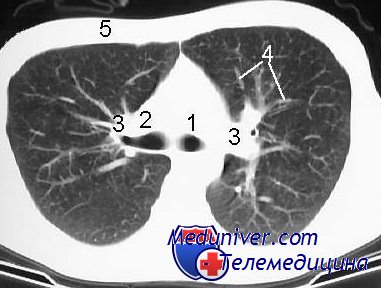
Рак легкого бронхов плевры метастатическое поражение лимфоузлов

Метастатические опухоли легких

Диагностика опухолевых и неопухолевых поражений легочной ткани у онкологических больных является одной из серьезных проблем современной онкологии. Изменения в органах грудной полости нередко бывают первым признаком злокачественной опухоли внелегочной локализации. Метастатическое поражение легочной ткани происходит в результате распространения болезни из места её локального проявления путём гематогенного, лимфогенного, бронхогенного метастазирования или per continuitatem.
Метастазом считается новообразование, появляющееся при раке в участках тела, отдаленных от первичной опухоли. Метастазирование является основной причиной смерти онкологических больных.
Злокачественные опухоли различных органов метастазируют в легкие с неодинаковой частотой. Выявляются метастатические опухоли легких либо в процессе обследования по поводу предполагаемого опухолевого заболевания, либо на разных этапах лечения злокачественного новообразования.
Рентгенологическая симптоматика метастатических опухолей легких зависит от исходной локализации первичной опухоли и имеет характерные особенности, что дает возможность при оценке легочных изменений предположить локализацию первичной опухоли, особенно в тех случаях, когда она неизвестна.
Знание совокупности характерных рентгенологических признаков позволяет проводить целенаправленный поиск первичного опухолевого очага.
Метастатическое поражение легочной ткани проявляется солитарными и множественными округлой формы образованиями или диссеминированными процессами.
Гематогенное диссеминированное метастатическое поражение легочной ткани может быть первым признаком опухолевого заболевания при железистом раке легкого, раке поджелудочной, щитовидной железы.
Периферический рак верхней доли правого легкого с гематогенными метастазами в оба легкие.
Обзорная рентгенограмма органов грудной клетки в прямой проекции : в верхней доле правого легкого за ключицей фокус уплотнения, во всех долях правого и левом легких множественные просовидные высыпания.
Компьютерная томограмма легких на уровне бифуркации трахеи: множественные гематогенные метастазы.
Фрагмент компьютерной томограммы правого легкого: в верхушечном сегменте верхней доли узловое образование с мелкобугристой поверхность, лучистыми контурами. В окружающей легочной ткани множественные хаотично расположенные очаги, связанные с сосудами.
Диссеминированное поражение легочной ткани может возникнуть на разных этапах противоопухолевого лечения раке поджелудочной, щитовидной железы, при раке молочной железы, раке легкого, раке печени и реже при опухолях других локализаций.
Обзорная рентгенограмма органов грудной клетки в прямой проекции: множественные различных размеров хаотично расположенные очаги с обеих сторон. В средостении конгломерат увеличенных паратрахеальных лимфатических узлов расширяет срединную тень вправо.
При гематогенном попадании опухолевых клеток в лёгкие помимо диссеминаций выявляться могут различных размеров с четкими контурами очаговые образования и фокусы от 1,0 и более сантиметров в диаметре, которые хаотично располагаются в легочной ткани, большая часть из них связана с сосудами. Размеры, количество, структура метастазов зависят от локализации и гистологического строения первичной опухоли.
Гематогенные метастазы необходимо дифференцировать с гранулематозными процессами известной и неизвестной этиологии.




Метастатическое поражение органов грудной полости.
Метастатическое поражение органов грудной полости при опухоли тела, шейки матки и яичников.
Особенности метастазирования опухолей матки в легкие зависят, прежде всего, от гистологического строения первичной опухоли.
Для хорионэпителиомы матки характерно наличие единичных малоинтенсивных округлых образований размерами от 1,0 до 2,0см, расположенных на значительном расстоянии друг от друга преимущественно в субплевральных отделах, легочная ткань между ними не изменена.Для выявления метастазов в кортикальных отделах легкого рентгенографию органов грудной клетки необходимо дополнить проведением полипозиционного исследования с прицельными снимками в косых проекциях.
Хорионэпителиома матки. Метастазы в легкие.
Обзорная рентгенограмма органов грудной клетки в прямой проекции: справа – во втором и четвертом межреберьях, слева в третьем межреберье и над диафрагмой малоинтенсивные очаги уплотнения.
Прицельная рентгенограмма в правой задней косой проекции: в первом, третьем и пятом межреберьях малоинтенсивные очаги до 0,6см диаметром.
Прицельная рентгенограмма в левой задней косой проекции: в пятом межреберье и у переднего конца VI ребра малоинтенсивные очаги 0,4см и 0,8см диаметром.
Иногда при хорионэпителиоме матки гематогенные метастазы могут быть множественные, густо расположенные, почти одинакового размера, однородной структуры с четкими контурами.
Хорионэпителиома матки. Множественные метатастазы в легкие.
Обзорная рентгенограмма органов грудной клетки в прямой проекции: множественные очаги и фокусы уплотнения размерами от 0,5 до 2,0см диаметром. В средней доле справа и в нижних отделах левого легкого очаги сливаются между собой, образуя более крупные фокусы с нечеткими контурами.
Для опухолей тела и шейки матки характерно метастатаческое поражение легочной ткани в виде солитарных метастазов. Округлой формы образования различные по величине выявляются как в прикорневых, так и в субплевральных отделах легкого. Структура их чаще однородная, наружные контуры четкие.
Рак тела матки. Метастазы в правое легкое.
Обзорная рентгенограмма органов грудной клетки в прямой проекции: в хвостовой части корня правого легкого неправильной формы уплотнение.
Фрагмент прицельной рентгенограммы правого легкого: в хвостовой части корня легкого два слившихся между собой округлой формы образования однородной структуры, с четкими наружными контурами.
Редко в толще опухолевого узла может выявляться полость распада, наружные контуры таких узлов нечеткие, лучистые. По скиологическим признакам картина соответствует полостной форме периферического рака. Только наличие в анамнезе опухоли матки позволяет выставить в дифференциально-диагностический ряд метастаз рака матки. Морфологическое уточнение диагноза в таких случаях осуществляется при изучении материала полученного во время трансторакальной пункции или бронхоскопии.
Для рака яичников характерно изолированное поражение плевры и проявляется картиной двустороннего выпотного плеврита, не имеющего специфических рентгенологических признаков. Следует отметить, что нередко плеврит может быть первым проявлением опухолевого заболевания яичников. Поэтому при обнаружении у женщин выпота в плевральных полостях необходимо исключить опухоль яичников. Скапливающаяся в плевральных полостях жидкость чаще негеморрагического характера и темпы её накопления в процессе лечения различны. Количество удаляемой в процессе лечения жидкости достигает иногда 50 литров (симптом «неисчерпаемости» плеврита).






Особенности метастатического поражения легких при опухолях скелета
Остеогенные саркомы наиболее злокачественные быстро прогрессирующие и рано метастазирующие опухоли скелета.
На основании рентгено-морфологических данных выделяют несколько вариантов остеосарком:
· остеолитическую;
· остеопластическую;
· смешанную.
При остеолитической остеосаркоме в опухолевой ткани образуются участки кровоизлияний, некрозов и кист,
при остеопластической саркоме опухолевая ткань плотная, за счет обильного образования костных структур.
При смешанном варианте процессы остеолиза и опухолевого костеобразования сочетаются в различных вариантах.
Для опухолей костей характерен гематогенный путь метастазирования, при котором наиболее часто отмечается изолированное поражение легочной ткани в виде солитарных или множественных очагов и фокусов уплотнения небольших размеров от 0,5см до 1,5-2,5см. Учитывая патологоанатомические варианты остеосарком метастазы в легочной ткани по своим скиологическим признакам напоминают строение первичной опухоли, поэтому структура их неоднородна за счет очажков обызвествлений
Метастазы остеосаркомы в легкие.
Обзорная рентгенограмма органов грудной клетки:в легких слева на фоне тени сердца, справа за скатом диафрагмы определяются округлой формы образования неоднородной структуры размерами от 0,7 до 2,3см.
Компьютерные томограммы органов грудной клетки: в различных отделах легких округлой и овальной формы образования с четкими контурами, в отдельных видны известковой плотности включения .
Следует отметить, что солитарный метастаз может достигать значительных размеров и сохранять при этом четкие контуры.
Параостальная саркома правой малоберцовой кости.
Метастаз в правое легкое.
Обзорные рентгенограммы органов грудной клетки в прямой и правой боковой проекциях: в нижней доле правого больших размеров опухолевый узел с крупнобугристой поверхностью и четкими контурами. Верхняя и средняя доли в состоянии компрессионного ателектаза.
Компьютерные томограммы на бифуркационном и верхне-диафрагмальном уровнях: в правом легком узловое образование неправильной формы с четкими контурам занимает почти всю нижнюю и частично верхнюю доли неоднородной структуры, с участками патологического костеобразования.
Наличие в метастазах очагов патологического костеобразования, является характерным признаком остеосарком. Кроме того, неоднородность метастазов может быть обусловлена распадом опухолевой ткани. Образующаяся полость располагается ассиметрично, имеет четкие ровные внутренние контуры.
Остеосаркома бедренной кости. Метастазы в легкие.
Фрагмент комтьютерной томограммы правого легкого: в субплевральном отделе средней доли овальной формы образование с четкими наружными контурами, с ассиметрично расположенной полостью распада в толще. Окружающая легочная ткань не изменена.
Распад метастатических узлов нередко сопровождаться развитием спонтанного пневмоторакса, который часто рецидивирует.
Метастазы остеосаркомы в легкие.
а – обзорная рентгенограмма органов грудной клетки в прямой проекции: в легких с обеих сторон округлой формы образования с четкими контурами размерами от 0,7 до 2,0 см диаметром, справа – спонтанный пневмоторакс. Газ слоем 2,5 см окутывает всё легкое. В синусе левой плевральной полости небольшое количество выпота.
В части случаев легочные метастазы могут сочетаться с поражением плевры, которое проявляется узловыми опухолевыми разрастаниями или накоплением выпота в плевральной полости. Следует отметить, что при остеосаркомах возможно и изолированное метастатическое поражение плевры.









Источник
Лимфатические узлы при раке легкого. Морфология рака легкого при метастазах в средостениеЧастота обнаружения метастазов в средостении при раке легкого составляет, как показывают данные приведенной таблицы 50,8%, что значительно превышает среднее число положительных находок при медиастиноскопии (37,9%) по сводным данным 30 зарубежных авторов. По последним данным Т. Палва с соавт. (1973) этот показатель составил 47%, он убедительно показывает, что возможности каждого метода зависят от показаний к их выполнению и, естественно, большей широты доступа к лимфатическим узлам средостения при парастернальной медиастинотомии. Сопоставление результатов исследования лимфатических узлов средостения с характеристикой рака легкого не зыявило какой-либо зависимости частоты применения метода от клинико-анатомической формы, а также от стороны поражения и локализации рака в различных долях легкого. Большее число исследований при раке верхних долей говорит лишь о более широких показаниях к исследованию при этой локализации вследствие того, что увеличение лимфатических верхних трахеобронхиальных узлов легче выявляется при рентгенологическом исследовании. В то же время следует отметить и более полные сведения при локализации рака в верхней и средней долях, чем в нижней, а также справа, чем слева.
Так, из 8 больных при раке нижней доли левого легкого, у которых не было обнаружено убедительных противопоказаний к хирургическому лечению, радикальную операцию удалось выполнить лишь 5, у одного операция носила паллиативный характер, а две другие оказались пробными. Наряду с этим имеются убедительные данные о зависимости результатов исследования лимфатических узлов средостения от гистологической структуры рака, так метастазы дифференцированных форм, плоскоклеточного и железистого рака выявлены в 37,8%, а низкодифференцированного в 75,6%. Почти аналогичны результаты и при медиастиноскопии—81 % (Т. Палва с соавт., 1973). Все это позволяет говорить, что при низкодифференцированном раке, отличающемся ранним и обширным метастазированием, оба метода и медиастиноскопия и парастернальная медиастинотомия равноценны, а также об особом значении исследования при низкодифференцированном раке. Таким образом, иследование средостения по определенным показаниям как завершающий этап исследования больных раком легкого, в особенности, парастернальная медиастинотомия, имеющая особенно высокие разрешающие возможности, является крайне практически важным, позволяя резко снизить число неоправданных пробных торакотомии и избрать для больных распространенным раком легкого, в частности, при низкодифференцированной его форме, наиболее целесообразный вариант консервативного лечения и начать его в наиболее сжатые сроки после установления диагноза. – Также рекомендуем “Рецидивы нагноительного процесса в легких. Причины и диагностика рецидива гнойных заболеваний легких” Оглавление темы “Туберкулез и рак легких”: |
Источник
Рак легких – злокачественная опухоль, берущая начало из тканей бронхов или легочной паренхимы. Симптомами рака легких могут служить субфебрилитет, кашель с мокротой или прожилками крови, одышка, боли в грудной клетке, похудание. Возможно развитие плеврита, перикардита, синдрома верхней полой вены, легочного кровотечения. Точная постановка диагноза требует проведения рентгенографии и КТ легких, бронхоскопии, исследования мокроты и плеврального экссудата, биопсии опухоли или лимфоузлов. К радикальным методам лечения рака легкого относятся резекционные вмешательства в объеме, продиктованном распространенностью опухоли, в сочетании с химиотерапией и лучевой терапией.
Общие сведения
Рак легкого – злокачественное новообразование эпителиального происхождения, развивающееся из слизистых оболочек бронхиального дерева, бронхиальных желез (бронхогенный рак) или альвеолярной ткани (легочный или пневмогенный рак). Рак легкого лидирует в структуре смертности населения от злокачественных опухолей. Летальность при раке легких составляет 85% от общего числа заболевших, несмотря на успехи современной медицины.
Развитие рака легкого неодинаково при опухолях разной гистологической структуры. Для дифференцированного плоскоклеточного рака характерно медленное течение, недифференцированный рак развивается быстро и дает обширные метастазы. Самым злокачественным течением обладает мелкоклеточный рак легкого: развивается скрытно и быстро, рано метастазирует, имеет плохой прогноз. Чаще опухоль возникает в правом легком – в 52%, в левом легком – в 48% случаев.
Рак легких
Причины
Факторы возникновения и механизмы развития рака легкого не отличаются от этиологии и патогенеза других злокачественных опухолей легкого. В развитии рака легких главная роль отводится экзогенным факторам:
- курению
- загрязнению воздушного бассейна веществами-канцерогенами
- воздействию радиации (особенно радона).
Патогенез
Раковая опухоль преимущественно локализуется в верхней доле легкого (60%), реже в нижней или средней (30% и 10% соответственно). Это объясняется более мощным воздухообменом в верхних долях, а также особенностями анатомического строения бронхиального дерева, в котором главный бронх правого легкого прямо продолжает трахею, а левый в зоне бифуркации образует с трахеей острый угол. Поэтому канцерогенные вещества, инородные тела, частицы дыма, устремляясь в хорошо аэрируемые зоны и длительно задерживаясь в них, вызывают рост опухолей.
Метастазирование рака легких возможно по трем путям: лимфогенному, гематогенному и имплантационному. Наиболее частым является лимфогенное метастазирование рака легких в бронхопульмональные, пульмональные, паратрахеальные, трахеобронхиальные, бифуркационные, околопищеводные лимфоузлы. Первыми при лимфогенном метастазировании поражаются пульмональные лимфоузлы в зоне разделения долевого бронха на сегментарные ветви. Затем в метастатический процесс вовлекаются бронхопульмональные лимфатические узлы вдоль долевого бронха.
В дальнейшем возникают метастазы в лимфоузлах корня легкого и непарной вены, трахеобронхиальных лимфоузлах. Следующими вовлекаются в процесс перикардиальные, паратрахеальные и околопищеводные лимфатические узлы. Отдаленные метастазы возникают в лимфоузлах печени, средостения, надключичной области. Метастазирование рака легкого гематогенным путем происходит при врастании опухоли в кровеносные сосуды, при этом наиболее часто поражаются другое легкое, почки, печень, надпочечники, мозг, позвоночник. Имплантационное метастазирование рака легких возможно по плевре в случае прорастания в нее опухоли.
Классификация
По гистологической структуре выделяют 4 типа рака легкого: плоскоклеточный, крупноклеточный, мелкоклеточный и железистый (аденокарцинома). Знание гистологической формы рака легкого важно в плане выбора лечения и прогноза заболевания. Известно, что плоскоклеточный рак легкого развивается относительно медленно и обычно не дает ранних метастазов. Аденокарцинома также характеризуется сравнительно медленным развитием, но ей свойственна ранняя гематогенная диссеминация. Мелкоклеточный и другие недифференцированные формы рака легкого скоротечны, с ранним обширным лимфогенным и гематогенным метастазированием. Замечено, что чем ниже степень дифференцировки опухоли, тем злокачественнее ее течение.
По локализации относительно бронхов рак легких может быть:
- центральным, возникающим в крупных бронхах (главном, долевом, сегментарном)
- периферическим, исходящим из субсегментарных бронхов и их ветвей, а также из альвеолярной ткани.
Центральный рак легкого встречается чаще (в 70%), периферический – гораздо реже (в 30%). Форма центрального рака легкого бывает эндобронхиальной, перибронхиальной узловой и перибронхиальной разветвленной. Периферическая раковая опухоль может развиваться в форме «шаровидного» рака (круглой опухоли), пневмониеподобного рака, рака верхушки легкого (Панкоста). Классификация рака легкого по системе TNM и стадиям процесса подробно дана в статье «злокачественные опухоли легких».
Симптомы
Клиника рака легкого схожа с проявлениями других злокачественных опухолей легких. Типичными симптомами служат постоянный кашель с мокротой слизисто-гнойного характера, одышка, субфебрильная температура тела, боли в грудной клетке, кровохарканье. Некоторые различия в клинике рака легких обусловлены анатомической локализацией опухоли.
Центральный рак легкого
Раковая опухоль, локализующаяся в крупном бронхе, дает ранние клинические симптомы за счет раздражения слизистой оболочки бронха, нарушения его проходимости и вентиляции соответствующего сегмента, доли или целого легкого.
Заинтересованность плевры и нервных стволов вызывает появление болевого синдрома, ракового плеврита и нарушений в зонах иннервации соответствующих нервов (диафрагмального, блуждающего или возвратного). Метастазирование рака легкого в отдаленные органы обусловливает вторичную симптоматику со стороны пораженных органов.
Прорастание опухолью бронха вызывает появление кашля с мокротой и нередко с примесью крови. При возникновении гиповентиляции, а затем ателектаза сегмента или доли легкого присоединяется раковая пневмония, проявляющаяся повышенной температурой тела, появлением гнойной мокроты и одышки. Раковая пневмония хорошо поддается противовоспалительной терапии, но рецидивирует вновь. Раковая пневмония часто сопровождается геморрагическим плевритом.
Прорастание или сдавление опухолью блуждающего нерва вызывает паралич голосовых мышц и проявляется осиплостью голоса. Поражение диафрагмального нерва приводит к параличу диафрагмы. Прорастание раковой опухоли в перикард вызывает появление болей в сердце, перикардита. Заинтересованность верхней полой вены приводит к нарушению венозного и лимфатического оттока от верхней половины туловища. Так называемый, синдром верхней полой вены проявляется одутловатостью и отечностью лица, гиперемией с цианотичным оттенком, набуханием вен на руках, шее, грудной клетке, одышкой, в тяжелых случаях – головной болью, зрительными расстройствами и нарушением сознания.
Периферический рак лёгкого
Периферический рак легкого на ранних этапах своего развития бессимптомен, т. к. болевые рецепторы в легочной ткани отсутствуют. По мере увеличения опухолевого узла происходит вовлечение в процесс бронхов, плевры, соседних органов. К местным симптомам периферического рака легких относятся кашель с мокротой и прожилками крови, синдром сдавления верхней полой вены, осиплость голоса. Прорастание опухоли в плевру сопровождается раковым плевритом и сдавлением легкого плевральным выпотом.
Развитие рака легких сопровождается нарастанием общей симптоматики: интоксикации, одышки, слабости, потери веса, повышения температуры тела. В запущенных формах рака легкого присоединяются осложнения со стороны пораженных метастазами органов, распад первичной опухоли, явления бронхиальной обструкции, ателектазы, профузные легочные кровотечения. Причинами смерти при раке легких чаще всего служат обширные метастазы, раковые пневмонии и плевриты, кахексия (тяжелое истощение организма).
Диагностика
Диагностика при подозрении на рак легкого включает в себя:
- общеклинические анализы крови и мочи;
- биохимическое исследование крови;
- цитологические исследования мокроты, смыва с бронхов, плеврального экссудата;
- оценку физикальных данных;
- рентгенографию легких в 2-х проекциях, линейную томографию, КТ легких;
- бронхоскопию (фибробронхоскопию);
- плевральную пункцию (при наличии выпота);
- диагностическую торакотомию;
- прескаленную биопсию лимфоузлов.

КТ ОГК. Солидная мягкотканная опухоль в верхней доле левого легкого с морфологическими признаками злокачественности.
Лечение рака легкого
Ведущими в лечении рака легких являются хирургический метод в сочетании с лучевой терапией и химиотерапией. При наличии противопоказаний или неэффективности данных методов проводится паллиативное лечение, направленное на облегчение состояния неизлечимо больного пациента. К паллиативным методам лечения относятся обезболивание, кислородотерапия, детоксикация, паллиативные операции: наложение трахеостомы, гастростомы, энтеростомы, нефростомы и т. д.). При раковых пневмониях проводится противовоспалительное лечение, при раковых плевритах – плевроцентез, при легочных кровотечениях – гемостатическая терапия.
Прогноз
Наихудший прогноз статистически отмечается при нелеченном раке легких: почти 90% пациентов погибают через 1-2 года после постановки диагноза. При некомбинированном хирургическом лечении рака легкого пятилетняя выживаемость составляет около 30%. Лечение рака легких на I cтадии дает показатель пятилетней выживаемости в 80%, на II – 45%, на III – 20%.
Самостоятельная лучевая или химиотерапия дает 10%-ную пятилетнюю выживаемость пациентов с раком легких; при комбинированном лечении (хирургическом + химиотерапии + лучевой терапии) процент выживаемости за это же период равен 40%. Прогностически неблагоприятно метастазирование рака легких в лимфоузлы и отдаленные органы.
Профилактика
Вопросы профилактики рака легких актуальны в связи с высокими показателями смертности населения от данного заболевания. Важнейшими элементами профилактики рака легких являются активная санпросветработа, предупреждение развития воспалительных и деструктивных заболеваний легких, выявление и лечение доброкачественных опухолей легких, отказ от курения, устранение профессиональных вредностей и повседневного воздействия канцерогенных факторов. Прохождение флюорографии не реже одного раза в 2 года позволяет обнаружить рак легкого на ранних стадиях и не допустить развития осложнений, связанных с запущенными формами опухолевого процесса.
Источник