Рак кишечника 3 стадии с метастазами в лимфоузлы
Клетки карциномы начали распространяться. Рак кишечника 3 стадия – это опухоль в толстой кишке любых размеров при обязательном поражении лимфатической системы: чем больше очагов в лимфоузлах, тем хуже прогноз.
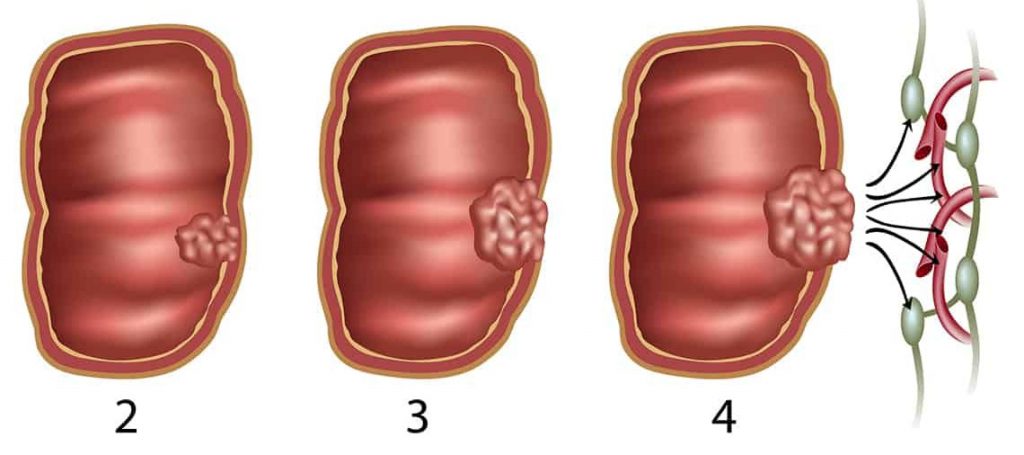 Размер любой + поражение лимфоузлов
Размер любой + поражение лимфоузлов
Рак кишечника 3 стадия
Пусть
и величина небольшая, но карцинома уже отправила по лимфатической системе опухолевые
клетки. Рак кишечника 3 стадия – это начальная форма метастазирования: пока только
в ближайшие лимфоузлы, но, лиха беда начало, с каждым днем риск тотального
распространения злокачественного новообразования возрастает, снижая шансы на
выздоровление. Выделяют 3 варианта:
- IIIA – опухоль еще не
прорастает через все слои или дошла до подсерозной оболочки, но уже обнаружены
от 1 до 6 пораженных метастазами лимфоузлов; - IIIB – карцинома вышла
за пределы кишечной стенки и выявлены 1-6 очагов в лимфатической системе; - IIIC – прорастание в
соседние органы и/или брюшину на фоне метастазирования в 1-7 и более лимфоузлов.
Да, размер важен, но гораздо хуже то,
что карцинома вырвалась на простор и начала захватывать новые территории. Самый
простой и доступный путь распространения – через лимфатическую систему: и
злокачественное новообразование обязательно воспользуется этим шансом, отправив
раковые клетки из первичного очага в толстокишечной стенке.
Объем обследования
Чем
раньше выявим, тем больше вероятность вылечить. Проблема в том, что диагноз рак
кишечника 3 стадия – это наиболее частый вариант обнаружения опухоли в толстой
кишке. По сути, это уже запущенный вид карциномы (оптимально «поймать»
злокачественное новообразование на первых стадиях). Помимо скрининговых
исследований, к стандартным методам
обследования относятся:
- Ультразвуковое
сканирование органов брюшной полости; - Ирригоскопия
(рентгеновское исследование с заполнением кишки контрастным веществом); - Колоноскопия
(осмотреть надо весь толстый кишечник); - Компьютерная
томография (виртуальная колоноскопия); - Биопсия
опухоли (при проведении эндоскопического обследования); - Диагностическая
лапароскопия (визуальный осмотр брюшной полости); - Онкомаркеры
(РЭА, CA 19-9, CA 242).
Главная задача – не только выявить толстокишечную
опухоль, но и найти пораженные лимфатические узлы. По сути, своевременно
поставить точный диагноз и выбрать оптимальную тактику лечения.
Рак кишечника 3 стадия: возможности терапии
Если
есть возможность для хирургического удаления злокачественного новообразования в
толстой кишке, то надо это делать: несмотря на прогресс в медицине, только радикально
выполненная операция дает шанс пациенту
на выздоровление. Во всех случаях врач попытается найти все лимфоузлы с
опухолевыми очагами и удалить их.
Рак
кишечника 3 стадия – это показание для адъювантной химиотерапии: курсы длительностью
до полугода, обязательно комбинация нескольких лекарственных препаратов,
индивидуальный подбор схем терапии и применение симптоматического лечения.
Прогноз хуже, чем при колоректальной опухоли 1 или при карцноме 2 стадии (к 5-летнему рубежу доберутся чуть больше 50% пациентов с 3 стадией кишечной онкологии), но, тем не менее, необходимо использовать все шансы для выживания, имеющиеся у современной медицины.
Запись опубликована в рубрике Онкология с метками болезни, диагностика, карцинома, онкология, опухоль, рак. Добавьте в закладки постоянную ссылку.
Источник

Рак кишечника (колоректальный рак, КРР) является одной из самых распространенных злокачественных опухолей. К сожалению, его часто диагностируют на поздних стадиях (3-4), поскольку долгое время опухоль себя никак не проявляет.
3 стадия рака кишечника характеризуется наличием метастазов в регионарные лимфатические узлы. При этом степень распространения опухоли может быть любая, от поражения кишечной стенки, в том числе ее мышечного слоя, до выхода за пределы кишки и распространения на окружающие органы и ткани.
Жалобы и клиническая картина
Клиническая картина рака толстого кишечника на 3 стадии определяется местом локализации опухоли (правый или левый отдел толстой кишки, прямая кишка) и наличием осложнений. Тем не менее, можно выделить несколько общих симптомов:
- Боль.
- Нарушение моторно-эвакуаторной функции.
- Изменение общего состояния пациента.
- Наличие патологических выделений из заднего прохода.
Боль
Боль является одним из ведущих симптомов рака кишечника на 3 стадии. Причин ее возникновения несколько, и, как правило, действуют они одновременно:
- Спазм и нарушение моторики кишечной стенки.
- Перифокальное или внутриопухолевое воспаление.
- Распространение рака на соседние органы: желудок, печень, поджелудочная железа, органы и клетчатка малого таза.
Нарушение моторно-эвакуаторной функции
Нарушение моторной функции при раке кишечника обусловлено двумя аспектами:
- При эндофитном росте опухоли (она растет внутри стенки, распространяясь на значительные площади) нарушается сократительная способность кишечника.
- При экзофитном росте, опухоль растет внутрь просвета кишки, частично или полностью перекрывая его.
В начальных отделах толстая кишка имеет широкий просвет, поэтому обтурация возникает относительно редко и только при больших размерах опухоли. А вот при локализации рака в левых отделах, особенно в терминальной части, такая ситуация является частым явлением.

При частичной обтурации просвета кишки характерны хронические запоры, которые сменяются зловонными поносами. Сначала каловые массы не могут преодолеть препятствие и «задерживаются» в приводящем отделе кишечника. Под действием микрофлоры они подвергаются процессам гниения и брожения, что приводит к их разжижению и последующей диарее. На какое-то время наступает облегчение, но ситуация повторяется и усугубляется. В результате может развиться такое грозное осложнение, как кишечная непроходимость. Она требует немедленной госпитализации в стационар и решения вопроса о хирургическом вмешательстве.
Помимо этого, пациенты при раке кишечника предъявляют жалобы на явления диспепсии — тошнота, вздутие живота, выделение газов.
Изменение общего состояния пациента
Общими симптомами колоректального рака являются:
- Снижение массы тела, необъяснимое похудание.
- Общая слабость и повышенная утомляемость.
- Бледность и пастозность кожных покровов — часто опухоли изъязвляются и кровоточат, что приводит к развитию железодефицитной анемии на фоне хронической кровопотери.
Патологические выделения из заднего прохода
Наличие патологических выделений из заднего прохода в большей степени характерной для опухолей, локализующихся в сигмовидной и прямой кишке.
Часто рак такой локализации проявляется выделением слизи, гноя и крови. Кровь может присутствовать в виде прожилок на поверхности кала, могут быть кровянистые выделения во время дефекации, а может развиваться кровотечение на фоне распада опухоли.
Пальпируемая опухоль в животе
3 стадия рака кишечника характеризуется наличием опухоли больших размеров, которая может быть пропальпирована через стенку живота. В ряде случаев, при развитии калостаза, в приводящем отделе кишки скапливаются каловые массы, которые также могут пальпироваться, и их ошибочно принимают за опухоль. В любом случае, обнаружение такого признака требует дальнейшего дообследования.
Диагностика рака кишечника 3 стадии
Золотым стандартом обследования при подозрении на рак кишечника является эндоскопия. В зависимости от объема осматриваемой кишки, выделяют:
- Тотальную колоноскопию — осматривается вся толстая кишка.
- Ректосигмоидоскопию — осмотр прямой и сигмовидной кишки.
- Ректоскопию — осмотр прямой кишки.
Тотальная колоноскопия обладает наибольшей диагностической значимостью, поскольку позволяет обнаружить новообразования на всем протяжении толстого кишечника. Но при локализации опухоли в терминальных отделах достаточно проведения ректо- и сигмоидоскопии.
Эндоскопическое обследование не только позволит обнаружить опухоль как таковую, но и взять биопсию, а при необходимости произвести лечебные манипуляции, например, остановку кровотечения, или установку в просвет кишки стента для профилактики кишечной непроходимости.
Для того чтобы определить стадию рака и разработать план дальнейшего лечения, проводят дополнительное обследование. В первую очередь, необходимо определить взаимодействие опухоли с соседними органами и тканями, а также выявить возможные регионарные и отдаленные метастазы. Для этого назначают УЗИ, КТ и МРТ.
Кроме того, проводятся лабораторные анализы для определения онкомаркеров — специальных веществ, которые начинают усиленно вырабатываться при развитии того или иного вида раковой опухоли. При исходном превышении уровня онкомаркеров, их можно использовать для оценки излеченности, возникновения рецидива и прогрессирования заболевания.
Лечение колоректального рака
Ключевым методом лечения рака кишечника, в том числе и на 3 стадии, является хирургическая операция с радикальным иссечением новообразования в пределах здоровых тканей (R-0). Радикальность операции определяется во время срочного гистологического исследования — в краях отсечения не должно определяться злокачественных клеток. Лечение опухоли 3 стадии обязательно дополняют адъювантной химиотерапией для увеличения безрецидивной и общей выживаемости. При локализации новообразования в прямой кишке, может применяться лучевая терапия.
Если опухоль изначально нерезектабельна, пациента рекомендуют направлять в более крупные онкоцентры для повторной оценки вопроса о радикальной операции. Если такое лечение невозможно, по показаниям проводят паллиативные хирургические вмешательства для предупреждения развития кишечной непроходимости — накладывают обходные кишечные анастомозы, выводят колостому, производят стентирование пораженного отдела кишки и др. Далее пациент переводится на химиотерапевтическое лечение.
Химиотерапия при раке кишечника 3 стадии
Химиотерапия при раке кишечника 3 стадии проводится в рамках комбинированного лечения (адъювантная химиотерапия) и как самостоятельный вид лечения при невозможности проведения хирургических операций (паллиативное лечение).
Адъювантная химиотерапия должна начинаться не позже, чем через 28 дней после операции, при условии отсутствия осложнений, и длится 6 месяцев. Некоторые режимы позволительно применять в течение 3-х месяцев.
При наличии микросателлитной нестабильности (это благоприятный признак) можно ограничиться ХТ фторпиримидинами в монорежиме. В остальных случаях применяются следующие 2-х компонентные схемы:
- XELOX — оксалиплатин и капецитабин.
- FOLFOX — оксалиплатин, 5ФУ и лейковорин.
- FLOX — оксалиплатин со струйным введением фторурацила. При сходной эффективности, эта схема обладает более высокой токсичностью, поэтому применяется с большой осторожностью.
При развитии нейротоксичности, данные схемы отменяются и лечение продолжается монотерапией фторпиримидинами. Таргетные препараты на этапе адъювантной ХТ не используются.
ХТ в рамках самостоятельного лечения носит паллиативный характер и направлена на замедление прогрессирования злокачественного процесса и облегчения симптомов заболевания.

Ослабленным пациентам назначается монотерапия фторпиримидинами. В остальных случаях лечение начинают с комбинации фторпиримидинов и оксалиплатина, терапия длится 3-4 месяца, после чего проводится поддерживающая монотерапия фторурацилом до прогрессирования заболевания. Также применяются схемы с иринотеканом — FOLFIRI.
К данным режимам может добавляться таргетная терапия бевацизумабом, цетуксимабом или панитумумабом. Это позволит увеличить продолжительность жизни. Бевацизумаб используется только в комплексе с химиотерапевтическим лечением, как монопрепарат он малоэффективен при лечении колоректального рака. Наибольшую эффективность он показал в рамках терапии 1-2 линии.
Цетуксимаб и панитумумаб могут использоваться как в монорежимах при терапии 3-4 линии, так и в комбинации с химиотерапией цитостатиками, при условии отсутствия мутаций RAS и BRAF.
Прогноз при колоректальном раке
Продолжительность жизни больных с 3 стадией КРР определяется возможностью проведения радикальной хирургической операции. Если во время вмешательства полностью удалена опухоль, что подтверждается отрицательным результатом исследования краев отсечения, прогноз довольно благоприятный, даже если это 3 стадия заболевания. В этом случае пятилетняя общая выживаемость колеблется в пределах 50%. При невозможности радикального лечения, этот показатель падает до 10%.
Профилактика колоректального рака
Профилактические мероприятия в отношении колоректального рака 3 стадии можно разделить на 2 группы:
- Профилактика образования опухоли.
- Раннее выявление рака и недопущение его распространения до 3 стадии.
К мерам, способствующим снижению риска развития рака толстой кишки, относят:
- Нормализацию питания, достаточное употребление овощей и фруктов, а также продуктов, богатых витаминами, клетчаткой и пищевыми волокнами.
- Уменьшение употребления канцерогенных продуктов — жареное жирное мясо, копчености, маринады, острые блюда.
- Нормализацию физической активности.
- Достаточное употребление жидкости.
- Отказ от курения и злоупотребления алкоголем.
Вторым моментом является своевременное обнаружение опухоли и ее удаление. С этой целью рекомендуют проводить тотальную колоноскопию с одномоментным удалением кишечных полипов (именно из них в подавляющем большинстве случаев развивается рак).
Поскольку проведение колоноскопии затратно, требует тщательной подготовки и наличия специального оборудования, в некоторых странах ввели скрининговое исследование кала на скрытую кровь. Дело в том, что полипы и злокачественные новообразовании при травмировании или изъязвлении могут кровоточить. Следы крови в кале обнаруживают с помощью специального исследования. Если результат положительный, пациента отправляют на колоноскопию.
Недостатком метода является то, что он выявляет только «кровоточащие новообразования» и может сработать при наличии других заболеваний, сопровождающихся скрытыми кровотечениями ЖКТ — болезнь Крона, неспецифический язвенный колит, язвы желудка и др.
Источник
Начало метастазирования. Рак прямой кишки 3 стадия – это поражение лимфатических узлов, вне зависимости от величины первичного очага и степени распространения в тканях кишечника.
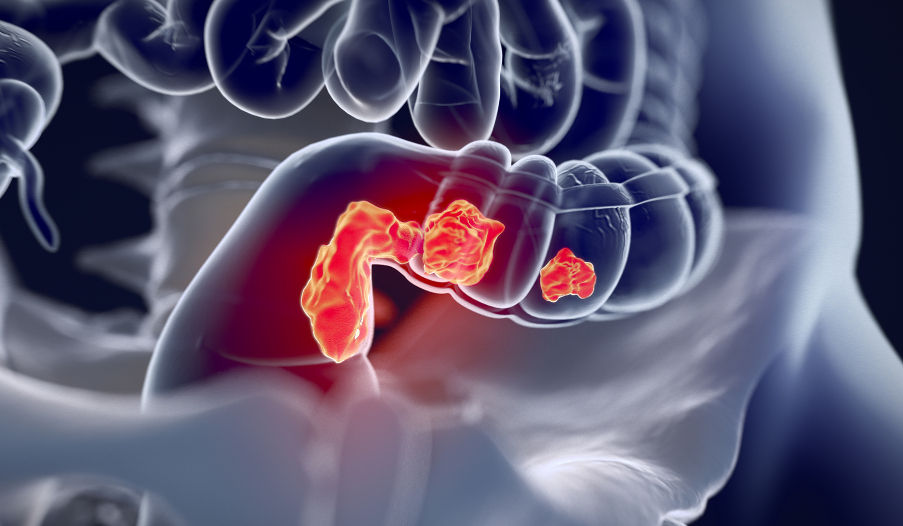 Опухоль еще не вышла за пределы кишки, но уже есть mts в лимфоузлы
Опухоль еще не вышла за пределы кишки, но уже есть mts в лимфоузлы
Рак прямой кишки 3 стадия: классификация
Медленно
растущая опухоль преодолела все защитные барьеры и почувствовала себя хозяйкой
в организме человека. Рак прямой кишки 3 стадия – это прогрессирование
карциномы: на начальном этапе метастатического распространения происходит
поражение близлежащих лимфоузлов. При сопоставлении с классификацией TNM выделяют следующие подстадии:
IIIA:
- T1N1M0 – первичная опухоль
в подслизистом слое кишки и выявлены единичные mts
в лимфоузлах; - T2N1M0 – карцинома проросла
до мышечного слоя и обнаружено лимфогенное метастазирование; - T1N2aM0 – начальная форма
анального рака при наличии поражения в нескольких лимфоузлах (не более 6).
IIIB:
- T1N2bM0 – по размерам
1 стадия рака, но есть mts в 7 и более
л/узлах; - T2N2bM0 – рак прямой
кишки 2 стадия + более 7 пораженных лимфоузлов; - T2N2aM0 – опухоль
прорастает мышечную стенку кишки, но пока менее 6 метастазов в лимфатических
узлах; - T3N2bM0 – по размерам рак
прямой кишки 3 стадия + 7 и более метастатических очагов в л/у; - T3N1M0 – карцинома прорастает
через все слои кишечной стенки, но всего лишь 1-3 пораженных лимфоузла; - T4aN1M0 –
злокачественная опухоль вырвалась за пределы кишечника, но минимум
метастатических очагов в л/у.
IIIC:
- T4bN1M0 – прорастание карциномы
в соседние органы + не более 3-х пораженных лимфоузлов; - T4bN2aM0 – 4-6 л/у с
местастазами; - T4bN2bM0 – более 7 вторичных
очагов в лимфатических узлах; - T4aN2aM0 – опухоль добралась
до брюшины + до 6 пораженных л/у; - T3N2bM0 – пока все
ограничено кишкой, но много лимфогенных mts; - T4aN2bM0 – практически
незаметна граница между 3 и 4 стадией.
Суть
этих многочисленных аббревиатур проста: рак прямой кишки 3 стадия – это любой
размер и степень распространения первичной опухоли в сочетании с лимфогенным
метастазированием: чем больше обнаружено вторичных очагов в лимфоузлах, тем
прогностически хуже.
Тактика лечения
Помимо
стандартных диагностических процедур (УЗИ, ректороманоскопия, колоноскопия, ирригоскопия,
анализы крови на онкомаркеры, биопсия опухоли), необходимо сделать следующие исследования:
- МРТ
органов малого таза с контрастом; - КТ
брюшной полости с контрастированием; - Рентгенография
груди.
При
подозрении на отдаленные метастазы рака прямой кишки и при наличии возможности
было бы хорошо выполнить:
- МРТ брюшной и грудной полости;
- ПЭТ/КТ;
- МРТ головного мозга;
- Лапароскопию для визуальной оценки внутренней поверхности брюшной полости.
Выбор
лечебной тактики зависит от следующих факторов:
- Стадия
заболевания; - Локализация
первичного очага; - Наличие
и выраженность лимфогенного метастазирования; - Гистологический
тип опухоли; - Степень
злокачественности карциномы; - Возраст
и общее состояние пациента.
Рак
прямой кишки 3 стадия – это практически всегда комбинированная терапия, состоящая
из следующих этапов:
- Неоадъювантная ХТ в сочетании с лучевой терапией или без облучения;
- Хирургическое удаление опухоли;
- Лучевая терапия;
- Адъювантная ХТ.
Нюансов
и особенностей лечения много – сколько пациентов, столько различных вариантов
опухолевого роста с поражением близкорасположенных лимфоузлов, поэтому в каждом
конкретном случае подход к лечебной тактике индивидуальный.
Источник
13 марта 2020
39511 2430
Показать содержание статьи
Как часто происходит с онкозаболеваниями, рак толстой кишки нередко обнаруживают в момент, когда болезнь уже достигла поздних стадий. В этом ее коварство: на ранних этапах опухоль не проявляет себя, а когда становится заметной, заболевание успевает развиться. Рак кишки 3 стадии – серьезный диагноз, справиться с которым могут только квалифицированные врачи с помощью длительной комплексной терапии.
Причины возникновения болезни
Доподлинно неизвестно, какой конкретно фактор становится причиной развития рака. Врачи сходятся во мнении, что опухоль возникает из-за сбоев в механизме деления клеток, которые приводят к нарушению апоптоза – естественной клеточной смерти. Клетки начинают бесконтрольно размножаться и мутировать, что приводит к появлению новообразования. Известны факторы риска, которые могут поспособствовать развитию рака, но их влияние изучено лишь приблизительно. Для опухолей толстой кишки это:
- неправильное питание;
- малоподвижный образ жизни;
- наличие хронических заболеваний кишечника;
- частый контакт с токсичными веществами;
- вредные привычки;
- генетическая предрасположенность.
Рак кишечника 3 стадии обнаруживается в основном у людей в возрасте от 40 до 60 лет, в более молодом возрасте появление болезни маловероятно.
Клиническая картина рака кишки 3 степени
Основное коварство большинства видов онкозаболеваний – слабо выраженная или отсутствующая симптоматика на первых стадиях. Больной чувствует себя хорошо, а легкое недомогание приписывает усталости или простуде. В результате к моменту, когда симптомы нарастают, болезнь доходит до поздних стадий, лечение на которых намного сложнее и дает меньше гарантий и менее оптимистичный прогноз. Рак кишечника 3 стадии отличается более ярко выраженной, чем на ранних этапах, симптоматикой, характерной для заболеваний ЖКТ, и зачастую пациенты не подозревают, какая именно болезнь их поразила. О третьей стадии говорить есть смысл, когда опухоль достигла 5 см в диаметре.
Общее состояние. Для большинства видов онкологических заболеваний характерны определенные симптомы, свидетельствующие об истощении организма: опухоль забирает огромную часть полезных ресурсов. Больной теряет вес, испытывает постоянную слабость, чувствует недомогание, которое можно спутать с последствиями переутомления или легкой болезнью. Чем дальше развивается рак, тем сильнее эти ощущения. Если опухоль изъязвлена, развивается железодефицитная анемия, которая приводит также к бледности кожи и утомляемости. Насторожиться стоит, если человек:
- худеет без внешних причин;
- слаб, быстро устает;
- начал выглядеть хуже, осунулся и побледнел.
В случае с раком толстой кишки могут также добавляться симптомы нарушений в работе ЖКТ. Пациент испытывает дискомфорт при дефекации, его живот увеличивается, несмотря на похудение, начинается метеоризм.
Боль. На первых стадиях рак не болит, боль приходит впоследствии: новообразование сдавливает окружающие ткани, мешает моторной функции. Возникает спазм, который способствует болевым ощущениям, нередко на фоне опухоли развивается воспаление, а если рак прорастает в окружающие органы и мешает их нормальной работе, болеть начинают и они. Кроме того, опухолевый процесс затрагивает и другие органы желудочно-кишечного тракта: если нарушается их функционирование, человек может испытывать боль и в них.
Патологические выделения. Нередко опухоли прямой кишки кровоточат, выделяют слизь или гной, которые впоследствии выходят через задний проход. Кровотечение может развиться независимо от дефекации, но на 3 стадии чаще возникают ситуации, когда примеси крови или слизи видны на поверхности кала или выделяются вместе с ним. Независимое кровотечение возникает скорее при распаде опухоли.
Проблемы с дефекацией. Тревожный симптом – постоянные запоры, которые перемежаются с диареей. Причина такого состояния – механическая закупорка прохода, возникающая из-за опухоли и сопутствующего ей спазма. В результате каловые массы застаиваются, происходит брожение, в ходе которого они разжижаются, и возникает зловонная диарея. Наличие и интенсивность этого симптома зависят от локализации и типа опухоли:
- экзофитные, то есть растущие внутрь кишки, новообразования закрывают проход, мешая нормальному движению каловых масс;
- эндофитный рак, распространяющийся по стенке кишечника, затрудняет его перистальтику и ухудшает способность сокращаться.
Нарушения дефекации в основном возникают, если опухоль локализована в узких отделах толстой кишки: в левом и терминальном участке. Если она развивается там, где кишка имеет более широкий просвет, симптом может не проявиться.
Пальпируемая опухоль. Этот признак также зависит от локализации. Рак 3 стадии подразумевает новообразование значительных размеров, и в некоторых случаях пациент может нащупать уплотнение в животе самостоятельно. Правда, продиагностировать, действительно ли это опухоль, сам пациент не сможет: в некоторых случаях за нее принимают застоявшиеся в кишечнике каловые массы. Обнаружение уплотнения требует дополнительной диагностики и обследования у врача.
Симптомы метастазов. На третьей стадии рак начинает метастазировать, и возникшие метастазы также имеют характерные признаки. Часто поражается печень, в этом случае пациент испытывает соответствующие симптомы: желтизну кожных покровов, нарушения пищеварения и другие. Они проявляются, если метастазирование уже началось; если же опухоль пока локализована только в кишечнике, таких проявлений не будет.
Диагностика рака толстого кишечника
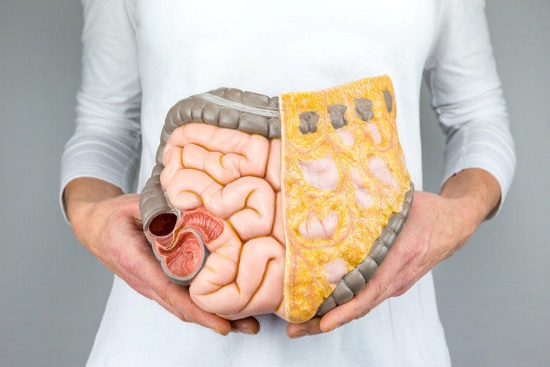
Говорить о прогнозах и методе лечения стоит только после полного прохождения всех необходимых диагностических мероприятий. В случае с болезнями кишечника это в первую очередь эндоскопия, подтип которой зависит от предположительной локализации:
- ректоскопия подразумевает осмотр исключительно прямой кишки;
- при ректосигмоскопии, помимо нее, осматривается также сигмовидная кишка;
- во время тотальной колоноскопии происходит осмотр всех участков толстого кишечника.
Последний метод наиболее подробный и дает более понятную и полную картину, чем остальные. Но он и более трудоемкий, так что если изначально ясно, что опухоль локализована в прямой либо сигмовидной кишке, двух предыдущих методов достаточно. В ходе эндоскопии обнаруживается наличие новообразования, уточняются его размеры и характеристики, также она позволяет взять биопсию – небольшой кусочек опухоли для исследования. Кроме эндоскопии, применяются КТ и МРТ: с их помощью можно отследить метастазы и улучшить понимание картины.
Как проходит лечение колоректального рака
Диагностика позволит в том числе понять, лечится ли рак кишечника 3 стадии в конкретном случае. Во многом прогнозы зависят от локализации и поведения опухоли, а также ее операбельности (неоперабельные виды рака лечатся намного сложнее, особенно при наличии метастазов). Выбор методик лечения, конкретных препаратов и прочего зависит от данных, полученных в ходе диагностических мероприятий, то есть от размеров, расположения, наличия метастазов, уровня изменений в тканях и общего самочувствия пациента.
Операция. Основной метод лечения этого вида рака – радикальное оперативное вмешательство. Если из-за состояния пациента операция невозможна, прогнозы резко ухудшаются. Во время вмешательства удаляется часть прямой кишки, пораженная опухолью, а также лимфоузлы, в которые рак мог начать метастазировать. Насколько велик участок, который необходимо удалить, зависит от уровня злокачественности опухоли: проверяется, чтобы по краям иссекаемой области не оставалось патологических клеток. Если хирургическое удаление невозможно, приходится обходиться иными методами, в частности химиотерапией и лучевой терапией, которые в этом случае работают как паллиативные. Сколько живут при раке кишечника 3 стадии при таком раскладе, зависит от состояния пациента.
Химиотерапия. В случае с этим видом рака химиотерапевтическое лечение обязательно дополняет операцию либо применяется без нее. Препараты направлены на разрушение быстро делящихся раковых клеток, позволяют уменьшить размер опухоли или, при паллиативе, затормозить либо остановить ее рост. Подбор лекарств проводит врач в соответствии с характерными особенностями клеток. Выделяют две схемы ее применения:
- неоадъювантная – проводится до операции, чтобы уменьшить размер опухоли и увеличить шанс удачного исхода вмешательства;
- адъювантная – назначается после хирургической процедуры, направлена на уничтожение оставшихся в организме раковых клеток и предотвращение рецидивов.
Без лишней необходимости химиотерапию стараются не использовать, так как лечение переносится довольно тяжело, однако рак 3 стадии практически обязательно подразумевает ее применение.
Лучевая терапия. Используется не в каждом случае, в основном при раке прямой кишки. Применяется как неоадъювантная, помогает уменьшить размер опухоли перед операцией или в качестве паллиативного метода. В ходе этого вида терапии опухоль точечно облучают, что приводит к гибели раковых клеток. Встречаются дистанционный метод, при котором облучение происходит на расстоянии, и точечный, когда на опухоль непосредственно воздействуют при помощи специальной иглы.
Сопутствующие меры. Помимо непосредственного лечения, врачи принимают меры, чтобы осложнения не угрожали жизни пациента. Ликвидируется возможность непроходимости (если нужно, выводится стома), устанавливаются стенты, а врачи непрерывно наблюдают за состоянием больного. Как правило, радикальные меры, направленные на устранение непроходимости, используются при неоперабельных опухолях в рамках паллиативного лечения – с их помощью получается продлить пациенту жизнь.
Прогноз при колоректальном раке
Выживаемость при раке кишечника 3 стадии в первую очередь зависит от наличия, количества и расположения метастазов. Второй фактор – возможность радикальной операции, также значение имеет уровень злокачественности опухоли. Еще один фактор – сопутствующие заболевания, их наличие, течение и общее состояние пациента, а также объем проведенных врачами манипуляций.
- Если рак не успел метастазировать, пятилетняя выживаемость после оперативного вмешательства может составлять до 50–70 %.
- В прочих случаях вероятность падает: если операция невозможна, этот показатель падает до 10 %.
Наиболее опасны метастазы, чаще всего обнаруживающиеся в печени или брюшине. В случае с метастазированием в лимфоузлы риски не так высоки, так как их можно удалить вместе с основным очагом.
Как снизить риск развития рака кишки
Врачи выделяют несколько факторов, которые влияют на вероятность развития колоректального рака. Помимо генетических особенностей, на которые повлиять не получится, большое значение имеет система питания. В частности, обильное употребление переработанного мяса (колбасы, копчености и прочие подобные продукты) повышает риск развития опухоли прямой кишки, также значение имеет наличие полипов и других доброкачественных новообразований в кишечнике. То есть профилактикой ракового заболевания могут стать:
- здоровое питание без злоупотреблений;
- регулярные визиты к врачу и контроль собственного здоровья.
Людям в группе риска, то есть имеющим хронические заболевания кишечника или генетическую предрасположенность, рекомендовано регулярно обследоваться, особенно по достижении возраста старше 40 лет.
Источник