Рак горла с метастазами в лимфоузлы

Симптомы метастаза рака в лимфатический узел и его лечение
Код по МКБ-10: С77.0
Наряду с первичными опухолями лимфоидной ткани (злокачественные лимфомы) весьма значительную группу составляют метастатические поражения лимфатических узлов шеи. Наиболее часто источником метастазов бывает плоскоклеточный рак слизистой оболочки верхних дыхательных путей и верхней части ЖКТ.
Кроме того, иногда встречаются метастазы опухолей редких гистологических типов, а также опухолей, локализующихся вне области головы и шеи. В особую форму выделяют метастазы в шейные лимфатические узлы при неустановленной первичной опухоли.
Лимфогенное распространение плоскоклеточного рака происходит при инвазивном росте первичной опухоли и проникновении ее клеток в лимфатические сосуды. Эти клетки затем через приносящие лимфатические сосуды достигают следующей группы лимфатических узлов. Лишь небольшой части опухолевых клеток удается избежать воздействия местных факторов иммунитета.
Эти клетки обычно пролиферируют в субкапсулярных синусах лимфатических узлов, прежде чем превратиться в микрометастазы (менее 3 мм), однако клинические признаки поражения на этой стадии еще отсутствуют. По мере дальнейшей пролиферации опухолевых клеток образуются макрометастазы с экстракапсулярной и экстранодальной экспансией опухоли и продолжается лимфогенное и гематогенное распространение опухоли.
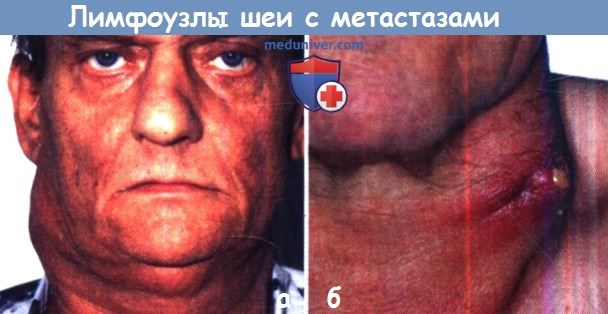
а Лимфатические узлы, пораженные метастазами, имеют вид плотных безболезненных опухолевидных образований, фиксированных к окружающим тканям.
б Изъязвление пораженного метастазами лимфатического узла характеризуется появлением геморрагического отделяемого и часто воспалительной реакцией со стороны окружающей кожи.
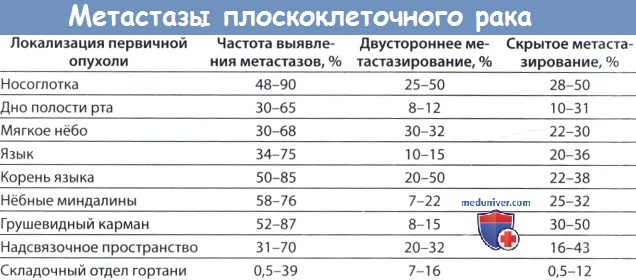
Вероятность лимфогенного распространения рака области головы и шеи зависит от локализации первичной опухоли и плотности лимфатической сосудистой сети. Вот почему, например, рак носоглотки и нёбной миндалины чаще дает метастазы, чем рак голосовой складки и гортаноглотки. Вероятность метастазирования зависит также от размеров первичной опухоли и глубины ее инвазии, степени дифференцировки (гистологическая градация I—IV), признаков наличия опухолевых клеток в лимфатических сосудах (карциноматозный лимфангиоз) и прорастания опухоли в оболочку нервов.
Возможно также, особенно при срединной локализации опухоли (например, рака носоглотки, корня языка, нёба, заперстневидного пространства) и при прогрессирующей опухолевой экспансии, двустороннее и перекрестное (в контралатеральные лимфатические узлы) метастазирование.
Лимфогенное распространение опухоли характеризуют с помощью классификации TNM, предложенной Американской объединенной комиссией по борьбе с раком и Американским противораковым союзом. Наряду с критерием Т, характеризующим степень распространения первичной опухоли, и M, отражающим наличие или отсутствие отдаленных метастазов, в классификации учитывается также состояние лимфатических узлов, наличие в них метастазов и степень распространения их по лимфатической системе (критерий N).
Номенклатура и топография шейных и лицевых лимфатических узлов была неоднократно модифицирована на основании результатов изучения особенностей метастазирования опухолей головы и шеи в зависимости от их локализации и характера выполненного хирургического вмешательства. В классификации Robbins и соавт. выделено шесть уровней лимфатических узлов.
В этой классификации помимо прочего не учтены позадиушные, предушные, заглоточные и затылочные лимфатические узлы. Цель классификации заключалась в том, чтобы облегчить хирургам выполнение лимфодиссекции с учетом преимущественных путей лимфогенного распространения опухоли верхних дыхательных путей и начального отдела ЖКТ, сохраняющих относительное постоянство и предсказуемых, хотя, разумеется, возможны индивидуальные особенности в характере дренирования лимфы из той или иной области.
P.S. Поражение регионарных лимфатических узлов метастазами достоверно снижает 5-летнюю выживаемость больных, если пораженные лимфатические узлы спаяны с окружающими тканями и подвижность их ограничена, то шансы больного на выживание резко снижаются.

Вирховский лимфатический узел пальпируют в левой надключичной ямке в месте впадения грудного протока в левый венозный угол, образованный внутренней яремной и подключичной венами.
Предлестничные лимфатические узлы располагаются в предлестничной жировой клетчатке, которая занимает пространство, ограниченное внизу подключичной веной, медиально – внутренней яремной веной, латерально-лопаточно-подъязычной мышцей. Дном этого пространства служит передняя лестничная мышца вместе с проходящим рядом диафрагмальным нервом. Количество лимфатических узлов в предлестничном пространстве колеблется от 3 до 30.
Метастазы в надключичных лимфатических узлах являются противопоказанием к хирургическому лечению злокачественных опухолей органов брюшной и грудной полости, а также женских половых органов.
Лимфа, оттекающая от тканей и органов шеи, прежде чем попасть в кровеносное русло, проходит три эшелона лимфатических узлов.
Хирургическое удаление лимфатических узлов шеи, пораженных метастазами, является важной частью лечения опухолей области головы и шеи.
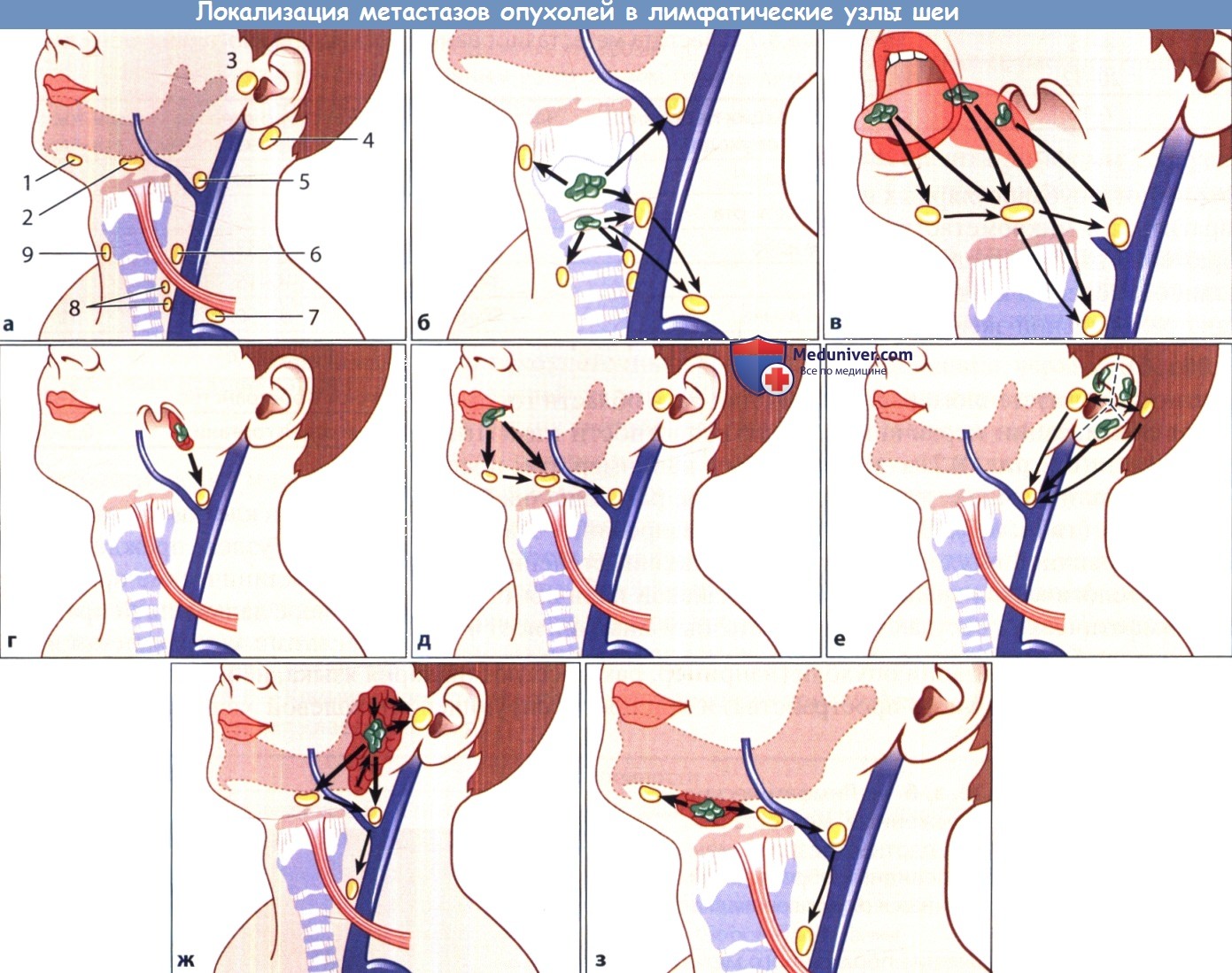
а Типичная локализация пораженных метастазами лимфатических узлов шеи.
1 – подподбородочные лимфатические узлы; 2 – подчелюстные лимфатические узлы; 3 – околоушные и предушные лимфатические узлы;
4 – позадиушные лимфатические узлы; 5 – лимфатические узлы яремно-лицевого венозного угла; 6 – глубокие шейные лимфатические узлы;
7 – лимфатические узлы области яремно-ключичного угла: нижние глубокие шейные и надключичные лимфатические узлы; 8 – претрахеальные и перитрахеальные лимфатические узлы; 9 – предгортанные лимфатические узлы.
б Рак гортани. в Рак языка различной локализации. г Рак нёбной миндалины.
д Рак нижней губы. е Рак наружного уха. Обратите внимание на сегментарный тип дренирования лимфы.
ж Рак околоушной железы (следует помнить о метастатическом поражении внутрижелезистых лимфатических узлов). з Рак подчелюстной железы.
Метастатические опухоли при неустановленном первичном очаге
Метастатические опухоли при неустановленном первичном очаге (CUP syndrome, Cancer of Unknown Primary) занимают особое место в диагностике и лечении злокачественных опухолей шеи, метастазирующих в регионарные лимфатические узлы. В этих случаях речь идет об одном метастазе или более, подтвержденных гистологическим исследованием, при невыделенной первичной опухоли несмотря на интенсивное обследование в полном объеме.
Метастазы в лимфатические узлы наиболее часто появляются в области головы и шеи. В 50-70% случаев первичная опухоль локализуется также в этой области. В 20-30% случаев первичная опухоль локализуется вне уха, носа и горла.
Даже после полного клинического обследования и исследования методами визуализации у 3-9% больных с метастатическим поражением шейных лимфатических узлов выявить первичную опухоль не удается. Чаще всего ею является плоскоклеточный рак, реже – аденокарцинома или недифференцированный рак. Менее чем в 10% случаев первичной опухолью оказывается скрытая меланома.

Согласно одной из гипотез, рост метастатической опухоли оказывается настолько быстрым, что первичная опухоль не успевает проявиться клинически. Возможно также, что речь идет о рецидиве первичной опухоли в силу изменения местного иммунитета. По-видимому, у некоторых больных с метастатической опухолью при неустановленном первичном очаге развитие первичной опухоли происходит «в обход» лимфогенной и гематогенной стадии, поэтому установить ее локализацию бывает трудно.
Диагноз метастатической опухоли при неустановленном первичном очаге ставят лишь после полноценного обследования, включая эндоскопию верхних дыхательных путей и верхнего отдела ЖКТ на фоне общей или местной анестезии, а также методы визуализации, такие как КТ и МРТ. Поскольку в большинстве случаев метастатического плоскоклеточного рака шейных лимфатических узлов первичная опухоль локализуется в нёбной миндалине, корне языка, глотке и грушевидном кармане, диагностика должна включать тонзиллэктомию, биопсию слизистой оболочки носоглотки, глубокую биопсию корня языка, а также слизистой оболочки гортаноглотки.
В зависимости от результатов гистологического исследования, особенно если метастазами поражена глубокая цепочка лимфатических узлов шеи, поиск первичной опухоли следует распространить на органы и ткани, расположенные ниже уровня ключицы, дополняя его при необходимости такими методами визуализации, как КТ и МРТ грудной клетки и живота, а также ПЭТ. Примерно в 30% случаев удается выявить скрытый бронхогенный рак легкого. При необходимости важно привлечь к обследованию и других специалистов (например, пульмонолога, гастроэнтеролога, гинеколога, уролога и др.). В целом, объем диагностических исследований, необходимых для выявления первичной опухоли, зависит от распространенности опухолевого процесса и прогноза, а также общего состояния больного.
Лечение и прогноз. Особенности лечения определяются результатом гистологического исследования и локализацией пораженных метастазами лимфатических узлов. При подозрении на скрыто протекающий плоскоклеточный рак обычно следует выполнить шейную лимфодиссекцию в сочетании с лучевой терапией. Обычно после модифицированной радикальной лимфодиссекции проводят лучевую терапию, включая в облучаемое поле область, дренируемую пораженными метастазами лимфатическими узлами. После такого комбинированного лечения 5-летняя выживаемость в среднем составляет 50-60% (если поражение охватывает верхнюю группу лимфатических узлов шеи и оценивается как N1 или N2).
Если первичной опухолью является аденокарцинома, то наличие метастазов в шейных регионарных лимфатических узлах всегда указывает на далеко зашедший опухолевый процесс, и тактику лечения в таком случае следует выбирать индивидуально с учетом потребностей и ожиданий больного. При поражении метастазами верхних шейных лимфатических узлов можно выполнить лимфодиссекцию с последующей лучевой терапией. При поражении глубоких шейных лимфатических узлов возможно только паллиативное лечение. Пятилетняя выживаемость больных с таким поражением составляет 0-28%.
При метастатическом поражении шейных лимфатических узлов скрытой меланомой выполняют модифицированную радикальную лимфодиссекцию шеи.

– Также рекомендуем “Методика биопсии предлестничных лимфатических узлов шеи”
Оглавление темы “Заболевания шеи”:
- Симптомы боковой кисты шеи (бранхиогенной кисты) и ее лечение
- Симптомы кривошеи и ее лечение
- Симптомы гемангиомы шеи и ее лечение
- Симптомы лимфангиомы шеи (кистозной гигромы) и ее лечение
- Симптомы аневризмы шеи и ее лечение
- Симптомы опухоли каротидного тельца (хемодектомы) и ее лечение
- Симптомы доброкачественной опухоли шеи – липомы, невриномы
- Симптомы лимфомы шеи и ее лечение
- Симптомы метастаза рака в лимфатический узел и его лечение
- Методика биопсии предлестничных лимфатических узлов шеи
Источник
20 октября 2020

Кравченко Дмитрий
Анестезиолог, Врач первой категории
Слизистая оболочка горла нередко становится мишенью для злокачественных новообразований. По данным статистики, опухоли в горле возникают у мужчин чаще, чем у женщин, средний возраст пациентов — 40-50 лет. Опытный врач может выявить новообразования на ранней стадии при осмотре, однако многие пациенты обращаются за помощью онкологов уже при III-IV стадиях, когда разросшаяся опухоль перекрывает горло, практически лишая человека возможности нормально питаться, дышать, говорить. В первую очередь потому что предраковые состояния протекают бессимптомно, не вызывают жалоб на дискомфорт в горле. Несмотря на это, высококвалифицированные специалисты Института онкологии EMC сегодня могут подобрать эффективное лечение.
Причины рака горла
Как и все онколпатологии, рак гортани возникает по множеству причин. В группу риска входят работники химических предприятий, жители городов с развитой промышленностью. Наибольшему риску подвергают себя курильщики, причем опасно как активное, так и пассивное курение. Также к развитию рака горла приводит вирус папилломы человека, его онкогенные типы: 6, 11, 16, 18. Предрасполагает к этому типу рака и частое перенапряжение связок.
Симптомы рака горла
Заподозрить онкологическое заболевание на ранних стадиях может только опытный врач, поскольку первые симптомы очень похожи на проявления простуды, аллергии или на последствия срыва голоса: боль в горле, кашель, ощущение инородного тела.
Насторожить пациента и заставить пройти более детальное исследование должны:
постоянная резкая боль в горе
выделения при кашле
припухлость шеи
повышенная температура
изменения голоса
в некоторых случаях – запах изо рта
изменение вкусовых ощущений
потеря массы тела.
Особенно следить за состоянием здоровья следует пациентам, у которых диагностированы хронический гипертрофический ларингит, лейкоплакия или папилломатоз гортани. Эти предраковые состояния практически со 100%ой вероятностью перейдут в злокачественную опухоль. У детей специалисты рекомендуют обращать особое внимание на появление одышки во время обычных игр.
Часто при недостаточной диагностике пациентам назначают неправильное лечение: курсы антибиотиков, прогревание горла. Это ведет к более быстрому прогрессу онкопатологии.
Стадии рака гортани
После того, как врачи убедились, что причина заболевания именно онкологический процесс, важнейшая задача – точно определить его стадию. От этого будет зависеть, какой метод лечения или их комбинацию назначить пациенту. Важно качество результатов исследований и правильная их оценка. Для определения стадии рака гортани применяют классификацию TNM.
Т (лат.tumor, опухоль) – этот показатель говорит о размере опухоли. Например при раке, возникшем на связках, Т1 – это небольшая опухоль, ограниченная одной анатомической областью, при этом подвижность связок сохранена. Т1b – опухоль, распространенная на обе связки. Т4а – опухоль, поразившая щитовидный хрящ, мягкие ткани шеи, щитовидную железу, возможно, пищевод и корень языка.
N (лат. Node, узел) – говорит о том, задеты ли лимфоузлы. N0 – нет признаков поражения региональных лимфоузлов. N3 – метастазы в лимфатических узлах более 6 см.
M (герч. Metastasis, метастазы) – говорит о метастазах в отдаленные органы. М0 – нет признаков поражения отдаленных органов, М1 – есть отдаленные метастазы.
Запись Т1bN1M0 говорит о том, что у пациента небольшая опухоль, поразившая обе связки, задеты лимфоузлы, но метастазов в отдаленные органы нет. Однако при определении стадии и выборе методов лечения врач учитывает множество других факторов, таких как возраст пациента, состояние его здоровья. Трактовать результаты диагностики должен только специалист и затем обсуждать их с пациентом. Психологический настрой играет огромную роль в достижении хороших результатов в лечении. Открытый разговор онколога с пациентом позволяет понять проблему и настроиться на поэтапное ее решение, создать правильные ожидания от лечения.
Диагностика рака горла
Основной метод диагностики – ларингоскопия, осмотр горла с помощью прибора ларингоскопа. Часто эту процедуру совмещают с биопсией – забором образцов пораженных тканей. Образцы направляют на исследование, которое должно выявить раковые клетки. Рентгенография при этой онкопатологии дает большой объем информации. Гортань – полый орган, все изменения хорошо видны на снимках. Также рентгенография помогает выявить поражение челюсти, грудной клетки. МРТ и КТ помогают точно установить размеры и форму опухоли. УЗИ необходимо для того, чтобы оценить состояние лимфоузлов.
Для оценки состояния голосовых связок проводят акустическое исследование голоса: анализируют шумы, частоту основного тона, спектр сигнала. Чем выше степени поражение голосовых связок, тем заметнее изменения этих параметров. Все это поможет врачу выбрать подходящий конкретному пациенту метод лечения.
Типы рака гортани
Опухоль может возникнуть на самих складках гортани, под ними либо над ними. С развитием опухолевого процесса новообразование, возникшее в нижних областях гортани, может распространяться вверх и наоборот, опухоль, возникшая над голосовыми складками, может поражать области ниже.
Лечение рака гортани
В каждом случае врач определяет тактику лечения индивидуально, по возможности учитывая шанс сохранить пациенту голос. Как правило, при стадии I для лечения этого типа рака применяют лучевую или химиотерапию. В последние годы развиваются малоинвазивные хирургические методики с использованием микроинструментов и лазеров. Это щадящее лечение, позволяющие сократить период реабилитации, а также сохранить пациенту голос.
Часто при лечении удаление опухоли совмещают с протезированием, при этом используют новейшие эндопротезы, которые хорошо приживаются в организме и дают пациенту возможность сохранить качество жизни.
Если рак гортани выявлен на более поздних стадиях, выполняют ларингэктомию – удаление пораженной части органа. Для пациента этот метод лечения не всегда означает полную потерю голоса и осложнение дыхания – выбор объема операции зависит от локализации опухоли и степени ее распространения. Хирургический метод лечения, удаление большого объема ткани подразумевает также сложную реконструкцию горла для облегчения реабилитации. После операции нередко назначают химиотерапию или лучевую терапию. Комбинированные методы лечения применяются, как правило, при поздних стадиях заболевания, они помогают бороться с метастазами, но запущенная онкопатология приводит к инвалидизации. После радикального лечения важнейшая задача – вернуть пациенту способность говорить. Для этого пациент должен заниматься со специалистом, чтобы овладеть правильной техникой дыхания и звукоизвлечения.
В Институте онкологии EMC существует возможность лечения рака гортани на линейных ускорителях последнего поколения с помощью современных методик лучевой терапии, позволяющих избежать травмирующего хирургического лечения и сохранить качество жизни пациента.
Источники:
https://cyberleninka.ru/article/n/sovremennye-metody-diagnostiki-predrakovyh-i-rakovyh-izmeneniy-slizistoy-obolochki-rta Г.С. Межевикина, Е.А. Глухова //Современные методы диагностики предраковых и раковых изменений слизистой оболочки рта/2018 г.
https://cyberleninka.ru/article/n/predrakovye-zabolevaniya-gortani-u-detey И. И. Нажмудинов, Т. И Геращенко, Д.П. Поляков, И.Ю. Серебрякова, И.Г. Гусейнов // Предраковые заболевания гортани у детей/ 2018 г.
Оценить
Средняя: 5,00 (2 оценки)
Источник