Прескаленные лимфатические узлы что это
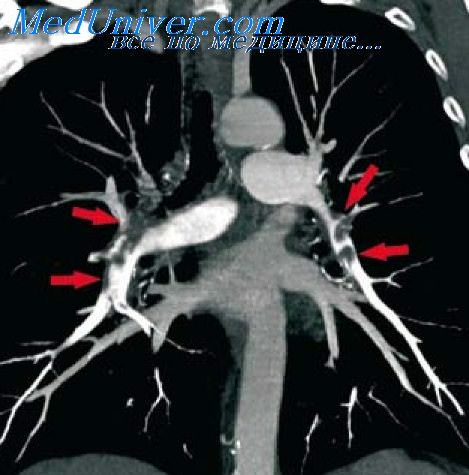
Прескаленная биопсия. Техника прескаленной биопсии по Даниелсу
Биопсия увеличенных лимфатических узлов широко распространена при раке различных локализаций. В 1949 году Daniels предложил производить биопсию непальпируемых прескаленных (впередилестничных) лимфоузлов для диагностики заболеваний легких и средостения.
В нашей стране первое сообщение о применении прескаленной биопсии при раке легкого принадлежит Г. Л. Феофилову (1957). Им была произведена прескаленная биопсия 11 больным, причем из 9 больных, у которых периферические лимфоузлы не были увеличены, она оказалась положительной у 2.
Теоретически возможность обнаружения метастазов рака в неувеличенных прескаленных лимфатических узлах основывается на работах по анатомии лимфатической системы легких (Rouviere, 1932, Д. А. Жданов, 1952, и др.).
Прескаленная биопсия по Даниелсу выполняется под местной инфильтрационной анестезией. Разрез кожи длиной 5—6 см проводится параллельно и выше ключицы между передним краем грудин-но-ключичной мышцы и наружной яремной веной. После рассечения подкожной мышцы шеи кивательная мышца отводится тупым крючком кнутри, а лопаточно-подъязычная мышца и наружная яремная вена — кнаружи. Рассекается третья фасция шеи, обнажается прескаленное пространство, ограниченное изнутри внутренней яремной веной, снизу — подключичной веной и снаружи — лопаточно-подъязычнои мышцей. Прескаленное пространство заполнено рыхлой клетчаткой, в которой располагаются лимфоузлы; дном его является передняя лестничная мышца.
Тупым и острым путем выделяется клетчатка прескаленного пространства вместе с лимфоузлами. При правильно выполненной препаровке на дне раны на поверхности передней лестничной мышцы видны диафрагмальный нерв и поперечная артерия шеи. При иссечении прескаленной клетчатки следует помнить о возможности повреждения крупных артериальных и венозных сосудов и грудного лимфатического протока. После взятия прескаленной клетчатки с лимфоузлами и тщательного гемостаза рана послойно зашивается наглухо.
Важным вопросом является выбор, стороны прескаленной биопсии. Наличие связей между лимфатическими путями легких и средостением с прескаленными лимфоузлами указывает на то, что при локализации опухоли в правом-легком и нижней доле левого легкого (исключая 6-й сегмент) прескаленную биопсию следует производить справа; при локализации в верхней доле левого легкого (исключая «язычок») — слева; при локализации в язычковых и 6-м сегменте левого легкого — с обеих сторон (А. Н. Матыцин, 1963).
Процент обнаружения метастазов рака легкого в прескаленные лимфоузлы, по данным различных исследователей, достигает 8—50%. Так, А. П. Матыцин при прескаленной биопсии у 108 больных раком легкого обнаружил метастазы в 17,6%; Vale (1965) на 475 прескаленных биопсий имел положительные находки в 11%. Подобные же результаты получили Н. К. Щукарева и Р.И.Вагнер (1962). При опухолях средостения Е. В. Потемкина (1958) 2 больным применила прескаленную биопсию с положительным результатом. Следует заметить, что положительные находки прескаленной биопсии обнаруживаются прежде всего у больных с пальпирующимися впередилестничными узлами и у больных с большими опухолями и наличием признаков обширного прорастания или метастазирования в средостение.
Для расширения диагностических возможностей прескаленной биопсии О. С. Шкроб и В. С. Помелов (1962) дополняют операцию пальцевой ревизией ретроклавикулярного пространства и верхних отделов переднего средостения.
Интересное комплексное исследование предложили Berne с соавт. (1962): после выполнения прескаленной биопсии они вводят через рану в переднее средостение мочеточниковый катетер, вокруг которого рана зашивается. Больного доставляют в рентгеновский кабинет и через катетер вводят углекислый газ и производят рентгенограммы. Сочетанную прескаленную биопсию и пневмомедиастинографию они выполнили у 30 больных с заболеваниями легких и средостения.
– Также рекомендуем “Осложнения прескаленной биопсии. Медиастиноскопия”
Оглавление темы “Диагностические вмешательства при патологии легких и средостения”:
1. Рефлекторно-токсические осложнения ангиографии. Токсическое действие контраста
2. Травматические осложнения ангиографии. Нарушения ритма сердца и разрыв сосуда при ангиографии
3. Прокол ребра при ангиографии. Тромбоэмболические осложнения ангиографии
4. Диагностические операции в легочной хирургии. Торакоскопия
5. Техника торакоскопии. Показания к диагностической торакоскопии
6. Прескаленная биопсия. Техника прескаленной биопсии по Даниелсу
7. Осложнения прескаленной биопсии. Медиастиноскопия
8. Подготовка к медиастиноскопии. Доступ при медиастиноскопии
9. Техника медиастиноскопии. Профилактика осложнений медиастиноскопии
10. Значение и возможности медиастиноскопии. Показания к медиастиноскопии
Источник
Прескаленная биопсия – диагностическая операция, заключающаяся в иссечении пальпируемых надключичных лимфатических узлов либо жировой клетчатки в области угла подключичной и яремной вен. Показаниями к проведению прескаленной биопсии служит подозрение на туберкулез или наличие лимфогенных метастазов при распространенном раке легких или средостения. Операция производится под местной инфильтрацией тканей из разреза кожи над ключицей длиной 3-5 см. Осложнениями прескаленной биопсии могут служить повреждения подключичной или внутренней яремной вены, грудного лимфатического протока, плевры, воздушная эмболия.
Цены: от 5500р. до 34530р.
5 адресов, 5 цен, средняя цена 18667р.
Биопсия легкого Диагностическая торакоскопия Диагностическая торакотомия Медиастиноскопия Парастернальная ревизионная торакотомия Плевральная пункция Прескаленная биопсия Пункционная биопсия плевры |
Фильтр:
Сортировка
По умолчанию
По возрастанию цены
По убыванию цены
По рейтингу
По отзывам
По умолчанию
По возрастанию цены
По убыванию цены
По рейтингу
По отзывам
сбросить фильтр
Найдено 5 центров
Скрыть фильтр
К+31 на Лобачевского ул. Лобачевского, д. 42, стр. 4 | ул. Лобачевского, д. 42, стр. 4 | ||
| |||
К+31 Петровские ворота 1-й Колобовский пер., д. 4 | 1-й Колобовский пер., д. 4 | ||
| |||
Евромедклиника 24 в Люберцах г. Люберцы (Московская область), ул. 3-е Почтовое Отделение, д. 102 | г. Люберцы (Московская область), ул. 3-е Почтовое Отделение, д. 102 | ||
| |||
Центральный клинический госпиталь ФТС Открытое шоссе, д. 32 | Открытое шоссе, д. 32 | ||
| |||
Городская онкологическая больница №62 п/о Степановское (Московская область), пос. Истра, д. 27 | п/о Степановское (Московская область), пос. Истра, д. 27 | ||
| |||
Цены в других городах
Источник
Осложнения прескаленной биопсии. Медиастиноскопия
Прескаленную биопсию нельзя считать совершенно безопасным исследованием. А. Н. Матыцин (1963) на 120 прескаленных биопсий отметил следующие осложнения: повреждение грудного лимфатического протока у одного больного, пристеночное повреждение внутренней яремной вены — у 3, ранение подключичной вены — у одного и плеврит — у одного. Berger, Boyd, Strieder (1963) на 320 прескаленных биопсий наблюдали одно повреждение подключичной артерии, две воздушных эмболии, повреждение грудного лимфатического протока и переходящий симптом Горнера.
Слабым местом прескаленной биопсии является то, что впередилестничные лимфоузлы не являются прямым коллектором лимфатических путей легких. Maloney с соавт. (1964), основываясь на анатомических и клинических данных, доказывают, что «скаленные лимфоузлы» представляют коллектор лимфы от головы, ротоглотки и плеча, тогда как коллектором лимфы от правого легкого и нижней доли левого являются лимфоузлы правого грудного протока, а от верхней доли левого легкого — лимфоузлы левого грудного протока. Ими предложен доступ к этим группам лимфоузлов с пересечением стернальной ножки кивательной мышцы.
Таким образом, прескаленную биопсию при неувеличенных впередилестничных лимфоузлах в значительной степени можно рассматривать как поиск вслепую. В определении операбельности рака легкого и опухолей средостения эта методика заметно уступает медиастиноскопии, позволяющей получить информацию о состоянии паратрахеальных и бифуркационных лимфоузлов, которые являются прямым лимфатическим коллектором для легких и средостения. Поэтому показанием к прескаленной биопсии мы считаем наличие пальпирующихся увеличенных прескаленных лимфоузлов.
Медиастиноскопия
Существуют различные оперативно-диагностические методики осмотра, пальпации и биопсии переднего средостения. Harken с соавт. (1954) предложили через боковой разрез на шее вводить ларингоскоп для осмотра паратрахеальных тканей. Операция выполнялась под местной анестезией, позволяла произвести ревизию только с одной стороны, вследствие чего иногда возникали показания к проведению операции с другой стороны. Авторами описаны такие осложнения, как пневмоторакс, разрыв шейных вен и др.

Steel, Marble (1959) используют для ревизии переднего средостения технику шейной медиастинотомии: под местной анестезией производят разрез по переднему краю кивательной мышцы, после отодвигания которой кнаружи осуществляют осмотр прескаленного пространства и взятие лимфоузлов для гистологического исследования. Далее пальцем проделывают канал кзади от дуги аорты до верхушки легкого, которую можно пропунктировать под визуальным контролем.
Stemmer с соавт. (1965) предложили диагностическую медиастинотомию, выполняемую путем разреза на передней поверхности грудной клетки с резекцией 2 и 3-го реберных хрящей. Авторами выполнена 21 такая операция (18 под местной анестезией и 3 под наркозом), из осложнений отмечено нагноение раны у 2 больных, получавших рентгенотерапию.
Указанные методики обладают рядом недостатков: невозможность билатеральной ревизии, опасность ранения крупных вен шеи и воздушной эмболии при методике Harken, травматичность методики Stemmer.
В 1959 году Carlens сообщил о разработанной им диагностической операции медиастиноскопии, выполненной у более 100 больных без осложнений. Принцип методики Carlens состоит в срединном доступе к переднему средостению, чем обеспечивается возможность билатерального осмотра паратрахеального пространства и подход к бифуркационной группе лимфоузлов, а также избегается контакт с тонкостенными венами шеи.
Медиастиноскопия по Carlens быстро получила широкое распространение при определении операбельности рака легкого, дифференциальной диагностике некоторых заболеваний легких и средостения. Так, медиастиноскопия стала основным методом диагностики медиастиальной формы саркоидоза: по данным Bergh с соавт. (1964), из всех случаев клинической диагностики легочного саркоидоза 87% выявлено путем медиастиноскопии. Эти авторы сообщают о произведенных ими медиастиноскопиях 300 больным. Revnders (1964) сообщил о 250 хмедиастиноскопиях, выполненных у больных бронхогенным раком. 230 больным произвели медиастиноскопию Aeberhard, Akovbiantz (1965).
В нашей стране медиастиноскопия при опухолях легкого и средостения начала применяться В. Л. Маневичем в клинике, руководимой Б. К. Осиповым с 1961 года (Б. К. Осипов, В. Л. Маневич, А. Г. Кочеткова и В. Т. Апоян, 1963). Г. И. Лукомский (1966) сообщил об опыте 100 медиастиноскопии.
– Также рекомендуем “Подготовка к медиастиноскопии. Доступ при медиастиноскопии”
Оглавление темы “Диагностические вмешательства при патологии легких и средостения”:
1. Рефлекторно-токсические осложнения ангиографии. Токсическое действие контраста
2. Травматические осложнения ангиографии. Нарушения ритма сердца и разрыв сосуда при ангиографии
3. Прокол ребра при ангиографии. Тромбоэмболические осложнения ангиографии
4. Диагностические операции в легочной хирургии. Торакоскопия
5. Техника торакоскопии. Показания к диагностической торакоскопии
6. Прескаленная биопсия. Техника прескаленной биопсии по Даниелсу
7. Осложнения прескаленной биопсии. Медиастиноскопия
8. Подготовка к медиастиноскопии. Доступ при медиастиноскопии
9. Техника медиастиноскопии. Профилактика осложнений медиастиноскопии
10. Значение и возможности медиастиноскопии. Показания к медиастиноскопии
Источник
Увеличение лимфоузлов – симптом серьезных болезней.
Больные часто спрашивают, что делать, если увеличился или воспалился лимфатический узел под мышкой, на шее, в паховой области, в других местах тела, и как уменьшить его размер. Проблема в том, что многие путают причину и следствие.
Увеличение лимфоузлов (лимфаденит, лимфаденопатия) – сигнал, указывающий на неблагополучие организма, поэтому уменьшить размер узла можно, только устранив причину его увеличения. Если в паху, под мышкой или другой зоне обнаружились странные «шишечки», нужно срочно обратиться к врачу. Это организм подает сигнал SOS, который ни в коем случае нельзя игнорировать.
Как работает лимфатическая система и почему увеличиваются лимфоузлы
Лимфатическая система охватывает практически весь организм, выводя лимфу из органов и тканей в кровяное русло. Этот процесс называется лимфообращением. Таким образом регулируется объем и состав тканевых жидкостей. Кроме того, с помощью лимфы транспортируются биологически активные вещества.
Лимфатическая система состоит из сосудов, узлов и протоков. Начинается она с капилляров – мелких сосудистых образований, которые есть практически в любой ткани, кроме нервов, костей и самого верхнего слоя кожи. Лимфатические капилляры тоньше кровеносных, имеют очень проницаемые стенки и могут растягиваться, забирая большой объем межклеточной жидкости.
Капилляры сливаются в лимфатические сосуды, по ходу которых расположены лимфоузлы, состоящие из лимфоидной ткани. Лимфатические узлы могут быть разных размеров – от мелких с просяное зернышко до крупных, достигающих размера большой фасоли. Лимфоузлы играют роль фильтра – протекающая через них лимфа фильтруется и обеззараживается при помощи антител.
Сосуды соединяются между собой, образуя лимфатические протоки, которые впадают в крупные вены. Кровеносная и лимфатическая системы неразделимы, поскольку выполняют одну и ту же задачу – снабжение тканей питательными веществами, сбор отработанных шлаков, токсинов и других вредных веществ для последующего их выделения почками и печенью.
Однако лимфатическая система играет и другую очень важную роль – защитную. Лимфоциты, находящиеся в лимфе, уничтожают попавшие в органы и ткани микроорганизмы, не давая инфекции поразить весь организм. Если даже микробы попадут в кровоток, то лимфоидные клетки их уничтожат.
Так же реагирует лимфатическая система и на раковые клетки, которые совершенно справедливо считает чужеродными. В нашем организме постоянно появляются мутирующие клеточные структуры, но онкология развивается далеко не всегда, потому что лимфоциты уничтожают неправильно развитые клетки.
При нахождении в организме большого количества возбудителей требуется много лимфоцитов и антител – специальных соединений, необходимых для ликвидации инфекции. Повышенная нагрузка сказывается на состоянии лимфоузлов, в которых накапливаются лимфоциты, производящие антитела. Лимфатические узлы увеличиваются, становятся плотными, а иногда даже спаиваются между собой, образуя крупные конгломераты – «пакеты».
Лимфаденопатия часто сопровождается лихорадкой, плохим самочувствием, головной болью, слабостью, разбитостью. Однако такое состояние может не давать никаких других симптомов, кроме увеличения лимфоузлов. Особенно часто бессмптомность наблюдается на начальных стадиях онкопатологий.
Увеличение лимфоузлов обычно сопровождается отеками лица и конечностей. Это вызвано нарушением лимфотока, при котором происходит скопление лимфы внутри тканей. Сочетание отечности и лимфаденопатии – опасный признак, указывающий на высокую вероятность онкологии и тяжелых инфекций.
Основные причины увеличения лимфоузлов
- Воспалительные процессы.
- Гнойные поражения кожи, подкожных структур и внутренних органов.
- Инфекции. Увеличение лимфоузлов наблюдается при сифилисе, гонорее, герпесе, генитальном туберкулезе, паховом лимфогранулематозе, ВИЧ.
- Заражение паразитами – гельминтами (глистами), простейшими – амебами, малярийным плазмодием, токсоплазмами.
- Онкологические заболевания – рак, лейкоз, саркомы, лимфомы (рак лимфоузлов).
- Аутоиммунные поражения – болезни, при которых иммунная система воспринимает клетки собственного организма как чужеродные и начинает их атаковать. К таким заболеваниям относятся ревматизм, красная волчанка, аутоиммунный тиреоидит (воспаление щитовидной железы), некоторые кожные патологии.
- Аллергическая реакция.
- Вакцинация – лимфоузлы могут увеличиваться после проведения прививок как ответ на введение чужеродного белка и убитых возбудителей.
Типы лимфаденопатий
- Локальная – увеличение одного или нескольких смежных групп лимфоузлов, расположенных на одной или двух находящихся рядом анатомических областях, например на шее и ключице. Такое состояние часто возникает при различных инфекционных поражениях — фурункулах, абсцессах, мастите, карбункулах, половых инфекциях.
- Генерализованная – в этом случае поражаются лимфоузлы в разных областях тела. Такое состояние характерно для инфекций – краснухи, ветрянки, инфекционного мононуклеоза. Большое количество лимфоузлов поражается при лейкозе (раке крови), лимфогранулематозе (лимфоме) – раке лимфатических узлов, ревматизме и нарушениях иммунитета.
Переход локальной формы в генерализованную говорит о распространении болезни и неспособности иммунитета подавить болезнь.
Почему при раке увеличиваются лимфоузлы
По мере роста раковой опухоли ее клетки начинают вымываться в лимфу, попадая в лимфатические капилляры, а затем в лимфоузлы, находящиеся ближе всего к очагу поражения. Врачи их называют сторожевыми. Лимфоциты пытаются уничтожить злокачественные клетки, но, как правило, безрезультатно. В итоге в лимфатическом узле начинает расти очаг опухоли (метастаз).
Пробив защиту первого уровня в виде сторожевых лимфоузлов, раковые клетки распространяются дальше в отдаленные части лимфатической системы, а затем – в органы и ткани. В результате опухоли начинают расти далеко от первичного очага – в печени, легких, головном мозге. У раковых больных на УЗИ обнаруживаются увеличенные лимфоузлы в самых разных частях тела.
Чем больше опухоль, тем выше вероятность поражения лимфоузлов. Иногда лимфаденит возникает раньше обнаружения опухолевого очага и является основным симптомом, с которым больные обращаются к врачу.
Размеры опухоли и вероятность поражения сторожевых лимфоузлов
| Размер опухоли, см | Вероятность поражения сторожевых лимфоузлов, % |
| До 2 | 15 |
| 2-3 | 32 |
| 3-4 | 50 |
| 5-6 | 65 |
| 7-10 | 90 |
| Свыше 10 | Практически всегда |
При различных типах рака поражаются разные группы лимфоузлов, которые можно прощупать самостоятельно.
Заболевания, вызывающие увеличение лимфатических узлов
| Группы лимфоузлов | Виды онкологических патологий, вызывающих увеличение лимфоузлов |
| Шейные лимфоузлы | Рак гортани, ротовой полости, щитовидной железы, молочной железы, легкого, желудка, рак крови |
| Подключичные и надключичные | Рак легкого, плевры, органов брюшной полости |
| Подмышечные | Рак молочной железы, рак кожи, лейкоз |
| Паховые | Рак мужских и женских половых органов, мочевыводящей системы, прямой кишки, кожи нижней половины туловища, лимфомы, лейкоз |
| Лимфоузлы на конечностях | Рак кожи, лимфомы |
Увеличенные лимфоузлы также могут обнаруживаться во время проведения ультразвуковой диагностики. Такой симптом возникает при раке кишечника, поджелудочной железы, внутренних половых органов, мочевого пузыря, простаты, легких, пищевода, молочной железы, лейкозах, лимфомах.
Что делать при увеличении лимфоузлов
В первую очередь, нельзя заниматься самолечением. Рецепты из Интернета и прием антибиотиков не дают положительного эффекта, поскольку неизвестно, чем вызвана лимфаденопатия, и непонятно, чем ее лечить.
Нельзя греть, прикладывать примочки и разминать лимфатические узлы. Это вызовет распространение инфекции по всему организму, приведя к заражению крови, распространению опухоли и другим осложнениям.
При увеличении хотя бы одного узла нужно обратиться к врачу – гинекологу, урологу или другому специалисту. Во время приема проводится осмотр с определением следующих параметров лимфоузлов:
- Размера. Достаточно относителен, поскольку зависит от возраста и состояния больного. Патологически измененные узлы, как правило, не только увеличены, но и болезненны.
- Консистенции. Плотные, как камень, лимфоузлы практически всегда обозначают метастазы рака, а более мягкие свидетельствуют о различных инфекциях. При гнойных поражениях они даже могут быть размягченными. Спаянные пакеты лимфоузлов указывают на рак, туберкулез и некоторые венерические инфекции.
- Локализации. Местонахождения увеличенных узлов. От этого зависит последующее обследование.
Больному назначаются:
- Общий анализ крови с развернутой формулой лейкоцитов – инфекционные процессы характеризуются увеличением количества лимфоцитов, общего числа лейкоцитов и ускорением СОЭ. При аллергических поражениях повышается концентрация эозинофилов. При онкопатологиях обнаруживаются ускорение СОЭ, лейкоцитоз, анемия (уменьшение концентрации гемоглобина и эритроцитов).
- Биохимический анализ крови на максимальное количество показателей позволяет оценить функцию внутренних органов, заподозрив воспалительный или онкологический процесс.
- Общий анализ мочи сдается для выявления болезней мочеполовой сферы, в том числе венерических.
- Мазок из половых путей и шейки матки у женщин выявляет ЗППП и инфекционные процессы. Для обнаружения скрытых и нетипично протекающих инфекций применяется ПЦР-диагностика – поиск возбудителя по ДНК.
- Анализ кала, выявляющий паразитирование гельминтов и простейших.
- УЗИ области, где предположительно может находиться патологический очаг. В зависимости от места увеличения лимфоузлов назначается УЗ-диагностика молочных желез, малого таза, брюшной полости, забрюшинного пространства.
- Пункция лимфоузлов, позволяющая определить метастазы рака. При гистологическом (клеточном) исследовании можно обнаружить даже тип опухоли, которая вызвала метастаз.
Лечение
Лечение зависит от выявленного заболевания. При инфекционных процессах показаны антибиотики, противовирусные, общеукрепляющие, иммуностимулирующие препараты.
При гнойных патологиях назначаются антибиотики в сочетании с хирургическим лечением: вскрытие гнойника, удаление нездоровых тканей.
При ревматизме и других заболеваниях, поражающих весь организм, назначается лечение, специально разработанное для определённых болезней. Уменьшение лимфоузлов свидетельствует об улучшении состояния пациента.
При инфекциях назначаются препараты, убивающие возбудителя и улучшающие работу иммунной системы.
При онкологических заболеваниях показано хирургическое лечение, химио-, лучевая и гормонотерапия. Пораженные лимфоузлы часто удаляют, чтобы не допустить распространения раковых клеток.
Увеличение лимфоузлов – опасное состояние, требующее срочной врачебной диагностики. В этом случае счет идет на дни – любое промедление отрицательно сказывается на состоянии здоровья, а иногда может привести к печальному финалу.
Поделиться ссылкой:
Источник