Повышены лимфоциты в крови у ребенка после манту

«Можно ли сдавать кровь после Манту?» — этот вопрос часто задают больные в кабинете доктора. Данное действие часто практикуется многими клиниками нашей страны и никакого вреда для организма человека оно не несет. Тем не менее брать кровь на анализ рекомендуют спустя несколько дней с момента прививки. Анализ крови после Манту у ребенка также возможен, но делается это при экстренных случаях. Обычно дается некоторое время для прививки и восстановления нормального состава крови.
Разрешено ли мочить прививку Манту?

Проба Манту представляет собой внутрикожный способ введения туберкулина. Для осуществления этой процедуры медицинскому специалисту приходится приложить силу, так как поверхностный эпидермис очень прочен. Введение внутрикожной инъекции осуществляется согласно имеющемуся плану у медицинского работника. График рассчитан таким образом, что сдавать кровь после указанной прививки не нужно.
Прививка Манту содержит в своем составе много болезнетворных «останков», способных привести к развитию в организме туберкулеза. Вводимые болезнетворные агенты находятся в ослабленном состоянии, стимулируя тем самым образование полезных лейкоцитов. Аллергическая реакция в таком состоянии способна развиться чаще всего.
Проба Манту позволяет выявить:
- степень защищенности организма от туберкулеза;
- силу иммунитета;
- оперативность лейкоцитов.
Влияет ли Манту на анализ крови? И зачем ее делают ежегодно? Прививка Манту позволяет определить состояние организма по отношению к туберкулезным возбудителям в данный момент времени. Поэтому ее делают так часто. При этом врачи стараются исключить вероятность последующего забора крови после проделанной прививки. Причиной этому служит возможное содержание в крови компонентов прививки, которые могут искажать ее состав.
Врачи не рекомендуют мочить место инъекции прививки. Влияние воды в этом случае может также искажать истинную картину защитных иммунных свойств. Внутрикожная инъекция «не допускает» проникновения воды к введенному составу. Это может стать причиной возникновения аллергической реакции, нежелательной для организма. Поэтому ребенок старается защитить «пуговку» от влаги.
В большинстве случаев запрет на мытье локтевого отдела рук держится не более трех суток. После этого времени медсестры делают измерения полученных папул, и мыться в полном объеме вновь разрешается. Родители в целях сохранения здоровья своих чад неуклонно следуют данным рекомендациям, исключая вероятность их нарушения. Поэтому существующий стереотип «нельзя мочить Манту» работает и по сей день!
Не только Манту запрещается мочить первые дни с момента введения, но и диаскинтест. Он также чувствителен к влиянию влаги и способен инициировать развитие аллергии. Исходя из этого, запрещается купать малыша первые семьдесят два часа с момента введения препарата. Такое условие позволяет получить наиболее точную картину дел о состоянии организма по отношению к туберкулезным возбудителям.
Даже моча, проникнувшая на место введения туберкулиновой пробы, может способствовать развитию аллергии. Запрещается мочить прививку в любых видах жидкостей, даже если ее результат в большинстве случаев был положительным. Если через три дня с момента введения Манту пуговка значительно увеличилась в размерах, пациента отправляют к врачу-фтизиатру для прохождения дополнительных исследований организма. Если пациентом был ребенок, значит в дальнейшем им будет заниматься детский врач.
Повышается ли температура после Манту?
 Можно ли сдавать кровь после Манту? Как это может отразиться на температуре? Анализы после Манту делать разрешается, но не всегда рекомендуется. Причиной этому служат индивидуальные особенности организма.
Можно ли сдавать кровь после Манту? Как это может отразиться на температуре? Анализы после Манту делать разрешается, но не всегда рекомендуется. Причиной этому служат индивидуальные особенности организма.
Иногда введение туберкулиновой пробы приводит к повышению температурного фона тела.
Причиной этому служит:
- Качество используемого препарата.
Некоторые недобросовестные медицинские работники могут вводить просроченные препараты больным, приводя тем самым к росту температуры их тела. Также данному явлению способствует использование некачественных вакцин.
- Воспалительный процесс.
Повышение температурного фона тела происходит из-за развития в организме разного рода воспалений.
- Повышенный уровень чувствительности к вводимому препарату.
Современные дети отличаются пониженным фоном иммунитета. Вследствие этого у них чаще возникают аллергические проявления, так как: нередко болеют, мало двигаются, не соблюдают правильный режим дня, нерационально питаются, страдают от нехватки витаминов.
- Ослабление иммунитета.
Ослабленный иммунитет после предварительного заболевания организма также может отреагировать повышением температуры на введенную туберкулиновую пробу. На фоне этого вирусные и бактериальные атаки могут привести к заражению тела инфекциями.
Дети школьного возраста чаще страдают от повышения температуры на Манту. Сопутствующее лечение позволяет нормализовать температурный фон тела в течение сорока восьми часов.
Если повышение температуры составляет более тридцати восьми градусов, значит больного необходимо показать медицинскому специалисту.
На фоне повышенной температуры у больных часто развивается:
- затруднение дыхания;
- зуд;
- рвота;
- головокружение;
- боль в голове.
Для сохранения здоровья после Манту рекомендуется вводить препарат в здоровый организм. Если на момент введения туберкулиновой пробы ребенок «приболел», об этом стоит предупредить доктора либо администрацию посещающего им учреждения. После введения инъекции «пуговка» не должна чесаться и подвергаться воздействию влаги. Об этом обязательно предупреждают врачи детей и их родителей. Теперь понятно: можно ли сдавать анализы после Манту.
Чем грозит повышение уровня тромбоцитов?
 В некоторых случаях у людей происходит повышение количества тромбоцитов в организме. Это позволяет выявить вовремя сделанный общий клинический анализ. Если полученные результаты сильно отклонены от нормы, значит организм нездоров и нуждается в соответствующем лечении. Тромбоциты отвечают за важное свойство крови — свертываемость. При неспособности их осуществлять это свойство, возникает сильное кровотечение, остановить которое под силу только доктору.
В некоторых случаях у людей происходит повышение количества тромбоцитов в организме. Это позволяет выявить вовремя сделанный общий клинический анализ. Если полученные результаты сильно отклонены от нормы, значит организм нездоров и нуждается в соответствующем лечении. Тромбоциты отвечают за важное свойство крови — свертываемость. При неспособности их осуществлять это свойство, возникает сильное кровотечение, остановить которое под силу только доктору.
Повышенное значение тромбоцитов именуют тромбоцитозом. Он развивается на фоне сильного тромбообразования соответствующими клетками тела.
Показаниями к подсчету числа кровяных пластинок (тромбоцитов) служат:
- инфекции вирусного характера;
- злокачественный характер болезней;
- изменение в размерах селезенки;
- анемия на фоне недостатка в организме железа;
- заболевания аутоиммунного характера и прочее.
Развитие в организме тромбоцитоза сигнализирует о проведении комплексного и полноценного обследования тела.
Это помогает выявить причины развития болезни и выбрать правильную модель ее лечения. В противном случае организму грозят многие патогенные изменения, способные негативно отразиться на общем состоянии здоровья.
Пройдите бесплатный онлайн-тест на туберкулез
Этот тест позволит вам определить вероятность того, есть ли у вас туберкулез.
Источник
Дети – сложные пациенты. Они не всегда могут сказать, где и что конкретно болит, описать характер своих ощущений, что очень затрудняет постановку диагноза. Но человеческий организм устроен так, что все его структуры работают слаженно, и при сбоях функций одной системы патологические изменения сразу появляются во многих. Это позволяет определить источник патологии даже у маленького ребенка.
Кровь – один из самых главных индикаторов здоровья, при лабораторном анализе которого удается узнать, есть ли отклонения, и назначить дальнейшие более целенаправленные обследования. Белые клетки крови – лимфоциты – являются важнейшим показателем для оценки состояния организма. А у детей его ценность увеличивается в разы.
Неважно, повышены лимфоциты в крови у ребенка либо понижены, но такие сдвиги нельзя оставлять без внимания. Это могут быть как физиологические проявления, которые по истечении определенного времени исчезнут, не оставляя никаких негативных последствий, так и явные признаки развивающейся патологии, требующей немедленного лечения.
Роль лимфоцитов в организме
Лимфоциты – это одна из разновидностей белых кровяных телец – лейкоцитов, которые обеспечивают адекватное функционирования иммунной системы. Как и остальные лейкоциты, они образуются в костном мозге. На фоне других белых клеток крови – нейтрофилов, эозинофилов, базофилов и моноцитов – лимфоциты играют роль своеобразных «командиров». Их численность от общего количества лейкоцитов составляет около 30 %, и на них возложена основная ответственность за иммунный ответ.
Лимфоциты относятся к агранулоцитам, то есть клеткам, не имеющим в своей структуре зернистых включений. В отличие от других лейкоцитов они не погибают при столкновении с инфекционным агентом, а могут выполнять свою функцию многократно на протяжении нескольких лет и затем разрушаются в селезенке. Таким образом, лимфоциты обеспечивают длительный иммунитет, тогда как другие лейкоциты – кратковременный.
Деятельность данных клеток разнообразна и полностью основывается на их специализации. Они несут ответственность за гуморальный иммунитет, поддерживающий продуцирование антител, и клеточный, обеспечивающий взаимодействие с клетками-мишенями. По своим характеристикам и специализации лимфоциты подразделяются на 3 основные группы – Т, В и NK.
Т-клетки
Данный вид составляет около 75% от всех лимфоцитов. Они зарождаются в костном мозге, а позже перемещаются в тимус (вилочковую железу), где становятся лимфоцитами. Их название Т – обозначает место образования, то есть тимус. У детей таких клеток отмечается значительно больше по сравнению со взрослыми.
В тимусе лимфоциты развиваются в зависимости от предназначенной спецификации и превращаются в следующие подвиды:
- Т-клеточные рецепторы – их деятельность направлена на определение белковых антигенов.
- Т-хелперы – клетки-«командиры», координирующие защитные возможности, активируя остальные виды иммунных клеток.
- Т-киллеры – выполняют обезвреживающую функцию путем уничтожения пораженных бактериями либо вирусами, а также некоторых раковых клеток.
- Т-супрессоры – лимфоциты, отвечающие за торможение иммунного ответа. Таких клеток, как правило, содержится небольшое количество.
Фото Т-лимфоцитов, снятое крупным планом
В-клетки
Среди остальных лимфоцитов их доля обычно не превышает 15 %. В-клетки формируются в селезенке и костном мозге, после чего транспортируются в лимфатические узлы, накапливаясь там. Их основная деятельность направлена на обеспечение гуморального иммунитета. Находясь в лимфатических узлах, В-лимфоциты узнают и оценивают антигены других клеточных единиц иммунитета. Затем при необходимости запускаются процессы формирования антител для реакции на атаки чужеродных микроорганизмов либо веществ.
Факт! Некоторые В-лимфоциты сохраняют «память» по отношению к чужеродным объектам много лет. Посредством данной способности они обеспечивают готовность организма противостоять болезнетворному внедрению в случае его повторного попадания.
NK-клетки
Этих клеток по отношению к остальным лимфоцитам еще меньше, и они составляют приблизительно 10%. Их предназначение практически идентично функциям Т-киллеров. При этом возможности на порядок выше. Они нацелены на уничтожение переродившихся клеток, к примеру, раковых или же пораженных вирусами. Кроме того, могут ликвидировать клетки, недоступные для Т-лимфоцитов, так как каждая единица подвида NK имеет специальные токсины, несущие гибель клеткам-мишеням.
Нормы для детей
Чтобы определить количество лимфоцитов в крови детей, им так же, как и взрослым, проводится общий анализ крови (ОАК). Понять, соответствуют ли показатели лейкоцитарной формулы, и в частности лимфоцитов, довольно просто: в бланках исследования практически всегда указываются верхние и нижние границы всех показателей.
Чаще всего результаты таких анализов выглядят как таблица, и лимфоциты обозначаются буквами LYM. Норма лимфоцитов в крови у ребенка варьируется на протяжении всего его взросления. С самого рождения и до месяца содержание данных клеток может изменяться несколько раз. Так, у грудных детей (до 1 года) значения лимфоцитов находятся в диапазоне 45-65 % (если присутствуют небольшие отклонения, то их принято относить к норме).
Высокий показатель не оказывает влияния на иммунитет, так как в этом возрасте описываемые кровяные тельца слишком слабы. По мере взросления ребенка защитная функция организма неуклонно растет. У детей от 1 года до 7 лет показатели немного снижаются и колеблются от 25 до 55 %.
Стабилизация работы иммунной системы, и конкретно лимфоцитов, происходит в возрасте 7-8 лет, и их количество останавливается на числах 25-50 %. Если анализы показали незначительные изменения в ту или иную сторону, то переживать не стоит: организм каждого ребенка индивидуален, и процесс развития может протекать по-разному.
Важно! Если наблюдается существенное снижение или повышение лимфоцитов у детей, то следует незамедлительно обратиться к врачу для установления причин возникновения патологических сбоев.
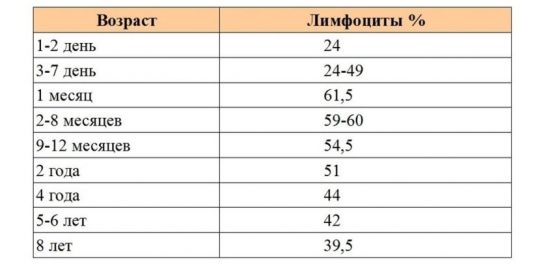
Показатели нормы лимфоцитов для детей разного возраста
Что такое лимфоцитоз?
Повышенное содержание лимфоцитов имеет название лимфоцитоз. Причин данной патологии довольно много, и обусловлены они различными факторами.
Инфекционные заболевания
Вирусный лимфоцитоз является следствием развития инфекционного процесса. Как правило, лечащий врач не назначает терапию конкретно направленную на понижение численности лимфоцитов, а разрабатывает лечение для основного заболевания, вызванного патогенным возбудителем. При избавлении пациента от причины повышения уровень лимфоцитов вскоре уменьшается.
Увеличение количества клеток данного вида обусловлено реакцией иммунной системы путем их активного продуцирования для устранения чужеродных микроорганизмов. Самыми распространенными причинами детского лимфоцитоза являются ветряная оспа, корь, аденовирус, энтеровирус, гепатиты, герпес, вирус Эпштейна-Барра и другие. Кроме того, повышенные показатели отмечаются при бактериальных инфекциях, таких как туберкулез, или на фоне попадания в организм простейших (паразитарные инвазии, бруцеллез и т.д.).
Патологии неинфекционного характера
Сюда относятся раковый и предраковый лимфоцитоз, являющийся самостоятельным заболеванием, требующим локального лечения (злокачественная тимома, предопухолевые новообразования). Также в чувствительных детских организмах лимфоциты могут увеличиваться при травмах и сывороточной болезни.
Механизм развития лимфоцитоза
В большинстве случаев к превышению показателя приводит заражение вирусом, так как к болезнетворным бактериям наиболее чувствительны иные подвиды лейкоцитов, поэтому и реагируют быстрее именно лимфоциты. Обязательно следует помнить о влиянии нарушений в работе эндокринной системы либо стресса – это тоже может стать толчком для лимфоцитоза.
Симптомы
Признаки состояния, при котором значения лимфоцитов увеличены, у детей могут выглядеть по-разному, чаще всего в зависимости от возраста и попавшего возбудителя. К примеру, у грудного ребенка они почти незаметны. Но если младенец перенес ОРЗ, то в ОАК (общем анализе крови) лимфоциты могут быть завышены. Это не будет патологическим признаком, так как высокие показатели в данном случае связаны с простудой и кровь придет в норму на протяжении месяца.
У детей, начиная с 2 лет, нередко наблюдается повышение температуры, общая слабость, вялость, апатия, сыпь, трудности при вдыхании и т.д. Малыша зачастую не ведут в больницу, полагая, что это обычная простуда. Но, потратив не более 10 минут на сдачу анализа, можно избавить ребенка от серьезных осложнений.
Важно! Если ребенок переболел ОРЗ, то обязательно следует сдать ОАК. Оптимально, если данное обследование проводится с периодичностью не реже чем раз в полгода.
Как снизить?
Лечение при увеличенных значениях лимфоцитов назначается только после проведения комплексного обследования, включающего УЗИ внутренних органов, рентгена грудной клетки, различных лабораторных тестов и прочих. Если причиной патологии стала бактериальная инфекция, то прописываются антибиотики и сульфаниламидные средства, если вирусы – противовирусные препараты.

Продукты, содержащие много белка, необходимые для снижения количества лимфоцитов
Для скорейшего выздоровления ребенка и снижения уровня лимфоцитов родителям рекомендуется следующее:
- давать ему пить больше обычной негазированной воды;
- внести в рацион много сырых фруктов и овощей;
- составить меню из продуктов, включающих большое количество белка (мясо, рыба, творог, яйца и т.д.);
- следить за функционированием кишечника и при запорах давать ежедневно 1 столовую ложку растительного масла;
- ограничить любые физические нагрузки, а также умственные и эмоциональные, то есть обеспечить полный покой;
- объяснить необходимость неукоснительного выполнения постельного режима;
- проводить ежедневно влажную уборку и частое проветривание помещения, где находится больной.
Лимфопения у детей
Патология, при которой отмечаются пониженные лимфоциты, называется лимфопения, и она имеет 2 формы – абсолютную и относительную. При первой причиной низкого уровня данных кровяных телец является дисфункция костного мозга, почему и вырабатывается их мало. Это характерный симптом для таких серьезных заболеваний, как лимфоцитарный лейкоз, болезни печени, иммунодефицит и т.д. При значительном уменьшении показателей у новорожденных возникает опасность летального исхода.
Относительная форма лимфопении развивается на фоне чрезмерного продуцирования нейтрофилов. Чаще всего это связано с острыми инфекционными заболеваниями. Кроме того, состояние, когда понижены лимфоциты в крови у ребенка, нередко обуславливается наследственными факторами. Все остальные случаи относятся к приобретенным.
Причины возникновения
Чаще всего лимфоциты снижены по следующим причинам:
- состояние после химиотерапии или курса иммунодепрессантов;
- системные заболевания – красная волчанка, ревматизм и др.;
- туберкулез, тиф, корь, гепатит и другие инфекции;
- затяжной стресс и несбалансированное питание;
- физические травмы, ожоговые поражения кожи;
- кишечная непроходимость, аппендицит;
- болезни почек и вилочковой железы;
- хроническая интоксикация;
- реабилитационный период.
Симптомы
Признаки патологии, как правило, выражены не ярко, и зачастую очень схожи с проявлениями при увеличенных лимфоцитах. Выделяют наиболее распространенные – слабость, апатия, бледность и желтизна кожи, частые простуды, поражение слизистой рта, воспаления на коже и уменьшение миндалин. Но в большинстве случаев о наличии патологии свидетельствуют лишь два симптома – головная боль и слабость.
Если ОАК показал низкие лимфоциты, то врачу необходимо отыскать причину данного состояния. При этом очень важно, чтобы ребенок описал свои ощущения. Параллельно будут назначены дополнительные обследования – общий анализ мочи, биохимия крови и иммунограмма. Затем потребуются консультации профильных специалистов – онколога, иммунолога или гематолога.
Справка! В профилактических целях при хронической лимфопении зачастую прописывается курс иммуноглобулинов. При врожденной патологии наиболее эффективным видом терапии является трансплантация костного мозга.

Слабость и головная боль – два самых частых признака лимфопении
При хронической интоксикации, которая развивается у детей, проживающих с курящими родственниками, следует по возможности минимизировать контакт малыша с табачным дымом. Оптимально, если в доме совсем перестанут курить либо будут делать это только на улице.
Рекомендации для родителей
При нормальных показателях лимфоцитов будет достаточно обычной профилактики, внимательного отношения к ребенку и изменениям его самочувствия. Обязательно следует приучать малыша к здоровому образу жизни, правильному питанию и неутомляющим занятиям спортом. С закаливанием подходить особо аккуратно, чтобы не было резких перепадов температуры.
В межсезонье тщательно продумывать одежду, которая позволит избежать как переохлаждения, так и перегрева. Но самое главное, о чем неустанно твердит всем известный педиатр Комаровский, – регулярная сдача анализов крови не реже одного раза в полугодие. Это поможет вовремя распознать начало заболевания и вылечить ребенка без развития осложнений.
Источник