Последовательность исследования лимфатических узлов
Обычно считают, что у здорового человека лимфоузлы не видны и не доступны пальпации. Это справедливое в большинстве случаев правило следует принимать лишь с определенными оговорками. Так, учитывая широкую распространенность среди населения различных заболеваний зубов (кариес, периодонтит, пародонтоз и др.), приходится считаться с тем, что у многих людей удается без особого труда прощупать подчелюстные лимфатические узлы. У практически здоровых людей вследствие мелких, порой незаметных травм кожных покровов нижних конечностей, могут пальпаторно определяться небольшие (размером с горошину) паховые лимфоузлы. По мнению ряда авторов, обнаружение при пальпации одиночных мелких подмышечных узлов также может не являться сколь-либо серьезным диагностическим признаком. Все же следует еще раз подчеркнуть, что более значительное увеличение лимфатических узлов, особенно в тех случаях, когда оно выявляется уже при осмотре, всегда служит симптомом того или иного заболевания, порой весьма серьезного.
При исследовании различных групп лимфатических узлов полученные данные необходимо обязательно сравнивать с результатами осмотра и пальпации одноименной (симметричной) группы лимфоузлов с другой стороны.
Пальпация лимфатических узлов
При пальпации определяют прежде всего размеры лимфатических узлов, которые обычно сопоставляют с величиной каких-то округлых предметов (размерами «с просяное зерно», «с чечевицу», «с мелкую (среднюю, крупную) горошину», «с лесной орех», «с голубиное яйцо», «с грецкий орех», «с куриное яйцо» и т.д.).
Уточняют число увеличенных лимфоузлов, их консистенцию (тестоватая, мягкоэластичная, плотная); обращают внимание на подвижность лимфатических узлов, болезненность при пальпации (признак воспалительных процессов), спаянность друг с другом в конгломераты и спаянность с окружающими тканями, наличие отека окружающей подкожной клетчатки и гиперемии соответствующего участка кожи, образование свищевых ходов и рубцовых изменений (например, при туберкулезном лимфадените). При этом поражение может касаться отдельных лимфатических узлов, их регионарной группы (при воспалении, злокачественных опухолях) или же бывает системным, проявляясь генерализованным увеличением лимфатических узлов различных групп (например, при лейкозе, лимфогранулематозе).
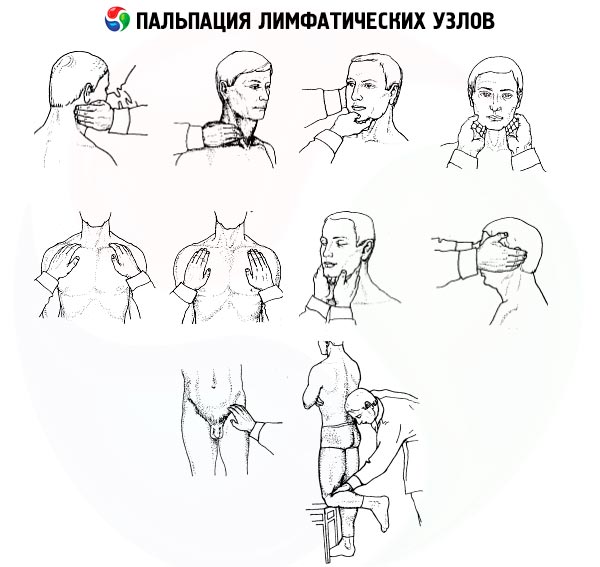
Пальпацию лимфатических узлов проводят кончиками слегка согнутых пальцев (обычно вторыми – пятыми пальцами обеих рук), бережно, осторожно, легкими, скользящими движениями (как бы «перекатываясь» через лимфоузлы). При этом в исследовании лимфоузлов соблюдается определенная последовательность.

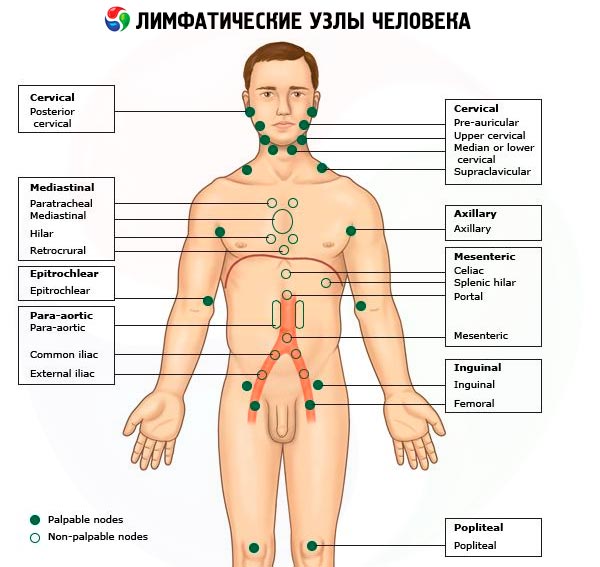
Вначале пальпируют затылочные лимфоузлы, которые располагаются в области прикрепления мышц головы и шеи к затылочной кости. Затем переходят к ощупыванию заушных лимфоузлов, которые находятся позади ушной раковины на сосцевидном отростке височной кости. В области околоушной слюнной железы пальпируют околоушные лимфатические узлы. Нижнечелюстные (подчелюстные) лимфоузлы, которые увеличиваются при различных воспалительных процессах в полости рта, прощупываются в подкожной клетчатке на теле нижней челюсти позади жевательных мышц (при пальпации эти лимфоузлы прижимают к нижней челюсти). Подбородочные лимфоузлы определяют движением пальцев рук сзади наперед вблизи средней линии подбородочной области.
Поверхностные шейные лимфатические узлы пальпируют в боковых и передних областях шеи, соответственно вдоль заднего и переднего краев грудино-ключично-сосцевидных мышц. Длительное увеличение шейных лимфатических узлов, достигающих порой значительных размеров, отмечается при туберкулезном лимфадените, лимфогранулематозе. Однако и у больных хроническим тонзиллитом вдоль передних краев грудино-ключично-сосцевидных мышц можно нередко обнаружить цепочки мелких плотных лимфоузлов.
При раке желудка в надключичной области (в треугольнике между ножками грудино-ключично-сосцевидной мышцы и верхнем краем ключицы) можно обнаружить плотный лимфатический узел («железа Вирхова» или «железа Вирхова-Труазье»), представляющий собой метастаз опухоли.
При пальпации подмышечных лимфатических узлов слегка отводят руки больного в стороны. Пальцы пальпирующей руки вводят как можно глубже в подмышечную впадину (из гигиенических соображений в пальпирующую руку при этом берется майка или рубашка больного). Отведенная рука больного возвращается в исходное положение; при этом пациент не должен прижимать ее плотно к туловищу. Пальпация подмышечных лимфатических узлов проводится движением пальпирующих пальцев в направлении сверху вниз, которые скользят по боковой поверхности грудной клетки больного. Увеличение подмышечных лимфатических узлов наблюдается при метастазах рака молочной железы, а также при каких-либо воспалительных процессах в области верхних конечностей.
При пальпации локтевых лимфатических узлов захватывают кистью собственной руки нижнюю треть предплечья исследуемой руки больного и сгибают ее в локтевом суставе под прямым или тупым углом. Затем указательным и средним пальцами другой руки скользящими продольными движениями прощупывают sulci bicipitales lateralis et medialis чуть выше надмыщелка плеча (последние представляют собой медиальный и латеральный желобки, образованные сухожилием двуглавой мышцы).
Паховые лимфатические узлы прощупывают в области пахового треугольника (fossa inguinalis) в направлении, поперечном по отношению к пупартовой связке. Увеличение паховых лимфоузлов может отмечаться при различных воспалительных процессах в области нижних конечностей, анального отверстия, наружных половых органов. Наконец, подколенные лимфоузлы пальпируют в подколенной ямке при слегка согнутой в коленном суставе голени.
Увеличение регионарных лимфатических узлов, например на шее, а также в других областях, иногда является основной жалобой больных, приводящей их к врачу. При этом редко удается увидеть увеличенные лимфатические узлы, деформирующие соответствующую часть тела. Основным методом исследования лимфатических узлов является пальпация. Целесообразно прощупывать лимфатические узлы в определенном порядке, начиная с затылочных, околоушных, поднижнечелюстных, подподбородочных, затем прощупываются надключичные, подключичные, подмышечные, кубитальные, паховые.
Увеличение лимфатических узлов наблюдается при лимфопролиферативных заболеваниях (лимфогранулематоз), системных заболеваниях соединительной ткани, при опухолях (метастазы). Для уточнения причины увеличения лимфатических узлов, помимо общеклинического и лабораторного исследований, проводится биопсия (или удаление) узла для его морфологического исследования. Опорно-двигательный аппарат (суставы, мышцы, кости) исследуется после лимфатических узлов. При этом исследование начинается с выяснения жалоб, чаще всего на боли или ограничение движений в суставах, затем производят осмотр и пальпацию.
Источник
Методика
исследования лимфатических узлов.
У
здорового человека лимфоузлы
не видны и не доступны пальпации. Но
учитывая широкую распространенность
среди населения различных заболеваний
зубов (кариес, периодонтит, пародонтоз
и др.),
приходится считаться с тем, что у многих
людей удается
без особого труда прощупать подчелюстные
лимфатические
узлы, а вследствие мелких, порой незаметных
травм кожных покровов
нижних конечностей, могут пальпаторно
определяться небольшие (размером с
горошину) паховые лимфоузлы.
По мнению ряда авторов, одиночные мелкие
подмышечные узлы также не являются
серьезным диагностическим
признаком.
Исследование
лимфатических узлов
выполняется путем осмотра и пальпации.
При
пальпации определяют размеры лимфатических
узлов: их сопоставляют с величиной
каких-то округлых предметов (размерами
«с просяное
зерно», «с чечевицу», «с мелкую (среднюю,
крупную)
горошину», «с лесной орех», «с голубиное
яйцо»,
«с грецкий орех», «с куриное яйцо»).
Уточняют
число
увеличенных
лимфоузлов, их консистенцию
(тестоватая,
мягкоэластичная, плотная); подвижность,
болезненность
при
пальпации (признак воспалительных
процессов), спаянность
друг с другом в
конгломераты и спаянность
с окружающими тканями, наличие
отека окружающей
подкожной клетчатки и гиперемии
соответствующего участка кожи,
образование свищевых ходов.
Пальпацию
лимфатических узлов проводят кончиками
слегка
согнутых пальцев (обычно вторыми – пятыми
пальцами обеих рук), бережно, осторожно,
легкими, скользящими
движениями (как бы «перекатываясь»
через
лимфоузлы).
Пальпацию
лимфатических узлов проводят в
определенной последовательности.
Вначале
пальпируют затылочные
лимфоузлы, которые
располагаются
в области прикрепления мышц шеи
к затылочной кости, затем переходят к
ощупыванию
заушных
лимфоузлов, которые
находятся позади ушной
раковины на сосцевидном отростке
височной кости.
В области околоушной слюнной железы
пальпируют
околоушные
лимфатические узлы.
Нижнечелюстные
(подчелюстные)
лимфоузлы, которые
увеличиваются при различных
воспалительных процессах в полости
рта, прощупываются
в подкожной клетчатке на теле нижней
челюсти позади жевательных мышц (при
пальпации эти лимфоузлы
прижимают к нижней челюсти).
Подбородочные
лимфоузлы определяют движением пальцев
рук сзади
наперед вблизи средней линии подбородочной
области.
Поверхностные
шейные лимфатические узлы пальпируют
в боковых и передних областях шеи,
соответственно
вдоль заднего и переднего краев
грудино-ключично-сосцевидных
мышц. Длительное увеличение шейных
лимфатических узлов, достигающих порой
значительных
размеров, отмечается при туберкулезном
лимфадените,
лимфогранулематозе, лимфолейкозе.
Однако и у больных хроническим
тонзиллитом вдоль передних краев
грудино-ключично-сосцевидных мышц можно
нередко обнаружить
цепочки мелких плотных лимфоузлов.
При
раке желудка в надключичной области (в
треугольнике
между ножками грудино-ключично-сосцевидной
мышцы и верхнем краем ключицы) можно
обнаружить
плотный лимфатический узел («железа
Вирхова»
или «железа Вирхова — Труазье»),
представляющий собой
метастаз опухоли.
При
пальпации подмышечных
лимфатических узлов слегка
отводят руки больного в стороны. Пальцы
пальпирующей
руки вводят как можно глубже в подмышечную
впадину, после чего отведенная
рука больного возвращается в исходное
положение; при этом пациент не должен
прижимать
ее плотно к туловищу. Пальпация
подмышечных
лимфатических узлов проводится движением
пальпирующих пальцев в направлении
сверху вниз.
Увеличение подмышечных лимфатических
узлов наблюдается
при метастазах рака молочной железы, а
также при каких-либо воспалительных
процессах в области
верхних конечностей.
При
пальпации локтевых
лимфатических узлов захватывают
кистью собственной руки нижнюю треть
предплечья
исследуемой руки больного и сгибают ее
в локтевом суставе
под прямым или тупым углом. Затем
указанным
и средним пальцами другой руки скользящими
движениями
прощупывают sulci
bicipi
medialis
чуть выше надмыщелка плеча.
Паховые
лимфатические узлы прощупывают
в области пахового
треугольника (fossa
inguinalis)
в направлении, поперечном
по отношению к пупартовой связке.
Подколенные
лимфоузлы пальпируют
в подколенной
ямке согнутой под прямым углом в коленном
суставе
ноги, установленной коленом на твердую
опору.
Методика
исследования мышц.
Вначале
отмечается наличие жалоб на мышечную
слабость, мышечную утомляемость,
непроизвольное подергивание отдельных
групп мышц, ограничение и полное
отсутствие активных (произвольных)
движений.
Далее
оценивают степень развития мышечной
ткани методом осмотра, наличие атрофии
или гипертрофии отдельных мышц и мышечных
групп.
Далее
определяется тонус мышц: путем пальпации
симметричных участков тела или выполняя
активные (выполняет сам больной) и
пассивные (выполняет врач при расслабленном
состоянии мышц) движения.
При
снижении мышечного тонуса
пассивные сгибание и разгибание
соответствующей конечности происходит
необычайно легко, при отсутствии
существующего в норме незначительного
сопротивления.
При гипертонусе мышечное сопротивление
оказывается, наоборот, повышенным.
Поднимая и спуская голову больного,
можно оценить тонус мышц шеи.
Затем
оценивается мышечная сила:
по тому сопротивлению, которое
больной в состоянии преодолеть. При
исследовании мышечной силы сгибателей
врач предлагает
больному согнуть руку в локтевом суставе,
ногу
в коленном
суставе, кисть – в лучезапястном суставе,
стопу – в голеностопном
и т.д., после чего,
попросив пациента оказывать сопротивление,
пытается
разогнуть ее. При
исследовании мышечной силы разгибателей
плеча врач пытается согнуть руку больного
в
локтевом суставе, удерживаемую пациентом
в разогнутом
состоянии. Исследование проводится
раздельно
для мышц правой и левой конечностей,
мышечную силу так же определяют при
помощи динамометра.
Методика
исследования костной системы.
Вначале
обращают
внимание на жалобыбольного
на боли в костях. Острые боли в костях
после травмы могут свидетельствовать
о переломах костей; тупые, постепенно
нарастающие боли в костях нередко
бывают связаны с каким-либо
воспалительным процессом; упорные,
изнуряющие,
часто четко локализованные боли
встречаются при
метастазах в кости злокачественных
опухолей.
Далее
исследование костной системы выполняют
путем осмотра, пальпации, перкуссии.
При
осмотре определяют наличие различных
деформаций
костей
черепа, позвоночника, грудной клетки,
таза, конечностей. Могут отмечаться
изменения формы
нижних конечностей в виде Х-образных
(genu
valgum)
или О-образных (genu
varum)
ног, укорочение одной
из конечностей – при остеомиелите,
при
акромегалии – увеличение
пальцев рук и ног, скуловых костей,
нижней челюсти;
при врожденных пороках сердца,
инфекционном эндокардите, циррозе
печени,
бронхоэктатической болезни – утолщение
концевых фаланг пальцев рук в виде
барабанных палочек;
при склеродермии вследствие
разрушения
концевых фаланг пальцы рук укорачиваются,
приобретая
форму короткого очиненного
карандаша.
Пальпацию
костей выполняют строго симметрично.
Пальпаторно можно
более точно выявить
утолщение отдельных костей (например,
«рахитические
четки» ребер), определить неровность
их поверхности
и болезненность (при периоститах),
обнаружить патологические переломы.
Перкуссию
выполняют методом непосредственной
перкуссии, предложенным Ф.Г.
Яновским
(концевой
фалангой указательного или среднего
пальца правой руки)
или Л.
Ауэнбруггером
(ударять
концами выпрямленных и сведенных пальцев
2-5 пальцев), по плоским костям (грудина,
ребра, позвоночник, подвздошные
кости, лопатки, крестец). При заболеваниях
крови (анемии, множественной миеломе),
метастазах в кости злокачественных
опухолей определяется болезненность
плоских костей.
Методика
исследования суставов
Вначале
методом расспроса выясняют наличие у
больного
жалоб
на
боли в суставах
(постоянные или
летучие), утреннюю
скованность в суставах, ограничение
движений в
тех или иных суставах (тугоподвижность),
наличие хруста
(крепитации) при движении и
т.д.
Исследование
суставов выполняют строго симметрично
с двух сторон. Начинают с суставов
кисти, затем переходят
к исследованию локтевых и плечевых
суставов, височно-нижнечелюстного
сустава, шейного, грудного и поясничного
отделов позвоночника, крестцово-подвздошных
суставов, крестца и копчика, тазобедренных
и
коленных суставов, суставов стоп.
Исследование
суставов включает, обычно, осмотр и
пальпацию, возможно проведение
аускультации.
При
осмотреобращают
внимание на изменение конфигурации
суставов
(например, увеличение их в объеме,
веретенообразная
форма), сглаженность
их контуров, изменение
окраски
кожных покровов над
суставами (гиперемия,
пигментация, блеск).
При
пальпациисуставов
выявляется припухлость из-за выпота в
полость сустава, отека периартикулярных
тканей. Скопление свободной жидкости
в суставной
полости подтверждается появлением
симптома
баллотирования надколенника.
Для его определения больного
укладывают горизонтально
с максимально разогнутыми конечностями,
большие пальцы рук располагают на
надколенник,
а ладонями обеих рук сжимают латеральную
и медиальную области коленного сустава.
Далее большими
пальцами производят толчок надкоколенника
в направлении передней поверхности
сустава.
При наличии в полости коленного сустава
свободной
жидкости пальцы ощущают ответный слабый
толчок,
обусловленный ударом надколенника о
кость
бедра. Обращают
так же внимание на
наличие болезненности
суставов при
их ощупывании, повышение
температуры кожи
над областью суставов
(прикладывают тыльную сторону кисти
к кожным покровам над симметричными
суставами; если
оба симметричных сустава оказывается
вовлеченным в патологический процесс,
то кожная температура оценивается путем
сравнения с
температурой
кожи над другими неизмененными суставами).
С помощью сантиметровой ленты измеряют
окружность
симметричных суставов.
Далее
определяют объем
активных и пассивных движений, выявляют
тугоподвижность, болевые ощущения при
движении. При этом активные движения
совершает сам больной, а пассивные
(сгибание, разгибание, отведение,
приведение конечности) выполняются
врачом при полном расслаблении мышц
больного.
При
выполнении в суставах того или иного
движения образуется
определенный угол, который при
необходимости можно измерить при
использовании специальных приборов
гониометров.
Для
определения
хруста (крепитации) ладонь
врача кладется на соответствующий
сустав и совершаются движения (активные
или пассивные) в этом суставе.
Симптомы
«барабанных палочек» и «часовых стекол»
– колбовидное утолщение концевых фаланг
пальцев рук и ног и изменение формы
ногтей.
Диагностическое
значение симптома: наблюдается при
длительно текущих заболеваниях легких
(хронические нагноительные процессы),
сердца (подострый инфекционный эндокардит,
врожденные пороки сердца), печени
(цирроз).
Источник
Ультразвуковая диагностика – скрининговый метод исследования многих органов, в том числе лимфатических узлов.
В каких случаях показано УЗИ лимфоузлов? Как проводят это исследование? Существуют ли ограничения для УЗИ лимфоузлов? Ответы на эти и другие вопросы нам помогла найти врач ультразвуковой диагностики «Клиника Эксперт» Ростов Марина Викторовна Малеева.
— Марина Викторовна, где в организме человека есть лимфатические узлы и зачем они нужны?
— Лимфатические узлы (лимфоузлы) – это структуры иммунной системы, которые очищают лимфу от чужеродных веществ и микроорганизмов в лимфатической системе, то есть это мощный фильтрационный комплекс организма. Такая «дренажная» система защищает нас от многих болезней. Когда бактерии или вирусы из лимфы попадают в лимфатические узлы, последние воспаляются, увеличиваются в размерах (опухают).
Лимфоузлы расположены по ходу лимфатических сосудов, то есть по всему организму, как довольно близко к поверхности тела, так и глубоко в полостях (грудной, брюшной). У человека более 400 лимфоузлов.
Читайте материалы по теме:
Просто о сложном: зачем нам нужна лимфатическая система?
Вирусы и бактерии – в чём принципиальное отличие?
— Какие методы используют врачи для исследования лимфатических узлов?
— Наиболее популярно ультразвуковое исследование. Если нужно уточнить диагноз, а также оценить лимфоузлы, расположенные глубоко, врач может рекомендовать компьютерную или магнитно-резонансную томографию.
— Давайте подробнее поговорим об ультразвуковом исследовании. Какие симптомы могут стать поводом для назначения УЗИ лимфатических узлов?
— УЗИ – простой, безопасный, доступный и вместе с тем сравнительно информативный метод исследования лимфоузлов. Часто изменения в лимфатических узлах служат индикатором патологических изменений в органе, который они окружают.
Поводом для ультразвукового обследования лимфоузлов может быть их увеличение, болезненность, длительная невысокая температура тела, общая слабость, снижение массы тела, изменения в анализах крови, наличие очага хронической инфекции, подозрение на злокачественное новообразование.
— Что показывает УЗИ лимфоузлов? При каких патологиях будет полезен этот метод исследования?
— С помощью ультразвукового исследования мы можем оценить количество, размеры и структуру лимфатических узлов, выявить воспалительные и опухолевые изменения в них. Например, УЗИ лимфоузлов назначают при:
- воспалительных процессах ЛОР-органов (ангины, ларингиты, отиты);
- ВИЧ, герпетической и цитомегаловирусной инфекциях;
- аутоиммунных патологиях (склеродермии, системной красной волчанке и некоторых других).
Изменения в лимфатических узлах могут быть обнаружены с помощью УЗИ и при злокачественных новообразованиях, в частности, при лейкозе, лимфоме, раке молочной железы, желудка и других.
УЗИ используют и при проведении такой манипуляции, как биопсия лимфатического узла. Если, к примеру, УЗИ показало увеличенный лимфоузел, лечащий врач может назначить его биопсию под ультразвуковым мониторингом.
Читайте материалы по теме:
Берегите горло! Как избежать «летней» ангины?
Как избавиться от лающего кашля? Говорим о ларингите
Что такое средний отит и как его избежать?
— Марина Викторовна, расскажите, как проходит процедура УЗИ лимфоузлов
— Пациент освобождает необходимый участок тела от одежды, принимает нужное положение (оно зависит от того, в какой зоне мы проводим исследование). Врач наносит на кожу специальный гель, улучшающий контакт датчика с кожей, проводит осмотр лимфатических узлов и фиксирует получаемые данные. После завершения обследования врач выдаёт пациенту заключение.
Длится эта процедура в среднем 15-20 минут.
— Необходима ли подготовка к УЗИ лимфатических узлов?
— Нет, специальной подготовки к исследованию не предусмотрено.
— Существуют ли ограничения для УЗИ лимфоузлов?
— Нет, для проведения этого исследования нет ни возрастных, ни каких-либо иных ограничений. Это уникальный метод, который позволяет выявлять многие патологии на ранней стадии и играет важную роль в профилактике ряда серьёзных заболеваний.
Беседовала Севиля Ибраимова
Записаться на УЗИ лимфоузлов можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Иммунитет не на стороне Розы Люксембург и Клары Цеткин. Почему природа не признаёт равенство?
Иммунитет под контролем! Создаём крепкий тыл ребёнку
Для справки:
Малеева Марина Викторовна
Выпускница лечебного факультета Ростовского государственного медицинского университета. Окончила интернатуру по направлению «Терапия». В последующем прошла обучение по ультразвуковой диагностике (УЗД).
Врач высшей квалификационной категории, на протяжении 30 лет работает врачом ультразвуковой диагностики
В настоящее время – врач УЗД в «Клиника Эксперт» Ростов. Принимает по адресу: Красноармейская улица, 262
Источник