После удаления лимфоузлов не выходит лимфа
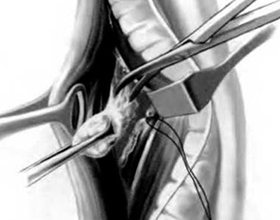
У знаÑиÑелÑной ÑаÑÑи болÑнÑÑ Ñаком возникаÑÑ Ð¾ÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¿Ð¾Ñле Ñого, как им ÑдалÑÑ Ð»Ð¸Ð¼ÑоÑзлÑ. Ðаиболее ÑаÑпÑоÑÑÑаненнÑе из Ð½Ð¸Ñ – ÑÑо оÑек конеÑноÑÑи (лимÑедема ), диÑкомÑоÑÑ Ð² облаÑÑи поÑлеопеÑаÑионного ÑÑбÑа, коÑмеÑиÑеÑкие деÑекÑÑ, оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ñо ÑÑоÑÐ¾Ð½Ñ Ð¿Ð¾ÑлеопеÑаÑионной ÑанÑ.
Ðаиболее ÑаÑÑÑе Ñанние оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¿Ð¾Ñле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов Ñо ÑÑоÑÐ¾Ð½Ñ Ð¿Ð¾ÑлеопеÑаÑионной ÑÐ°Ð½Ñ ÑÑо некÑоз (оÑмиÑание) кÑаев ÑанÑ.
ÐÑоÑое по ÑаÑÑоÑе оÑложнение – ÑÑо нагноение поÑлеопеÑаÑионной ÑанÑ. Чем ÑаÑе Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ Ð½ÐµÐºÑоз кÑаев ÑанÑ, Ñем ÑаÑе наблÑдаеÑÑÑ Ð½Ð°Ð³Ð½Ð¾ÐµÐ½Ð¸Ðµ ÑанÑ, поÑколÑÐºÑ Ð¾ÑмеÑÑие Ñкани еÑÑÑ Ð²Ñ Ð¾Ð´Ð½Ñми воÑоÑами Ð´Ð»Ñ Ð¸Ð½ÑекÑии. ÐбÑиÑÐ½Ð°Ñ Ñана, обилÑÐ½Ð°Ñ Ð»Ð¸Ð¼ÑоÑÐµÑ (иÑÑеÑение лимÑÑ) ÑпоÑобÑÑвÑÑÑ Ð½Ð°Ð³Ð½Ð¾ÐµÐ½Ð¸Ñ ÑанÑ.
ÐÑли кожнÑе лоÑкÑÑÑ Ð¾ÑмиÑаÑÑ, Ñо ÑимпÑÐ¾Ð¼Ñ ÑÑого оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¿Ð¾Ñле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов поÑвлÑÑÑÑÑ Ñже в ÑеÑение пеÑвÑÑ ÑÑÑок поÑле опеÑаÑии. Ðожа пÑиобÑеÑÐ°ÐµÑ ÑинÑÑно-багÑовÑй ÑвеÑ, на ней поÑвлÑÑÑÑÑ Ð½Ð°Ð¿Ð¾Ð»Ð½ÐµÐ½Ð½Ñе жидкоÑÑÑÑ Ð¿ÑзÑÑи, в ÑеÑение 2-3 дней облаÑÑÑ Ð½ÐµÐºÑоза Ð¼Ð¾Ð¶ÐµÑ ÑаÑÑиÑÑÑÑÑÑ. Рана нагнаиваеÑÑÑ, поÑвлÑеÑÑÑ Ð½ÐµÐ¿ÑиÑÑнÑй Ð·Ð°Ð¿Ð°Ñ , повÑÑаеÑÑÑ ÑемпеÑаÑÑÑа Ñела, возникаÑÑ ÑимпÑÐ¾Ð¼Ñ Ð¸Ð½ÑокÑикаÑии.
ÐÑи поÑвлении ÑимпÑомов Ð½Ð°Ð³Ð½Ð¾ÐµÐ½Ð¸Ñ ÑÐ°Ð½Ñ Ð²ÑÐ°Ñ Ð´Ð¾Ð»Ð¶ÐµÐ½ ÑаÑÑиÑно ÑнÑÑÑ ÑвÑ, ÑÑÐ¾Ð±Ñ Ð´Ð°ÑÑ Ð°Ð´ÐµÐºÐ²Ð°ÑнÑй оÑÑок ÑÐ°Ð½ÐµÐ²Ð¾Ð¼Ñ Ð¾ÑделÑемомÑ, ÑÐ°Ð½Ñ Ð½Ñжно обÑабаÑÑваÑÑ Ð°Ð½ÑиÑепÑиками неÑколÑко Ñаз в денÑ. ÐдновÑеменно Ñ ÑÑим должна бÑÑÑ Ð½Ð°Ð·Ð½Ð°Ñена анÑибакÑеÑиалÑÐ½Ð°Ñ ÑеÑапиÑ. ÐÑи неÑвоевÑеменном наÑале ÑÑÐ¸Ñ Ð¼ÐµÑопÑиÑÑий возможно ÑаÑпÑоÑÑÑанение гнойного пÑоÑеÑÑа под кожей Ñ Ð¾Ð±Ñазованием ÑлегмонÑ.
ÐÐ»Ñ Ð¿ÑоÑилакÑики Ð½Ð°Ð³Ð½Ð¾ÐµÐ½Ð¸Ñ ÑÐ°Ð½Ñ Ð¿ÑоводиÑÑÑ ÐµÐµ дÑениÑование и назнаÑение анÑибиоÑиков ÑиÑокого ÑпекÑÑа дейÑÑÐ²Ð¸Ñ ÐºÐ°Ðº во вÑÐµÐ¼Ñ Ñамой опеÑаÑии, Ñак и поÑле нее.
ÐÑе одним оÑложнением поÑле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð¾Ð±Ñазование лимÑаÑиÑеÑкого заÑека – ÑÐºÐ¾Ð¿Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑÑ Ð² облаÑÑи поÑлеопеÑаÑионной ÑанÑ. ÐимÑаÑиÑеÑкий заÑек Ð¼Ð¾Ð¶ÐµÑ Ð¾Ð±ÑазоваÑÑÑÑ Ð² лÑбое вÑÐµÐ¼Ñ Ð² ÑеÑение пеÑвого меÑÑÑа поÑле опеÑаÑии. Ð Ñаком ÑлÑÑае поÑвлÑÑÑÑÑ ÑÑпÑе боли в облаÑÑи ÑанÑ, ÑÑвÑÑво ÑаÑпиÑÐ°Ð½Ð¸Ñ Ð² облаÑÑи ÑÐºÐ¾Ð¿Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑÑ, повÑÑение ÑемпеÑаÑÑÑÑ Ð´Ð¾ незнаÑиÑелÑнÑÑ ÑиÑÑ, а в ÑÑжелÑÑ ÑлÑÑаÑÑ Ð½Ð°Ð±Ð»ÑдаÑÑÑÑ Ñезкие ÑкаÑки ÑемпеÑаÑÑÑÑ Ð´Ð¾ вÑÑÐ¾ÐºÐ¸Ñ ÑиÑÑ. Ð ÑлÑÑае обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ Ð»Ð¸Ð¼ÑаÑиÑеÑкого заÑека нÑжно обÑаÑиÑÑÑÑ Ð² вÑаÑÑ Ð´Ð»Ñ ÐµÐ³Ð¾ ÑаÑкÑÑÑÐ¸Ñ – в облаÑÑи ÑанÑ, коÑоÑÐ°Ñ Ð±Ð»Ð¸Ð¶Ðµ вÑего к заÑÐµÐºÑ ÑнимаÑÑ Ð½ÐµÑколÑко Ñвов, возможно вÑÐ¿Ð¾Ð»Ð½ÐµÐ½Ð¸Ñ Ð½ÐµÑколÑÐºÐ¸Ñ Ð´Ð¾Ð¿Ð¾Ð»Ð½Ð¸ÑелÑнÑÑ ÑазÑезов Ð´Ð»Ñ Ð»ÑÑÑего дÑениÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ð·Ð°Ñека.
ÐÐ»Ñ Ð¿ÑоÑилакÑики обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ Ð»Ð¸Ð¼ÑаÑиÑеÑÐºÐ¸Ñ Ð·Ð°Ñеков полÑзÑÑÑÑÑ Ð°ÐºÑивнÑм оÑÑаÑÑванием ÑодеÑжимого из ÑÐ°Ð½Ñ Ð½Ð° пÑоÑÑжении двÑÑ Ð½ÐµÐ´ÐµÐ»Ñ.
Рпоздним оÑложнениÑм поÑле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов оÑноÑÑÑÑÑ Ð»Ð¸Ð¼Ñедема, лимÑÐ°Ð½Ð³Ð¾Ð¸Ñ (воÑпаление лимÑаÑиÑеÑÐºÐ¸Ñ ÑоÑÑдов), ÑожиÑÑое воÑпаление.
ÐÑи некоÑоÑÑÑ Ð²Ð¸Ð´Ð°Ñ Ð¾Ð¿ÑÑ Ð¾Ð»ÐµÐ¹ (Ñак молоÑной железÑ, Ñак половÑÑ Ð¾Ñганов) лимÑедема поÑле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов наблÑдаеÑÑÑ Ð¿ÑакÑиÑеÑки вÑегда в болÑÑей или менÑÑей меÑе. ÐимÑедема Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ Ð¸Ð·-за наÑÑÑÐµÐ½Ð¸Ñ Ð±Ð°Ð»Ð°Ð½Ñа Ð¼ÐµÐ¶Ð´Ñ ÑилÑÑÑаÑией жидкоÑÑи ÑеÑез ÑÑÐµÐ½ÐºÑ ÐºÐ°Ð¿Ð¸Ð»Ð»ÑÑов в Ñкани и ее Ñдалением из Ñканей ÑеÑез лимÑаÑиÑеÑкие ÑоÑÑдÑ. ÐоÑле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов оÑÑок лимÑÑ Ð·Ð°Ð±Ð»Ð¾ÐºÐ¸Ñован. СÑÐµÐ¿ÐµÐ½Ñ Ð±Ð»Ð¾ÐºÐ° завиÑÐ¸Ñ Ð¾Ñ ÐºÐ¾Ð»Ð¸ÑеÑÑва ÑдаленнÑÑ Ð»Ð¸Ð¼ÑоÑзлов и ваÑианÑа опеÑаÑии.
—————————–
ÐнкологиÑеÑкий ÑенÑÑ “Ðавидов”
ÐаÑеÑÑÐ²ÐµÐ½Ð½Ð°Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑика и ÑÑÑекÑивное леÑение онкологиÑеÑÐºÐ¸Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ð¹ ведÑÑими вÑаÑами-онкологами ÐзÑаилÑ. ÐндивидÑалÑÐ½Ð°Ñ ÐºÐ¾Ð¼Ð¿Ð»ÐµÐºÑÐ½Ð°Ñ Ð¿Ð¾Ð¼Ð¾ÑÑ Ð¿Ñи лÑбÑÑ Ð²Ð¸Ð´Ð°Ñ Ñака. ÐодÑобнее >>
ÐиагноÑÑика и леÑение Ñака в ÐÐ¾Ð¼Ð¿Ð»ÐµÐºÑ ÐÑÑÑÑа (ÐзÑаилÑ)
ÐнкологиÑеÑкий ÑенÑÑ Ð² ÐÐ¾Ð¼Ð¿Ð»ÐµÐºÑ ÐÑÑÑÑа пÑиглаÑÐ°ÐµÑ Ð²Ð¾ÑполÑзоваÑÑÑÑ ÑÑлÑгами лÑÑÑÐ¸Ñ Ð¾Ð½ÐºÐ¾Ð»Ð¾Ð³Ð¾Ð² ÐзÑаилÑ. ТоÑÐ½Ð°Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑика лÑбÑÑ Ð¾Ð½ÐºÐ¾Ð»Ð¾Ð³Ð¸ÑеÑÐºÐ¸Ñ Ð¿Ñоблем, пеÑедовÑе меÑÐ¾Ð´Ñ Ð»ÐµÑениÑ! ÐодÑобноÑÑи Ð²Ñ Ð½Ð°Ð¹Ð´ÐµÑе здеÑÑ >>
Источник

Самой важной и частой зоной распространения метастазов и патогенных микробов может являться абсолютно любой отдел лимфатической системы.
Лимфатическая система играет особую роль в человеческом организме. Помимо того, что участвует в обмене веществ, она ещё и защищает человека от вредного воздействия патогенных микроорганизмов (бактерий, вирусов, грибков), злокачественных новообразований. Данная система состоит из лимфатических сосудов, лимфатических узлов, стволов и протоков, лимфатической жидкости. Лимфатические узлы локализуются в любой части тела.
Удаление лимфатического узла или лимфаденэктомия представляет собой хирургический процесс, при котором происходит извлечение лимфоузла из организма с последующим его гистологическим исследованием.
Виды лимфаденэктомии:
- Частичная, когда удаляется только определённая часть лимфатических узлов.
- Радикальная, когда удаляются все лимфатические узлы на поражённом участке.
Основные причины, при которых проводится удаление лимфатических узлов:
- Неспецифический лимфаденит или хронический воспалительный процесс, вызванный болезнетворными микроорганизмами (стрептококками, стафилококками).
- Злокачественное новообразование любого органа.
Данный вид оперативного вмешательства занимает приблизительно 2 часа и зависит от распространённости патологического процесса. Хирургическое лечение выполняется либо под местной анестезией, либо под общим наркозом (лапароскопия, лапаротомия).
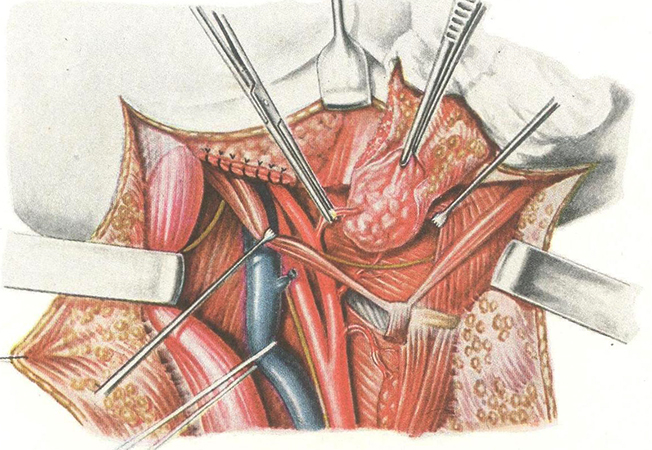
Достаточно часто после удаления лимфоузлов развивается то или иное осложнение.
Возможные последствия
- Снижение или потеря чувствительности при повреждении нервных стволов, парестезии, онемение конечности или части тела.
- Лимфатический отёк или лимфедема. В месте удаления лимфоузла, лимфатической системе сложно справиться с фильтрацией жидкости, в результате она накапливается с постепенным развитием отёка. Происходит блокировка оттока лимфы. Симптомы: стянутость кожных покровов, чувство тяжести, ломота, снижение гибкости конечности, дискомфортные ощущения в области послеоперационного шва.
- Присоединение инфекции: нагноение послеоперационного шва, сепсис, септический шок. Основные проявления: повышение температуры тела, озноб, покраснение и боль в области раны, её нарывание.
- Обширное кровотечение, в некоторых случаях с развитием анемии.
- Тромбоэмболические осложнения: тромбоз вен, тромбоэмболия лёгочной артерии.
- Болевой синдром. Часто имеет временный характер.
- Синяки, уплотнения, кровоизлияния.
- Расхождение швов.
- Частые инфицирования и воспалительные патологические состояния. Это связано с тем, что лимфатическая система является частью иммунной системы.
- Некроз краёв послеоперационной раны. Кожа становится синюшного или багрового цвета, на ней появляются пузыри, заполненные жидкостью с неприятным запахом.
- Возникновение флегмоны. Распространённый (разлитой), гнойный процесс, локализованный в коже и подкожной клетчатке. Является следствием несвоевременного лечения некротических очагов. Практически всегда данное осложнение вызывается стафилококками или стрептококками.
- Если рана обширная, возможно развитие лимфореи, то есть истечение лимфы из повреждённого сосуда.
- Лимфатический затёк или накопление лимфатической жидкости в области послеоперационной раны. Образуется в первые 30 дней после хирургического лечения. Симптомы: боли ноющего или тупого характера, ощущение распирания в области повреждения, подъём температуры тела.
- Лимфоцеле или скопление остаточной лимфы в виде капсульных образований. Данное осложнение не лечат, за ним просто наблюдают и регулярно проводят ультразвуковую диагностику.
- Образование забрюшинных лимфатических кист с постепенным преобразованием их в абсцесс. Часто появляются после оперативных вмешательств по поводу рака шейки матки и её тела.
- Воспаление лимфатических сосудов или лимфангоит является довольно поздним осложнением.
- Рожистое воспаление. Является острым инфекционным заболеванием. Характеризуется местным воспалительным процессом кожных покровов и слизистых оболочек. Возможно повышение температуры. Данный процесс возникает в результате травматического повреждения отёчной части тела.
- Косметический дефект на месте хирургического доступа. Как правило, в последствии остаётся шрам.
- Со стороны психики возможно появление тревоги, страха и депрессии.
Рекомендации
- После проведения оперативного лечения необходимо выполнять специальные упражнения с целью предупреждения отёчного синдрома.
- Рекомендуется записаться и отходить курс лимфодренажного массажа, лечебной физкультуры. Обязательно нужно регулярно ухаживать за кожей. По необходимости одевать компрессионный трикотаж.
- Питаться правильно, стараться сохранить свой идеальный вес. При ожирении, как можно быстрее постараться его сбросить. Ведь повышенный вес является огромным риском для возникновения осложнений после удаления лимфатических узлов.
- Ежесекундно, необходимо контролировать своё состояние, защищать себя от инфекционных воздействий и повреждений. Также рекомендуется носить удобное бельё и одежду.
- При возникновении любых симптомов следует обратиться к врачу.

Выводы
В практике врача любой специальности встречаются патологические состояния, при которых, необходимо удаление и исследование лимфатических узлов. Как следует из достоверных научных источников последних лет, лимфаденэктомия является обязательным элементом практически любой операции, связанной с онкологией или хроническим воспалением. Подобные оперативные вмешательства способствуют выздоровлению большинства больных, улучшению их самочувствия. Это всё позволяет рекомендовать их к внедрению в клиническую практику.
Источник
Распространенным осложнением после удаления молочной железы (мастэктомии) является развитие лимфатического отека (лимфедемы) верхних конечностей. Возникновение этого заболевания непросто прогнозировать, поскольку многое зависит объема операции, общего состояния пациентки и методов лечения, которые используются после мастэктомии.
Причины возникновения лимфедемы рук
В ходе мастэктомии может удаляться не только молочная железа, а так же лимфатические узлы, и сосуды. Но лимфе (тканевой жидкости, которая необходима для очистки нашего организма от продуктов распада) — все равно нужно продолжать движение, поэтому она ищет себе путь по другим лимфатическим сосудам, не поврежденным во время оперативного вмешательства. В результате этого на стороне проведения операции ток лимфы резко замедляется и начинает развиваться отек на руке. Степень развития постмастэктомического отека зависит от количества удаленных лимфатических узлов, а также от того, насколько значимы лимфатические сосуды были в изначальном оттоке лимфы.
Важно! Берегите руку и избегайте ушибов, царапин, травм и тяжелых нагрузок
Тяжелые нагрузки очень часто становятся провоцирующим фактором возникновения отека руки после мастэктомии, так как способствуют расширению и перегрузке и венозных, и лимфатических сосудов. Причем важно избегать как подъема тяжестей, так и повторяющихся однообразных движений рукой. Самым грозным осложнением лимфедемы является рожистое воспаление. Это инфекция кожи и подкожной клетчатки, вызывающая лихорадку, покраснение руки, плохое самочувствие, провоцирующая резкое и стойкое нарастание отека руки. Один раз появившись, эта тяжелая инфекция может повторяться снова и снова. Стрептококки, которые вызывают рожистое воспаление, распространены повсеместно, в том числе в воздухе, и все люди сталкиваются с ними регулярно. Но риск развития инфекции резко возрастает при различных повреждениях кожи (ушибах, травмах) и при наличии лимфатического отека. Получается, что отек провоцирует рожистое воспаление, а инфекция в свою очередь увеличивает отек. Прервать этот «замкнутый круг» даже при комплексном лечении бывает непросто даже опытным специалистам.
По каким признакам можно понять, что развивается лимфедема?
Основным проявлением лимфостаза (застоя лимфы) является отек, который может появиться практически сразу после хирургического лечения или через месяцы и годы после него. На начальном этапе заболевания он всегда безболезненный и в первую очередь охватывает предплечье и кисть. По внешним признакам рука становиться припухлой, могут оставаться следы на коже от колец, браслета наручных часов.
Если лимфатический отек сопровождается болевыми ощущениями, это должно насторожить. В первую очередь именно боли являются поводом для проведения дополнительных исследований и консультации врача-онколога (для исключения рецидива основного заболевания). По поводу лечения лимфедемы нужно обращаться к лимфологу и с этим вопросом не стоит затягивать. На раннем этапе развития отека еще не произошли необратимые изменения в коже и подкожной клетчатке. Отеки мягкие, справиться с ними гораздо легче, чем потом, когда отек становится более плотным и уходит очень неохотно.
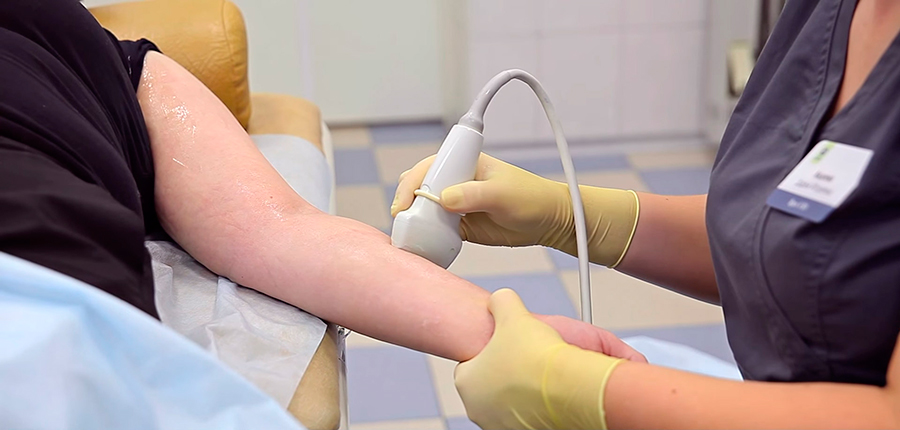
Диагностика и лечение лимфатических отеков
Лечение лимфедемы после мастэктомии должно быть комплексным и состоять из нескольких этапов. Первый — консультация и диагностика у лимфолога. На приеме врач определяет плотность отека и проводит замеры руки, которые потребуются для контроля над процессом уменьшения отечности в дальнейшем. При необходимости выполняется ультразвуковое ангиосканирование верхних конечностей.
Второй этап — улучшение оттока жидкости от руки. Для этого во всем мире применяется комплексная немедикаментозная терапия, основой которой является мануальный лимфодренаж и бандажирование конечности. Однако, специфику проведения процедур, длительность, количество сеансов, дополнительные методики лечения врач-лимфолог подбирает с учетом индивидуальных особенностей каждого конкретного пациента.
После того как процесс уменьшения отека завершился, наступает заключительный этап — подбор компрессионного трикотажа по специальным меркам. Эластичная компрессия является важным компонентом эффективного лечения. В лечении лимфедемы применяется совершенно отдельный вид компрессионного трикотажа плоской вязки. Он имеет низкую степень растяжимости, держит форму и выполняет функцию бандажа.
Если лимфатический отек не лечить, то кроме жидкости в тканях будут постепенно накапливаться белковые молекулы, которые невозможно «вычистить» самостоятельно. Здесь обязательно требуется профессиональная медицинская помощь. С накоплением белковых молекул начинает развиваться фиброз — необратимые изменения тканей.
Профилактика
Отек в ряде случаев удается убрать полностью, иногда только уменьшить. От этого зависят дальнейшие профилактические и поддерживающие рекомендации по режиму ношения компрессионного трикотажа, выполнению лечебной гимнастики, питанию и т.д.
На сегодняшний день пожизненного излечения от лимфедемы не существует, ведь первопричина ее в удалении лимфатических узлов и повреждении путей оттока лимфы. Восстановить их пока медицина не в силах. Поэтому профилактические осмотры врача лимфолога и соблюдение несложных рекомендаций позволит сохранить нормальный вид руки, хорошее самочувствие, и избежать развития осложнений.
Редакция благодарит специалистов клиники «Центр Флебологии» за помощь в подготовке материала.
Опубликовано на правах рекламы.
Источник
Лимфостаз в настоящее время рассматривается как самостоятельное заболевание, обладающее своим кодом в классификации МКБ и характеризующееся патологическим накоплением лимфы в межклеточном пространстве, которое происходит из-за нарушения естественного оттока лимфы и сопровождается увеличением объёма поражённого органа.
Причин развития лимфостаза на данный момент известно достаточно много, и одна из них — хирургическое вмешательство по поводу онкологического заболевания, включающее удаление регионарных по отношению к опухоли лимфоузлов. В данной статье будет рассмотрен частный случай лимфостаза — лимфостаз верхней конечности после мастэктомии.
Причины развития лимфостаза верхней конечности
Первопричина развития отёка верхней конечности после выполненной мастэктомии, а также радикальной резекции молочной железы, — удаление подмышечных лимфатических узлов, являющихся регионарными для молочной железы. Таким образом нарушается естественный отток лимфы, а восстановление его может быть нарушено в связи с формированием рубцовой соединительной ткани и последующим сдавлением ею как лимфатических, так и кровеносных сосудов в прооперированной области.
Другие компоненты комплексного лечения рака молочной железы (лучевая терапия, химиотерапия), проводимые после операции, также могут спровоцировать развитие лимфостаза или усилить уже существующий отёк. Другими факторами, способными спровоцировать развитие лимфостаза, могут быть инфекционные процессы, повышенная физическая нагрузка на верхнюю конечность с прооперированной стороны, ожирение.
Симптомы лимфостаза
Лимфостаз может развиться как в ранние сроки после проведенного хирургического лечения, так и в поздние. Основной симптом, на который обращают внимание пациентки, — увеличение в объёме верхней конечности с прооперированной стороны по сравнению с противоположной. Другим важным симптомом является ограничение амплитуды как активных, так и пассивных движений руки в плечевом суставе. Кроме того, могут возникнуть такие симптомы заболевания, как снижение мышечной силы, нарушения чувствительности, появление болей, чувства стянутости, тяжести. В случае прогрессирования лимфостаза возможны нарушения трофики кожи, появление трофических изменений на коже (вплоть до изъявления), лимфоррея (выход лимфы наружу через кожу), гиперкератоз, присоединение вторичных инфекций (например, стрептококка, в результате чего развивается рожистое воспаление).
Диагностика
Как и при любом патологическом состоянии, диагностика лимфостаза начинается со сбора анамнеза, при котором особое внимание уделяется объёму проведенного хирургического вмешательства, срокам его выполнения, а также срокам и объёму лучевой терапии, если она была проведена. Проводится физикальный осмотр, включающий:
- измерение окружности отечной конечности в месте максимального отека;
- измерение окружности обеих конечностей в трех местах (на расстоянии 10 см над латеральным надмыщелком плечевой кости, 10 см под латеральным надмыщелком плечевой кости, в центральной части пясти) со сравнительной целью;
- измерение амплитуды движений в плечевом суставе;
- оценка мышечной силы с помощью динамометра.
Из методов инструментальной диагностики применяются следующие:
- ультразвуковая диагностика кровеносных сосудов верхней конечности;
- лимфосцинтиграфия с технецием, применяемая для непосредственной оценки состояния лимфатических сосудов;
- более информативным методом по сравнению с предыдущим является флуоресцентная лимфография с использованием индоцианина зелёного в качестве контрастного вещества.
Кроме того, исследуются возможности магнитно-резонансной томографии в диагностике лимфостаза и поражении окружающих мягкотканных структур.
Стадии лимфостаза
Выделяют четыре стадии процесса в зависимости от того, насколько выражены лимфостаз и изменения кожи и мягких тканей верхней конечности:
- Нулевая (субклиническая). Отек выражен незначительно, может самопроизвольно появляться и исчезать. Разницы в окружности верхних конечностей практически нет.
- Первая. Лимфостаз захватывает кисть и предплечье, разница в окружности верхних конечностей составляет менее 4 см. Сглаживается рисунок кожи.
- Вторая. Лимфостаз поражает всю верхнюю конечность, разница в окружности здоровой и больной руки составляет от 4 до 6 см. На этой стадии наблюдаются изменения трофические кожного покрова в виде сухости и изменения цвета кожи, уменьшения волосяного покрова, также возможно присоединение вторичной инфекции (например, грибковое поражение ногтей).
- Третья. Разница между здоровой и пораженной конечностью составляет более 6 см. Кожа значительно изменена, возможно появление трофических язв и лимфорреи, жировая ткань уплотнена.
Профилактика лимфостаза
В настоящее время, несмотря на совершенствование хирургических техник и введение в клиническую практику методики биопсии сторожевого лимфатического узла, позволяющего выполнять удаление подмышечных лимфатических узлов только при достоверном наличии их метастатического поражения, лимфостаз верхней конечности после мастэктомии встречается по-прежнему довольно часто (от 38% до 89%, по данным литературы).
Дальнейшее широкое внедрение современных методик хирургического лечения рака молочной железы и их совершенствование способно выступить в качестве профилактики лимфостаза верхней конечности. Так, перспективной выглядит методика BRANT (Breast Reconstruction And Node Transplantation) — операция, при которой одновременно выполняют реконструкцию молочной железы и пересадку лимфатических узлов в подмышечную область.
Активную профилактику лимфостаза необходимо начать в кратчайшие сроки после выполнения радикальной мастэктомии. Так, верхнюю конечность следует укладывать в положении сгибания в локтевом суставе под углом 80–90 градусов с ротацией кнаружи. Также следует как можно раньше, когда того позволит состояние пациентки, начинать лечебную гимнастику, направленную на восстановление лимфооттока; при неосложненном течении послеоперационного периода осторожные движения можно начинать спустя 3–4 дня после операции.
Так как лимфостаз может развиться и спустя годы после проведенного лечения, необходимо постоянное бережное отношение к верхней конечности, включаая следующее:
- Исключение физических нагрузок на руку с прооперированной стороны, например, не переносить в ней тяжести;
- Соблюдение гигиенических мероприятий, направленных на исключение заноса инфекции — выполнение хозяйственных работ в перчатках;
- Коррекция диеты, сохранение оптимальной массы тела;
- Ведение активного образа жизни, занятия спортом — плавание, выполнение лечебных упражнений;
- Избегать перегрева;
- Уход за кожей верхней конечности — увлажнение кожи косметическими средствами;
- Избегать медицинских манипуляций на конечности с прооперированной стороны — забор крови из пальца и вены, внутривенные введения лекарственных препаратов, измерение артериального давления;
- Регулярное выполнение рекомендованного комплекса упражнений для верхней конечности;
- Раннее обращение к врачу-реабилитологу с целью решения вопроса о ношении компрессионного трикотажа, а также при появлении симптомов лимфостаза и жалоб, указывающих на его развитие.
Отдельно хотелось бы отметить, что появление лимфостаза в отдалённые сроки после завершения лечения может быть вызвано в том числе и возникновением и дальнейшим ростом рецидивной опухоли в прооперированной области, поэтому рекомендуется обследование для исключения этой причины застоя лимфы.
Лечение лимфостаза
Лимфостаз нулевой и первой стадии может быть успешно излечен с помощью консервативных методов лечения.
Целями консервативного лечения являются улучшение работы поверхностных лимфатических сосудов, уменьшение объема конечности и улучшение её функционального статуса, предупреждение дальнейшего прогрессирования патологии и развития осложнений. В первую очередь это ношение компрессионного трикотажа, который может иметь вид рукава, закрывающего верхнюю конечность от подмышечной впадины до запястья, или же перчатки, надеваемой на кисть. Трикотаж имеет разные степени компрессии, поэтому требуемый в конкретной клинической ситуации тип рукава подбирается индивидуально врачом-реабилитологом. Ношение компрессионного рукава может быть рекомендовано и профилактически, и очень желательно при перелетах. Следует отметить, что рукав рекомендуется надевать рано утром, подняв верхнюю конечность вверх под углом 90 градусов к телу.
Кроме ношения компрессионного рукава, в лечении лимфостаза используют следующие методики:
- Лимфодренажный массаж. Он направлен на поддержку дренажной функции лимфатических сосудов, то есть улучшение оттока лимфы и отвод её скопления из мягких тканей.
- Аппаратный массаж с пневматической компрессией, представляющий собой попеременное умеренное сдавление разных участков поражённой верхней конечности.
- Магнитотерапия. Данный метод способствует улучшению кровообращения и тока лимфы.
- Электростимуляция лимфатических сосудов с целью повышения тонуса их стенок.
Стоит отметить, что вышеперечисленные методы применяются в рамках комплексной терапии.
Наконец, в дополнение к физиотерапевтическим процедурам назначают медикаментозную терапию, включающую препараты, направленные на укрепление сосудистой стенки, повышение её тонуса, улучшение микроциркуляции, противовоспалительные препараты и витамины.
Более выраженные стадии лимфостаза требуют уже хирургического лечения. В ситуациях, когда основной причиной лимфостаза верхней конечности является скопление лимфы в окружающих тканях, возможно формирование лимфовенозного анастомоза — операции по сшиванию отдельных лимфатических и небольших венозных сосудов, расположенных подкожно, позволяющей осуществлять отток лимфы посредством последних. Это микрохирургическая операция, которую проводят под контролем микроскопа и флуоресцентной лимфографии (до операции — для выявления собственно лимфатических сосудов, после операции — для контроля сформированного анастомоза и его функционирования). В раннем послеоперационном периоде назначают массаж и лечебную физкультуру, в позднем, спустя три недели после выполнения операции, — ношение компрессионного трикотажа.
При второй и третьей стадии лимфостаза в силу изменений кожи и подкожно-жировой клетчатки создание лимфовенозного анастомоза значительно затруднено, поэтому таким пациенткам может быть показана пересадка лимфатических узлов. Чаще всего применяются паховые, подбородочные и шейные лимфоузлы. Выбор донорских лимфоузлов также требует проведения ультразвукового исследования и флуоресцентной лимфографии, что является в том числе и профилактикой развития лимфостаза в донорской области. Группа из двух или трёх лимфоузлов переносится в подмышечную область вместе с питающими их сосудами. Эффект от операции наступает спустя довольно длительное время (вплоть до полугода) в связи с долгим формированием новых путей лимфооттока.
Лимфостаз верхней конечности после мастэктомии в настоящее время рассматривается не только как отдельное патологическое состояние, вызванное проведением радикальной операции, но и как часть постмастэктомического синдрома, который проявляется, помимо отёка верхней конечности, длительным болевым синдромом, чувством онемения, нарушением чувствительности кожи и ограничением объема движений в плечевом суставе, а также психологическими нарушениями, вплоть до тяжелой депрессии.
Развитие постмастэктомического синдрома безусловно снижает качество жизни пациентки и причиняет ей страдания, и, таким образом, невозможно говорить, что пациентка полностью исцелена. Врачи Европейской клиники готовы прийти вам на помощь и предпринять все усилия по лечению лимфостаза верхней конечности.
Список литературы
- О. В. Андрианов и соавт. К вопросу о реабилитации больных раком молочной железы. Вестник РОНЦ им. Н. Н. Блохина РАМН, 2003, стр. 8–9.
- К. А. Блинова, Н. П. Лапочкина. Восстановительное лечение больных, перенесших радикальное лечение по поводу рака молочной железы. Research’n Practical Medicine Journal, 2016, с. 39–40.
- Mihara M. et al. Indocyanine Green (ICG) Lymphography Is Superior to Lymphoscintigraphy for Diagnostic Imaging of Early Lymphedema of the Upper Limbs. PLoS One. 2012; 7(6): e38182.
- М. Л. Ярыгин и соавт. Постмастэктомический синдром после радикальных операций при сохранении ветвей n. Intercostobrachialis. Хирургия, 2003, № 8, с. 25–27.
- В. Ф. Байтингер и соавт. Профилактика лимфатических отёков верхних конечностей после радикальной мастэктомии по Маддену. Вопросы реконструктивной и пластической хирургии, 2017, № 2(61), с. 15–23.
Источник