После операции собирается лимфа что делать

8113 просмотров
2 сентября 2019
Здравствуйте уважаемые врачи! Благодарю вас за труд и терпение.
У меня такой вопрос: сняли дренаж после операции РМЖ. Накопление на 7 день после операции составляло 28 мл. После снятия на 2 день в полости под швом стала скапливать жидкость. В больнице 30.08 рекомендовали наблюдать, подскажите, пожалуйста, насколько это опасно. И когда стоит торопиться, где эта грань для спешки. Лежа жидкость уходит, потом возвращается. Через 4 дня назначено наблюдение после операции. Насколько это терпит до этой даты?
Готова оплатить квалифицированный ответ.
Хронические болезни: после операции THРМЖ
На сервисе СпросиВрача доступна консультация онколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Маммолог, Пластический хирург, Онколог
Лимфорея может продолжаться до месяца. Лимфа должна обязательно эвакуироваться. Если стекает сама, по выпускнику, то менять выпускник периодически. Если собирается под кожей, то пунктировать иглой по мере её накопления.Оставлять её под кожей нельзя.
Оксана, 2 сентября 2019
Клиент
Александр, благодарю за ответ. Благодарю.Только я не совсем понимаю сколько она может копиться? Жидкость каждый день нужно откачивать?
В больнице 30.08 рекомендовали наблюдать, подскажите, пожалуйста, насколько это опасно. И когда стоит торопиться, где эта грань для спешки. Лежа жидкость уходит, потом возвращается. Через 4 дня назначено наблюдение после операции. Насколько это терпит до 5.09, когда назначен осмотр после операции? Или нужно срочно бежать на удаление жидкости?
Акушер, Гинеколог
Здравствуйте, ткань молочных желез всегда очень сочная, длительно “течёт”. До месяца это допустимо стопроцентно, в жару ещё и больше. Нет температуры? Неприятного запаха выделений?
Оксана, 2 сентября 2019
Клиент
Александра, жидкость под кожей там где удалили грудь, запаха нет. Температуры нет. Дренаж сняли 28.08.
Маммолог, Пластический хирург, Онколог
Что значит: “Лёжа уходит?” Куда уходит, вытекает наружу?
Оксана, 2 сентября 2019
Клиент
Александр, нет, жидкость под кожей, “уходит… как будто перетерает в другое место” когда лежу, потом при вставании, возвращается обратно в полость, туда где удалили грудь. Дренаж сняли 28.08.
Акушер, Гинеколог
Жидкость выходит куда? Через шов?
Оксана, 2 сентября 2019
Клиент
Александра, она там копится. Никуда не выходит. Поэтому я и обеспокоена.
Маммолог, Терапевт, Онколог
Здравствуйте.
Вам провели мастэктомию или радикальную резекцию?
Лимфу нужно удалять ежедневно до полного исчезновения.
Чем меньше будет скапливаться лимфа в межтканевом пространстве,
тем быстрее произойдет полное заживление.
Оксана, 2 сентября 2019
Клиент
Акушер, Гинеколог
Визуально объем её растёт?
Оксана, 2 сентября 2019
Клиент
Акушер, Гинеколог
Как ведут себя рука с той стороны, подмышка?
Оксана, 2 сентября 2019
Клиент
Александра, тянет, с трудом поднимаю вверх
Маммолог, Терапевт, Онколог
Удаление лимфы проводить нужно ежедневно.
Также обязательна гимнастика для верхних конечностей ежедневно в течении 6 месяцев после мастэктомии.
Акушер, Гинеколог
Необходимо проводить лимфодренаж. Можно самомассаж, можно аппарат лимфомат
Гинеколог, Инфекционист, Педиатр
Здравствуйте. Нужно ежедневно удалять лимфу
Маммолог, Пластический хирург, Онколог
Значит, она “не уходит”. Она перемещается под кожей. Это всегда так после мастэктомий, в 90% Ей нельзя там давать скапливаться, сама она там никуда не “рассосётся”. Обязательно эвакуировать методом пункции. Частота зависит от объёма скапливающейся жидкости. Если её при ежедневной пункции до 80 мл, то желательно, как правильно заметила коллега онколог, удалять ежедневно. Если меньше, можно через день. Но не реже. Иначе, полость не будет сокращаться.
Хирург
Оксана, здравствуйте !
При радикальной операции по поводу РМЖ удаляется не только молочная железа , но и лимфатические узлы, в которых не исключается наличие раковых клеток ! А удалив лимфатические узлы тем самым прерывали путь движения лимфы, потому она скапливается в ране ! Это не опасно, и 4 дня срок небольшой , но тем не менее было бы правильнее снять препятствие для оттока лимфы в наружу. Это может сделать даже медицинская сестра во время перевязки : немного развести края раны на месте стояния старого дренажа и установить небольшой перчаточный дренаж ! Это легко осуществимо , если после удаления старого дренажа прошло всего лишь 2 – 3 дня !
После налаживания дренажа , постепенно выделение лимфы будет уменьшаться , лимфа найдёт коллатеральные пути движения и со временем постепенно лимфостаз будет уменьшаться !
Повода для переживаний нет !
Удачи Вам !
Возникнут вопросы, – напишите !
Акушер, Гинеколог, Детский гинеколог
Здравствуйте. Сколько уже примерно жидкости?
Оксана, 2 сентября 2019
Клиент
Анна, если ориентироваться примерно, то около 10-15 мл
Оцените, насколько были полезны ответы врачей
Проголосовало 15 человек,
средняя оценка 4.1
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
11 просмотров
5 декабря 2020
Добрый вечер! Мне сделали операцию по удалению опухоли на бедре(диагноз саркома мягких тканей) после назначили 35 сеансов лучевой терапии, раз в неделю под коленкой образуется оттек, как выяснилось на узи образовалась сумка где скапливаться лимфатическая жидкость, что приводит к болям и дискамфорту, её удаляют шприцом раз в неделю (60 млг стабильно) как долго это может продолжаться и что делать, мой врач толком мне ничего не говорит. Просто говорит не жстесняйся говори и откачаем.
Возраст: 48
На сервисе СпросиВрача доступна консультация онколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Хирург
Здравствуйте , Сергей !
При удалении подобной опухоли обычно удаляются и региональные лимфузлы , что приводит к лимфостазу (застою лимфы) ! Этому же могло способствовать длительное лучевое лечение ! Важно ,чтобы у Вас удаление опухоли оказалось радикальным и чтобы не было прогрессирования процесса ! А лимфостаз со временем, по мере появления окольных путей для продвижения лимфы должен постепенно уменьшиться !
Пока только пункции !
Удачи Вам !
Сергей, 5 декабря 2020
Клиент
Яков, спасибо вам!!! Да операция была радикальной, сделали 20 сентября
Маммолог, Терапевт, Онколог
Здравствуйте.
Сколько будет доктор пунктировать, столько и будет набираться лимфа. Нужно под контролем узи поставить катетер (для в/в инъекций), чтобы был пассивный отток жидкости в салфетки. Можно использовать женские гигиенич.прокладки.
И на область серомы делать компрессию, чтобы срастались стенки. Этот способ эффективен на практике.
Хирург
Здравствуйте, такое бывает когда удаляется сторожевой (в вашем случае паховый лимфоузел). Ваша задача – компрессиинный трикотаж чулки (гольфы в данном случае и эластичный бинт не подходят). Делать ЛФК для ног как при Варикозной болезни. Со временем лимфотток на фоне компрессии и упражнений наладится. Крайне желательно после пункций сразу примерять комресиию что сжать стенки лимфокисты. В остальном важно время. Все наладится . Главное чтобы операция прошла успешно и все у вас было хорошо. Будьте здоровы!
Сергей, 5 декабря 2020
Клиент
Владислав, большое спасибо!!!!
Онколог
это может длиться несколько месяцев . пока не образуется новый отток лимфы . можно пропить детралекс для улучшения крово лимфообращения.
Маммолог, Онколог
Здравствуйте, обычно это последствия таких операций, бывает процесс затягивается 2-3 мес, вы можете приобрести компрессиинный трикотаж чулки, еще занимаюсь ЛФК это ускоряет процесс, не забывайте что самые главные опухоль удалили а это всего лишь последствия с которым скоро тоже избавитесь
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Лимфорея – это состояние, при котором лимфа вытекает на поверхность тела или в его полости. Развивается при ранениях крупных лимфатических протоков, операциях в зонах, богатых лимфатическими сосудами, спонтанном разрыве измененных сосудов на фоне ряда заболеваний. При наружных повреждениях выделяется прозрачная, затем мутная жидкость. При внутреннем истечении лимфы возникает воспалительный процесс. Лимфорея диагностируется с учетом анамнеза, данных осмотра, рентгенографии, лимфографии, плевральной пункции, лапароцентеза и других исследований. Лечение – тампонада или перевязка сосуда, инфузионная терапия.
Общие сведения
Лимфорея (lympha – влага, rhoe – течение), или лимфоррагия – достаточно редкое патологическое состояние. Может иметь травматическую или нетравматическую природу. Травматическая форма лимфореи чаще диагностируется у людей молодого и среднего возраста. Нетравматический вариант патологии выявляется преимущественно у пациентов средней и старшей возрастных групп. Незначительные потери лимфы не представляют опасности для организма. При массивной однократной лимфоррагии или хроническом истечении развивается истощение, возможен летальный исход.
Лимфорея
Причины лимфореи
Лимфоррагия является полиэтиологическим состоянием, возникает при травмах, операциях, некоторых заболеваниях. Основными причинами патологии считаются:
- открытые и закрытые травмы лимфатических сосудов значительного диаметра, чаще – грудного протока;
- случайное ранение сосудов или манипуляции на таких сосудах при операциях в некоторых анатомических зонах;
- разрыв измененных сосудов при лимфангиэктазиях, сосудистых опухолях, закупорке раковыми эмболами, особенно на фоне лимфостаза и лимфангиита.
Изменения хилезных сосудов с повышением вероятности их разрыва и развитием лимфореи могут наблюдаться как в области конечностей, так и в стенке внутренних органов, например, кишечника или мочевого пузыря. Хроническая недостаточность кровообращения ведет к формированию общей лимфедемы, при которой застой лимфы и поражение сосудов возникают во всех органах и системах.
Патогенез
Лимфатическая система дополняет кровеносную, участвует в обменных процессах, обеспечивает дренажную функцию, выводя из тканей воду и различные соединения. При нарушении целостности лимфатического сосуда организм теряет жидкость, белки, жиры и минералы, что приводит к обезвоживанию, нарушениям метаболического равновесия и истощению.
Классификация
Наряду с истечением хилезной жидкости наружу выделяют следующие варианты лимфореи:
- лимфоцеле – лимфа скапливается в тканях;
- хилоторакс – жидкость выявляется в плевральной полости;
- хилоперикард – лимфа вытекает в полость перикарда;
- хилоперитонеум – жидкость обнаруживается в брюшной полости.
Выделение лимфы с мочой вследствие ее истечения в мочевыводящие пути называется хилурией, просачивание через стенку кишечника приводит к развитию экссудативной энтеропатии.
Симптомы лимфореи
При наличии свежего открытого повреждения с нарушением целостности сосуда наблюдается выделение капель или истечение струйки прозрачной жидкости. При одновременном ранении кровеносных сосудов цвет отделяемого колеблется от слегка розоватого до почти красного. При отсутствии медицинской помощи через несколько дней рана инфицируется, вследствие чего хилезная жидкость становится мутной.
Формирование хилоперикарда сопровождается набуханием шейных вен, расширением границ сердца при перкуссии, ослаблением сердечных тонов при аускультации, возникновением или усилением проявлений сердечной недостаточности. При большом количестве жидкости в полости перикарда возможны гипотония, одышка, повышение венозного давления.
Незначительный хилоторакс протекает бессимптомно. При значительном объеме плеврального выпота отмечается дыхательная недостаточность, проявляющаяся одышкой и цианозом. Скопление менее 1 литра лимфы в области брюшной полости визуально не определяется. При хилоперитонеуме большего объема живот увеличивается, в положении стоя отвисает книзу, в положении лежа распластывается в стороны. В боковых отделах обнаруживается притупление перкуторного звука.
Хилурия проявляется окрашиванием мочи в молочно-белый цвет. При экссудативной энтеропатии наблюдаются стеаторея и хроническая диарея. При длительном выделении лимфы в кишечник определяются симптомы мальабсорбции. Если лимфорея в естественные полости и просвет полых органов развивается при сердечной недостаточности, у пациентов выявляются периферические отеки.
Осложнения
Значительные потери лимфоцитов при лимфорее могут стать причиной вторичного иммунодефицита. Из-за попадания бактерий в наружных ранах развивается инфекционный воспалительный процесс. При накоплении лимфы в естественных полостях (плевральной, брюшной, перикардиальной) нарушается работа внутренних органов, возникает асептическое хилезное воспаление. Массивные однократные или стойкие хронические потери лимфы приводят к кахексии.
Диагностика
В зависимости от причины развития лимфореи диагностикой данной патологии могут заниматься торакальные хирурги, онкологи, кардиологи и другие специалисты. Диагноз наружной лимфоррагии выставляют на основании анамнеза, жалоб и результатов физикального осмотра. При внутренних потерях лимфы необходимы дополнительные исследования. С учетом локализации лимфореи могут быть назначены следующие процедуры:
- Рентгенография. При хилотораксе в нижних отделах грудной клетки обнаруживается горизонтальный уровень жидкости, затемнение гомогенное. При хилоперитонеуме наблюдается высокое стояние и ограничение подвижности диафрагмы.
- УЗИ. Эхокардиография позволяет подтвердить наличие жидкости в перикардиальной полости и примерно определить ее количество. УЗИ плевральной полости предоставляет информацию о наличии и объеме хилоторакса.
- Пункции полостей. Требуются для уточнения характера жидкости. Хилоторакс подтверждают путем плевральной пункции. При хилоперикарде выполняют пункцию сердечной сумки, при хилоперитонеуме проводят лапароцентез.
- Лабораторные исследования. В моче (хилурия) или каловых массах (экссудативная энтеропатия) обнаруживаются следы лимфы.
- Лимфография. Рентгеноконтрастное исследование дает возможность оценить состояние лимфатической системы, выявить блоки, определить уровень повреждения сосуда.
Постановка диагноза наружной лимфореи обычно не представляет затруднений. Лимфоррагию в полости тела необходимо дифференцировать со скоплением других жидкостей. Хилоторакс отличают от гидроторакса, плеврита, гемоторакса. Хилоперитонеум дифференцируют от различных вариантов асцита, хилоперикард – от гемоперикарда и экссудативного перикардита.
Лечение лимфореи
Пациента госпитализируют в стационар по профилю основного заболевания. Тактика лечения определяется локализацией лимфоррагии. Применяются следующие методики:
- Наружная периферическая лимфорея. При незначительном выделении хилезной жидкости накладывают давящую повязку, при недостаточной эффективности данного метода лечения выполняют тампонаду. Прошивание или коагуляция сосуда требуются редко.
- Хилоторакс. Проводят плевральные пункции, при отсутствии результата требуется перевязка грудного протока с использованием торакотомии или торакоскопии.
- Хилоперитонеум. Производят аспирацию лимфы путем лапароцентеза. Неэффективность лечения является показанием к лапаротомическому или лапароскопическому хирургическому вмешательству.
- Хилоперикард. Осуществляют пункции перикарда. При упорном течении необходима торакоскопия или торакотомия для перевязки лимфатического сосуда.
План лечения экссудативной энтеропатии и хилурии определяют с учетом характера и распространенности патологии сосудов. Консервативное лечение всех видов лимфореи предполагает инфузионную терапию с возмещением недостатка жидкости, питательных веществ и микроэлементов. При рецидивирующей лимфорее вследствие блокировки лимфооттока проводят реконструктивные вмешательства.
Прогноз
При незначительных повреждениях и быстрой остановке лимфореи в случае острых состояний прогноз благоприятный. Лимфоррагия, развившаяся на фоне хронических патологий лимфатической системы, труднее поддается лечению, особенно в случае распространенных поражений сосудов. При стойкой массивной лимфорее прогноз серьезный, возможна гибель пациента вследствие истощения и обменных нарушений.
Профилактика
Предупреждение операционных повреждений предусматривает соблюдение техники вмешательств, аспирационное дренирование раны или наложение давящей повязки после удаления регионарных лимфоузлов в ходе онкологических операций. Необходимо своевременное выявление и лечение состояний, которые могут привести к развитию лимфореи.
Источник
Распространенным осложнением после удаления молочной железы (мастэктомии) является развитие лимфатического отека (лимфедемы) верхних конечностей. Возникновение этого заболевания непросто прогнозировать, поскольку многое зависит объема операции, общего состояния пациентки и методов лечения, которые используются после мастэктомии.
Причины возникновения лимфедемы рук
В ходе мастэктомии может удаляться не только молочная железа, а так же лимфатические узлы, и сосуды. Но лимфе (тканевой жидкости, которая необходима для очистки нашего организма от продуктов распада) — все равно нужно продолжать движение, поэтому она ищет себе путь по другим лимфатическим сосудам, не поврежденным во время оперативного вмешательства. В результате этого на стороне проведения операции ток лимфы резко замедляется и начинает развиваться отек на руке. Степень развития постмастэктомического отека зависит от количества удаленных лимфатических узлов, а также от того, насколько значимы лимфатические сосуды были в изначальном оттоке лимфы.
Важно! Берегите руку и избегайте ушибов, царапин, травм и тяжелых нагрузок
Тяжелые нагрузки очень часто становятся провоцирующим фактором возникновения отека руки после мастэктомии, так как способствуют расширению и перегрузке и венозных, и лимфатических сосудов. Причем важно избегать как подъема тяжестей, так и повторяющихся однообразных движений рукой. Самым грозным осложнением лимфедемы является рожистое воспаление. Это инфекция кожи и подкожной клетчатки, вызывающая лихорадку, покраснение руки, плохое самочувствие, провоцирующая резкое и стойкое нарастание отека руки. Один раз появившись, эта тяжелая инфекция может повторяться снова и снова. Стрептококки, которые вызывают рожистое воспаление, распространены повсеместно, в том числе в воздухе, и все люди сталкиваются с ними регулярно. Но риск развития инфекции резко возрастает при различных повреждениях кожи (ушибах, травмах) и при наличии лимфатического отека. Получается, что отек провоцирует рожистое воспаление, а инфекция в свою очередь увеличивает отек. Прервать этот «замкнутый круг» даже при комплексном лечении бывает непросто даже опытным специалистам.
По каким признакам можно понять, что развивается лимфедема?
Основным проявлением лимфостаза (застоя лимфы) является отек, который может появиться практически сразу после хирургического лечения или через месяцы и годы после него. На начальном этапе заболевания он всегда безболезненный и в первую очередь охватывает предплечье и кисть. По внешним признакам рука становиться припухлой, могут оставаться следы на коже от колец, браслета наручных часов.
Если лимфатический отек сопровождается болевыми ощущениями, это должно насторожить. В первую очередь именно боли являются поводом для проведения дополнительных исследований и консультации врача-онколога (для исключения рецидива основного заболевания). По поводу лечения лимфедемы нужно обращаться к лимфологу и с этим вопросом не стоит затягивать. На раннем этапе развития отека еще не произошли необратимые изменения в коже и подкожной клетчатке. Отеки мягкие, справиться с ними гораздо легче, чем потом, когда отек становится более плотным и уходит очень неохотно.
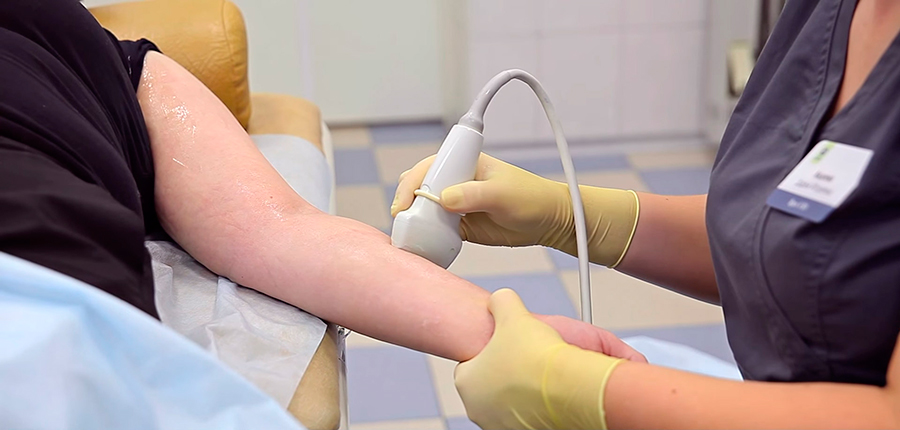
Диагностика и лечение лимфатических отеков
Лечение лимфедемы после мастэктомии должно быть комплексным и состоять из нескольких этапов. Первый — консультация и диагностика у лимфолога. На приеме врач определяет плотность отека и проводит замеры руки, которые потребуются для контроля над процессом уменьшения отечности в дальнейшем. При необходимости выполняется ультразвуковое ангиосканирование верхних конечностей.
Второй этап — улучшение оттока жидкости от руки. Для этого во всем мире применяется комплексная немедикаментозная терапия, основой которой является мануальный лимфодренаж и бандажирование конечности. Однако, специфику проведения процедур, длительность, количество сеансов, дополнительные методики лечения врач-лимфолог подбирает с учетом индивидуальных особенностей каждого конкретного пациента.
После того как процесс уменьшения отека завершился, наступает заключительный этап — подбор компрессионного трикотажа по специальным меркам. Эластичная компрессия является важным компонентом эффективного лечения. В лечении лимфедемы применяется совершенно отдельный вид компрессионного трикотажа плоской вязки. Он имеет низкую степень растяжимости, держит форму и выполняет функцию бандажа.
Если лимфатический отек не лечить, то кроме жидкости в тканях будут постепенно накапливаться белковые молекулы, которые невозможно «вычистить» самостоятельно. Здесь обязательно требуется профессиональная медицинская помощь. С накоплением белковых молекул начинает развиваться фиброз — необратимые изменения тканей.
Профилактика
Отек в ряде случаев удается убрать полностью, иногда только уменьшить. От этого зависят дальнейшие профилактические и поддерживающие рекомендации по режиму ношения компрессионного трикотажа, выполнению лечебной гимнастики, питанию и т.д.
На сегодняшний день пожизненного излечения от лимфедемы не существует, ведь первопричина ее в удалении лимфатических узлов и повреждении путей оттока лимфы. Восстановить их пока медицина не в силах. Поэтому профилактические осмотры врача лимфолога и соблюдение несложных рекомендаций позволит сохранить нормальный вид руки, хорошее самочувствие, и избежать развития осложнений.
Редакция благодарит специалистов клиники «Центр Флебологии» за помощь в подготовке материала.
Опубликовано на правах рекламы.
Источник