Пониженные лимфоциты у ребенка при бронхите
Что покажет анализ крови при бронхите? Часто пациенты пытаются самостоятельно, без участия врача проводить самодиагностику и им кажется, что полученных данных анализа вполне хватит. Причиной такой самостоятельности при расшифровке результатов стало то, что общение врача и пациента в современной отечественной медицине так устроено, что пациент считает началом работы врача назначение анализов, а предварительный период расспроса и осмотра для него почему-то не является самым главным. А поскольку из анализов первыми назначаются анализы крови и мочи, то именно на эти исследования у пациента возлагается большинство надежд.
 К сожалению, общий анализ крови при бронхите является не самым информативным. Такие исследования, как общий анализ мокроты и ее посев на чувствительность к антибиотикам, анализ промывных вод бронхов, различные смывы, мазки из носа, зева и ротоглотки, данные рентгенограммы и спирографии зачастую дают гораздо больше информации для постановки ряда диагнозов, связанных с заболеванием бронхолегочной системы. Но для их назначения и интерпретации результатов уже требуются специальные знания.
К сожалению, общий анализ крови при бронхите является не самым информативным. Такие исследования, как общий анализ мокроты и ее посев на чувствительность к антибиотикам, анализ промывных вод бронхов, различные смывы, мазки из носа, зева и ротоглотки, данные рентгенограммы и спирографии зачастую дают гораздо больше информации для постановки ряда диагнозов, связанных с заболеванием бронхолегочной системы. Но для их назначения и интерпретации результатов уже требуются специальные знания.
Тем не менее, поскольку острый и хронический бронхит является одним из самых частых поводов обращения пациента к врачу общей практики, к терапевту, или реже, сразу к пульмонологу (а первичный визит к «узкому» специалисту почти всегда затруднен в государственной медицине), необходимо ответить на этот вопрос.
Некоторые особенности диагностики бронхита
Бронхит, или воспаление слизистой оболочки бронхов, может иметь различную природу. Чаще всего он бывает вирусным, и причиной такого бронхита бывает недолеченная ОРВИ. В том случае, если присоединяется вторичная бактериальная инфекция, то бронхит сначала становится смешанным, а затем — и микробным. У пациента начинается ухудшение самочувствия, повышается температура, кашель из сухого превращается во влажный и появляется слизистая или слизисто-гнойная мокрота. Чаще всего именно на этой стадии и происходит первичное обращение пациента к врачу. Курильщики со стажем, страдающие хроническим бронхитом, чаще всего вообще не обращают на него внимания, считая кашель нормальной составной частью своей жизни.
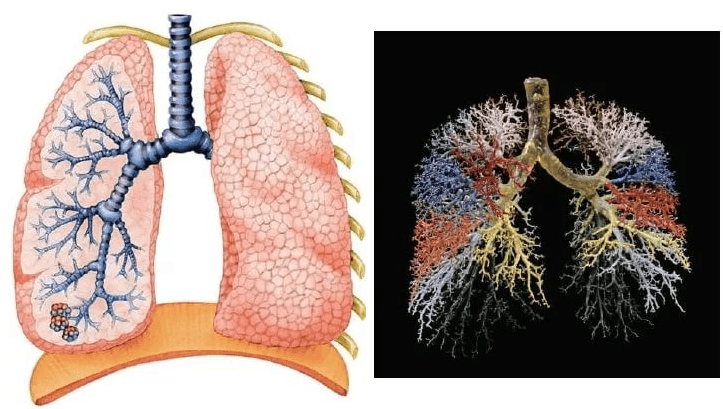
Как известно, бронхиальное дерево служит для проведения воздуха к альвеолам, структурным единицам легочной ткани, в которых происходит газообмен, и для отвода углекислого газа в составе выдыхаемого воздуха. Поэтому чем мельче воспаленные бронхи, чем глубже проникла инфекция, тем больше суммарная площадь их слизистой затронута воспалительной реакцией, и тем более выражены изменения в общем анализе крови.
Во время осмотра врач обращает внимание на такие характерные жалобы, как кашель, отхождение или отсутствие отхождения мокроты, при аускультации (выслушивании) — обращает внимание на хрипы в лёгких, и после этого ему требуется подтвердить, что имеет место воспалительный процесс в бронхолегочной структуре. Поскольку бронхит сопровождается воспалительной реакцией на внедрение инфекционных агентов, то в крови, прежде всего, мы вправе искать подтверждение этой реакции. Какие данные учитываются?
Общий анализ крови при бронхите
Прежде всего, определить по анализу крови острый бронхит, не проводя расспроса, осмотра, и других видов исследования невозможно. Данные анализа будут указывать на наличие воспаления, при более тяжелом течении заболевания с присоединением дыхательной недостаточности появятся другие показатели, далекие от нормы, которые будут свидетельствовать о повышенной нагрузке на эритроциты, но этих данных будет явно недостаточно для постановки диагноза. А вот для подтверждения диагноза показатели анализов крови являются вполне достоверными и убедительными, при условии «укладывания» в общую картину развития болезни. Какие же изменения являются типичными для бронхита в крови?
«Белая» кровь
При остром и хроническом бронхите в периферической крови увеличивается общее количество лейкоцитов. Оно практически никогда не достигает таких высоких значений как при пневмонии, но обычно коррелирует с выраженностью клинической симптоматики и обычно колеблется на верхней границе нормы. Поскольку норма колеблется в широких пределах – от 4,5 и до 11, то важно не совершить врачебной ошибки. При бактериальных бронхитах и при хронических формах лейкоцитоз более выражен, а в случае вирусной инфекции чаще всего наблюдается незначительная лейкопения.
Кроме того, поскольку бронхит обычно не является заболеванием, вызывающим чрезмерный лейкоцитоз, врачу необходимо учитывать другие болезни и состояния, которые могут вызывать небольшое повышение концентрации лейкоцитов. К ним могут привести физическая нагрузка и переохлаждение организма, менструация и сопутствующие инфекции ЛОР — органов и больных зубов, в некоторых случаях это может быть симптомом злокачественных новообразований и хронических интоксикаций.
Чем тяжелее протекает вирусная интоксикация, тем больше общее количество лейкоцитов (главный процент которых составляют нейтрофилы), снижено. В том случае, если бронхит и его симптомы вызваны аллергическим процессом, например в случае весеннего поллиноза при цветении трав, то количество лейкоцитов может в принципе не меняться, но при этом расшифровка анализа крови при бронхите покажет повышение количества эозинофилов, либо они остаются на верхних границах нормы (около 5).
На фоне вирусного бронхита у пациента может возникать умеренный относительный лимфоцитоз (более 37%), а при тяжелых формах бактериальной инфекции количество лимфоцитов, наоборот, будет снижаться (менее 19%).
В том случае, если у пациента есть выраженные лихорадка, лейкоцитоз достигает цифр в 18 – 20 тыс. и выше, а в крови происходит сдвиг лейкоцитарной формулы влево, с появлением большого количества палочкоядерных (более 6%), и юных форм, это говорит о выраженном воспалении. Оно нехарактерно для большинства случаев острого бронхита, и врач должен подозревать распространение инфекции на терминальные отделы бронхиального дерева, с развитием бронхиолита, либо бронхопневмонии или долевой или сегментарной пневмонии. В настоящее время такие высокие показатели лейкоцитоза и сдвига формулы влево являются поводом для проведения обзорной рентгенографии грудной клетки.
«Красная кровь» и СОЭ
Обычно при бронхите, как проявлении острого или тлеющего хронического процесса имеет определенное значение изменение показателей СОЭ, или скорости оседания эритроцитов. В том случае, если в крови есть маркеры воспаления, такие как альфа-1-антитрипсин, С — реактивный белок, гаптоглобин, то они оседают на мембранах эритроцитов, делают их тяжелее, и СОЭ повышается. Нужно помнить, что при остром воспалительном процессе изменения СОЭ в сторону увеличения начинается обычно через сутки после повышения температуры. Поэтому в том случае, если у пациента есть жалобы на кашель, отделение мокроты, хрипы в легких, но при этом нет лихорадки, то повышение СОЭ, скорее всего, не будет выявлено.
Кроме этого нужно помнить, что СОЭ у женщин выше, и колебание значений этого параметра может изменяться в течение дня. Эти и многие другие тонкости нужно учитывать при сдаче крови для анализа.
Показатели красной крови, такие как общее количество эритроцитов и гематокрит, обычно никак не проявляют свои изменения при наличии бронхита. Лишь в том случае, если хронический бронхит у пациента перешел в фазу бронхиальной обструкции, и при далеко зашедших стадиях возникли симптомы хронической дыхательной недостаточности, тогда организм компенсирует ее путем увеличения количества эритроцитов, кровь сгущается, и возникает компенсаторный эритроцитоз с изменением гематокрита. Но такие пациенты все наблюдаются у пульмонологов, и ни у кого из обычных людей, внезапно заболевших бронхитом, таких «сюрпризов» в анализе крови не отмечается.
Биохимический анализ крови при бронхите

Практически никогда при банальном бронхите не требуется взятие биохимического анализа крови. Пожалуй, это будет нужно, если врач заподозрит какое-либо сопутствующее заболевание, например, увидев желтушность склер у пациента или почувствовав запах аммиака изо рта. Тогда он может назначить анализы с определением билирубина, мочевины и других метаболитов. При бронхитах могут назначаться анализы крови на антитела — иммуноглобулины разных классов, а методом ПЦР будет проводиться поиск возбудителей, которые могут вызвать хронический и устойчивый к терапии бронхит. Но, как и было сказано в начале статьи, гораздо более информативным будет не анализ крови, а взятие мазков из слизистой оболочки полости носа для поиска возбудителей.
В заключение следует сказать, что достаточно долгое время, вплоть до середины восьмидесятых годов ХХ столетия врач, в принципе, не нуждался в исследовании крови при остром бронхите для постановки диагноза в типичной форме. Этот диагноз не вызывал затруднений и при наличии данных о переохлаждении организма, в случае наличия кашля с отделением мокроты и при выслушивании влажных или сухих хрипов на фоне жесткого дыхания такой диагноз становился более, чем вероятным.
Обычно рентгенологически при этом определялось уменьшение способности бронхов к вентиляции, наличие диффузных изменений, усиление корневого рисунка, а также другие рентгенологические симптомы. Назначение анализов требовалось при подозрении на пневмонию, при наличии очаговых и диффузных затемнений на рентгенограмме, при подозрении на плеврит, или на наличие системного процесса.
Источник

Когда родители изучают бланк с результатами анализа крови ребенка, то из-за некоторых показателей начинают переживать за здоровье малыша. Например, если в анализе мало лимфоцитов, то каждая мама хочет знать, опасно ли это для ребенка и что следует сделать при таком результате анализа.

Какой уровень считают пониженным
Лимфоцитами называют один из видов белых кровяных клеток, участвующих в иммунных реакциях в детском организме. Основной функцией таких лейкоцитов является защита ребенка от вирусных инфекций, а также бактерий и других вредоносных факторов.
В анализе крови лимфоциты определяют в процентном выражении по отношению ко всем лейкоцитам. Нижней границей нормы у детей считают такой уровень этих клеток:

Если в результате лейкограммы процент лимфоцитов окажется меньше указанных цифр, такое состояние называют лимфоцитопенией либо лимфопенией.
Виды лимфоцитопении
В зависимости от причины, которая спровоцировала понижение уровня лимфоцитов в периферической крови, лимфоцитопения может быть:
- Абсолютной. Такое понижение лимфоцитов связано преимущественно с недостаточной выработкой белых клеток крови в костном мозге. Она диагностируется при врожденных либо приобретенных иммунодефицитах, при лейкозе, хронических патологиях печени и в других случаях. Появление данного вида лимфопении у новорожденного представляет большую опасность для жизни младенца и может привести к летальному исходу.
- Относительной. Она обусловлена повышением количества нейтрофилов (нейтрофилезом). Наиболее часто подобная лимфопения вызывается острой либо хронической инфекцией.
Также лимфоцитопения разделяется на:
- Врожденную. Ее вызывают разные врожденные патологии или переданные малютке внутриутробно от матери заболевания.
- Приобретенную. Такое снижение лимфоцитов обусловлено воздействием на ребенка разных факторов после рождения, например, лекарственных средств, отравляющих веществ или вирусов.
Кроме того, различают острую лимфопению, а также хроническую лимфоцитопению.

Причины лимфопении
Дефицит лимфоцитов встречается:
- При синдроме Вискотта-Олдрича, представляющем собой первичный иммунодефицит с поражением лимфоцитов.
- При врожденной аплазии стволовых клеток, участвующих в лимфопоэзе. Болезнь проявляется лейкопенией, анемией и снижением уровня тромбоцитов.
- При острых хирургических патологиях, например, кишечной непроходимости или аппендиците.
- При ВИЧ-инфекции, гепатите, тифе, кори, туберкулезе, полиомиелите и других инфекционных болезнях.
- После стресса, а также при неполноценном питании (если организм недополучает белки и минералы, особенно цинк).
- При апластической анемии, вызванной вирусами, аутоиммунными процессами, лекарствами или отравлениями.
- После лечения иммунодепресантными препаратами, а также после химиотерапии.
- При ревматоидном артрите, красной волчанке и прочих системных заболеваниях.
- После воздействия ионизирующей радиации.
- При обширных ожогах.
- При травмах лимфоузлов или патологиях тимуса.
- При энтеропатиях, из-за которых ребенок недополучает питательные вещества.
- При почечной недостаточности.
- При лимфоме. Если в начале такое болезни число лимфоцитов возрастает, то со временем костный мозг истощается, что проявляется лимфопенией.
- В период выздоровления, когда новые лимфоциты еще не образовались в достаточном количестве.

Симптомы
Пониженный уровень лимфоцитов не проявляется какими-то специфическими симптомами, но при болезнях, которые провоцируют лимфопению, у ребенка нередко отмечают:
- Бледность или желтушность кожи.
- Поражение слизистой оболочки рта.
- Частые респираторные инфекции.
- Уменьшение лимфатических узлов или миндалин.
- Воспалительные болезни кожи.
- Увеличение селезенки.
Что делать
Если анализ крови показал низкое содержание лимфоцитов, важно установить причинный фактор, так как это поможет своевременно и правильно подобрать лечение ребенку с лимфопенией. Во многих случаях лечение основной болезни помогает устранить дефицит лимфоцитов.
При этом родителям важно помнить, что низкое содержание лимфоцитов в крови повышает риски появления у ребенка инфекций и их осложнений. Поэтому так важно пойти с ребенком к педиатру сразу же после выявления снижения этих белых кровяных клеток. При необходимости врач назначит дополнительные анализы (иммунограмму, анализ мочи, биохимический анализ крови) и направит ребенка к иммунологу, гематологу или онкологу.

Для терапии хронического дефицита лимфоцитов или рецидивирующих инфекций у детей используют иммуноглобулины. Во многих случаях для успешного лечения малышей с врожденным иммунодефицитом выполняют трансплантацию костного мозга.
Источник
Диагностика любого заболевания начинается с клинического анализа крови, который дает информацию врачам. Получив готовые результаты, педиатр видит количество различных кровяных элементов в организме ребенка, в том числе и белых кровяных телец, или лимфоцитов. Если их меньше нормы, врач предполагает наличие у маленького пациента какого-либо заболевания и проводит дополнительные обследования, чтобы установить точную причину отклонений.
Роль лимфоцитов в детском организме
Существуют миллионы вирусов и микробов, готовых при первой же возможности атаковать человека. Детский организм в наибольшей степени подвержен негативному воздействию окружающей среды. На помощь ему приходят лимфоциты, выполняющие защитную функцию. Кроме того, маленькие белые тельца входят в число важнейших инструментов иммунитета и работают на его укрепление.
Есть у лимфоцитов и еще одна особая функция — они контролируют ситуацию в своем «сообществе». Если кто-то из «собратьев» подвергся заражению микробами или вирусами, здоровые клетки уничтожают их. Нападая на мутировавшие и опухолевые клетки, лимфоциты выстраивают онкологическую защиту детского организма, предупреждая опасные болезни. Помогают они и нейтрофилам, которые служат для уничтожения бактериальных инфекций.
Показания к проведению анализа на лимфоциты у ребенка
Пониженные процентные значения белых кровяных телец сигнализируют о проблемах с противоопухолевой и вирусной защитными функциями организма. Исследование крови для установления, снижены лимфоциты или нет, педиатр назначает в следующих случаях:
- долгое течение простуды или другого легкого заболевания, отягощенного осложнениями;
- жалобы ребенка на недомогание;
- для общей оценки состояния пациента;
- в целях профилактики 2 раза в год;
- наличие хронических патологий (заборы крови проводят 1 раз в квартал).
Лабораторные исследования для определения уровня лимфоцитов в крови
Общее исследование крови ребенка должно проводиться раз в год, независимо от того, болен малыш или здоров. По количественному показателю лимфоцитов можно определить скрытые патологии, что позволяет вовремя начать лечение.
Увеличение или уменьшение уровня телец может говорить о том, что у малыша:
- Вирусная инфекция в острой форме. На нее, как правило, указывает повышение процентов лимфоцитов.
- Вирусная инфекция хронической природы. В этом случае рассматриваются все показатели крови. Лейкоциты находятся в оптимальном или слегка заниженном значении, нейтрофилы снижены до минимального показателя нормы, лимфоциты стремятся к повышению или находятся на верхнем значении нормы.
- Острая бактериальная инфекция — лимфоциты значительно снижаются, а лейкоциты и нейтрофилы — наоборот, растут.
- Локальная или хроническая бактериальная инфекция. Анализ показывает ту же картину, что и при острой форме, но количественное повышение и понижение кровяных элементов близко к нормальным показателям.
При проведении анализа кровь у ребенка берут из пальчика и вены. Исследуя полученную жидкость, специалист подсчитывает количество лимфоцитов, записывает полученные числа в бланк анализа. Врач анализирует показатели, смотрит, насколько они ниже нормы, и делает выводы о происходящих в организме малыша процессах. В некоторых случаях удается обнаружить редкие заболевания крови, аутоиммунные болезни, снижение иммунитета.
Нормы показателя у детей по возрасту
Нормальные значения лимфоцитов отличаются для разных возрастных категорий. Максимальное значение приходится на возраст 1 год.
| Возраст ребенка | Норма, % | Абсолютный показатель | Средний показатель |
| Новорожденный | 16-36 | 2-11 | 5,5 |
| 1 неделя | 25-50 | 2-17 | 5,0 |
| месяц | 40-60 | 2,5-16,5 | 6,0 |
| полгода | 45-60 | 4-13,5 | 7,3 |
| 1 год | 45-65 | 4-10,5 | 7,0 |
| 2 года | 35-60 | 3-9,5 | 6,3 |
| 3 года | 35-55 | 2-8 | 4,5 |
| 5 лет | 33-55 | 2-7 | 3,5 |
| 10 лет и старше | 33-55 | 1,5-6,5 | 3,1 |
Небольшое количество лимфоцитов у детей отдельных возрастных категорий связано с формированием иммунитета. На первых месяцах жизни кровяные элементы необходимы для выживания в новой среде. Полноценное развитие иммунной системы приводит цифровые показатели в норму, характерную для взрослого человека, что наглядно отражено в таблице.
Причины пониженных лимфоцитов в крови у ребенка
Пониженные цифровые значения лимфоцитов называют лимфопенией. Почему возникает эта патология? Причины данного явления делятся на врожденные и приобретенные. Кровяные тельца при врожденных факторах образуются еще в утробе матери и переходят от нее к малышу, это могут быть:
- костно-мозговая аплазия (неполноценное развитие стволовых клеток или их полное отсутствие);
- первичный иммунодефицит (синдром Вискотта-Олдрича);
- распад Т-лимфоцитов;
- идиопатическая СD4+Т-лимфопения;
- опухоль тимуса (тимома), приводящая к снижению иммунитета.
Причины приобретенного характера у ребенка:
- нехватка в рационе белковой пищи;
- сифилис и туберкулез;
- ВИЧ, СПИД;
- прием цитостатиков, которые назначаются детям при обнаружении опухолей в кроветворной системе;
- кортикостероиды — при условии их длительного приема;
- ультрафиолетовое облучение ребенка;
- аутоиммунные патологии;
- дренирование грудного протока;
- употребление детьми алкогольных напитков;
- апластическая анемия, болезнь Ходжкина и другие онкогематологические заболевания.
Родители должны знать перечень возможных причин, чтобы, столкнувшись с ними, не потерять время и провести обследование ребенка. Очень важно, чтобы родители сами были здоровы и не имели вредных привычек. Особую осторожность и внимательность должны проявлять кормящие мамы. Новорожденный малыш получает из грудного молока не только полезные, но и вредные вещества, а это значит, что маме нужно следить за своим питанием, контролировать прием лекарств, придерживайться здорового образа жизни, и тогда ребенку не придется расплачиваться за ее слабости.
Сопутствующая симптоматика
При незначительном понижении уровня лимфоцитов у детей, как правило, других симптомов не возникает. Недостаток белых телец может заявить о себе заметно уменьшившимися в размерах лимфатическими узлами и миндалинами. Критическое снижение уровня телец у ребенка сопровождается следующими симптомами:
- покраснением и побледнением кожных покровов;
- появлением эрозии на слизистых оболочках;
- увеличением лимфоузлов;
- частыми ОРЗ и ОРВИ;
- развитием кожных болезней (дерматита, экземы);
- изменениями в поведении (нервозностью, бессонницей, общей утомляемостью);
- увеличением селезенки.
Недостаток лимфоцитов приводит к тому, что дети часто подхватывают различные инфекции. Защитные функции организма снижаются, и на этом фоне развиваются серьезные заболевания. В таком случае родители должны немедленно отвести ребенка к врачу и пройти все необходимые обследования. Биохимическое исследование крови помогает выяснить процентное содержание белых телец, по результатам анализа педиатр разработает тактику лечения.
Тактика лечения
Первоочередная задача при терапии — устранить основную причину, которая привела к снижению лимфоцитов. Если лечение дает положительные результаты, нормализуется уровень белых кровяных телец. При хроническом течении лимфопении рекомендуется вводить ребенку внутривенно иммуноглобулин. Дозировку препарата рассчитывают для каждого маленького пациента отдельно в зависимости от массы его тела (0,4 г на 1 кг).
Внутривенные инъекции иммуноглобулина делают не чаще, чем 1 раз в 2 недели. Если у маленького пациента появилась аллергия на препарат, процедуру больше не проводяь. Отказываются от нее и при возникновении коллапса и резкого снижения артериального давления у малыша. Если иммунодефицит носит врожденный характер, пациенту показана трансплантация стволовых клеток — это единственный способ помочь ребенку.
Возможные осложнения у ребенка
При отсутствии лечения или его неэффективности у больного ребенка могут возникнуть опасные осложнения. У новорожденных детей, чей организм не готов к столь серьезным патологическим процессам, малое количество белых кровяных телец иногда заканчивается летальным исходом.
Возможные осложнения у детей старшего возраста, когда понижены лимфоциты:
- ВИЧ, СПИД;
- онкологические заболевания;
- часто повторяющиеся инфекции вирусной и бактериальной природы.
Как предотвратить лимфопению?
При врожденной форме лимфопении никакие профилактические мероприятия не помогают. Если же дефицит лимфоцитов носит приобретенный характер, то врачи рекомендуют:
- Включить в рацион ребенка больше белковой пищи.
- Придерживаться здорового образа жизни и приучить к этому ребенка.
- Беречь малыша от стрессов и нервных потрясений.
- Предохранять от инфекционных болезней, способных спровоцировать лимфопению.
Организм маленького человека слабо защищен от воздействия патогенных факторов. В период его формирования большая ответственность ложится на родителей, которые обязаны создать для своего малыша все условия для нормального развития. Большая роль в поддержании здоровья ребенка отводится своевременным обследованиям для выявления различных заболеваний. Регулярно сдавайте кровь на анализ, проходите другие исследования, и тогда врачи смогут быстро выявить патологии и обеспечат малышу правильное лечение.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник