Парастернальные лимфоузлы по узи

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
В клинической практике для оценки состояния органов грудной полости, включая парастернальную область, чаще всего используются лучевые методы диагностики, такие как рентгенография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), сцинтиграфия, позитронно-эмиссионная томография (ПЭТ/КТ) [1]. В данной статье приведен опыт применения ультразвуковой томографии в оценке поверхностно-расположенных анатомических структур парастернальной области.
Цель данного исследования: оценка возможности проведения ультразвукового обследования парастернальной области, а также изучение ультразвуковой анатомии для улучшения результатов диагностики метастазов рака молочной железы.
Материалы и методы
Обследовано 55 пациенток в возрасте от 29 до 89 лет, находящихся на лечении в «НМИЦ онкологии им. Н.Н. Блохина» с диагнозом рака молочной железы и локализацией опухолей в центральных и медиальных отделах. Всем женщинам выполнено ультразвуковое исследование (УЗИ), включающее осмотр молочной железы, подмышечных, подключичных и надключичных зон, дополнительно у всех пациенток произведен осмотр парастернальной области. Помимо этого, у всех пациенток выполнена маммография в двух проекциях. У всех больных диагноз верифицирован морфологически. Исследование выполнялось на аппаратах экспертного класса с использованием высокочастотных линейных датчиков частотой от 4 до 9 МГц.
Нормальная топографическая анатомия окологрудинной области
Парастернальная область представляет собой щель треугольной формы, расположенную вдоль края грудины. Основание обращено к краю грудины, а вершина треугольника – к месту перехода хрящевой части ребер в костную. Спереди она ограничена реберными хрящами и межреберными мышцами, выстланными фасциальной пластиной, а сзади – внутренней грудной фасцией и париетальной плеврой. Содержимым парастернального пространства являются внутренняя грудная артерия, внутренняя грудная вена (одна или две), лимфатические узлы и сосуды, окруженные жировой тканью [2]. Парастернальные лимфатические узлы располагаются по краю грудины или в области хрящевой части ребер, от первого до пятого межреберья, в виде цепочки вдоль внутренних грудных артерий и вены [3]. Количество лимфатических узлов в парастернальной зоне, обнаруженных в препаратах после расширенных мастэктомий, на каждой стороне составляет от 1 до 10 [4, 5]. Размер парастернальных лимфатических узлов колеблется от 1 до 10 мм, но может достигать 20 мм в диаметре (Caceres E., 1966).
Ультразвуковая анатомия
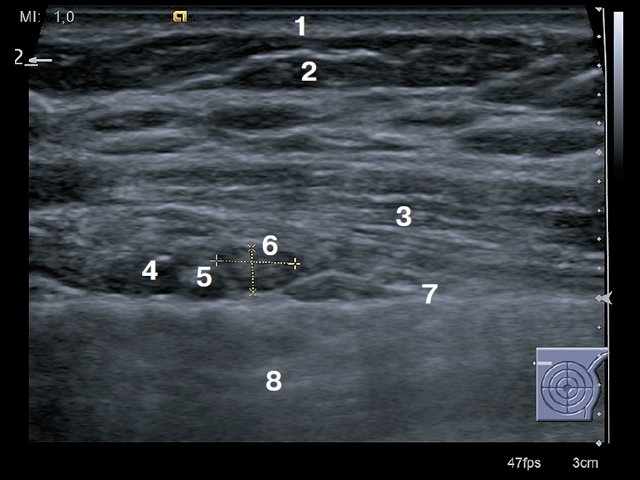
Кожа при ультразвуковом исследовании имеет вид тонкой гиперэхогенной линейной структуры толщиной 1–3 мм (рис. 1–5), которая визуализируется непосредственно под ультразвуковым датчиком [6, 7].
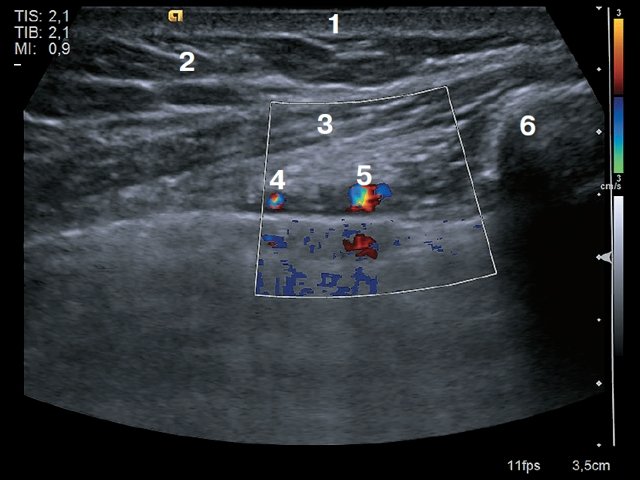
Рис. 1. Поперечное сканирование. 1 – кожа, 2 – подкожно-жировая клетчатка, 3 – мышца (m.pectoralis major), 4 – внутренняя грудная вена, 5 – внутренняя грудная артерия, 6 – край грудины.
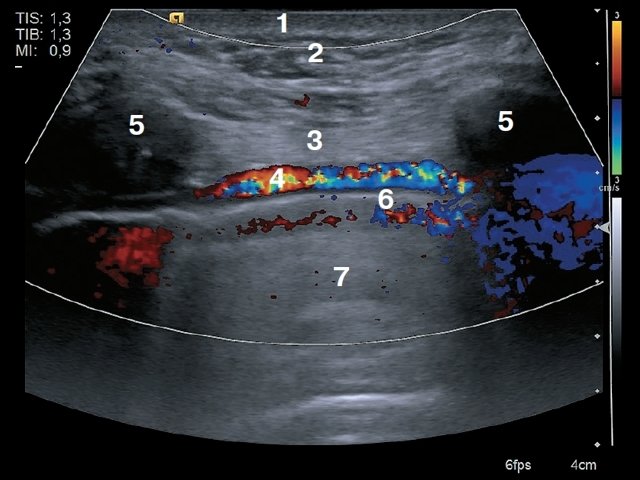
Рис. 2. Продольное сканирование. 1 – кожа, 2 – подкожно-жировая клетчатка, 3 – мышца (пучки межреберных мышц), 4 – внутренняя грудная артерия, 5 – ребра, 6 – плевра, 7 – легкое.
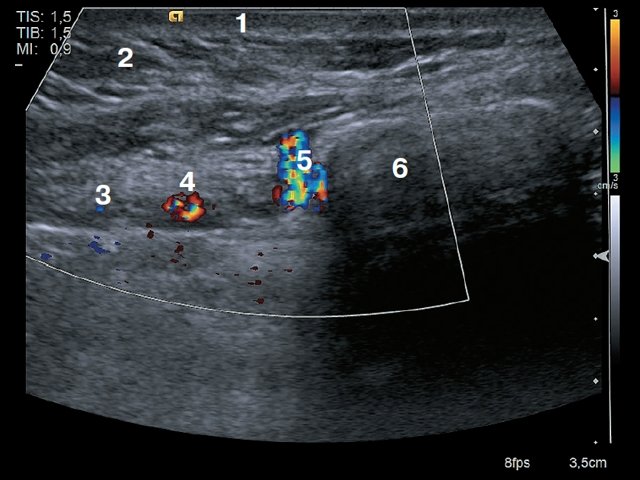
Рис. 3. Поперечное сканирование. 1 – кожа, 2 – подкожно-жировая клетчатка, 3 – внутренняя грудная вена, 4 – внутренняя грудная артерия, 5 – прободающая ветвь внутренней грудной артерии, 6 – грудина, 7 – легкое.

Рис. 4. Поперечное сканирование. 1 – кожа, 2 – подкожно-жировая клетчатка, 3 – мышца (m.pectoralis major), 4 – внутренняя грудная артерия, 5 – внутренняя грудная вена, 6 – лимфатический узел сохранной структуры, 7 – плевра, 8 – легкое.
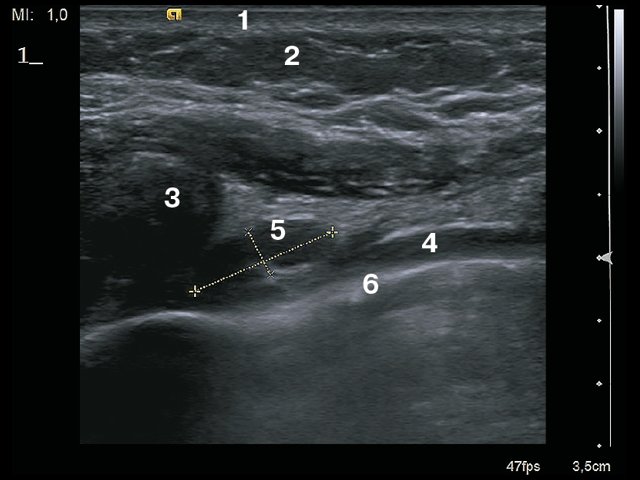
Рис. 5. Продольное сканирование. 1 – кожа, 2 – подкожно-жировая клетчатка, 3 – ребро, 4 – внутренняя грудная артерия, 5 – лимфатический узел сохранной структуры, 6 – плевра.
Под дермой располагается подкожно-жировая клетчатка (ПЖК), которая в верхних отделах пронизана коллагеновыми волокнами сетчатого слоя, образующими обширную сеть, состоящую из широких петель, которые, в свою очередь, заполнены дольками жировой ткани. На ультразвуковых томограммах ПЖК визуализируется в виде тканевой прослойки, состоящей из гипоэхогенных долек, разделенных тонкими гиперэхогенными тяжами соединительной ткани (рис. 1–5) [6, 8].
Следующая анатомическая зона включает в себя несколько слоев мышечных пучков. Характерной ультразвуковой картиной мышечных волокон при продольном сканировании является параллельное расположение гипоэхогенных волокон – мышечных пучков, разделенных тонкими гиперэхогенными линейными структурами – перимизиумом, являющимся стромой между мышечными пучками [8–10]. В отличие от ПЖК, которая при изменении плоскости сканирования практически не изменяет своих ультразвуковых характеристик, мышечная ткань при поперечном сканировании (относительно мышечных волокон) визуализируется в виде гипоэхогенного пласта с множественными гиперэхогенными точечными
включениями (рис. 1, 2, 4). На уровне I–V ребер (реже I–VI) от края грудины берет начало большая грудная мышца (m. pectoralis major) и поперечная мышца груди (m. trans verses thoracis). В межреберных промежутках удается отчетливо визуализировать пучки наружной и внутренней межреберных мышц.
За большой грудной мышцей располагаются ребра, которые визуализируются в виде анэхогенных овальных структур, позади которых формируется акустическая тень (рис. 2, 5). Семь верхних пар ребер прикреплены хрящами к грудине, однако I ребро связано не суставом, а при помощи так называемого синхондроза. В толще реберных хрящей могут визуализироваться участки кальцификации, которые встречаются в норме и их не следует рассматривать как проявление патологического процесса. Грудина – плоская кость, которая состоит из рукоятки, тела и мечевидного отростка. При УЗИ визуализируется как анэхогенное образование с эхотенью позади (рис. 1, 3).
Передняя грудная стенка двусторонне кровоснабжается внутренними грудными артерией и веной (arteria at vena thoracica interna). В межреберных промежутках, вдоль края грудины, как при продольном, так и при поперечном сканировании, довольно отчетливо удается ви-
зуализировать оба вышеупомянутых сосуда. Как правило, диаметр внутренней грудной артерии в 1,5–2 раза больше диаметра одноименной вены. В межреберных промежутках по краю грудины визуализируются перфорантные ветви внутренней грудной артерии (рис. 1–5).
Лимфатические узлы грудной полости, разделяют на 2 группы: пристеночные, располагающиеся по внутренней поверхности грудной стенки, вдоль плевры (межреберные, парастернальные, плевральные), и органные, или висцеральные, расположенные парабронхиально, около пищевода, парааортально, перикардиально. Парастернальные, или окологрудинные, лимфатические узлы (nodi lymphatici parasternales) располагаются по ходу a. thoracica interna и тесно прилежат к последней. В парастернальный коллектор лимфоотток происходит преимущественно из центральных и медиальных отделов молочной железы (чаще глубоких отделов) через грудную стенку в лимфатические узлы первого–пятого межреберья.
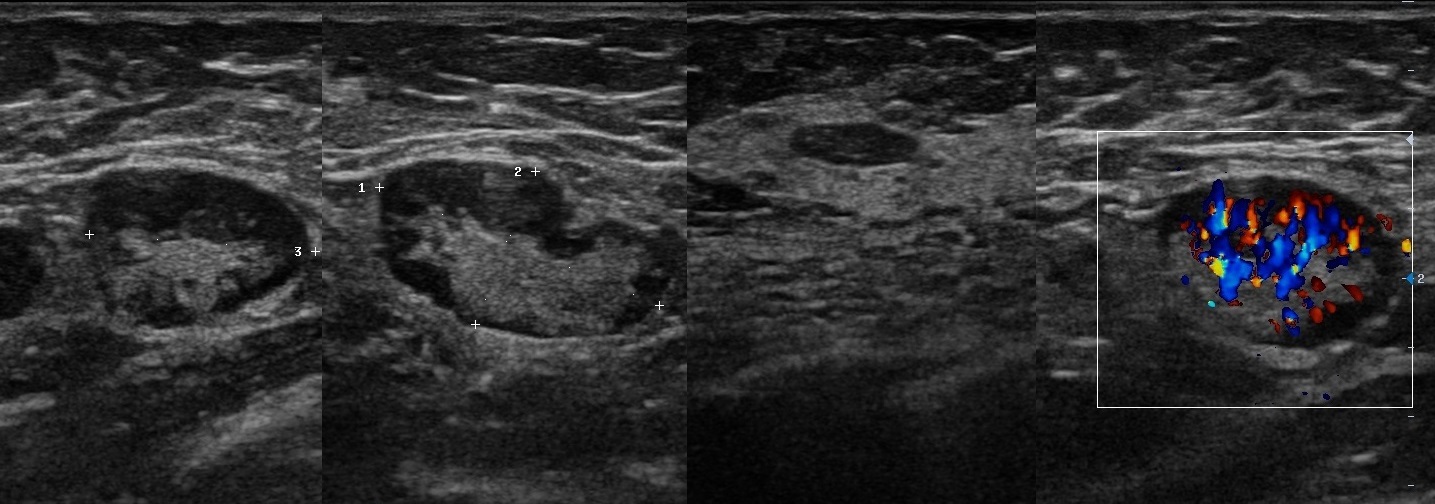
Минимальный размер визуализированных лимфатических узлов составил 0,3–0,4 см. Лимфатические узлы имели вид гипоэхогенных вытянутых овальных образований, тесно прилежащих к париетальной плевре и внутреннему грудному сосудистому пучку (рис. 4, 5).
В данном исследовании из 55 пациенток парастернальные лимфатические узлы удалось визуализировать у 16 (29,1%). Из всех визуализированных лимфатических узлов выполнена тонкоигольная аспирационная биопсия. В 8 (50%) случаях лимфатические узлы имели округлую форму, сниженную эхогенность, дифференцировка анатомических структур лимфатического узла была затруднена, в режиме эластографии лимфатические узлы имели жесткую консистенцию. Данная ультразвуковая картина была характерна для лимфатиче-
ских узлов с метастатическим характером поражения. В других 8 случаях четко визуализировались ободок, центральный эхокомплекс и ворота лимфатического узла, в режиме эластографии лимфатические узлы имели мягкую консистенцию – описанные изменения характерны для лимфатических узлов с доброкачественной реактивной гиперплазией.
Даже при малых размерах лимфатического узла при исследовании высокочастотным датчиком область ворот лимфатического узла дифференцируется хорошо, однако у тучных пациенток дифференцировка структур лимфатического узла затруднена.
Обсуждение
Оценка состояния периферических лимфатических узлов, в том числе парастернального лимфатического коллектора у пациенток со злокачественными новообразованиями молочных желез, должна быть обязательным этапом перед началом проведения лечения. В исследовании, опубликованном U. Veronesi и соавт. [14], общая выживаемость пациенток без наличия метастазов в течение 10 лет составляла 80,4%, пациенток с пораженными внутренними грудными лимфатическими узлами – 53%, а при сочетанном поражении подмышечных и парастернальных лимфатических узлов – 30%. Так же, согласно седьмой действующей классификации TNM [15], метастазы в парастернальных лимфатических узлах отнесены к уровню N2b, то есть метастазы, определяемые клинически (по данным осмотра или при использовании УЗИ, КТ, МРТ, ПЭТ, но без использования лимфосцинтиграфии), во внутренних грудных (парастернальных) лимфатических узлах, при отсутствии клинически определяемых метастазов в подмышечных лимфатических узлах на стороне поражения. Соответственно при метастатическом поражении парастернального коллектора клиническая стадия со II изменяется на IIIА вне зависимости от размеров опухоли (таблица 1). Опухоль в стадии IIIА является первично неоперабельной и на первом этапе лечения требует проведения лекарственной терапии.
Таблица 1. Классификация стадий рака молочной железы TNM.
| Stage Grouping | |||
|---|---|---|---|
| Stage 0 | Tis | N0 | M0 |
| Stage IA | Т1* | N0 | M0 |
| Stage IB | T0, T1* | N1mi | M0 |
| Stage IIA | T0, T1* T2 | N1 N0 | M0 M0 |
| Stage IIB | T2 T3 | N1 N0 | M0 M0 |
| Stage IIIA | T0, T1*, T2 T3 | N2 N1, N2 | M0 M0 |
| Stage IIIB | T4 | N0, N1, N2 | M0 |
| Stage IIIC | Any T | N3 | M0 |
| Stage IV | Any T | Any N | M1 |
Note: *T1 includes T1mi.
КТ и лимфосцинтиграфия являются неинвазивными методами диагностики, которые обеспечивают анатомическую и функциональную картину состояния внутренних грудных лимфатических узлов. В дополнение к изображению парастернальных лимфатических узлов КТ обеспечивает комплексное обследование, которое включает в себя аксиллярную область, средостение, паренхиму легких и плевру. Однако КТ является относительно дорогостоящим методом и сопряжена с лучевой нагрузкой. Проведение КТ имеет ряд ограничений у пациентов с наличием в анамнезе аллергических реакций на йодсодержащие препараты и у пациентов с заболеваниями почек. Лимфосцинтиграфия с Те-99m – времязатратный процесс, при котором необходимо проведение отсроченных исследований через 3 и 6 ч после инъекции, и в 9% исследований имеет ложноотрицательный результат.
УЗИ может стать полезным и эффективным дополнительным инструментом в оценке парастернального лимфатического коллектора. Опыт показывает, что УЗИ позволяет визуализировать лимфатические узлы размерами от 0,3–0,4 см. В лимфатических узлах данной группы возможно дифференцировать структурные элементы: ворота и корковый слой. При подозрении на метастатическое поражение лимфатического узла возможно безопасное выполнение тонкоигольной биопсии под ультразвуковой навигацией с целью получения материала для цитологического исследования. Несмотря на то что УЗИ является технически простым и доступным методом, однако оно имеет ряд своих ограничений. Во-первых, УЗИ является операторозависимой методикой, во-вторых, аномалии реберно-грудинных сочленений могут препятствовать качественной оценке парастернального лимфатического коллектора. Выраженное ожирение также может стать помехой для получения полноценной ультразвуковой картины исследуемой области. Лимфатические узлы, расположенные за грудиной, могут не попасть в зону сканирования. Наконец, как и в случае с другими методами диагностики, микрометастазы, не ассоциированные с увеличением вовлеченного лимфатического узла, могут быть пропущены при данной методике исследования. Таким образом, УЗИ парастернальной зоны является перспективным методом оценки внутренних
грудных лимфатических узлов. Методика легко воспроизводима с помощью линейных датчиков. Наш предварительный опыт показывает, что визуализация внутренних грудных лимфатических узлов не представляет трудностей, за исключением случаев, описанных выше (выраженное ожирение и аномалии реберно-грудинных сочленений). При подозрении на специфическое поражение ультразвуковая навигация позволяет в короткие сроки безопасно выполнить забор материала для цитологического исследования.
Литература
- Линденбратен Л.Д., Королюк И.П. Медицинская радиология. М.: Медицина, 2000.
- Лубоцкий Д.Н. Средостение и заключенные в нем органы // В кн.: Основы топографической анатомии. М., 1953: 409–429.
- Шведавченко А.И. Нечушкин М.И. Анатомо-топографические особенности окологрудинных лимфатических узлов с точки зрения методики их внутритканевого облучения // Республиканский сборник научных трудов: Вопросы эндокринологии. М., 1983: 165–169.
- Наркевич Ф.В. Роль расширенной мастэктомии в лечении рака медиальной половины и центра молочной железы // Сборник научных трудов: Актуальные проблемы онкологии и медицинской радиологии. Минск, 1970; 2: 256–258.
- Видеоторакоскопическая парастернальная лимфаденэктомия при раке молочной железы // Материалы 1 съезда онкологов стран СНГ. М., 1996: 515–516.
- Meuwly J.Y., Gudinchet F. Sonography of the thoracic and abdominal walls // J Clin Ultrasound. 2004; 32: 500–510.
- Mlosek R.K., Malinowska S. Ultrasound image of the skin, apparatus and imaging basics // J Ultrasonography. 2013; 13 (53).
- Mathis G. Thoraxsonography. Pt 1: Chest wall and pleura] // Praxis. 2004; 93: 615–621.
- Lee R.K., Griffith J.F., Ng A.W.H., Sitt J.C. Sonography of the chest wall: A pictorial essay // J Clin Ultrasound. 2015; 43: 525–537.
- Grechenig W., Tesch P.N., Clement H., Mayr J. Sonoanatomy of the muscles and fascia spaces of the pectoral regions // Ultraschall Med. 2005; 26: 216–222.
- Smereczyński A. Warunki badania i anatomia USG części chrzęstno-kostnych żeber // Pol Przegl Radiol. 1995; 60: 209–212.
- Youk J.H., Kim E.K., Kim M.J., Oh K.K. Imaging findings of chest wall lesions on breast sonography // J Ultrasound Med. 2008; 27: 125–138.
- Bochenek A., Reicher M. Anatomia człowieka. T. I. Wydawnictwo Medyczne PZWL. Warszawa, 1999.
- Veronesi U., Cascinelli N., Greco M. et al. Prognosis of breast cancer patients after mastectomy and dissection of internal mammary nodes // Ann Surg. 1985; 202: 702–707.
- TNM Classification of Malignant Tumours. 7th ed. Sobin L.H., Gospodarowicz M.K., Wittekind Ch., eds. New York: Wiley-Blackwell, 2009.

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Источник
Чаще всего лимфоузлы увеличиваются при воспалении, но также могут быть проявлением рака. Распространенные причины лимфаденопатии: бактериальные, вирусные, паразитарные и грибковые инфекции, системная красная волчанка, болезнь Розаи-Дорфман, болезнь Кавасаки, рак.
Нажимайте на картинки, чтобы увеличить.
Рисунок. Снаружи лимфоузел покрыт фиброзной капсулой, от которой отходят трабекулы. Приносящие лимфатические сосуды подходят с выпуклой стороны. Выносящий лимфатический сосуд, вены и артерия проходят в воротах лимфоузла. По периферии расположены лимфатические узелки коркового слоя, а в центре — трабекулы, сосудистые шнуры и синусы мозгового слоя. В промежуточной зоне лимфоциты крови переходят в строму через стенки специальных венул. Зоны лимфоузла заселяют строго определенные клетки.

Лимфоузлы на УЗИ
Лимфоузлы исследуют линейным датчиком 7,5-12 МГц. Для осмотра больших конгломератов может пригодиться конвексный датчик 3-5 МГц. Брыжеечные лимфоузлы смотри Мезаденит на УЗИ (лекция на Диагностере).
У трети здоровых людей встречаются небольшие лимфоузлы, а длина отдельных экземпляров достигает 3,5 см. Размеры и форма лимфатических узлов зависят от расположения, а так же возраста и конституции пациента.
Нормальный лимфоузел на УЗИ — небольшое (менее 1 см) гипоэхогенное образование с гиперэхогенным рубчиком в центре; бобовидной или овальной формы; контур четкий, ровный или волнистый. Гипоэхогенная зона по периферии — корковое вещество, гиперэхогенная линейная структура — сосуды, трабекулы, жировые включения, частично мозговое вещество. В воротах гиперэхогенный треугольник «врезается» в паренхиму, здесь при ЦДК бывает видно сосуды.
Рисунок. На УЗИ нормальные лимфоузлы в заднем треугольнике шеи у девочки 9-ти лет (1), лимфоузел яремной цепи у пожилой женщины (2), подмышечный лимфоузел (3). На участках ограниченных фасциями лимфоузлы более вытянуты в длину, чем которые располагаются в рыхлой клетчатке.
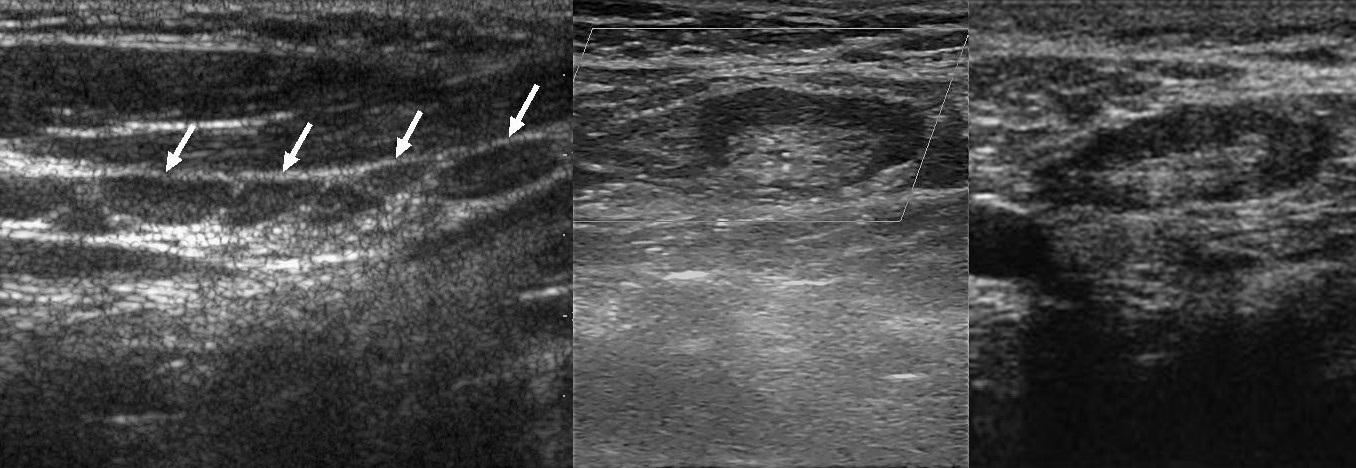
Поперечный срез мышцы или сосуда можно ошибочно принять за лимфоузел. В режиме ЦДК легко отличить лимфоузел от сосуда. Если датчик развернуть на 90°, то сосуды и мышцы представляют собой трубчатую структуру, а лимфоузел имеет овальную форму независимо от среза.
Рисунок. На УЗИ гипоэхогенные округлые образования похожие на лимфоузлы (1). Датчик развернули на 90°, слева видно гипоэхогенный овальный лимфоузел (красная стрелка), а в справа — продольный срез мышы (желтые стрелки).
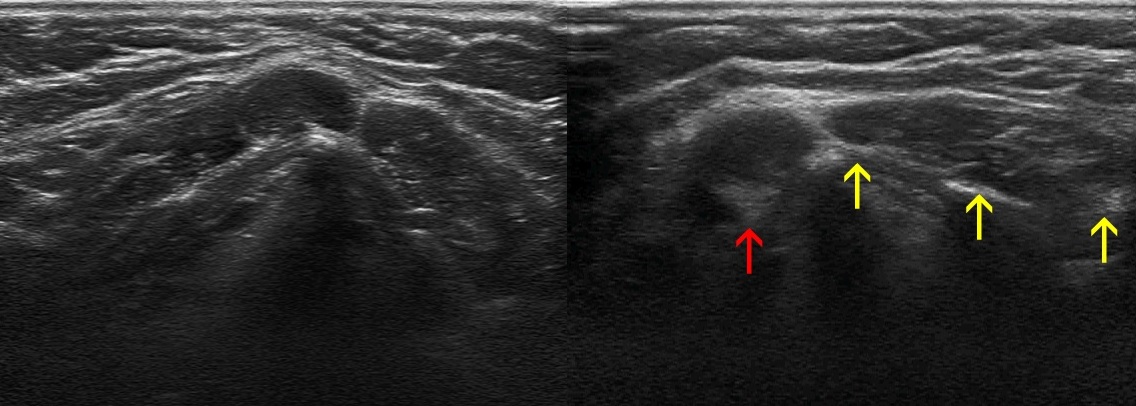
Рисунок. На УЗИ видно гипоэхогенный лимфоузел в окружении трех анэхогенных сосудов. Режим ЦДК подтверждает нашу догадку.
У пожилых часто встречается склероз лимфоузлов — округлые или овальные образования с выраженной гиперэхогенной неоднородной центральной частью и тонким гипоэхогенным ободком, капсула узла может быть видна фрагментарно. Некоторые лимфоузлы срастаются между собой, образуя крупные лентовидные образования.
Рисунок. Женщина 65-ти лет с безболезненной «опухолью» в подмышке. На УЗИ определяется округлое образование с четким и ровным контуром, размер 20х10х15 мм; гипоэхогенный ободок по периферии и расширенная гиперэхогенная центральная часть; при ЦДК кровоток в гиперэхогенной зоне. Заключение: Подмышечный лимфоузел с жировой инфильтрацией мозгового вещества и переходной зоны.
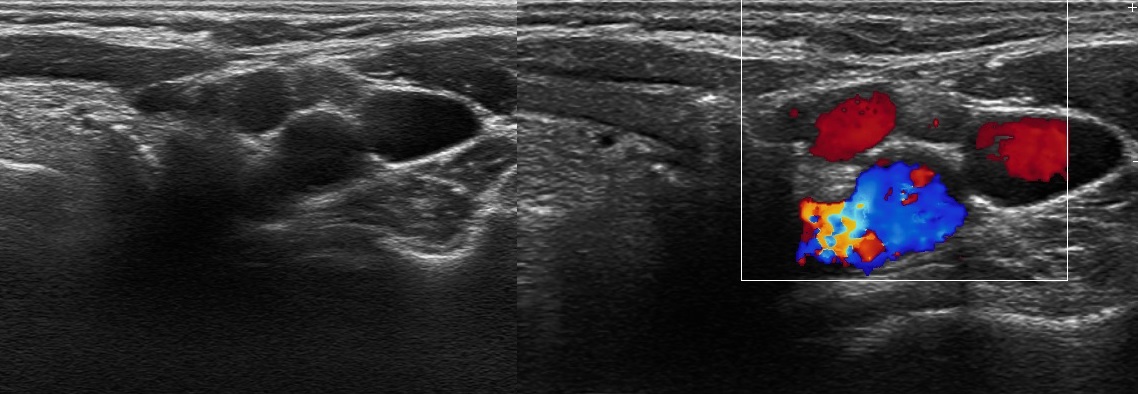
Ангиоархитектоника нормального лимфоузла — различают воротную артерию, которая переходит в линейно расположенный сосуд в центральной части. Если сосудистое русло можно проследить до капсулы, а PSV на воротной вене выше 5 см/сек, говорят о высокой степени активности лимфоузла.
Лимфаденопатия на УЗИ
Лимфаденопатия — это увеличение размеров, а также изменение формы одного или группы лимфатических узлов. Это симптом самых разных вирусных и бактериальных инфекций, но также могут быть признаком злокачественного процесса.
Вступая в борьбу с инфекцией лимфоузлы воспаляются. Воспалённые лимфоузлы стремительно «растут» в начале болезни и быстро «сдуваются» при выздоровлении. На УЗИ лимфоузел увеличен за счет корковой и околокорковой зоны, гипоэхогенный по периферии и гиперэхогенный в центре, форма овальная, контур четкий, кровоток только в воротах или отсутствует. Если воспаление переходит в окружающую клетчатку (периаденит), то может сформироваться абсцесс.
Рисунок. У детей с ОРВИ на УЗИ увеличенные шейные лимфоузлы с сохранной архитектурой — овальной формы, контур четкий и ровный, гипоэхогенные по периферии с гиперэхогенным центром. Заключение: Лимфаденопатия шейных лимфоузлов.
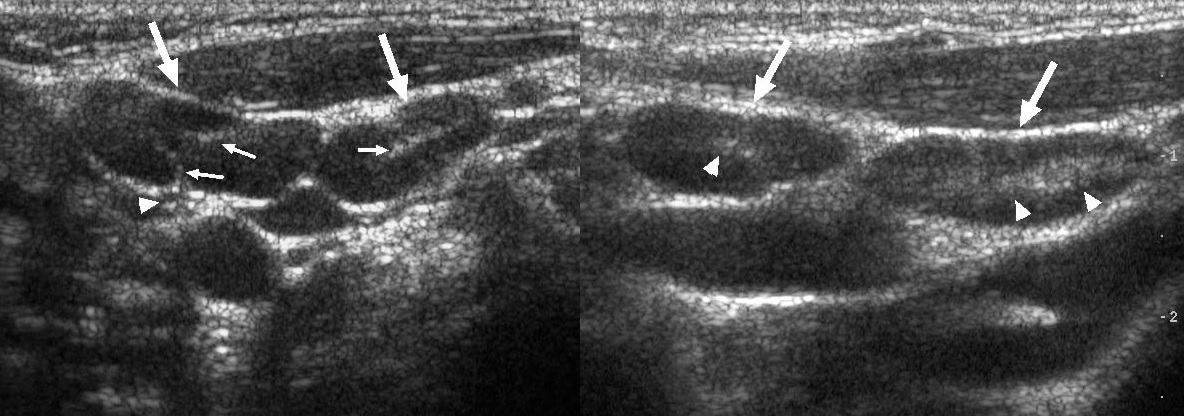
Рисунок. Мальчик 6-ти месяцев с выраженным дерматитом. На УЗИ шейные (1) и подчелюстные (2) лимфоузлы увеличены, вытянутой формы, гипоэхогенные по периферии с гиперэхогенной линейной структурой в центре. Обратите внимание подчелюстной лимфоузел с волнистым контуром. Заключение: Лимфаденопатия шейных и подчелюстных лимфоузлов.
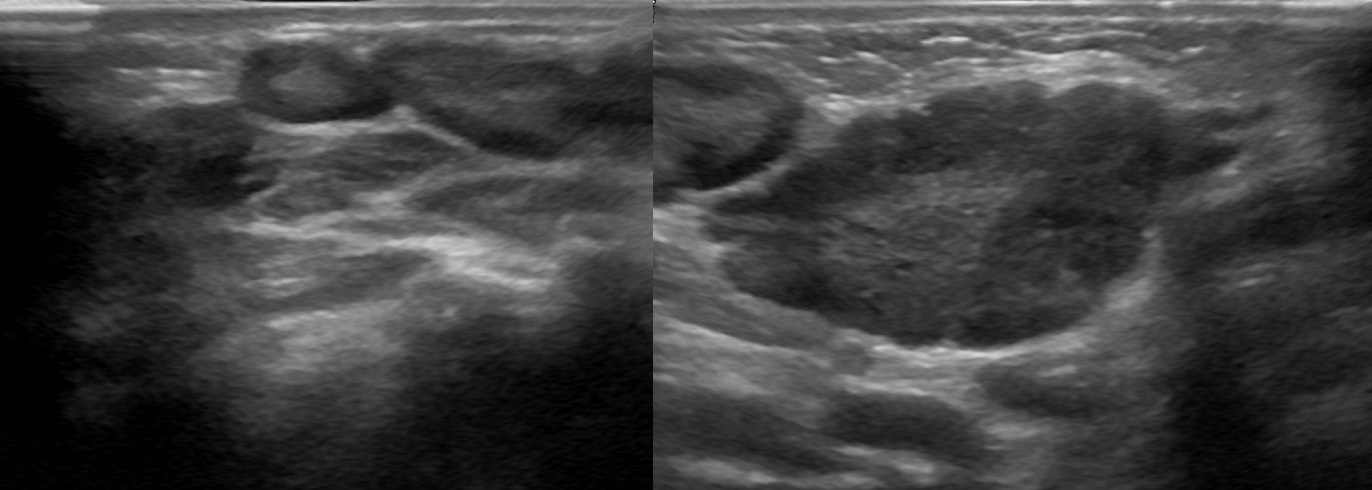
Рисунок. На УЗИ лимфоузлы увеличены, овальной формы, четкий и ровный контур, эхогенность пониженная, корковая зона несколько расширена, центральный рубчик видно отчетливо; кровоток в воротах усилен, сосуды расположены правильно — расходятся радиально, подкапсульный кровоток не определяется. Заключение: Лимфаденопатия с признаками высокой степени активности.
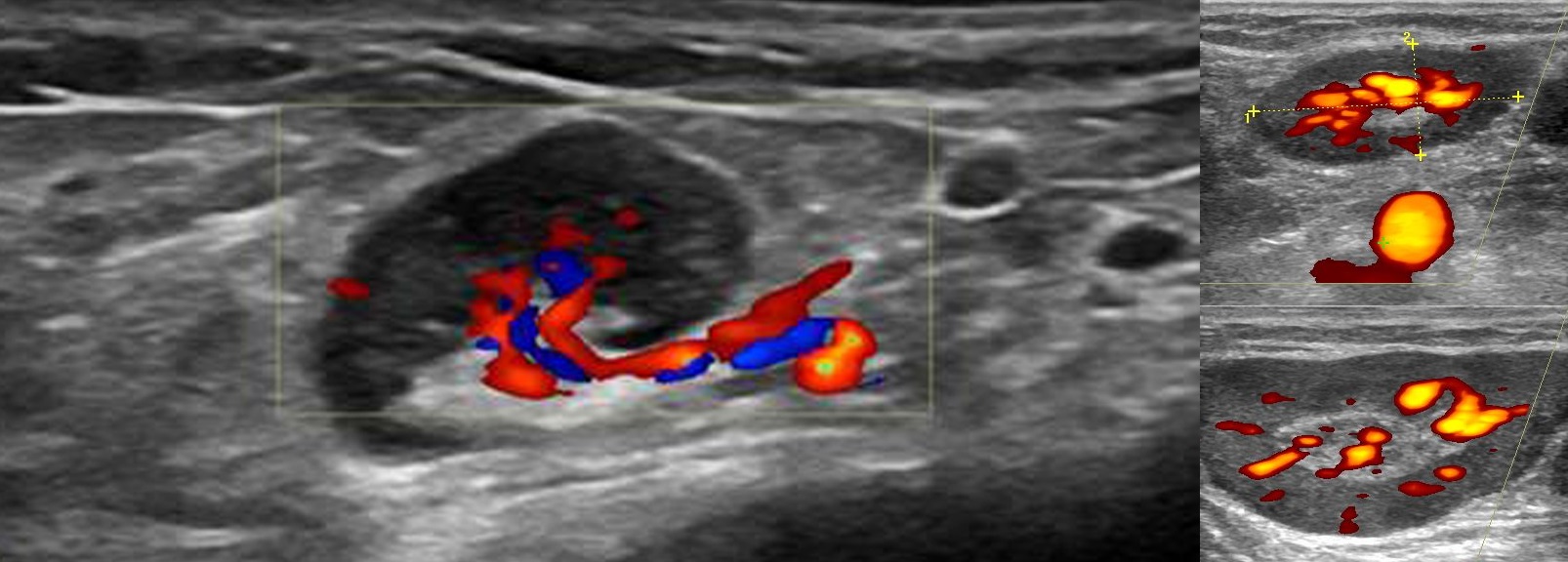
Рисунок. Ребенок с высокой температурой, ангиной и двусторонней «опухолью» на шее, в общем анализе крови атипичные мононуклеары 25%. На УЗИ передне- и заднешейные лимфоузлы увеличены (максимальный размер 30х15 мм), округлой формы, неоднородные. Обратите внимание, центральный рубчик отлично видно, а кровоток на уровне ворот усилен. Заключение: Лимфаденопатия с признаками высокой степени активности. Большие группы увеличенных лимфоузлов на шее характерны для инфекционного мононуклеоза. Учитывая течение болезни и наличие атипичных мононуклеаров, вероятно, у ребенка инфекционный мононуклеоз.
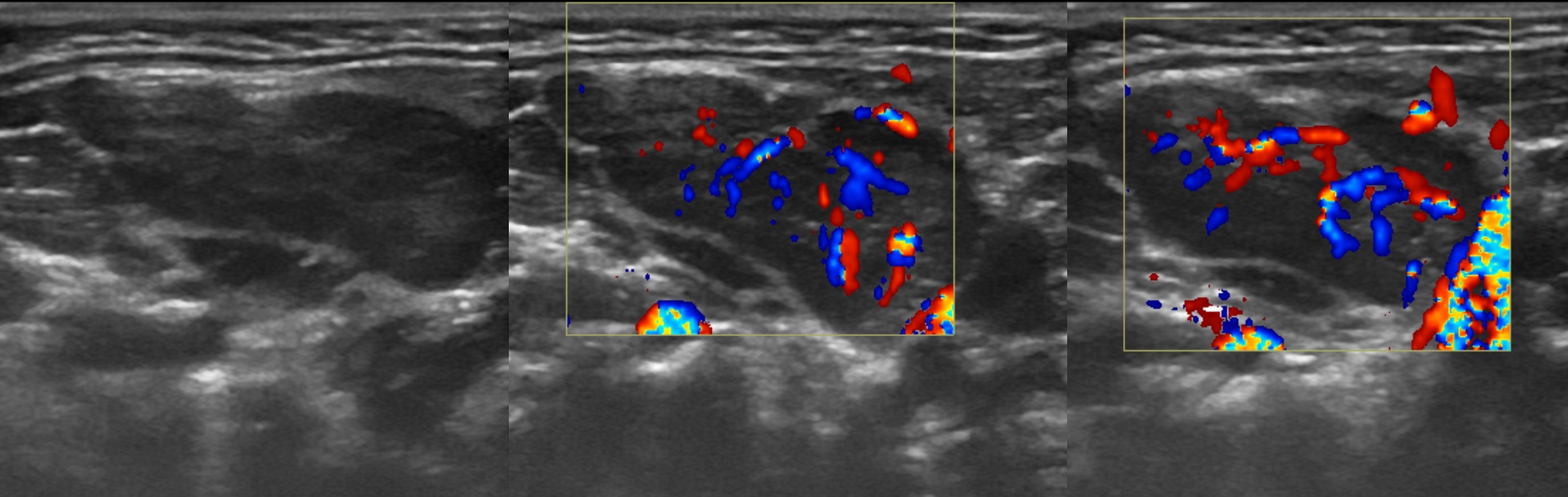
Рисунок. Женщина жалуется на «опухоль» в подмышке и на локте. Неделю назад повздорила с соседской кошкой. На УЗИ подмышечный (сверху) и локтевые (снизу) лимфоузлы увеличены, округлой формы, выраженная гиперплазия корковой и околокорковой зоны, гиперэхогенный центральный рубчик сохранен; кровоток заметно усилен, сосуды расположены правильно — радиально. Заключение: Лимфаденопатия с признаками высокой степени активности. При болезни кошачьей царапины на месте укуса или царапины образуются небольшие гнойнички и одновременно воспаляются близкие лимфоузлы. Один или группа лимфоузлов увеличиваются в размерах до 5-10 см, становятся болезненными, уплотняются. Через 2-4 недели происходит самоизлечение. Иногда образуются абсцессы и свищи.
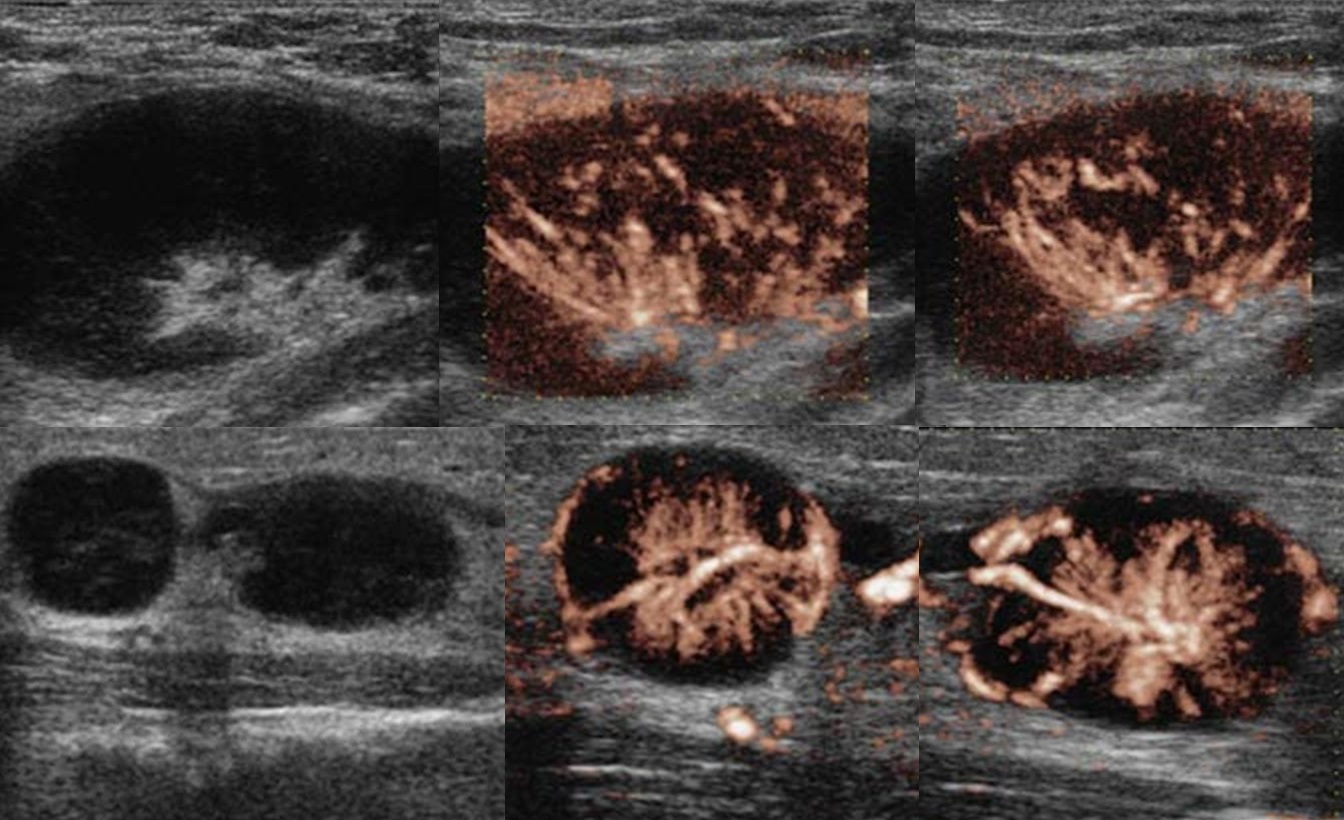
Туберкулез лимфоузлов на УЗИ
Туберкулез чаще поражает лимфоузлы шеи, подмышечной и паховой области. Обычно туберкулезный лимфаденит развивается медленно, лимфоузлы безболезненные, средний размер 3 см, но иногда могут достигать 10 см. На УЗИ пораженные лимфоузлы увеличены, гипоэхогенные, с нечетким контуром, часто можно увидеть выраженный периаденит и спаянные пакеты лимфоузлов. Для туберкулезного лимфаденита характерна неоднородная эхоструктура — анэхогенные кистозные полости и кальцинаты. При прогрессировании заболевания может образоваться абсцесс и свищи.
Рисунок. На УЗИ на шее определяется группа увеличенных лимфоузлов, неправильной формы; эхогенность понижена, центральный рубчик отсутствует; неоднородные за счет анэхогенных аваскулярных зон — очаги некроза; кровоток усилен, ход сосудов неправильный, выраженный подкапсульный кровоток. Заключение по результатам биопсии: Туберкулез лимфоузлов.
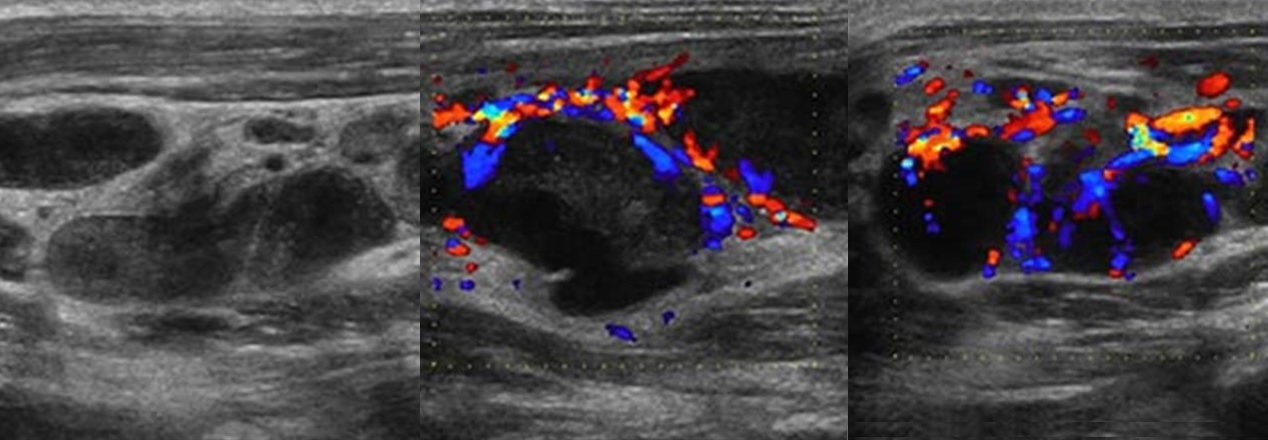
Рисунок. На УЗИ увеличенные лимфоузлы, неправильной формы с размытыми границами; эхогенность пониженная, центральный рубчик отсутствует; неоднородные за счет мелких кистозных полостей и гиперэхогенных включений с акустической тенью позади (кальцинаты). Заключение по результатам биопсии: Поражение лимфоузлов атипичными микобактериями. Гистологически очаги инфекции М. tuberculosis и атипичных микобактерий часто неразличимы. Классическим морфологическим проявлением в обоих случаях служит гранулема с казеозным некрозом.
«Бог в мелочах»
Кальцификаты в лимфоузлах характерны не только для туберкулеза, но и для метастазов папиллярной карциномы щитовидной железы.
10 признаков злокачественного лимфоузла на УЗИ
- Большие размеры, более 10 мм;
- Округлая форма, соотношение длинного и короткого размера (Д/К) <2;
- Эхогенность диффузно или локально понижена вплоть до анэхогенной;
- Концентрическое или эксцентрическое расширение коркового слоя;
- Гиперэхогенный центральный рубчик истончен или отсутствует;
- Неоднородная эхоструктура за счет гиперэхогенных кальцинатов и/или анэхогенных зон некроза;
- Неровный и размытый контур, когда клетки опухоли прорастают капсулу;
- Часто образуют крупные конгломераты;
- Кровоток дефективный — сосуды смещены, хаотично организованы, диаметр не уменьшается по направлению к капсуле, выраженный подкапсульный кровоток, аваскулярные зоны и др;
- Высокий индекс резистентности (RI >0,8) и пульсации (PI >1,5).
«Бог в мелочах»
Когда лимфоузел медленно растет, безболезненный, очень плотный и буквально врастает в окружающие его ткани – велика вероятность злокачественного процесса.
Лимфоузлы в затылочной и околоушной областях, как правило, имеют округлую форму. Оценивая узлы, опирайтесь не только на форму.
При абсцессе, туберкулезе, актиномикозе центральный гиперэхогенный рубчик в лимфоузлах может отсутствовать.
Иногда встречаются полностью гиперэхогенные лимфоузлы, что характерно для жировой инфильтрации, но НЕЛЬЗЯ исключить рак.
Экстракапсулярный рост опухоли часто приводит к объединению нескольких пораженных лимфоузлов в бесформенный конгломерат с вовлечением окружающих тканей.
Рисунок. На УЗИ лимфоаденопатия с эхо-признаками злокачественного процесса: увеличенный (28х16 мм) лимфоузел, округлой формы (Д/К <2), гипоэхогенный без центрального рубчика; определяется подкапсульный кровоток, диаметр сосудов не уменьшается по направлению к капсуле, RI 0,88.
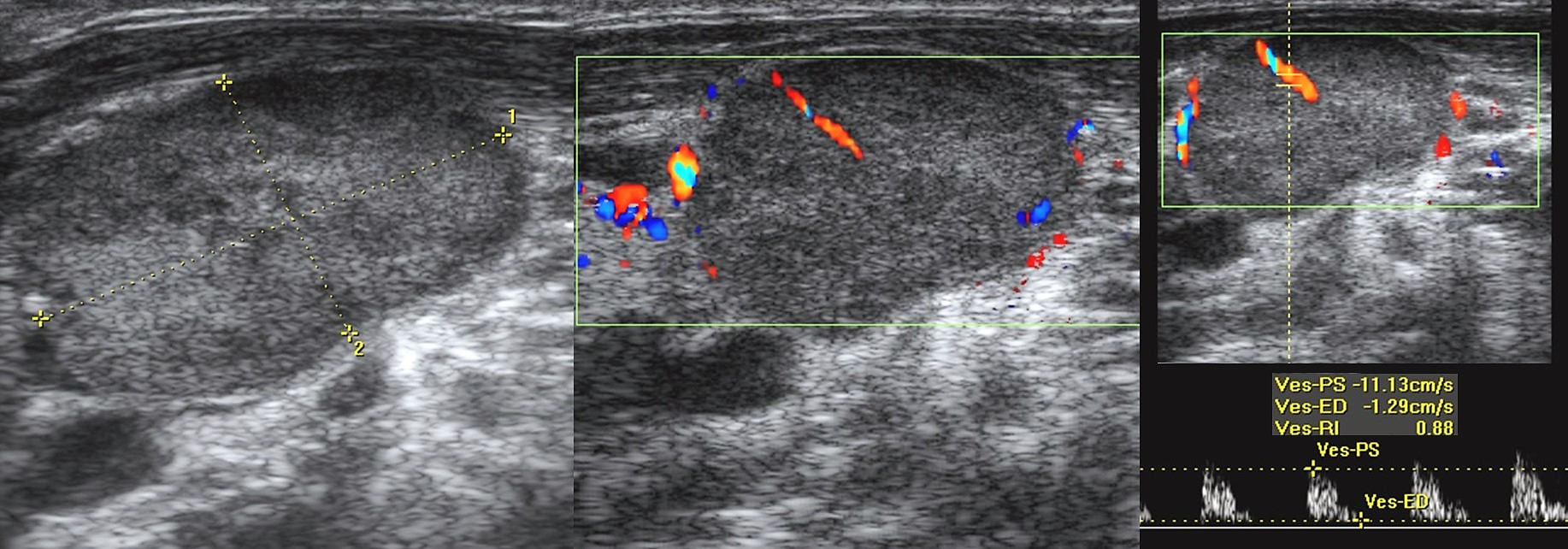
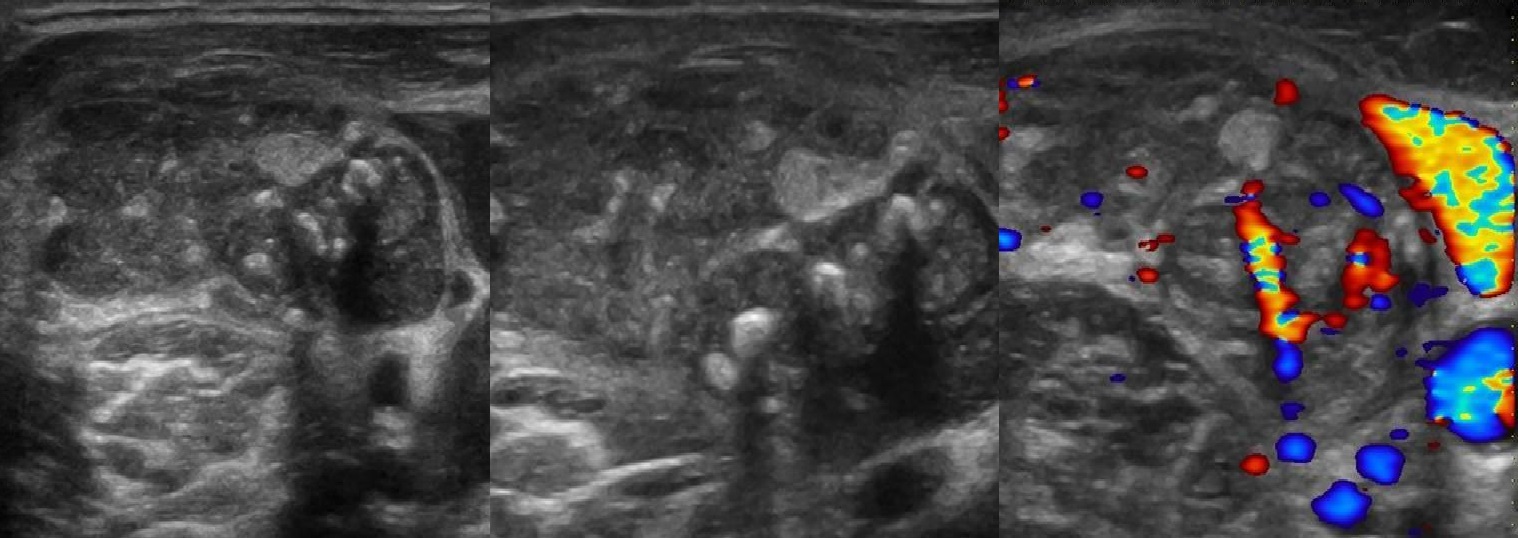
Рисунок. Мужчина 63-х лет обнаружил «опухоль» на шее: растет медленно без боли и лихорадки. На УЗИ в районе кивательной мышцы определяется группа резко гипоэхогенных лимфоузлов без центрального рубчика, размер 10-20 мм; часть лимфоузлов округлые; встречаются лимфоузлы с резко усиленным кровотоком. Заключение по результатам биопсии: Лимфома.
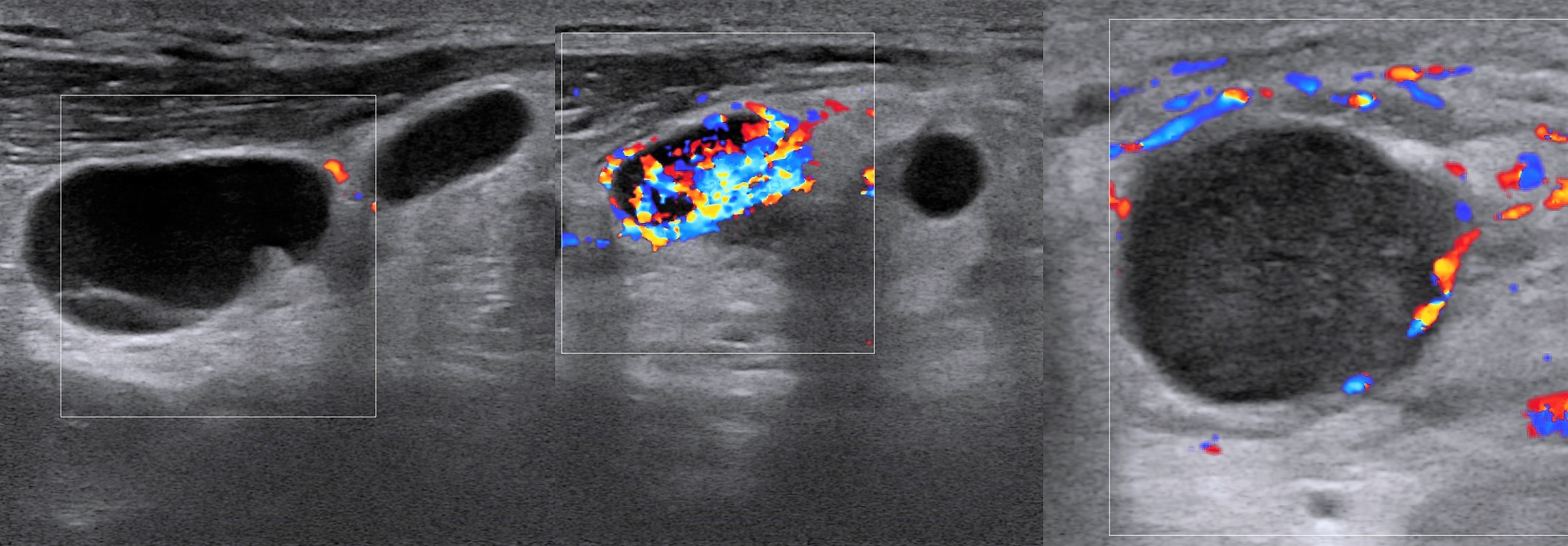
Рисунок. Женщина 32-х лет с «опухолью» на шее. На УЗИ в левой надключичной области определяются один большой и несколько маленьких гипоэхогенных лимфоузлов, округлой формы, центральный гиперэхогенный рубчик тонкий; кровоток заметно усилен, сосуды расположены хаотично, диаметр не уменьшается по направлению к капсуле, выраженный подкапсульный кровоток. В левой подвздошной ямке видно «сэндвич» — конгломерат из увеличенных гипоэхогенных лимфоузлов, между которыми залегают сосуды брыжейки. Заключение: Лимфоаденопатия с эхо-признаками злокачественного процесса. Рекомендована биопсия измененных лимфоузлов.
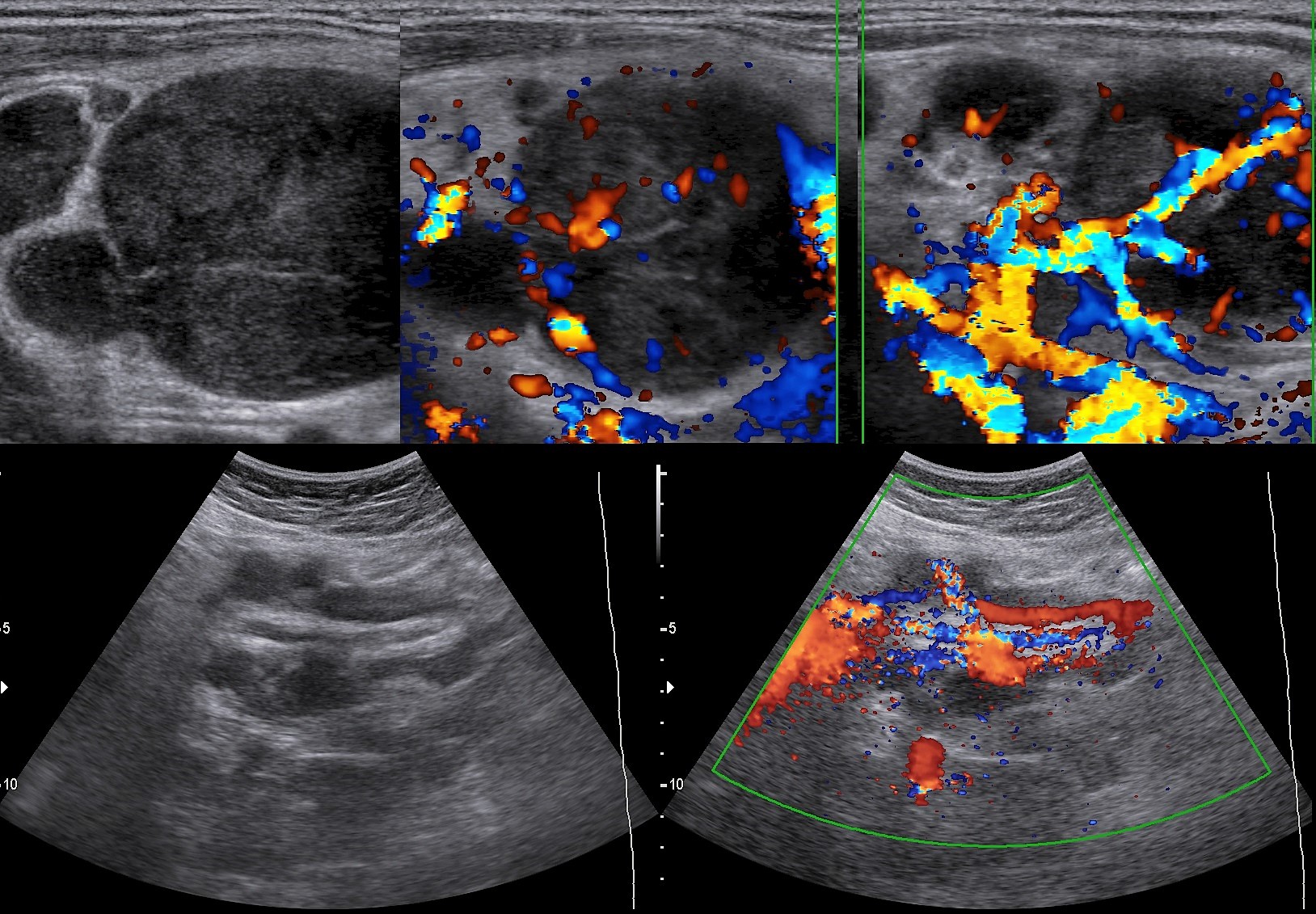
Рисунок. Мужчина 50-ти лет с жалобами на осиплость голоса, «опухоль» на шее слева. На УЗИ на шее определяется круглое образование с большой анэхогенной полостью в центре — зона некроза. На КТ видно большую опухоль в надгортанной области слева. Заключение по результатам биопсии: Увеличенный лимфоузел с метастазами плоскоклеточного рака. Для плоскоклеточного рака типичен центральный некроз лимфоузлов.
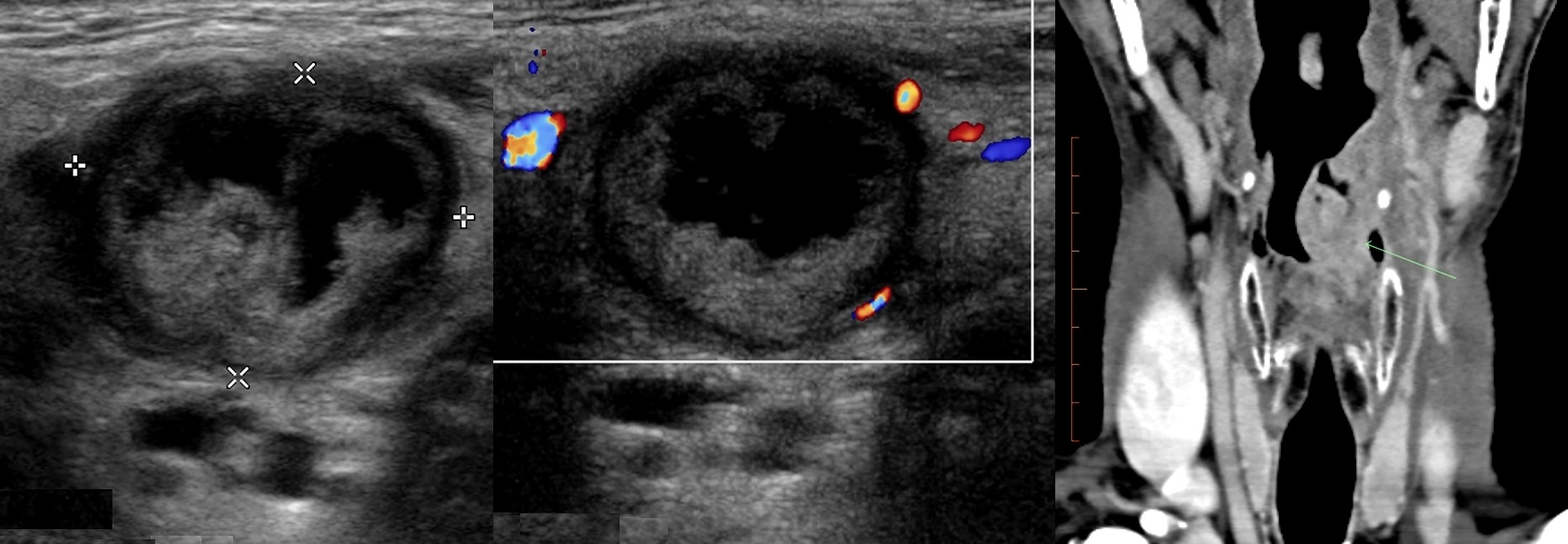
Рисунок. На УЗИ лимфоузел с метастазами папиллярного рака щитовидной железы: эхоструктура неоднородная — мелкие анэхогенные полости и микрокальцинаты; центральный рубчик не определяется; видно подкапсульный кровоток.
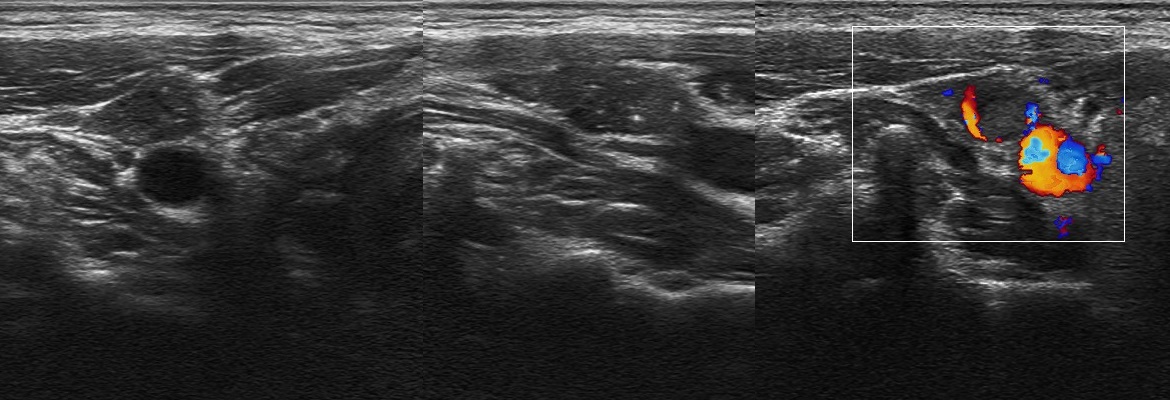
Рисунок. На УЗИ группа увеличенных округлых лимфоузлов на шее: гипоэхогенные, неоднородные за счет мелких и крупных анэхогенных, аваскулярных зон — очаги некроза. Заключение по результатам биопсии: Лимфоузлы с метастазами аденокарциномы. Первичную опухоль найти не удалось.

Рисунок. На УЗИ метастазы аденокарциномы легких разрушили нормальную архитектуру лимфоузла: неоднородный за счет чередования гипер- и гипоэхогенных участков, центральный рубчик отсутствует, форма лимфоузла неопределенная, контур нечеткий, что указывает на инфильтративный рост в окружающие ткани.
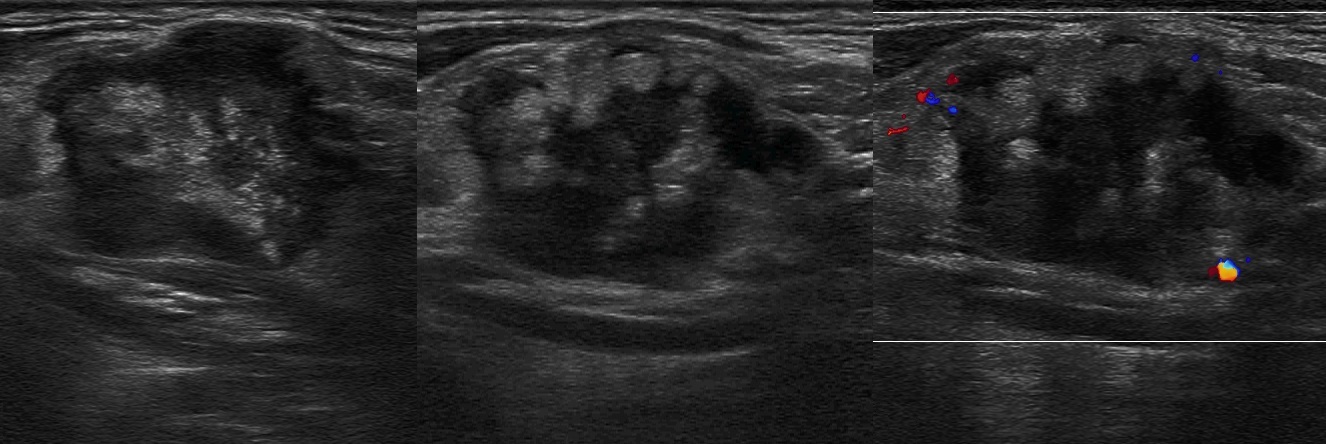
Рисунок. На УЗИ лимфома (1,2) между углом нижней челюсти и подчелюстной слюнной железой, также лимфоузел (3) с метастазами.
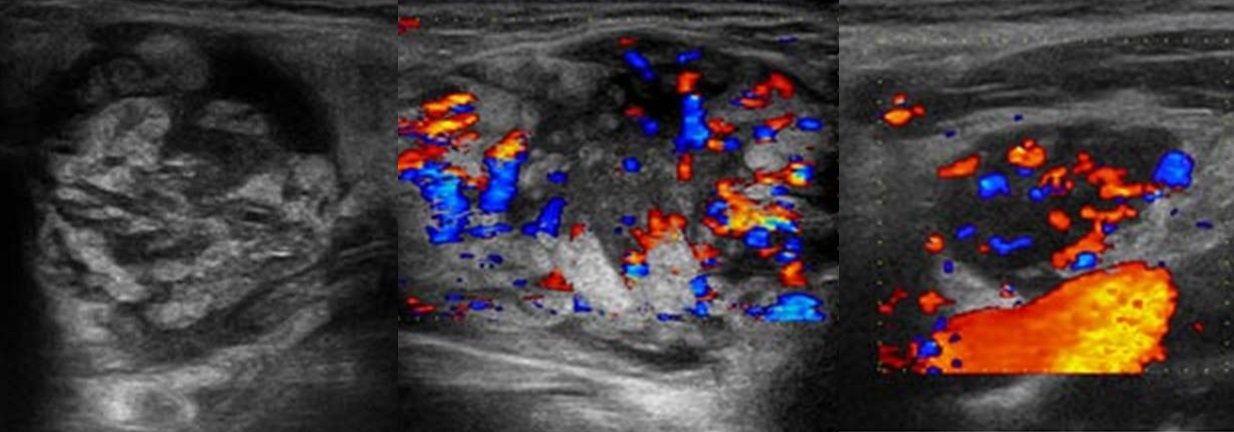
Лимфогранулематоз или лимфома Ходжкина — это злокачественная гиперплазия лимфоидной ткани. Опухоль развивается из одного очага, чаще в шейных, надключичных, средостенных лимфоузлах. На УЗИ видно пачку увеличенных лимфоузлов, четко отграничен