Парааортальный лимфоузел в поджелудочной железе

Опухоль поджелудочной железы симптомы и лечение. По своему происхождению новообразования в поджелудочной железе бывают доброкачественными или злокачественными.
Часто их выявляют после инструментального обследования других органов. На УЗИ однозначно вид опухоли не определить. При подозрении на новообразование в поджелудочной железе нужно обратиться к врачу, который назначит дополнительное всестороннее обследование.
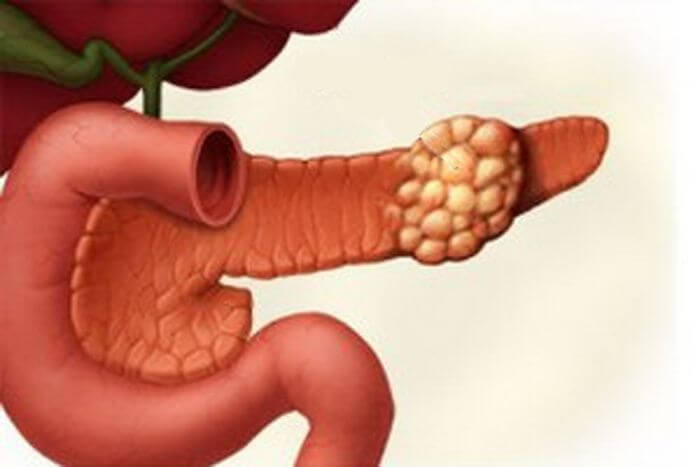
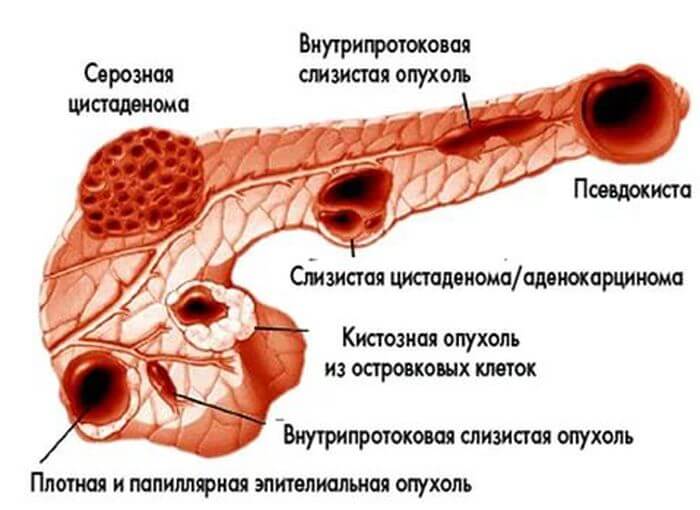
Классификация опухолей
Новообразование в поджелудочной железе разделяются:
По локализации — месту возникновения в структуре железы:
- головка;
- тело;
- хвост;
- островки Лангерганса;
- протоки.
Гистологическому строению определяется, из каких клеток образовалась опухоль:
- эпителиальное происхождение;
- железистой паренхимы;
- из островкового эпителия;
- неэпителиального генеза;
- дизонтогенетические.
Функциональным нарушениям – состояние, связанное с изменением регуляции в организме: гормональной или нервной. Орган остается неповрежденным, но деятельность поджелудочной железы нарушается.
Симптомы
Развитие опухоли до поры протекает без видимых симптомов. Когда она разрастается и возможно прорастает в близлежащие органы: желудок, тогда появляются типичные симптомы, с которыми доктор знаком. По симптомам он назначает всестороннее обследование.
Злокачественная опухоль поджелудочной железы проявляет свои симптомы при значительном разрастании:
Закупорка протоков
Закупорке протоков (обтюрация) – появляется при сдавливании образованием органов, которые нарушают свое функционирование, и проявляется болями, свидетельствующими о том, что новообразование просочилось сквозь нервные окончания. У каждого пациент симптомы проявляются индивидуально и зависят от места возникновения.
Опухоль головки поджелудочной железы провоцирует боль в правом подреберье. Опухоль хвоста поджелудочной железы вызывает дискомфорт и боль в левом подреберье. Если образованием охвачено тело поджелудочной железы, то боль проявляется вкруговую, опоясывающая.
Боль сильно увеличивается при несоблюдении диеты, а также лежа на спине. Сдавливание органов приводит к закупорке желчных протоков, проявляющееся в оттоке желчи из печени в кишечник. Результатом становится механическая желтуха. У нее свои симптомы:
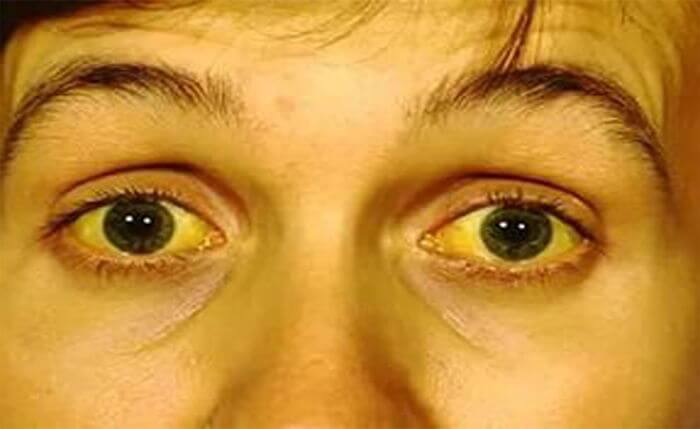
- желтушное окрашивание кожи, склер или слизистых оболочек;
- обесцвечивание стула;
- потемнение мочи;
- изменение размера печени и желчного пузыря в сторону увеличения;
- возникновение кожного зуда.
Рак поражает близлежащие органы, из которых может, в любой момент открыться кровотечение.
Интоксикация
Интоксикация организма. Ее признаки часто путают с признаками заболеваний и отклонений в ЖКТ. Симптомы похожи, но действие на организм интоксикации значительно тяжелее:
- резкое снижение веса;
- потеря аппетита;
- вялость, немощь, апатия;
- повышение температуры.
Доброкачественная опухоль поджелудочной железы позволяет классифицировать симптоматику 2 видов:
Ранняя стадия имеет бессимптомное течение, и приобретает их в процессе роста:
- боли вверху живота, подреберьях, правом или левом, отдающая в спину, усиливающаяся по ночам;
- дискомфорт и боль после приема пищи;
- постепенная потеря веса;
- тошнота, снижение аппетита, немощь и потеря трудоспособности.
Поздняя стадия – проявляется симптомами, как и при злокачественной опухоли. Помимо перечисленных выше, симптомов вызывает страх и нервные расстройства, повышает потоотделение. Симптомы могут возникать постепенно или внезапно. И они отличаются, завися от типа доброкачественного образования.
Риски возникновения
Точной причины появления раковых клеток нет. Но опухолевый процесс имеет свои факторы риска, о которых многие знают. Среди них:
- Вредные привычки: алкоголь, курение.
- Генная предрасположенность.
- Неправильное питание.
- Панкреатит.
- Неблагоприятная экологическая обстановка.
Диагностика
Всесторонне обследование пациента, используя различные методы исследования, позволит выяснить тяжесть опухоли: очаги, размеры, действие на соседние органы, метастазирование.
Обследование поможет определиться с методикой лечения:
- УЗИ. Позволяет увидеть новообразование, очаг его распространения.
- Компьютерная томография с введением контрастного вещества выявит не только очаги опухоли, но и метастазы, если они есть.
- Рентгенологические методы: А) Рентгенография определяет последствия прорастания опухоли на желудок и двенадцатиперстную кишку, сдавливание органов, диффузия слизистых оболочек, снижение моторики. В) Релаксационная дуоденография определяет локализацию опухоли и последствия ее разрастания. С) Ирригография выявляет дефекты в поперечно-ободочной кишке в результате прорастания опухоли.
- Эндоскопическая ретроградная холангиопанкреатография позволяет осмотреть желчную и панкреатическую системы с целью выявления их поражений. Взять материал для биопсии из неблагополучных очагов.
- Эндоскопический ультразвук. За счет технического оснащения: эндоскоп, видеокамера, ультразвуковой датчик, возможно, исследовать новообразование, введя инструменты через кишку. Такое исследование позволяет выявить новообразование на ранних стадиях.
- Рентгенохирургическая диагностика с контрастом позволяет выявить причины механической желтухи и смещение артерий.
- Радионуклидное исследование позволяет выявить закупорку общего с поджелудочной железой желчного протока.
- Нашумевший спорный тестер Джека Андраки, основан на анализе крови или мочи, используя специальную бумагу.
Главное в диагностике — установка медицинского диагноза на основании интерпретация полученных результатов исследования и анализов, формирование экспертного заключения.
Лечение
Необходимое лечение подбирается доктором на основании диагностики и анализов.
Хирургическая терапия всегда показана при обнаружении доброкачественного образования. Исследование гистологии со срезов образования позволит точно установить была ли она доброкачественной. Основные операции по удалению новообразований:
- Резекция состоит в удалении части поджелудочной железы, чаще в ее хвосте.
- Удаление непосредственно образования способом вылущивания. Выполняются для опухолей, которые продуцируют гормоны: доброкачественная инсулома.
- Панкреатодуоденальная резекция производится в случае размещения образования на головке железы. Оно удаляется вместе с 12-перстной кишкой.
- Селективная артериальная эмболизация закупоривает сосуд, на котором растет образование с целью отключить подпитку кровоснабжением. Используется при гемангиоме.
Химиотерапия
Химиотерапия призвана лечить злокачественное образование при помощи токсинов и ядов, которые называются химиопрепаратом. Она бывает: предоперационной, послеоперационной, профилактической, лечебной.
Поскольку раковые клетки бесконечно делятся, то химиотерапия циклично повторяется в расчете с клеточным циклом деления. Процедура состоит из капельного введения препарат или приёмом таблеток.
Наружная радиотерапия, являющаяся разновидностью терапии лучевой. Суть излечения — бомбардирование зоны новообразования излучением от медицинского ускорителя в виде пучка элементарных частиц. Проводится сеансами через фиксированный промежуток времени. Показания к применению:
- Сокращение размера опухоли на поджелудочной железе перед хирургическим вмешательством.
- Локально-возникшем раке поджелудочной железы.
- Уменьшение страданий при метастазах.
- Предотвращение рецидивов рака после хирургической операции.
Симптоматическая терапия направлена на снятие болей и облегчения страданий умирающего пациента: гормональная терапия – это лечение с помощью применения гормонов, способных тормозить рост рака. Продлевает продолжительность жизни.
Виротерапия применяет онкотропные или онколитические вирусы в терапевтических целях, мобилизуя против злокачественных клеток естественные защитные силы иммунной системы организма.
Нанонож как необратимая электропорация, разрушающая раковые клетки путем воздействия на них электрическим полем большой интенсивности локализовано. Для этого применяется специальный аппарат — нанонож.
В настоящее время слывет одним из самых результативных способов уничтожения опухоли в поджелудочной железе. Факт возможности повторения процедуры важное обстоятельство для повторного проведения при рецидивах или неоперабельном раке.
Шансы на выздоровление или жизнь после оперативного лечения
Сама операция на поджелудочной железе мало опасна. Прогноз оптимистичней при ранних сроках выполнения операции. Полностью выздоравливают пациенты с доброкачественными опухолями: глюкагономы, инсуломы, гастриномы и их разновидности
Рак поджелудочной железы имеет печальную статистику:
- На операцию поступают пациенты, у которых отсутствуют множественные метастазы, А это, как правило, лишь 15% больных. Для 85 % предоставляются виды лечения, направленные на продление жизни.
- Смертность на операционном столе у одного пациента из 6.
- Продолжительность жизни до 5 лет у каждого десятого больного после хирургического вмешательства, у остальных меньше.
После оперативного лечения возможны осложнения в функционировании организма. Любая операция влечет приспособление организма к потере органа или его части. Если орган жизненно важен, то адаптация проходит тяжелее. У пациентов после удаления опухоли поджелудочной железы, симптомы и лечение влекут 2 проблемы: сбои при пищеварении, снижение инсулина в организме.
Решаются проблемы дефицита путем назначения медикаментозных препаратов. При сопутствующих удалениях частей близлежащих органов: желудка, селезенки, двенадцатиперстной кишки врач посоветует надлежащую терапию и диету.
Профилактика
Поскольку ученые неутомимо работают над вопросом изучения причин, дающих толчок развитию рака, а ответа на них нет со 100 % достоверностью, поэтому руководства во избежание заболевания нет.
Лучший способ профилактики исключить знакомые всем факторы риска. Быть внимательным к себе при проявлениях болей в месте расположения железы. Не откладывать визит к доктору и хотя бы поверхностное обследование УЗИ.
Опухоль поджелудочной железы симптомы и лечение животрепещущая тема для многих страдающих заболеванием.
Источник
Увеличенные лимфоузлы поджелудочной железы — всегда признак воспалительного процесса. По лимфатической системе непрерывно циркулирует жидкость, которая выводит из органа патологические частицы. Это и есть лимфа.

Топография органа
Лимфатическая система паренхиматозного органа
Лимфа – среда организма, которая образуется путем фильтрации межклеточной жидкости. В ее состав входят клетки иммунологической защиты (лимфоциты, макрофаги, фагоциты) и растворенные вещества, поступающие в нее из долек железы.
В структуру лимфатической системы поджелудочной железы входят:
- Лимфатические капилляры, отходящие от межуточного пространства.
- Сосуды чревного лимфатического сплетения.
- Верхние и нижние лимфоузлы (панкреатодуоденальные — головки железы, и панкреатические — тела и хвоста).
- Чревные узлы.
- Кишечный лимфатический ствол.
Лимфатический узел поджелудочной представляет собой эластическое образование размером от 1 до 5 см в диаметре. Вокруг него располагается капсула, от которой отходят тонкие трабекулы (перегородки). Под капсулой расположено корковое вещество, в котором содержатся лимфоциты, макрофаги и незрелые клетки иммунной системы. Мозговой слой представлен мякотными тяжами, которые выступают в роли фильтра и резервуара для чужеродных частиц.

Основные функции, которые выполняют панкреатические лимфоузлы, можно представить следующим списком:
- задержка чужеродных и злокачественных частиц;
- образование лимфоцитов;
- синтез антител и других факторов иммунной защиты;
- разрушение эритроцитов;
- участие в обменных процессах.
Лимфатические узлы располагаются группами по 4-5 штук. Лимфа движется по сосудам, проходя через них к центральным коллекторам.
При повреждении узлов и сосудов, открываются коллатеральные (обходные, запасные) пути, которые осуществляют лимфоток до момента восстановления прежних магистралей.
Причины повреждения панкреатических лимфоузлов
Увеличение лимфоузлов в поджелудочной возникает из-за развития воспалительной реакции, которая может быть спровоцирована патологией самой железы или окружающих тканей. Кроме того, опухоли в самих узлах или метастазы из других областей также приводят к изменению их размеров.

Лимфатические сосуды и узлы брюшной полости
При повреждении поджелудочной железы частицы разрушенных тканей, лейкоциты, ферменты, токсины, микробные тела попадают в лимфу. Задерживаясь в узлах-фильтрах, они провоцируют реактивное воспаление — лимфаденит. Лимфоузел отекает, становится напряженным, увеличивается. Возникает его нагноение. При переходе воспаления на сосуд развивается лимфангоит. Процесс переходит на соседние узлы, вызывая их слипание с образованием воспалительного конгломерата.
Основные причины увеличения панкреатических лимфоузлов:
- острый или хронический панкреатит;
- желчекаменная болезнь;
- лимфосаркома;
- патологии желудка;
- панкреонекроз;
- дуоденит, язва двенадцатиперстной кишки;
- рак поджелудочной железы;
- лимфома;
- мезаденит – воспаление брыжейки кишечника;
- инфекции (аденовирусная, корь, паротит, энтеровирусная).
При опухолевом перерождении ткани узла разрастаются, клетки теряют свою дифференцированность. Лимфоузел может достигать огромных размеров, сдавливая окружающие ткани.
Симптомы
Чаще всего увеличиваются лимфоузлы при панкреатите, как реакция на воспалительные изменения в железе. При этом на первый план выходит клиническая картина основного заболевания. Специфических симптомов поражения лимфоузлов нет.

Клинические признаки, которые могут сопровождать увеличение панкреатических лимфатических узлов:
- боли в животе опоясывающего характера;
- локальное напряжение мышц передней брюшной стенки в области эпигастрия и левого подреберья;
- метеоризм;
- лихорадка (при гнойном лимфадените);
- тошнота и неукротимая рвота;
- интоксикационный синдром;
- нарушения стула (запор или диарея).
Первыми симптомами рака поджелудочной железы могут быть:
- постоянные боли в животе;
- тошнота;
- немотивированная слабость;
- потеря веса, вплоть до истощения;
- гипогликемия – понижение сахара крови, жажда, увеличение суточного диуреза;
- рецидивирующий поверхностный тромбофлебит нижних конечностей;
- бледность и/или желтушность кожи (при раке головки).
Важно! Если обнаружено увеличение регионарных панкреатических лимфоузлов при отсутствии патологических изменений в железе и окружающих органах, необходимо исключить опухолевое перерождение.
Основным методом выявления изменения размеров лимфоузлов является УЗИ. Кроме того, они могут быть обнаружены при проведении контрастной рентгенографии, компьютерной или магниторезонансной томографии.
Лимфома поджелудочной железы
Достаточно редким опухолевым поражением поджелудочной железы считается ее лимфома. На долю первичных новообразований приходится от 1 до 2-2,5%, вторичная (неходжкинская) лимфома встречается чаще и является результатом распространения опухолевого процесса.
Согласно статистике, лимфома встречается чаще у мужчин старше 50 лет. Наличие СПИДа является «благоприятным» фактором для развития новообразования. Кроме того, опухоль склонна к быстрому озлокачествлению.
Диагностика первичной лимфомы поджелудочной железы представляет трудности, поскольку болезнь длительное время протекает бессимптомно и не имеет специфической симптоматики. Иногда болезнь протекает по типу панкреатита (в результате сдавливания Вирсунгова протока):
- с острыми или ноющими болями в верхней половине живота;
- тошнотой, периодической рвотой;
- вздутием живота, слабостью.
При неходжкинской лимфоме появляется постоянная слабость, волнообразная лихорадка с ознобом и снижение массы тела.
Диагноз устанавливается по данным УЗИ, компьютерной томографии и результатов биопсии. Тактика лечения зависит от размеров опухоли и стадийности процесса. Может использоваться: оперативное вмешательство с удалением новообразования и части железы, химио- или лучевая терапия.
Первичная лимфома склонна к рецидивированию, В- и Т-клеточные опухоли характеризуются быстрым ростом, что приводит к раннему летальному исходу.
Понравился материал: оцени и поделись с друзьями
Источник
Лимфоузлы брюшной полости – многочисленная группа лимфатических узлов, обеспечивающих лимфоток органов этой зоны. По ряду различных причин эти узлы могут увеличиваться и воспаляться. Из-за глубокого расположения лимфоузлы в брюшной полости не пальпируются, поэтому заподозрить патологический процесс можно по косвенным симптомам. Важно знать особенности локализации и функции лимфоузлов в животе, чтобы своевременно обратить внимание на тревожные сигналы организма и проконсультироваться с врачом.
Особенности абдоминальных лимфоузлов
Главной особенностью брюшных лимфоузлов является их расположение. Мезентериальные лимфоузлы располагаются в брюшине, поэтому прощупать их нельзя. Они обеспечивают отток лимфы от органов брюшной полости, защищая от инфекции, выводя токсины и обеспечивая нормальную работу иммунной системы.
При воспалении лимфоузлов брюшной полости сложно поставить диагноз самостоятельно. Это связано с тем, что симптоматика больше напоминает кишечную инфекцию или грипп с диспепсическими расстройствами. С воспалением лимфатических узлов брюшной полости и забрюшинного пространства чаще сталкиваются дети до 12-13 лет, чем взрослые, что объясняется слабым иммунитетом детского организма.
Разобравшись, что такое мезентериальные лимфоузлы, следует подробнее рассмотреть их расположение и функции. Патологии этой группы лимфатических узлов опасны осложнениями. Кроме того, эта группа лимфоузлов остро реагирует на онкопатологии внутренних органов, поэтому важно своевременно суметь выявить опасные симптомы, но не отмахиваться от дискомфорта, ожидая, что он пройдет без лечения.
Расположение и функции

Симптомы острой стадии нарастают в течение 1-5 дней в зависимости от иммунитета человека, у маленьких детей он развивается за несколько часов
Расположение лимфоузлов в животе достаточно запутанно, так как они представляют собой крупный конгломерат органов лимфосистемы, расположенных в брюшине, внизу живота, возле всех органов брюшной полости и вдоль аорты.
Основные группы абдоминальных лимфоузлов:
- брыжеечные лимфоузлы;
- парааортальные лимфоузлы;
- паракавальные лимфоузлы;
- парапанкреатические узлы.
Все эти лимфатические узлы объединены в одну крупную группу – забрюшинные лимфоузлы. Лимфоузлы брыжейки обеспечивают отток лимфы от задней стенки живота и кишечника. Увеличение брыжеечных лимфоузлов у взрослых и детей является тревожным симптомом, который может появляться на фоне различных патологий.
Парааортальные лимфоузлы внутрибрюшной области расположены вдоль аорты.
Паракавальные лимфатические узлы располагаются около нижней полой вены.
Парапанкреатическими называются все лимфатические узлы, расположенные возле поджелудочной железы, печени и желчного пузыря.
Функции этой группы лимфатических узлов – фильтрация межклеточной жидкости (лимфы), удаление токсинов и инфекционных агентов. Лимфатические узлы выполняют роль фильтра, обеспечивая нормальное функционирование органов брюшной полости и всего организма в целом. Они являются важной составляющей иммунной системы человека, поэтому остро реагируют на эпизоды снижения иммунитета.
Нормальные размеры
Лимфоузлы в животе у женщин, мужчин и детей расположены одинаково, однако их точное количество неизвестно. В целом количество лимфатических узлов является индивидуальной физиологической особенностью, точных норм не установлено. Например, количество чревных лимфоузлов колеблется от 9 до 15.
Размеры лимфатических узлов являются еще одной физиологической особенностью. Так, в среднем лимфоузлы брыжейки не превышают 10 мм в диаметре.
Считается, что в норме диаметр лимфоузла составляет от 3 до 15 мм. В то же время у человека некоторые узлы могут достигать 50 мм в диаметре, что не будет считаться отклонением от нормы. Как правило, внутренние лимфатические узлы значительно меньше поверхностных.
Каждый лимфоузел брюшной полости имеет индивидуальные размеры, норма же будет зависеть от того, где он находится. Так, селезеночные узлы достаточно маленькие и редко бывают больше 5 мм в диаметре. Парааортальные лимфоузлы могут достигать 10 мм, а вот брыжеечные чаще всего тоже отличаются малыми размерами – около 3-7 мм.
Нормальные размеры лимфоузлов у детей такие же, как и у взрослых. Стоит отметить, что у детей до 3-5 лет лимфоузлы постоянно немного увеличены, что обусловлено особенностями работы иммунной системы малыша.
Тревожные симптомы

С воспалением лимфатических узлов брюшной полости и забрюшинного пространства чаще сталкиваются дети до 12-13 лет, из-за слабости иммунитета детского организма
Воспаление и увеличение лимфоузлов в брюшной полости – опасная патология, требующая своевременного лечения. Чаще всего воспаление лимфоузлов брюшной полости диагностируется у детей, но и у взрослых такая патология тоже может развиваться на фоне различных заболеваний.
Опасность заключается в том, что многие люди не обращают внимания на симптомы нарушения работы брюшных лимфоузлов, ошибочно принимая их за проявления болезней желудка и кишечника. В то же время увеличение лимфатических узлов брюшной полости является следствием опасных патологий ЖКТ и требует медицинской помощи.
Различают два заболевания лимфоузлов – их увеличение (лимфаденопатия) и воспаление (лимфаденит). Специфические симптомы зависят от природы нарушения работы лимфоузлов. Обратиться к врачу необходимо при появлении следующих признаков:
- повышение температуры тела;
- боль в желудке;
- диспепсические расстройства (диарея, запор, метеоризм, тошнота и рвота);
- ночная потливость;
- чувство тяжести в желудке.
Точно диагностировать тип нарушения можно только после обследования. Так как мезентериальные лимфоузлы не пальпируются, визуализировать их можно посредством ультразвукового обследования или МРТ.
Увеличение брюшных лимфоузлов
Увеличение лимфоузлов брюшной полости не является самостоятельным заболеванием, причины кроются в инфекциях и воспалительных процессах органов ЖКТ.
Если мезентериальные лимфоузлы увеличены, наблюдаются следующие симптомы:
- чувство тяжести в желудке;
- ночная потливость;
- повышение температуры тела до 37,5 градусов;
- общая слабость и упадок сил;
- увеличение печени и селезенки.
Увеличение размеров печени и селезенки связано с ухудшением оттока лимфы в абдоминальной области. Это может проявляться чувством тяжести под ребрами справа. Увеличение лимфоузлов брюшной полости не сопровождается выраженной болью, однако наблюдается метеоризм, нарушения пищеварения, снижение аппетита. Одним из специфических симптомов лимфаденопатии является ночная потливость, из-за которой может ухудшаться качество сна. Повышенная температура тела при лимфаденопатии обусловлена скорее общим снижением иммунитета у взрослого или ребенка, чем увеличением лимфоузлов брюшной полости.
Забрюшинные лимфоузлы могут увеличиваться по следующим причинам:
- обострение хронических заболеваний ЖКТ;
- туберкулез;
- сифилис;
- ВИЧ;
- грипп;
- кишечные инфекции;
- болезнь Крона;
- паразитарные инвазии.
Причины увеличения лимфоузлов в брюшной полости зависят от локализации лимфаденопатии. Так, причина увеличения брыжеечных лимфоузлов может скрываться в заболеваниях кишечника, кишечном гриппе или болезни Крона. Нарушение работы селезенки приводит к увеличению селезеночных лимфоузлов, а при холецистите и других болезнях желчного пузыря наблюдается увеличение парапанкреатических лимфоузлов.
Кроме того, заболевание лимфоузлов брюшной полости может быть обусловлено системными инфекциями, например, вирусом Эпштейна-Барра, который вызывает инфекционный мононуклеоз.
Воспаление

Воспаление связано с проникновением инфекции в лимфатические узлы и проявлением общей интоксикации организма
Разобравшись, где находятся забрюшинные лимфоузлы, следует разобраться в еще одном распространенном заболевании – лимфадените. Эта патология проявляется воспалением лимфоузлов. Если воспалились лимфоузлы в животе, говорят о мезадените – лимфадените мезентериальных лимфатических узлов. Патология чаще всего диагностируется у детей, взрослые с мезаденитом сталкиваются намного реже.
Типичные симптомы:
- повышение температуры тела свыше 38 градусов;
- симптомы общей интоксикации;
- увеличение печени и селезенки;
- нарушение стула (запор или диарея);
- боль в желудке;
- общее недомогание.
Патология носит инфекционный характер. Воспаление связано с проникновением инфекции в лимфатические узлы. Обычно инфекция проникает в лимфатические узлы с лимфой, на фоне инфицирования органов брюшной полости. Возбудители воспаления – стафилококки, стрептококки, сальмонеллы, микобактерии и др.
Мезаденит очень опасен, может протекать как в острой, так и в хронической форме. Выяснить, что у ребенка увеличены лимфоузлы в кишечнике, можно только путем обследования, поэтому не следует откладывать визит к врачу.
Болевой синдром
О том, что у человека увеличены лимфоузлы желудка, можно понять по общему недомоганию и появлению болевого синдрома. Следует знать, что болевой синдром присутствует как при увеличении лимфоузлов, так и при их воспалении. В первом случае боль связана с тем, что увеличенные лимфоузлы сдавливают нервные окончания окружающих тканей, что может проявляться болью в пояснице. При воспалении лимфоузлов боль острая, распространяется по всей брюшной полости. Из-за специфики болевого синдрома мезаденит часто ошибочно принимают за острый аппендицит.
Диагностика

Лимфоузлы расположены внутри брюшины, и их увеличение и воспаление можно диагностировать лишь при помощи УЗИ
Зная, где располагаются брыжеечные и забрюшинные лимфоузлы, следует внимательно прислушиваться к сигналам, которые подает организм. Если появился дискомфорт в желудке, поднялась температура и наблюдается боль – следует немедленно обратиться к врачу. Диагностировать патологии лимфоузлов помогут следующие обследования:
- общий и биохимический анализы крови;
- анализ кала;
- УЗИ органов брюшной полости.
Дополнительные обследования зависят от предполагаемой причины развития патологии. Например, при подозрении на туберкулез, который может вызывать увеличение разных групп лимфоузлов, пациента направят на проведение туберкулиновых проб.
Принципы лечения
Лечение лимфоузлов зависит от основного заболевания. Увеличение лимфоузлов не лечится, так как размеры органов лимфосистемы приходят в норму после устранения причины лимфаденопатии и повышения иммунитета. При воспалении лимфоузлов назначают антибактериальные препараты. Выбор лекарства осуществляется после ряда обследований, позволяющих выявить возбудителя воспаления. Как правило, используют антибиотики широкого спектра действия, например, макролиды, фторхинолоны или комбинированные препараты на основе пенициллина. Одновременно с антибактериальной терапией назначают средства для укрепления иммунитета.
Источник