Пальпация лимфатических узлов у собаки
Ïðåäâàðèòåëüíûå äàííûå îá èññëåäóåìîì æèâîòíîì. Ïðèíöèïû êëèíè÷åñêîãî èññëåäîâàíèÿ. Îñîáåííîñòè ïðîâåäåíèÿ îáùåãî è ñïåöèàëüíîãî èññëåäîâàíèé. Ïîäðîáíîå îïèñàíèå âûÿâëåííûõ ñèìïòîìîâ ïàòîëîãè÷åñêîãî ïðîöåññà (Status localis). Ëàáîðàòîðíîå èññëåäîâàíèå.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://allbest.ru
Ðàçìåùåíî íà https://allbest.ru
Êëèíè÷åñêîå èññëåäîâàíèå ñîáàêè ïîðîäû ñèáèðñêàÿ ëàéêà ïî êëè÷êå Õàí
Ââåäåíèå
æèâîòíîå êëèíè÷åñêèé èññëåäîâàíèå
Êëèíè÷åñêàÿ äèàãíîñòèêà – âàæíåéøèé ðàçäåë êëèíè÷åñêîé âåòåðèíàðèè, èçó÷àþùèé ñîâðåìåííûå ìåòîäû è ïîñëåäîâàòåëüíûå ýòàïû ðàñïîçíàâàíèÿ áîëåçíåé è ñîñòîÿíèÿ áîëüíîãî æèâîòíîãî ñ öåëüþ íàçíà÷åíèÿ íåîáõîäèìûõ ëå÷åáíî-ïðîôèëàêòè÷åñêèõ ìåðîïðèÿòèé. Îíà ñîñòîèò èç òðåõ îñíîâíûõ ðàçäåëîâ, òåñíî ñâÿçàííûõ ìåæäó ñîáîé. Ïåðâûì ðàçäåëîì ÿâëÿåòñÿ èçó÷åíèå ìåòîäèêè äèàãíîñòè÷åñêîãî îáñëåäîâàíèÿ æèâîòíûõ, èëè âðà÷åáíîé äèàãíîñòè÷åñêîé òåõíèêè. Âòîðîé ðàçäåë ïîñâÿùåí ñåìèîòèêå, òî åñòü ó÷åíèþ î ñèìïòîìàõ áîëåçíåé è èç äèàãíîñòè÷åñêîì çíà÷åíèè. Òðåòèé ðàçäåë âêëþ÷àåò ìåòîäîëîãè÷åñêèå îñíîâû ìûøëåíèÿ ïðè ïîñòðîåíèè äèàãíîçà, òî åñòü âðà÷åáíóþ ëîãèêó è ìåòîäèêó äèàãíîçà.
Êëèíè÷åñêàÿ äèàãíîñòèêà êàê íàóêà ñ îñîáûìè, ïðèñóùèìè åé ìåòîäàìè ñîñòàâëÿåò ìåòîäè÷åñêóþ îñíîâó êëèíè÷åñêîé âåòåðèíàðèè è ÿâëÿåòñÿ âàæíåéøåé ïðîïåäåâòè÷åñêîé äèñöèïëèíîé â ñèñòåìå ïîäãîòîâêè âåòåðèíàðíîãî âðà÷à. Ïðîïåäåâòèêîé âåòåðèíàðíóþ êëèíè÷åñêóþ äèàãíîñòèêó íàçûâàþò ïîòîìó, ÷òî îíà ÿâëÿåòñÿ îñíîâîé, ââîäíûì êóðñîì, äàþùèì ëèøü ïðåäâàðèòåëüíûå ñâåäåíèÿ äëÿ äàëüíåéøåãî óãëóáëåííîãî èçó÷åíèÿ âíóòðåííèõ íåçàðàçíûõ áîëåçíåé, õèðóðãèè, àêóøåðñòâà, ýïèçîîòîëîãèè è äð.
Êóðñîâàÿ ðàáîòà ïî êëèíè÷åñêîé äèàãíîñòèêå âûïîëíÿåòñÿ íà çàâåðøàþùåì ýòàïå èçó÷åíèÿ äèñöèïëèíû ïî ðåçóëüòàòàì ñàìîñòîÿòåëüíîãî ïîëíîãî êëèíè÷åñêîãî èññëåäîâàíèÿ îïðåäåëåííîãî æèâîòíîãî è ëàáîðàòîðíîãî àíàëèçà êðîâè, ìî÷è è êàëà.
 ïðîöåññå âûïîëíåíèÿ êóðñîâîé ðàáîòû ñòóäåíòû 3-4 êóðñà âïåðâûå çíàêîìÿòñÿ ñ ïðàâèëàìè çàïîëíåíèÿ èñòîðèè áîëåçíè. Îäíîâðåìåííî îíè îñâàèâàþò ìåòîäèêó ñîïîñòàâëåíèÿ ðåçóëüòàòîâ êëèíè÷åñêîãî èññëåäîâàíèÿ è äåëàþò îáîáùàþùèé âûâîä â âèäå çàêëþ÷åíèÿ î ñîñòîÿíèè èññëåäóåìîãî æèâîòíîãî.
1.Ïðåäâàðèòåëüíûå äàííûå îá èññëåäóåìîì æèâîòíîì
1.1 Ðåãèñòðàöèîííûå äàííûå
Âèä æèâîòíîãî: Ñîáàêà.
Êëè÷êà: Õàí.
Ïîë: êîáåëü.
Ìàñòü, îêðàñêà, ïðèìåòû: îêðàñ áåëûé.
Âîçðàñò – 1 ãîä 4 ìåñÿöà.
Ïîðîäà – Ñèáèðñêàÿ ëàéêà.
Âëàäåëåö æèâîòíîãî –
Äàòà èññëåäîâàíèÿ: 8.10.16ã.
1.2 Àíàìíåç(Anamnesis)
Æèâîòíîå ðîäèëîñü â ñ.Òà¸æêà. Ñîäåðæàíèå ïðèäîìîâîå, íà óëèöå. Ïðîôèëàêòè÷åñêèå ïðèâèâêè: ïåðâàÿ ïðèâèâêà áûëà ñäåëàíà â âîçðàñòå 2 ìåñÿöåâ ïðîòèâ ÷óìû ïëîòîÿäíûõ, ðåâàêöèíàöèÿ ÷åðåç 2 íåäåëè. Ïðèâèâàåòñÿ ðàç â ãîä.
Êîðìëåíèå: ñïåöèàëüíî ïðèãîòîâëåííîé ïèùåé, ñîäåðæàùåé ðûáó, ìÿñíûå îáðåçêè, êîñòè, îâñÿíóþ êàøó. Êîðìÿò 2 ðàçà â äåíü.
Ïîåíèå: äîñòóï ê âîäå ñâîáîäíûé.
2.Êëèíè÷åñêîå èññëåäîâàíèå æèâîòíîãî(Status praesens)
2.1Îáùåå èññëåäîâàíèå
Ãàáèòóñ:
Ïîëîæåíèå òåëà æèâîòíîãî äîáðîâîëüíîå, åñòåñòâåííî ñèäÿ÷åå; òåëîñëîæåíèå ïðàâèëüíîå; óïèòàííîñòü õîðîøàÿ; òåìïåðàìåíò æèâîé, íðàâ äîáðûé.
Èññëåäîâàíèå øåðñòíîãî ïîêðîâà:
Øåðñòíûé ïîêðîâ – êîðîòêèé, ãóñòîé, ñóõîé, ïûëüíûé, ýëàñòè÷íûé, ïëîõî óäåðæèâàåòñÿ â âîëîñÿíûõ ëóêîâèöàõ. Ñåêóùèõñÿ âîëîñ, ñåäèíû, àëëîïåöèé, âûñòðèãîâ íå îáíàðóæåíî.
Èññëåäîâàíèå êîæè:
Öâåò êîæè íà íåïèãìåíòèðîâàííûõ ó÷àñòêàõ áëåäíî-ðîçîâûé; ýëàñòè÷íîñòü ñîõðàíåíà, ïîâåðõíîñòü ãëàäêàÿ; òåìïåðàòóðà óìåðåííàÿ, íà ñèììåòðè÷íûõ ó÷àñòêàõ (îñíîâàíèÿ óøåé, êîíå÷íîñòåé, áîêîâûå ïîâåðõíîñòè ãðóäè) îäèíàêîâà; âëàæíîñòü óìåðåííàÿ; çàïàõ ñïåöèôè÷åñêèé, âûðàæåí ñëàáî; ïîäêîæíàÿ êëåò÷àòêà ñëàáî âûðàæåíà.
Íàðóøåíèå öåëîñòè êîæè (ïîòåðòîñòü, ññàäèíû, öàðàïèíû, òðåùèíû, ÿçâû, ñòðóïû, ðàñ÷åñû, øåëóøåíèÿ, ïðîëåæíè, ðóáöû, ðàíû) – èìåþòñÿ ðàñ÷åñû.
Ïðèïóõëîñòè (îòåêè, ýìôèçåìà, ñëîíîâîñòü, ãðûæè, îïóõîëè, áîðîäàâêè) – íåò.
Êîæíûå ñûïè (ýðèòåìû, êðîâîèçëèÿíèÿ, ïàïóëû, âåçèêóëû, ïóñòóëû, âîëäûðè) – íåò.
Ýêòîïàðàçèòû (âøè, áëîõè, êëåùè, âëàñîåäû, ïóõîåäû) – åñòü (áëîõè).
Çóä êîæè – ïðèñóòñòâóåò.
Ðîãîâûå îáðàçîâàíèÿ êîæè:
Êîãòè – ôîðìà ïðàâèëüíàÿ, öåëîñòíîñòü íå íàðóøåíà, ïîâåðõíîñòü ãëàäêàÿ ìàòîâàÿ, êîíñèñòåíöèÿ òâåðäàÿ, ìåñòíàÿ òåìïåðàòóðà íîðìàëüíàÿ.
Èññëåäîâàíèå ñëèçèñòûõ îáîëî÷åê:
Êîíúþíêòèâà – èñòå÷åíèÿ èç âíóòðåííåãî óãëà ãëàçà íå îáíàðóæåíû. Êîíúþíêòèâà – áëåäíî-ðîçîâàÿ, ïîêðàñíåíèé è êðîâîèçëèÿíèé íå îáíàðóæåíî. Âëàæíîñòü óìåðåííàÿ, íàëîæåíèé è èíîðîäíûõ òåë íåò. Íàðóøåíèå öåëîñòíîñòè – îòñóòñòâóþò.
Ñëèçèñòàÿ îáîëî÷êà íîñîâîé ïîëîñòè – áëåäíî-ðîçîâàÿ, âëàæíîñòü óìåðåííàÿ, öåëîñòíîñòü íå íàðóøåíà, ïðèïóõàíèå îòñóòñòâóåò.
Ñëèçèñòàÿ îáîëî÷êà ðîòîâîé ïîëîñòè – áëåäíî-ðîçîâàÿ, âëàæíîñòü óìåðåííàÿ, öåëîñòíîñòü íå íàðóøåíà, ïðèïóõàíèå îòñóòñòâóåò.
Èññëåäîâàíèå ëèìôàòè÷åñêèõ óçëîâ:
Ìåòîäîì ïàëüïàöèè èññëåäóåì ïðåäëîïàòî÷íûå è ïîäêîëåííûå ëèìôàòè÷åñêèå óçëû. Îíè íå óâåëè÷åíû, ãëàäêèå, ïîäâèæíûå, óïðóãèå, áåçáîëåçíåííûå, áåç ïîâûøåíèÿ ìåñòíîé òåìïåðàòóðû. Òåìïåðàòóðà òåëà: 38,1°Ñ (íîðìà ó ñîáàê 37,5 – 39,5°Ñ).
2.2 Ñïåöèàëüíûå èññëåäîâàíèÿ
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà
Ñåðäå÷íàÿ îáëàñòü: ïðè ïàëüïàöèè – áåçáîëåçíåííàÿ, òåìïåðàòóðà íå ïîâûøåíà, óìåðåííî âûðàæåí ñåðäå÷íûé òîë÷îê. Îñÿçàåìûõ øóìîâ (â âèäå äðîæàíèÿ ãðóäíîé êëåòêè, øóìîâ òðåíèÿ) è õðèïîâ íåò.
Ñåðäå÷íûé òîë÷îê: ïî ñèëå – óìåðåííûé, à ïî õàðàêòåðó – äèôôóçíûé è ðèòìè÷íûé. Ëó÷øå âñåãî îùóùàåòñÿ ñëåâà â ïÿòîì ìåæðåáåðíîì ïðîìåæóòêå.
Ïåðêóññèÿ ñåðäöà
Ïåðêóññèþ îñóùåñòâëÿåì íà æèâîòíîì â ñòîÿ÷åì ïîëîæåíèè. Çîíà ñåðäå÷íîé òóïîñòè â îáëàñòè 4 — 5 ìåæðeáepüÿ; Îòíîñèòåëüíîé òóïîñòè:âåðõíÿÿ ãðàíèöà íèæå íà 1-2 ñì ëèíèè ëîïàòêî-ïëå÷åâîãî ñóñòàâà, çàäíûû äîõîäèò äî 7-ãî ðåáðà. Çàäíÿÿ ãðàíèöà ñåðäöà íå èçìåíåíà. Áîëåçíåííîñòü ïðè ïåðêóññèè ñåðäå÷íîé îáëàñòè íå âûÿâëåíà.
Àóñêóëüòàöèÿ ñåðäöà
Òîíû ñåðäöà ÿñíûå, ÷èñòûå è ðèòìè÷íûå. Ïåðâûé òîí ãëóáîêèé, çâó÷èò ãëóáæå, íèæå, äîëüøå. Âòîðîé òîí âûñîêèé êîðîòêèé, ìåíåå ãðîìêèé. Øóìû íå îáíàðóæåíû.
Ïóëüñ
Ïóëüñ ðèòìè÷íûé. Ïî íàïðÿæåíèþ ñîñóäèñòîé ñòåíêè æåñòêîâàòûé, ïî íàïîëíåíèþ ïîëíûé, ïî âåëè÷èíå ïóëüñîâîé âîëíû ñðåäíèé, ïî õàðàêòåðó ñïàäåíèÿ ïóëüñîâîé âîëíû óìåðåííî ñïàäàþùèé. 96 óäàðîâ â ìèíóòó.
Èññëåäîâàíèå âåí
Âåíû óìåðåííî íàïîëíåíû, ýëàñòè÷íûå. Âåííûé ïóëüñ îòðèöàòåëüíûé.
Äûõàòåëüíàÿ ñèñòåìà
Âåðõíèé îòäåë
Íîñîâûõ èñòå÷åíèé – íåò. Âûäûõàåìûé âîçäóõ óìåðåííî òåïëûé; áåç çàïàõà è áåç ïîñòîðîííèõ øóìîâ.
Ïðèäàòî÷íûå ïîëîñòè
Êîíôèãóðàöèÿ âåðõíå÷åëþñòíûõ è ëîáíûõ ïðèäàòî÷íûõ ïîëîñòåé áåç èçìåíåíèé; ïðèäàòî÷íûå ïàçóõè ñèììåòðè÷íû, áåçáîëåçíåííû, ñ ïðî÷íîé êîñòíîé îñíîâîé; ïðè ïåðêóññèè çâóê êîðîáî÷íûé.
Ãîðòàíü
Èçìåíåíèÿ ïîëîæåíèÿ ãîëîâû íåò, ïðèïóõàíèå è áîëåçíåííîñòü îòñóòñòâóåò, ìåñòíàÿ òåìïåðàòóðà íå ïîâûøåíà. Ïðè âíóòðåííåì îñìîòðå ãîðòàíè – öâåò ñëèçèñòîé îáîëî÷êè áëåäíî ðîçîâûé. Àóñêóëüòàöèÿ ãîðòàíè – ëàðèíãèàëüíîå äûõàíèå.
Òðàõåÿ
Ïðèïóõëîñòè íå îáíàðóæåíû. Õðÿùåâûå êîëüöà áåç èçìåíåíèé. Òðàõåÿ áåçáîëåçíåííà, ìåñòíàÿ òåìïåðàòóðà íå ïîâûøåíà. Ïðè àóñêóëüòàöèè òðàõåàëüíîå äûõàíèå – óñèëåííîå. Õðèïîâ è êàøëÿ – íåò.
Ùèòîâèäíàÿ æåëåçà
Íå óâåëè÷åíà, ïîâåðõíîñòü ãëàäêàÿ, íåïîäâèæíàÿ, óïðóãîé êîíñèñòåíöèè, áåçáîëåçíåííàÿ.
Ãðóäíàÿ êëåòêà
Ôîðìà ãðóäíîé êëåòêè – óçêàÿ, óäëèíåííàÿ, ñèììåòðè÷íàÿ. Òèï äûõàíèÿ ãðóäíîé.
Äûõàòåëüíûå äâèæåíèÿ
×àñòîòà äûõàòåëüíûõ äâèæåíèé 21 ðàç â ìèíóòó, ñèëà óìåíåííàÿ, îäûøêè íåò. Äûõàíèå ðèòìè÷íîå. Äûõàòåëüíûå äâèæåíèÿ ñèììåòðè÷íû è ðèòìè÷íû. Íàðóøåíèé öåëîñòíîñòè ðåáåð è ìåæðåáåðíûõ ìûøö íåò.
Ïåðêóññèÿ ëåãêèõ
Çàäíÿÿ ãðàíèöà ëåãêèõ ïåðåñåêàåò ëèíèþ ìàêëîêà â 11 ìåæðåáåðüå, ëèíèþ ñåäàëèùíîãî áóãðó â 10 ìåæðåáåðüå è ëèíèþ ëîïàòêî-ïëå÷åâîãî ñóñòàâà â 8 ìåæðåáåðüå. Õàðàêòåð ïåðêóòîðíîãî çâóêà ÿñíûé ëåãî÷íîé.
Àóñêóëüòàöèÿ ëåãêèõ
Áðîíõèàëüíî – âåçèêóëÿðíîå äûõàíèå. Ïàòîëîãè÷åñêèå øóìû íå îáíàðóæåíû.
Îïðåäåëåíèå ôóíêöèîíàëüíîé ñïîñîáíîñòè äûõàòåëüíîé ñèñòåìû (ïðîáà ïðîãîíêîé, àïíîý) íå ïðîâîäèëè.
Ïèùåâàðèòåëüíàÿ ñèñòåìà
Àïïåòèò õîðîøèé, ïðèåì êîðìà è âîäû ñâîáîäíûé. Ñïîñîá ïðèåìà êîðìà è âîäû ïðàâèëüíûé. Æåâàíèå àêòèâíîå, èíîãäà íàáëþäàåòñÿ ÷àâêàíüå. Ãëîòàíèå ñâîáîäíîå, áåçáîëåçíåííîå, íå íàðóøåíî.
Ðîòîâàÿ ïîëîñòü
Ðîòîâàÿ ùåëü çàêðûòà.
Ãóáû
Ñèììåòðè÷íûå è áåçáîëåçíåííûå. Íàðóøåíèÿ öåëîñòíîñòè îòñóòñòâóþò. Òåìïåðàòóðà óìåðåííî òåïëàÿ.
Çàïàõ èçî ðòà Ñïåöèôè÷åñêèé.
Ñëèçèñòàÿ îáîëî÷êà
Áëåäíî-ðîçîâàÿ, ñëþíîîòäåëåíèå óìåðåííîå. Ðîòîâàÿ ïîëîñòü áåç ïðèïóõàíèé, íîâîîáðàçîâàíèé, íàëåòîâ, ñûïåé, èçúÿçâëåíèé.
Äåñíû
Ñîñòîÿíèå äåñåí õîðîøåå.
ßçûê
Âëàæíûé, ÷èñòûé, ýëàñòè÷íûé, äâèæåíèå åãî ñâîáîäíîå. Áîëåçíåííîñòü íå îáíàðóæåíà.
Çóáû
Ðàñïîëîæåíèå çóáîâ ïðàâèëüíîå.
Ãëîòêà
Íàðóæíûé îñìîòð è ïàëüïàöèÿ – Ïîëîæåíèå ãîëîâû è øåè åñòåñòâåííîå, áåçáîëåçíåííîå.
Âíóòðåííèé îñìîòð è ïàëüïàöèÿ – öâåò ñëèçèñòûõ îáîëî÷åê ðîçîâûé. Îïóõîëè, èíîðîäíûå òåëà è áîëåçíåííîñòü íå âûÿâëåíû.
Ïèùåâîä
Îòå÷íîñòü, ïðèïóõëîñòü, òðàâìû, âûïÿ÷èâàíèÿ, èíîðîäíûå òåëà, áîëåçíåííîñòü- îòñóòñòâóþò. Ìåñòíàÿ òåìïåðàòóðà íå ïîâûøåíà. Ïðîõîæäåíèå ïèùåâîãî êîìà ïîñëå äà÷è êîðìà ñâîáîäíîå.
Ñëþííûå æåëåçû (îêîëîóøíûå è ïîä÷åëþñòíûå)
Èçìåíåíèå êîíôèãóðàöèè, ïðèïóõëîñòü, îòå÷íîñòü, óâåëè÷åíèå, áîëåçíåííîñòü – íå îáíàðóæåíû. Ìåñòíàÿ òåìïåðàòóðà íå ïîâûøåíà.
Áðþøíûå ñòåíêè
Æèâîò ïîäòÿíóòûé, áðþøíûå ñòåíêè ñèììåòðè÷íûå, áåçáîëåçíåííû, áåç âûïÿ÷èâàíèé. Òîíóñ áðþøíûõ ìûøö óìåðåííûé.
Æåëóäîê
Áîëüøåé ÷àñòüþ æåëóäîê ëåæèò â ëåâîé ïîëîâèíå áðþøíîé ïîëîñòè è ïðèëåãàåò ê äèàôðàãìå, ñ óìåðåííîé ñòåïåíüþ íàïîëíåíèÿ. Êîíñèñòåíöèÿ ñîäåðæèìîãî ìÿãêàÿ. Èíîðîäíûõ òåë è áîëåçíåííîñòè íå îáíàðóæåíî. Ïåðêóòîðíûé çâóê – ïðèòóïëåííûé ñ òèìïàíè÷åñêèì îòòåíêîì.
Êèøå÷íèê
Ïåðèñòàëüòèêà òîíêîãî è òîëñòîãî îòäåëîâ êèøå÷íèêà óìåðåííàÿ, ïåðèîäè÷åñêàÿ. Ïåðêóòîðíûé çâóê òèõèé òèìïàíè÷åñêèé. Ïðè ïàëüïàöèè èíîðîäíûõ òåë è áîëåçíåííîñòè íå îáíàðóæåíî. Ñòåïåíü íàïîëíåíèÿ – ñðåäíÿÿ.
Ïå÷åíü
Ïå÷åíü íå óâåëè÷åíà, ïîâåðõíîñòü ãëàäêàÿ, êîíñèñòåíöèÿ óïðóãàÿ. Áîëåçíåííîñòü íå îáíàðóæåíà
Ïåðêóññèÿ ïå÷åíè
Îáëàñòü ïå÷åíî÷íîãî ïðèòóïëåíèÿ ñïðàâà îò 10 äî 13 ðåáðà, ñëåâà îò 10 äî 11 ðåáðà.
Ñåëåçåíêà
Íå óâåëè÷åíà, ïîâåðõíîñòü ãëàäêàÿ, êîíñèñòåíöèÿ ýëàñòè÷íàÿ, áåçáîëåçíåííàÿ.
Äåôåêàöèÿ
×àñòîòà íîðìàëüíàÿ, 1-2 ðàçà â ñóòêè. Ïîçà æèâîòíîãî ïðè äåôåêàöèè åñòåñòâåííàÿ. Àêò äåôåêàöèè ñâîáîäíûé, áåçáîëåçíåííûé. Îòõîæäåíèå ãàçîâ ðåäêîå.
Êàë
Êîëè÷åñòâî óìåðåííîå, Ôîðìà êîëáàñêè, îôîðìëåí. Öâåò òåìíî êîðè÷íåâûé. Êîíñèñòåíöèÿ ïëîòíàÿ. Çàïàõ ñïåöèôè÷åñêèé. Ïåðåâàðèìîñòü êîìðà õîðîøàÿ,  êàëå îáíàðóæåíà øåðñòü. Ïîñòîðîííèõ ïðèìåñåé è ïàðàçèòîâ íåò.
Ìî÷åâûäåëèòåëüíàÿ ñèñòåìà.
Âî âðåìÿ àêòà ìî÷åèñïóñêàíèÿ ïîçà æèâîòíîãî åñòåñòâåííàÿ, ÷àñòîòà íîðìàëüíàÿ. 3-4 ðàçà â ñóòêè, ïðîöåññ ìî÷åèñïóñêàíèÿ ñâîáîäíûé. Îòåêè íå îáíàðóæåíû.
Ïî÷êè.
Ëåâàÿ ïî÷êà ïàëüïèðóåòñÿ ïîä 1-3 ïîÿñíè÷íûìè ïîçâîíêàìè, ïðàâàÿ ïîä 2-4 ïîÿñíè÷íûìè ïîçâîíêàìè. Îáúåì ïî÷åê íå èçìåíåí, ôîðìà áîáîâèäíàÿ, êîíñèñòåíöèÿ óïðóãàÿ, áîëåçíåííîñòè íå îáíàðóæåíî.
Ìî÷åâîé ïóçûðü
Íåìíîãî íàïîëíåííûé.
Íåðâíàÿ ñèñòåìà.
Èññëåäîâàíèå ïîâåäåíèÿ æèâîòíîãî.
Ïðè îñìîòðå æèâîòíîãî óãíåòåíèÿ èëè âîçáóæäåíèÿ íå íàáëþäàëîñü. Æèâîòíîå âåëî ñåáÿ ñïîêîéíî, ñ èíòåðåñîì ðåàãèðîâàëî íà ïðîâîäèìûå ñ íèì ìàíèïóëÿöèè, ïûòàëîñü îáëèçàòü ëèöî è ðóêè. Æèâîòíîå ïîñëóøíî è íå àãðåññèâíî.
×åðåï è ïîçâîíî÷íèê.
Îñìîòð: êîñòè ÷åðåïà ïðî÷íûå, íîâîîáðàçîâàíèé, äåôîðìàöèè êîñòåé è òðàâìàòè÷åñêèõ ïîâðåæäåíèé íåò, íàðóæíûå ëèíèè – ñèììåòðè÷íû. Èñêðèâëåíèé è áîëåçíåííîñòè ïîçâîíî÷íîãî ñòîëáà íåò, òåìïåðàòóðà – óìåðåííî òåïëàÿ. Áîëåâàÿ ÷óâñòâèòåëüíîñòü ñîõðàíåíà. Ïðè ïåðêóññèè ïðèäàòî÷íûõ ïàçóõ çâóê êîðîáî÷íûé.
Îðãàíû ÷óâñòâ.
Çðåíèå – ñîõðàíåíî; âåêè áåç ïðèïóõëîñòåé, áåçáîëåçíåííûå, ïîëîæåíèå èõ ïðàâèëüíîå; ãëàçíûå ùåëè – íîðìàëüíûå; ïîëîæåíèå ãëàçíîãî ÿáëîêà – íîðìàëüíîå, ðîãîâèöà ãëàäêàÿ è ïðîçðà÷íàÿ, áåç ïîâðåæäåíèé, çðà÷êè ïðàâèëüíîé ôîðìû, îäèíàêîâîé âåëè÷èíû.
Ñëóõ – ñîõðàíåí. Èñòå÷åíèå èç óøíûõ ðàêîâèí íåçíà÷èòåëüíîå, ïðèïóõàíèÿ – íå îáíàðóæåíû, öåëîñòíîñòü èõ íå íàðóøåíà, áîëåçíåííîñòü ó êîðíÿ óõà îòñóòñòâóåò. Ñîñòîÿíèå íàðóæíîãî ñëóõîâîãî ïðîõîäà óäîâëåòâîðèòåëüíîå.
Îáîíÿíèå – ñîõðàíåíî.
×óâñòâèòåëüíîñòü òàêòèëüíàÿ è áîëåâàÿ – ñîõðàíåíû.
Äâèãàòåëüíàÿ ñôåðà
Ïîñòàíîâêà êîíå÷íîñòåé ïðàâèëüíàÿ; ìûøå÷íûé òîíóñ óìåðåííûé, äâèãàòåëüíàÿ ñïîñîáíîñòü ñîõðàíåíà (äâèæåíèÿ êîîðäèíèðîâàííûå), ñâÿçî÷íî-ñóõîæèëüíûé àïïàðàò íå íàðóøåí.
2.3 Ïîäðîáíîå îïèñàíèå âûÿâëåííûõ ñèìïòîìîâ ïàòîëîãè÷åñêîãî ïðîöåññà (Status localis).
 ðåçóëüòàòå ïðîâåäåííîãî êëèíè÷åñêîãî èññëåäîâàíèÿ æèâîòíîãî íå áûëî âûÿâëåíî ñèìïòîìîâ ïàòîëîãè÷åñêîãî ïðîöåññà.
3.Ëàáîðàòîðíûå èññëåäîâàíèÿ
3.1 Èññëåäîâàíèÿ êðîâè
1. ÑÎÝ = 2ìì/÷àñ (â íîðìå 2 – 6 ìì/÷àñ)
2. Êîëè÷åñòâî ãåìîãëîáèíà = 167ã/ë (â íîðìå 110 – 170 ã/ë)
3. Êîëè÷åñòâî ýðèòðîöèòîâ = 5,94 *1012/ë (â íîðìå 5,2 – 8,4*1012/ë)
4. Êîëè÷åñòâî ëåéêîöèòîâ = 8,55*109/ë (â íîðìå 8,5 – 10,5*109/ë)
5. Öâåòîâîé ïîêàçàòåëü = 0,84 (â íîðìå 0,8 – 1,2)
6. ÑÃÝ (ñîäåðæàíèå ãåìîãëîáèíà â îäíîì ýðèòðîöèòå) = 28,1ïã (íîðìà 24 – 33ïã)
3.2 Àíàëèç ìî÷è
Ôèçè÷åñêîå èññëåäîâàíèå ìî÷è
Öâåò – ñîëîìåííî – æåëòàÿ;
Çàïàõ – ñïåöèôè÷åñêèé;
ðÍ – 6 (N= 5,7 – 7) ;
Êîíñèñòåíöèÿ – æèäêàÿ.
Ïðîçðà÷íîñòü – ïðîçðà÷íàÿ.
Õèìè÷åñêîå èññëåäîâàíèå ìî÷è
Áåëêà, êðîâè, èíäèêàíà, êåòîíîâûõ òåë, ñàõàðà, áèëèðóáèíà – íåò.
3.3 Àíàëèç êàëà
Öâåò – òåìíî – êîðè÷íåâûé;
Çàïàõ – ñïåöèôè÷åñêèé;
Êîíñèñòåíöèÿ – ïëîòíàÿ;
 êàëå ïðèñóòñòâóþò îñòàòêè íåïåðåâàðèìîãî êîðìà.
Õèìè÷åñêîå èññëåäîâàíèå
ðÍ = 7,5;
Êðîâü, æåë÷íûå ïèãìåíòû (áèëèðóáèí) – íå îáíàðóæåíû.
Ìèêðîñêîïè÷åñêîå èññëåäîâàíèå
Êðàõìàë (+);
Æèð è æèðíûå êèñëîòû(+);
Ñëèçü (-);
ÍÏ Êëåò÷àòêà (+); ïåðåâàðèâàåìîé êëåò÷àòêè íå îáíàðóæåíî;
Äåòðèò (+++).
Çàêëþ÷åíèå
 ðåçóëüòàòå ïðîâåäåííîãî êëèíè÷åñêîãî èññëåäîâàíèÿ áûëî âûÿâëåíî, ÷òî æèâîòíîå çäîðîâî. Ìèêðîñêîïè÷åñêè ïðè èññëåäîâàíèè êàëà áûëè íàéäåíû îñòàòêè íåïåðåâàðåííîãî êîðìà, è íå ïåðåâàðèìîé êëåò÷àòêè, íî ýòî íå ñ÷èòàåòñÿ ïàòîëîãèåé, òàê êàê èõ ìîæíî íàéòè â êàëå ëþáîãî çäîðîâîãî æèâîòíîãî. Ïîêàçàòåëè âñåõ àíàëèçîâ â ïðåäåëàõ íîðìû. Ñî ñòîðîíû îðãàíîâ è ñèñòåì ïàòîëîãèé íå îáíàðóæåíî.
Ñïèñîê ëèòåðàòóðû
1. Á.Â. Óøà, È.Ì. Áåëÿêîâ «Êëèíè÷åñêàÿ äèàãíîñòèêà âíóòðåííèõ íåçàðàçíûõ áîëåçíåé æèâîòíûõ». Ìîñêâà «Êîëîñ», 2003ã.
2. Å.Ñ. Âîðîíèíà «Ïðàêòèêóì ïî êëèíè÷åñêîé äèàãíîñòèêè áîëåçíåé æèâîòíûõ». Ìîñêâà «Êîëîñ», 2003ã.
3. Ä.Ã. Êàðëñîí, Ä.Ì. Ãèôôèí «Äîìàøíèé âåòåðèíàðíûé ñïðàâî÷íèê äëÿ âëàäåëüöåâ ñîáàê». Ìîñêâà «Öåíòðïîëèãðàô», 2004ã.
4. È.Â. Õðóñòàë¸â, Í.Â. Ìèõàéëîâ «Àíàòîìèÿ äîìàøíèõ æèâîòíûõ» Ìîñêâà «Êîëîñ», 1997 ã.
5. È.È. Øóëåïîâà «Ìåòîäè÷åñêèå óêàçàíèÿ äëÿ ñòóäåíòîâ î÷íîãî îáó÷åíèÿ ê âûïîëíåíèþ êóðñîâîé ðàáîòû ïî êëèíè÷åñêîé äèàãíîñòèêå. Ñïåöèàëüíîñòü 111201 – «Âåòåðèíàðèÿ». Óññóðèéñê, 2006ã.
6. À. Ëèí¸âà «Ôèçèîëîãè÷åñêèå ïîêàçàíèÿ íîðìû æèâîòíûõ». «Àêâàðèóì» ÔÃÓÈÏÏÂ, 2003 ã.
Ðàçìåùåíî íà Allbest.ru
…
Источник
лимфатическая система собаки
Основные исследования в этой области принадлежат Baum, патриарху ветеринарной лимфологии, и изложены в его монографии о лимфатической системе собак (1918). Дополнительные исследования лимфатической системы молочных желез проводил Apostoleano (1925). Дальнейшее описание, при использовании новой номенклатуры, основывается главным образом на этих работах.
Пальпируемые лимфатические узлы
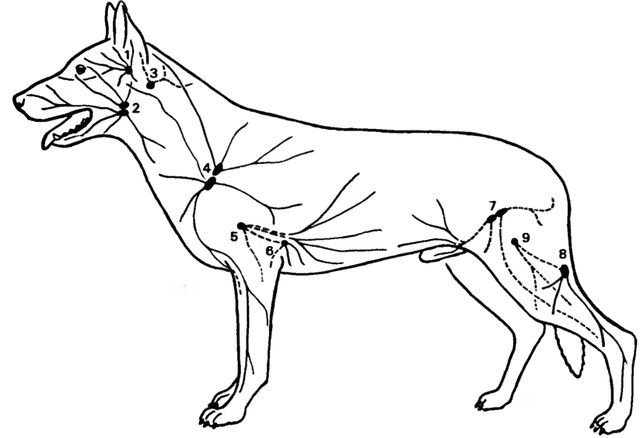
1. Пальпируемые лимфатические узлы на голове собаки
Околоушный лимфоузел. In. parotideus, является постоянным и пальпируется. Он лежит за височно-нижнечелюстным суставом и наполовину покрыт краниальным краем околоушной слюнной железы. Размеры: (длина х ширинах толщина) 10 -25 х 5—15 х 4— 10 мм
Область поступления лимфы: кожа над мозговым черепом до скуловой дуги и спинки носа; височно-нижнечелюстной сустав; кости свода черепа и мышц головы (скуловая, височная, большая жевательная); наружная часть носа; ушная раковина и ее мышцы; околоушная слюнная железа; воки, слезное мясцо и слезная железа.
Отток: 2 — 3 выносящих сосуда под околоушной слюнной железой к медиальному заглоточному лимфоузлу и, при наличии, к латеральному заглоточному лимфоузлу.

Рис. 15. Пальпируемые лимфатические узлы собаки, схематизировано (no Wilkens Munster, 1972)
1 In. parotideus; 2 Inn. mandibulares; 3 In retropharyngeus lateralis (непостоянный); 4 Inn. cervicales superficiales; 5 In. axillaris propnus; 6 In axillaris accessorius (непостоянный); 7 Inn. inguinales superficiales (Inn. scrotales), 8 In popiiteus superficialis; 9 In. femoralis (непостоянный)
Нижнечелюстные лимфоузлы, Inn. mandibulares >являются постоянными и пальпируются. В большинстве случаев эту группу образуют
2 узла, иногда до 5. Узлы располагаются каудо-лате-рально от крючковидного отростка верхнечелюстной кости над и или под лицевой веной. Размеры отдельного узла: 10 —55 х 7 — 30 х 5 – 10 мм.
Область поступления лимфы: кожа на кончике и на спинке носа, верхней и нижней губ, на щеке, на горле, на веках, над большой жевательной мышцей и околоушной слюнной железой; гортанная и глоточная области шеи; височно-нижнечелюстной сустав, слезный аппарат, скуловая слюнная железа; слизистая оболочка ротовой полости; язык, подъязычная железа; различные кости лицевого черепа; лицевые и жевательные мышцы; подкожные мышцы лица и шеи.
Отток: выносящие сосуды идут к медиальному заглоточному лимфоузлу и, при наличии, к латеральному заглоточному лимфоузлу.
Латеральный заглоточный лимфоузел. In. retropharyngeus lateralis. непостоянный; присутствует примерно в трети случаев, по тогда пальпируется. Он лежит под хрящевым слуховым проходом на сухожилии грудиннососцевидной мышцы или на сухожилии двубрюшной мышцы и граничит дорсально с нижнечелюстной железой. Лимфоузел частично покрыт каудальным краем околоушной слюнной железы. Размеры в диаметре 5-7 мм.
Область поступления лимфы: ушная раковина и задние мышцы уха; мышцы над I и II шейными позвонками; подкожная мышца шеи Никаких подкожных лимфатических сосудов!
Отток: один или два выносящих сосуда тянутся к медиальному заглоточному узлу.
2. Пальпируемые лимфатические узлы на шее и на боковой грудной стенке собаки
Поверхностные шейные узлы. Inn. cervicales superficiales, являются постоянными и пальпируются. В большинстве случаев это 2 оватьных плоских узла, реже 1 или 3. Они расположены перед лопаткой либо предостной мышцей непосредственно под кожей и поверхностными мышцами плечевого пояса (трапециевидной, пле-чеатлантной и плечеголовной мышцами). Лимфоузлы имеют довольно значительные размеры: у крупных собак до 70 мм в длину, 35 мм в ширину и толщиной до 20 мм.
Область поступления лимфы: кожа в области затылка, темени, околоушной слюнной железы и ушной раковины, кожа свободной конечности; мышцы плечевого пояса, плечевого сустава и некоторые мышцы конечности; кости плечевой конечности и суставы лапы
Отток: сильно варьирует. Выносящие сосуды впадают непосредственно в венозную систему или достигают яремного ствола и или грудного протока вблизи его впадения в венозный угол. Правосторонние выносящие сосуды могут вместе с правым яремным стволом образовывать короткий правый лимфатический проток, ductus lymphaticus dexter.
Собственный подмышечный лимфоузел, In. axillaris proprius, является постоянным и пальпируется. Он лежит в виде округлого образования почти всегда в единственном числе на уровне плечевого сустава над I межреберным промежутком или над II ребром на прямой грудной мышце. Размеры: очень различные; 3 — 50 х 2— 50 х 2—17 мм.
Область поступления лимфы кожа латеральных и вентральных грудных и брюшных стенок; кожа на плече и предплечье; мышцы грудной конечности и плечевого пояса, подкожные мышцы живота: кости грудной конечности, за исключением пальцев; плечевой, локтевой и запястный суставы; молочные железы; является вторичным узлом добавочного подмышечного узла.
Отток: выносящие сосуды различным образом сливаются в общий ствол, который, впрочем, может снова разделяться Сосуд или его ветви впадают в конечный участок грудного протока или в конечный участок яремного ствола или непосредственно в наружную яремную вену; с правой стороны они могут также участвовать в образовании правого лимфатического ствола, truneus lymphaticus dexter.
Добавочный подмышечный лимфоузел, In. axillaris accessorius. непостоянный. Он встречается примерно у каждой четвертой собаки с одной или обеих сторон и в этом случае пальпируется. Он располагается над III или
IV ребром, в большинстве случаев в III межре-берном промежутке, на вентральном крае широчайшей мышцы спины и на дорсальном крае глубокой грудной мышцы, покрыт кожей и подкожной мышцей живота. Этот единичный узел имеет относительно небольшие размеры.
Область поступления лимфы: кожа латеральной и вентральной грудных стенок, над задним контуром лопатки и на предплечье; подкожная мышца живота; глубокая грудная мышца; молочная железа.
Отток: в собственный подмышечный лимфоузел.
3. Пальпируемые лимфатические узлы в паховой области и на тазовой конечности собаки
Поверхностные паховые лимфоузлы, Inn. inguinales superficiales, являются постоянными и пальпируются. В зависимости от пола животного они носят название мошоночных лимфоузлов, Inn. scrotales, у кобелей или лимфоузлов молочной железы, Inn. mammarii, у сук. У кобелей это чаще всего 2, реже 1 или 3 узла, расположенные на дорсо-латеральном крае полового члена перед семенным канатиком в подкожной жировой клетчатке. Нередко число и размеры лимфоузлов на правой и левой сторонах тела различаются. Размеры: 50 —68 х 25 х 15 мм.
У сук в большинстве случаев встречается один, реже два лимфоузла латеральнее каудального края молочной железы там, где кожа вентральной брюшной стенки переходит на медиальную поверхность бедра. Размеры: 10 —20 х 10 х 5 мм.
Область поступления лимфы: кожа вентральной брюшной и тазовой стенок, хвоста и латеральной и медиальной поверхностей бедра и лапы; подкожная мышца живота; женские половые органы и молочная железа либо мужские половые органы, включая мочеиспускательный канал, мошонка.
Отток: выносящие сосуды проходят через паховую щель в брюшную полость и достигают медиальных подвздошных лимфоузлов, при наличии глубокого пахового лимфоузла они полностью или частично впадают в него.
Поверхностный подколенный лимфоузел, In. popliteus superficialis, является постоянным и пальпируется. Этот практически всегда единственный лимфоузел лежит в подколенной ямке между каудальным краем двуглавой мышцы бедра и полусухожильной мышцей в жировой клетчатке непосредственно под кожей. Размеры у крупных собак: 50 х 34 х 14 мм.
Область поступления лимфы: кожа на латеральной стороне колена, на голени и на лапе; кости голени и лапы; скакательный и фаланговые суставы; мышцы каудальной половины бедра и различные мышцы голени и стопы.
Отток: выносящие сосуды проходят через бедренный канал и достигают медиальных подвздошных лимфоузлов.
Бедренный лимфоузел, In. femoralis, непостоянный; он встречается очень редко, но в этом случае пальпируется на дистальном конце паховой щели между портняжной и стройной мышцами. Размеры: у крупных собак около 10 мм в диаметре, у мелких собак 2—3 мм в диаметре.
Область поступления лимфы: кожа на медиальной стороне колена, голени и стопы; коленный и скакательный суставы; кости голени и стопы; различные мышцы пальцев; принимает транзиторную лимфу из поверхностного подколенного узла. Эти области частично являются факультативными.
Отток: через паховую щель в медиальные подвздошные лимфоузлы.
Физиологически непальпируемые лимфатические узлы
1. Глубокие лимфатические узлы на голове и шее собаки
Медиальный заглоточный узел, In. retro-pharyngeus medialis, постоянный, является вторичным узлом для прочих лимфоузлов головы и прилежит к глотке в виде крупного узла в большинстве случаев в единственном числе. Из его выносящих сосудов формируется яремный ствол.
Глубокие шейные лимфоузлы, Inn. cervicales profundi, непостоянные. Они прилежат к пищеводу либо трахее с латеральной стороны и делятся на три группы. Краниальный лимфатический узел встречается только у каждой третьей собаки; он очень маленький, размерами примерно с околощитовидную железу, с которой его можно перепутать. Средний узел присутствует лишь у каждой десятой собаки и расположен за щитовидной железой. Каудальный узел встречается опять-таки в каждом третьем случае, может быть также непарным, лежит перед входом в грудную полость.
2. Лимфатические узлы в грудной клетке собаки
Межреберный лимфоузел, In. intercostalis непостоянный, встречается примерно у каждой четвертой собаки и расположен на уровне сустава головки VI ребра либо в V или VI межреберном промежутке.
Краниальный грудинный лимфоузел, In. stemalis cranialis, почти постоянный, отсутствует лишь в исключительных случаях. Однако он может быть непарным. Расположен над грудиной, медиально от хрящевой части II ребра или во II межреберном промежутке.
Краниальные средостенные лимфоузлы, Inn. mediastinales craniales, являются постоянными. Всегда присутствует крупный узел на уровне I межреберного промежутка, лежащий вплотную к реберношейной вене. В краниальной части средостения вплоть до перикарда располагаются остальные узлы. У молодых животных лимфатические узлы частично окружены тканью тимуса.
Правый, левый и средний бифуркационные лимфоузлы, Inn. bifurcationis dexter, sinister et medius, располагаются вокруг бифуркации трахеи. Наиболее крупным является V-образный средний бифуркационный узел. В результате отложения частиц пыли узлы приобретают черноватую окраску.
На внелегочном участке главного бронха у каждой третьей собаки встречаются легочные лимфоузлы, Inn. pulmonales.
3. Лимфатические узлы в брюшной и тазовой полостях собаки
Аортальные поясничные лимфоузлы, Inn. lumbales aortici, бессистемно расположены вдоль брюшной аорты либо задней полой вены. Первый узел обычно значительно крупнее остальных, относительно мелких узлов, тянущихся до места отхождения глубокой окружной подвздошной артерии.
Далее по ходу брюшной аорты перед наружной подздошной артерией располагается крупный медиальный подвздошный лимфоузел, In. iliacus medialis, который иногда может быть двойным или даже тройным.
За ним следует парный, а иногда непарный крестцовый лимфоузел, In. sacralis, расположенный под VII поясничным позвонком в углу, образованном внутренней подвздошной артерией. За ним под сводом тазовой полости нерегулярно могут встречаться другие небольшие лимфоузлы, носящие то же название.
Лишь иногда перед местом вхождения наружной подвздошной артерии в паховую щель имеется подвздошно-бедренный лимфоузел, In. iliofemoralis.
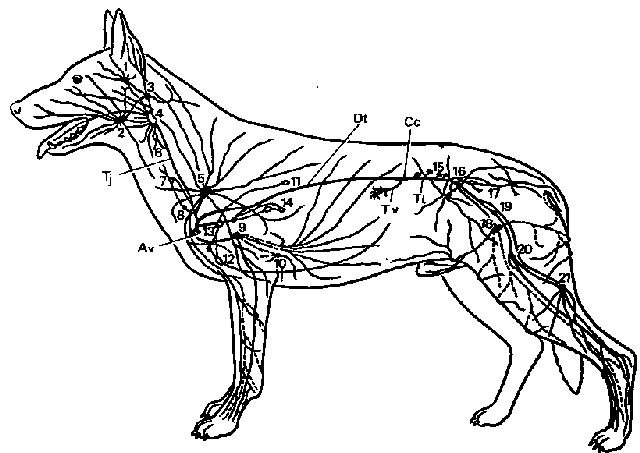
Рис. 16. Общая схема лимфатических узлов и коллекторных лимфатических сосудов собаки, без лимфатических узлов внутренних органов брюшной полости (по Wilkens/Miinster, 1972, слегка упрощено)
Av место впадения лимфы в левый венозный угол, angulus venosus; Сс cistema chyli; Dt ductus thoracicus; Tj truncus jugularis; Tl truncus lumbalis; Tv truncus visceralis
1 In. parotideus; 2 Inn. mandibulares; 3 In. retropharyngeus lateralis (непостоянный); 4 In. retropharyngeus medialis; 5 Inn. cervicales superficiales; 6 In. cervicalis profundus cranialis (непостоянный); 7 In. cervicalis profundus medius (непостоянный); 8 In. cervicalis profundus caudalis (непостоянный); 9 In. axillaris proprius; 10 In. axillaris accessorius (непостоянный); 11 ln. intercostalis (непостоянный); 12 In. sternalis cranialis (почти постоянный); 13 Inn. mediastinales craniales; 14 Inn. bifurcationis et pulmonales (последний непостоянный); 15 Inn. lumbales aortici; 16 In. iliacus medialis; 17 Inn. sacrales; 18 Inn. inguinales superficiales; 19 In. iliofemoralis (непостоянный); 20 In. femoralis (непостоянный); 21 In. popliteus superficialis.
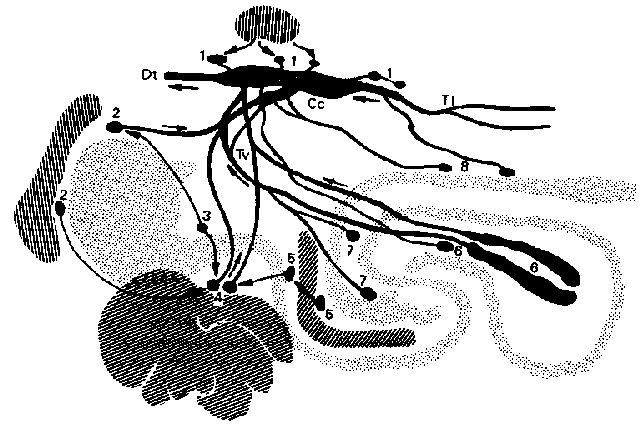
Рис. 17. Лимфатические узлы органов брюшной полости собаки и их коллекторные лимфатические сосуды, очень схематично: кишечник показан с вентральной стороны, желудок и селезенка откинуты вперед (по Vollmerhaus, 1984)
Сс cisterna chyli; Dt ductus thoracicus; Tl truncus lumbalis; Tv truncus visceralis
1 Inn. lumbales aortici; 2 Inn. lienales; 3 In. gastricus; 4 Inn. hepatici; 5 Inn. pancreaticoduodenales; 6 Inn. jejunales; 7 Inn. colici; 8 Inn. mesenterici caudales.
Для внутренних органов в области, охватываемой чревной артерией, отток лимфы осуществляется через следующие лимфоузлы: Селезеночные лимфоузлы, Inn. lienales находятся в месте ветвления селезеночных артерии и вены, частично покрыты селезеночной ножкой поджелудочной железы. Желудочный лимфоузел, In. gastricus, прилежит к малой кривизне желудка. Печеночные лимфоузлы, Inn. hepatici, располагаются с обеих сторон воротной вены. Поджелудочно-две-надцатиперстные лимфоузлы, Inn. pancreaticoduodenales, находятся на краниальном изгибе двенадцатиперстной кишки и частично покрыты дуоденальной ножкой поджелудочной железы.
Для кишечника в области, охватываемой краниальной или каудальной брыжеечными артериями, регионарными являются следующие лимфоузлы: Крупные, лентовидные тощекишечные лимфоузлы, Inn. jejunales, тянутся от краниального корня брыжейки в брыжейку тощей кишки. Лимфоузлы ободочной кишки, Inn. colici, расположены в короткой брыжейке восходящей и поперечной ободочной кишки. В брыжейке нисходящей ободочной кишки находятся каудальные брыжеечные лимфоузлы, Inn. mesenterici caudales.
Лимфоток И КОЛЛЕКТОРНЫЕ ЛИМФАТИЧЕСКИЕ СОСУДЫ СОБАКИ
Три пальпируемых лимфатических узла головы отводят лимфу в медиальный заглоточный лимфоузел. Здесь начинается яремный ствол, truncus jugularis. Он проходит с обеих сторон от трахеи или пищевода — в виде правого или левого яремного ствола, truncus jugularis dexter s. sinister, — принимая дальнейшие лимфатические сосуды шеи и иногда выносящие сосуды из подмышечных лимфатических узлов, и впадает в венозный угол, прямо или опосредованно (например, в месте впадения плечеголовной вены в наружную и внутреннюю яремные вены или в подключичную вену).
Из задней конечности поверхностные лимфатические сосуды направляются в поверхностные паховые лимфоузлы и в поверхностный подколенный лимфоузел, глубокие лимфатические сосуды — в поверхностный подколенный лимфоузел и иногда в бедренный лимфоузел. Из пахового лимфатического узла, который также принимает сосуды из средних и задних молочных комплексов молочной железы, лимфатический сосуд идет через паховую щель к медиальному подвздошному узлу. От поверхностного подколенного лимфоузла и, при наличии, бедренного лимфоузла лимфа течет через бедренный канал в медиальный подвздошный узел, который, таким образом, является крупным резервуаром лимфы из области таза, из тазовой конечности и из поясничной области. Его выносящие сосуды образуют поясничный ствол, truncus lumbalis, который проходит вдоль аорты, в большинстве случаев с обеих сторон, в краниальном направлении. Поясничный ствол впадает в поясничную цистерну, cisterna chyli. Эта полость тянется от IV до I поясничного позвонка. Ее расположение между ножками диафрагмы облегчает транспортировку лимфы. Поясничная цистерна не имеет клапанов. Из нее лимфа поступает в снабженный клапанами грудной проток, ductus thoracicus. В поясничную цистерну с вентральной стороны впадает висцеральный ствол, truncus visceralis, собирающий лимфу из желудочно-кишечного тракта.
Грудной проток начинается одним или несколькими сосудами из поясничной цистерны, проходит через аортальное отверстие диафрагмы и идет сначала справа, а начиная с V/VI грудного позвонка — слева от грудной аорты к входу в грудную полость, где впадает в левый венозный угол. Грудной проток может удваиваться, причем оба ствола анастомозируют друг с другом совершенно разнообразным образом. Устье грудного протока ампулообразно расширено и имеет развитый клапанный аппарат. В большинстве случаев грудной проток вливается в левый венозный угол с дорсальной стороны. Короткий коллекторный лимфатический сосуд с правой стороны, образованный правым яремным стволом и выносящими сосудами правых подмышечных лимфоузлов, обозначается как правый лимфатический проток, ductus lymphaticus dexter.
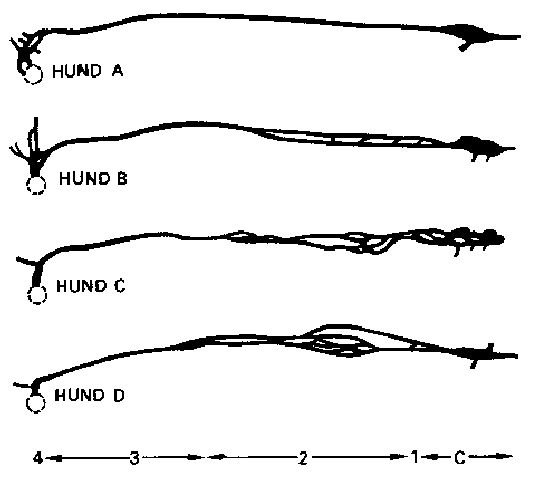
Рис.18. Схематическое изображение грудного протока
собаки с учетом вариаций (по данным исследований Huber, 1909) С cisterna
chyli
1 — 4 ductus thoracicus: 1 его начало в
поясничной цистерне, 2 посткардиальный участок, 3 прекардиальный
участок, 4 место его впадения в левый венозный угол.
Источник