Пальпация лимфатических узлов и селезенки
Оглавление темы:
- Лимфатические узлы. Функции и оценка лимфатических узлов
- Техника пальпации лимфоузлов. Исследование лимфатических узлов
- Кубитальные, межреберные лимфоузлы. Паховые, подколенные лимфатические узлы
- Увеличение лимфоузлов. Оценка увеличенных лимфоузлов
- Книги по терапии для скачивания
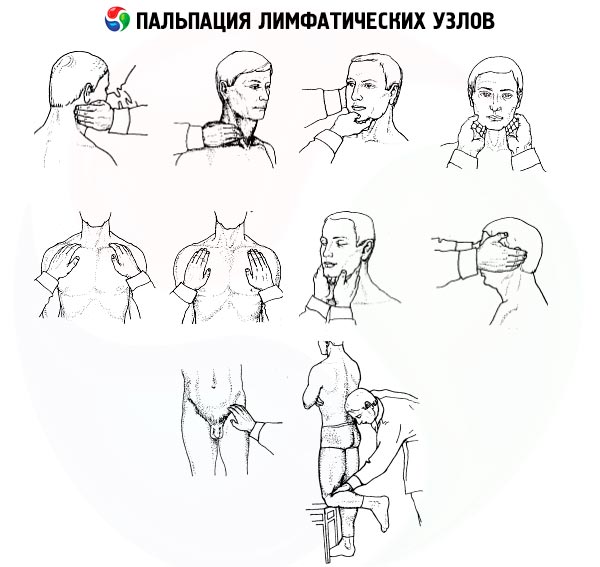
Техника пальпации лимфоузлов. Исследование лимфатических узлов
Техника пальпации лимфоузлов в разных регионах имеет свои особенности. При исследовании врач всегда находится перед пациентом, за исключением пальпации подколенных ямок.
Затылочные лимфоузлы. Руки врача укладываются на боковые поверхности, а пальцы левой и правой руки одновременно ощупывают пространство выше и ниже края затылочной кости. В норме эти узлы не пальпируются.
Заушные лимфоузлы. Положение рук врача прежнее, пальцы ощупывают заушную область от основания ушных раковин и над всей поверхностью сосцевидных отростков. В норме лимфоузлы не пальпируются.
Околоушные лимфоузлы. Пальпация проводится по направлению вперед от козелков от скуловых дуг вплоть до угла нижней челюсти. В норме лимфоузлы не пальпируются.
Поднижнечелюстные лимфоузлы. Голова пациента держится прямо или лучше ее слегка наклонить вперед, чтобы расслабить мышцы области исследования. Обе кисти врача или одна кисть с полусогнутыми пальцами в положении супинации устанавливаются в подбородочной области на уровне передней поверхности шеи и погружаются в мягкие ткани подчелюстной области. Затем делается скользящее, выгребающее движение к краю челюсти. В этот момент лимфоузлы прижимаются к челюсти, проскальзывают под пальцами. Пальпация проводится последовательно — у угла челюсти, по средине и у переднего края, так как лимфоузлы располагаются цепочкой вдоль внутреннего края челюсти. Их количество до 10, а максимальная величина — до 5 мм.
Подбородочные лимфоузлы. Пальпация проводится правой рукой, а левой врач поддерживает голову сзади, препятствуя отклонению ее назад. Голова пациента должна быть чуть наклонена вперед для расслабления мышц места исследования. Правой рукой с пальцами в положении супинации ощупывается вся подбородочная область от подъязычной кости до края челюсти. Лимфоузлы чаще не пальпируются.
Рекомендуем к просмотру видео по технике пальпации лимфоузлов: Видео пальпации лимфатических узлов
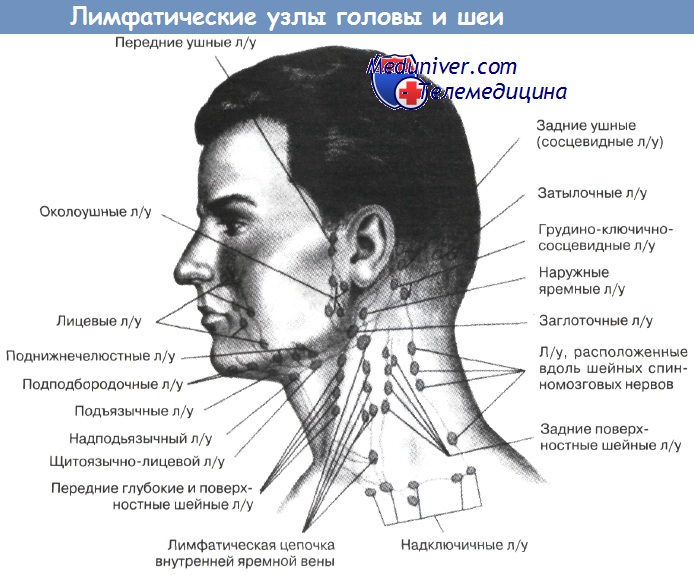
Шейные лимфоузлы. Исследование проводится в медиальных, а затем в латеральных шейных треугольниках, сначала с одной, затем с другой стороны, либо одновременно с двух сторон. При прощупывании лимфоузлов в переднем шейном треугольнике пальцы надо расположить в положение пронации вдоль кивательной мышцы. Лучше пальпировать 1—2 пальцами — указательным и средним, начиная от угла нижней челюсти и продолжая вдоль всего переднего края кивательной мышцы. При прощупывании пальцы прижимаются к фронтальной плоскости — к позвоночнику, а не к гортани. Особо обращаем внимание на тщательное исследование лимфоузлов у угла челюсти в области сонного треугольника.
Боковые поверхности шеи ощупываются с двух сторон одновременно или поочередно. Вытянутые пальцы врача вначале устанавливаются поперек заднего края кивательных мышц, прощупывают ткани от сосцевидных отростков до ключиц. Затем прощупываются обе боковые поверхности шеи вперед от длинных мышц шеи и краев трапециевидных мышц. Обращаем внимание на недопустимость во время пальпации сильного сгибания пальцев, вся конечная фаланга каждого пальца должна плоско лежать на исследуемой поверхности, совершая погружение, скольжение и круговые движения. В норме на боковых поверхностях шеи прощупываются единичные лимфоузлы величиной до 5 мм.
Предгортанные лимфоузлы. Ощупывается вся передняя поверхность гортани и трахеи от подъязычной кости до югулярной ямки, при этом особое внимание надо уделить области щитовидной железы. Обычно лимфоузлы этой области не пальпируются.
Подмышечные лимфоузлы. Пациент слегка (до 30°) отводит руки в стороны, чем улучшает доступ в подмышечные ямки. Врач, установив вертикально кисти с прямыми или слегка согнутыми пальцами, входит вдоль плечевой кости в глубину подмышечной ямки до упора в плечевой сустав. После этого пациент опускает руки, а врач, прижимая пальцы к грудной спинке, скользит вниз на 5—7 см. Лимфоузлы как бы выгребаются из ямки, проскальзывают под пальцами врача. Манипуляция повторяется 2—3 раза с целью получения более четкого представления о состоянии лимфоузлов.
В подмышечных ямках лимфоузлы пальпируются всегда в количестве 5—10, величина отдельных из них достигает 10 мм, иногда и более.
Надключичные и подключичные лимфоузлы ощупываются в надключичных и подключичных ямках. Надключичное пространство исследуется от кивательной мышцы до ключично-акромиального сочленения. Не следует забывать об участках между ножками кивательных мышц, особенно справа. Здесь пальпацию проводят одним указательным или средним пальцем. При исследовании подключичных ямок тщательно и глубоко пальпируются их латеральные участки у краев дельтовидных мышц. У здоровых надключичные и подключичные лимфоузлы не пальпируются.
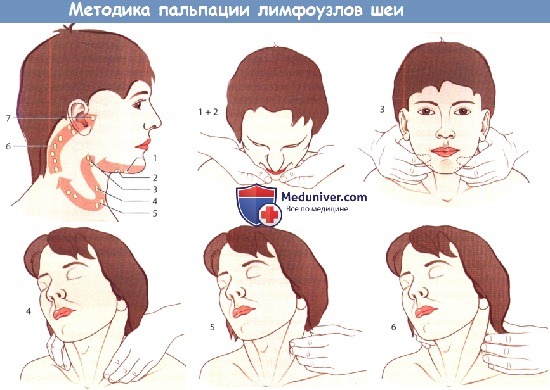
Методика пальпации лимфатических узлов шеи.
Пальпировать начинают с подподбородочных (1) и подчелюстных (2) лимфатических узлов, затем пальпируют лимфатические узлы в области угла нижней челюсти (3),
вдоль переднего края грудино-ключично-сосцевидной мышцы (4), надключичные (5) и далее лимфатические узлы вдоль добавочного нерва и выйную группу (б).
Исследование завершают пальпацией предушных лимфатических узлов (7).
Видео техники пальпации лимфатических узлов
– Также рекомендуем “Кубитальные, межреберные лимфоузлы. Паховые, подколенные лимфатические узлы”
Источник
Обычно считают, что у здорового человека лимфоузлы не видны и не доступны пальпации. Это справедливое в большинстве случаев правило следует принимать лишь с определенными оговорками. Так, учитывая широкую распространенность среди населения различных заболеваний зубов (кариес, периодонтит, пародонтоз и др.), приходится считаться с тем, что у многих людей удается без особого труда прощупать подчелюстные лимфатические узлы. У практически здоровых людей вследствие мелких, порой незаметных травм кожных покровов нижних конечностей, могут пальпаторно определяться небольшие (размером с горошину) паховые лимфоузлы. По мнению ряда авторов, обнаружение при пальпации одиночных мелких подмышечных узлов также может не являться сколь-либо серьезным диагностическим признаком. Все же следует еще раз подчеркнуть, что более значительное увеличение лимфатических узлов, особенно в тех случаях, когда оно выявляется уже при осмотре, всегда служит симптомом того или иного заболевания, порой весьма серьезного.
При исследовании различных групп лимфатических узлов полученные данные необходимо обязательно сравнивать с результатами осмотра и пальпации одноименной (симметричной) группы лимфоузлов с другой стороны.
Пальпация лимфатических узлов
При пальпации определяют прежде всего размеры лимфатических узлов, которые обычно сопоставляют с величиной каких-то округлых предметов (размерами «с просяное зерно», «с чечевицу», «с мелкую (среднюю, крупную) горошину», «с лесной орех», «с голубиное яйцо», «с грецкий орех», «с куриное яйцо» и т.д.).
Уточняют число увеличенных лимфоузлов, их консистенцию (тестоватая, мягкоэластичная, плотная); обращают внимание на подвижность лимфатических узлов, болезненность при пальпации (признак воспалительных процессов), спаянность друг с другом в конгломераты и спаянность с окружающими тканями, наличие отека окружающей подкожной клетчатки и гиперемии соответствующего участка кожи, образование свищевых ходов и рубцовых изменений (например, при туберкулезном лимфадените). При этом поражение может касаться отдельных лимфатических узлов, их регионарной группы (при воспалении, злокачественных опухолях) или же бывает системным, проявляясь генерализованным увеличением лимфатических узлов различных групп (например, при лейкозе, лимфогранулематозе).
Пальпацию лимфатических узлов проводят кончиками слегка согнутых пальцев (обычно вторыми – пятыми пальцами обеих рук), бережно, осторожно, легкими, скользящими движениями (как бы «перекатываясь» через лимфоузлы). При этом в исследовании лимфоузлов соблюдается определенная последовательность.

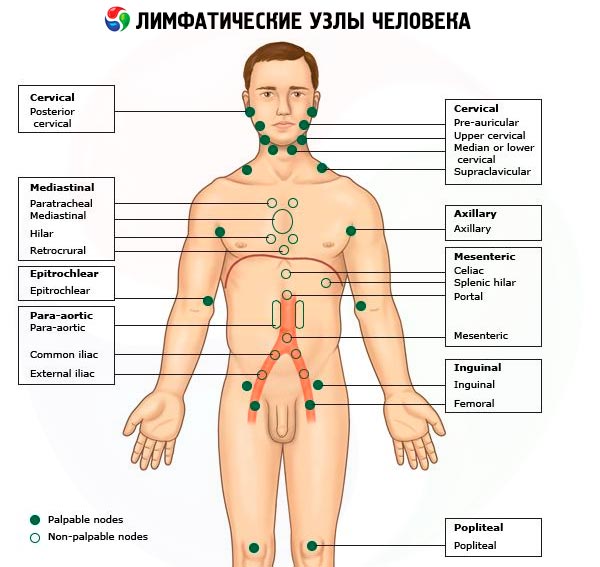
Вначале пальпируют затылочные лимфоузлы, которые располагаются в области прикрепления мышц головы и шеи к затылочной кости. Затем переходят к ощупыванию заушных лимфоузлов, которые находятся позади ушной раковины на сосцевидном отростке височной кости. В области околоушной слюнной железы пальпируют околоушные лимфатические узлы. Нижнечелюстные (подчелюстные) лимфоузлы, которые увеличиваются при различных воспалительных процессах в полости рта, прощупываются в подкожной клетчатке на теле нижней челюсти позади жевательных мышц (при пальпации эти лимфоузлы прижимают к нижней челюсти). Подбородочные лимфоузлы определяют движением пальцев рук сзади наперед вблизи средней линии подбородочной области.
Поверхностные шейные лимфатические узлы пальпируют в боковых и передних областях шеи, соответственно вдоль заднего и переднего краев грудино-ключично-сосцевидных мышц. Длительное увеличение шейных лимфатических узлов, достигающих порой значительных размеров, отмечается при туберкулезном лимфадените, лимфогранулематозе. Однако и у больных хроническим тонзиллитом вдоль передних краев грудино-ключично-сосцевидных мышц можно нередко обнаружить цепочки мелких плотных лимфоузлов.
При раке желудка в надключичной области (в треугольнике между ножками грудино-ключично-сосцевидной мышцы и верхнем краем ключицы) можно обнаружить плотный лимфатический узел («железа Вирхова» или «железа Вирхова-Труазье»), представляющий собой метастаз опухоли.
При пальпации подмышечных лимфатических узлов слегка отводят руки больного в стороны. Пальцы пальпирующей руки вводят как можно глубже в подмышечную впадину (из гигиенических соображений в пальпирующую руку при этом берется майка или рубашка больного). Отведенная рука больного возвращается в исходное положение; при этом пациент не должен прижимать ее плотно к туловищу. Пальпация подмышечных лимфатических узлов проводится движением пальпирующих пальцев в направлении сверху вниз, которые скользят по боковой поверхности грудной клетки больного. Увеличение подмышечных лимфатических узлов наблюдается при метастазах рака молочной железы, а также при каких-либо воспалительных процессах в области верхних конечностей.
При пальпации локтевых лимфатических узлов захватывают кистью собственной руки нижнюю треть предплечья исследуемой руки больного и сгибают ее в локтевом суставе под прямым или тупым углом. Затем указательным и средним пальцами другой руки скользящими продольными движениями прощупывают sulci bicipitales lateralis et medialis чуть выше надмыщелка плеча (последние представляют собой медиальный и латеральный желобки, образованные сухожилием двуглавой мышцы).
Паховые лимфатические узлы прощупывают в области пахового треугольника (fossa inguinalis) в направлении, поперечном по отношению к пупартовой связке. Увеличение паховых лимфоузлов может отмечаться при различных воспалительных процессах в области нижних конечностей, анального отверстия, наружных половых органов. Наконец, подколенные лимфоузлы пальпируют в подколенной ямке при слегка согнутой в коленном суставе голени.
Увеличение регионарных лимфатических узлов, например на шее, а также в других областях, иногда является основной жалобой больных, приводящей их к врачу. При этом редко удается увидеть увеличенные лимфатические узлы, деформирующие соответствующую часть тела. Основным методом исследования лимфатических узлов является пальпация. Целесообразно прощупывать лимфатические узлы в определенном порядке, начиная с затылочных, околоушных, поднижнечелюстных, подподбородочных, затем прощупываются надключичные, подключичные, подмышечные, кубитальные, паховые.
Увеличение лимфатических узлов наблюдается при лимфопролиферативных заболеваниях (лимфогранулематоз), системных заболеваниях соединительной ткани, при опухолях (метастазы). Для уточнения причины увеличения лимфатических узлов, помимо общеклинического и лабораторного исследований, проводится биопсия (или удаление) узла для его морфологического исследования. Опорно-двигательный аппарат (суставы, мышцы, кости) исследуется после лимфатических узлов. При этом исследование начинается с выяснения жалоб, чаще всего на боли или ограничение движений в суставах, затем производят осмотр и пальпацию.
Источник
Селезенка является непарным органом, расположенным в левой верхней части брюшной полости. Она выполняет в организме несколько важных функций, являясь хранилищем запасов крови и вырабатывая иммунные клетки – лимфоциты. При заболеваниях данного органа происходят различные изменения в его структуре. И чтобы распознать их, осуществляется пальпация селезенки. На данный момент различают несколько методик, позволяющих пальпаторно и перкуссионно определить различные патологии строения селезенки. От правильности их выполнения во многом зависят результаты диагностики.
Что такое пальпация селезенки?

При пальпации селезенки больной должен лежать на правом боку или на спине, руки его должны располагаться вдоль туловища, ноги вытянуты
Пальпация – это процедура прощупывания органа через кожу брюшной полости. Уже много лет эта методика является основой диагностики заболеваний селезенки. Именно на основании пальпации специалист ставит предварительный диагноз и направляет пациента на дополнительное обследование.
До изобретения аппаратных диагностических методик (УЗИ, МРТ, КТ) врач исследовал органы брюшной полости пациента исключительно с помощью своих пальцев, выполняя пальпацию и перкуссию (простукивание).
Селезенка располагается в левой части брюшной полости и практически полностью скрыта ребрами. Но, несмотря на это, опытный специалист без труда проведет процедуру пальпации. В случае воспаления орган увеличивается в размерах. В некоторых случаях речь идет об увеличении в два или три раза. В таком случае прощупать селезенку может даже сам пациент, однако для определения степени патологии следует обратиться к профессионалу.
Профессиональная пальпация селезенки преследует такие цели:
- Позволяет оценить размеры и форму органа. При отклонении данных показателей от нормы специалист может предположить развитие того или иного заболевания.
- Консистенция. Если селезенка становится твердой, то это свидетельствует о наличии воспалительного процесса.
- Подвижность. В норме орган эластичен и довольно подвижен. Снижение подвижности может свидетельствовать о развитии серьезной патологии.
- Болевой синдром. Проявление болезненности при пальпации, физических нагрузках или в состоянии покоя является плохим признаком.
Перед тем, как приступить к пальпации, врач может осуществить сбор анамнеза, благодаря чему ему удастся предположить вероятную причину сбоя в работе органа. Далее, ощупав пораженное место, специалист подтверждает или отвергает предварительный диагноз.
Опытный доктор способен на ощупь определить следующие состояния:
- увеличение органа на фоне борьбы с инфекционным поражением организма;
- инфаркт;
- разрыв селезенки и т. д.
Пальпация позволяет специалисту определить количество жидкости, скопившейся в органе, предположив развитие внутреннего кровотечения. Помимо этого, пальпаторно можно выявить другие патологии органов желудочно-кишечного тракта.
Виды физического исследования селезенки и методика их проведения
После того, как специалист осуществит сбор анамнеза, он переходит к физическому исследованию селезенки. Различают два вида данной методики:
- Поверхностная пальпация. Предполагает выявление болезненности той или иной области органа, а также степень напряжения мышц живота. Позволяет определить отечность тканей, наличие уплотнений и новообразований. Таким образом удается выявить узлы, грыжи и опухоли. Процедура выполняется полусогнутыми пальцами и проводится против часовой стрелки.
- Глубокая пальпация. Предполагает более сильное механическое воздействие на орган. Таким образом специалисту удается прощупать ткани, расположенные поблизости к селезенке, выявив целый ряд функциональных нарушений.
Если врач имеет подозрения на развитие болезней селезенки, то пациенту выполняется несколько аналогичных методик:
- непосредственная пальпация селезенки;
- пальпация печени;
- перкуссия селезенки.
Техника поверхностной пальпации

Пальпация проводится либо правой рукой, либо обеими руками одновременно
Проводится тогда, когда орган увеличился в размерах или же изменились его границы. Специалисты называют данный вид пальпаторного исследования ориентировочным. Методика позволяет осуществить проверку состояния следующих критериев:
- мышечный тонус брюшной стенки;
- степень расхождения околопупочных мышц;
- болезненность;
- форму и границы селезенки.
Перед тем, как процедура будет начата, пациент ложится на спину и вытягивает руки вдоль туловища. В некоторых случаях больному следует лечь на правый бок. Процедура имеет следующие особенности проведения:
- пальпация осуществляется натощак и после полного опорожнения кишечника;
- пациенту следует ровно и глубоко дышать, делая вдохи ртом, при этом напряжение брюшной стенки должно отсутствовать;
- врач кладет руки на область брюшного пресса пациента, после чего начинает аккуратно прощупывать различные отделы живота;
- пальпация проводится либо правой рукой, либо обеими руками одновременно;
- воздействие на ткани живота следует осуществлять ладонью с сомкнутыми и выпрямленными пальцами, кисть при этом остается мягкой и гибкой, практически расслабленной;
- движения должны быть плавными, скользящими, для ощупывания применяются концевые фаланги;
- очень важно, чтобы в процессе пальпации принимала участие только кисть.
Перкуссия по Курлову
Эта методика применяется для того чтобы определить границы органа. Для этого больной должен быть уложен на бок, руки его располагают над головой, а ноги незначительно сгибают в коленных и тазобедренных суставах. Врач пальцами выстукивает место расположения селезенки, прислушиваясь к изменению звука.
Основой перкуссии является изменение звука от ясного к тупому. При этом специалисту следует использовать тихие перкуссионные удары. Для правильного определения размеров органа очень важна тщательно выработанная интенсивность ударов.
Алгоритм проведения перкуссии предполагает следующие этапы:
- Палец, по которому будут осуществляться удары, называется плессиметром. Его устанавливают на край реберной дуги, расположенной с левой стороны грудины. Важно держать его строго перпендикулярно 10-му ребру. По этому пальцу врач ударяет пальцем другой руки. Изменение возникающего звука позволяет определить границы внутреннего органа.
- Далее начинается выполнение слабой перкуссии, интенсивность которой нарастает до тех пор, пока не появится явный глухой звук. В том месте, где проявился подобный переход, на коже пациента делается соответствующая отметка. Именно она определяет границу органа.
- Следующей зоной перкуссии является подмышечная линия. Палец-плессиметр проводится вдоль нее до тех пор, пока звук не притупится. Здесь также устанавливается отметка.
- Отрезок между полученными отметками и является длинником селезенки. Обычно измерение проводится по десятому ребру.
- От середины полученного длинника, перпендикулярно десятому ребру, выполняются дальнейшие простукивания. Таким образом удается определить поперечник органа.
Если селезенка пациента не воспалена и не является увеличенной от рождения, то ее край не должен доходить до средней линии живота.
Перкуторное определение границ органа дает лишь приблизительные результаты, потому врач всегда направляет пациента на прохождение дополнительного обследования. Данные исследования записываются в виде дроби, где числителем выступает длинник селезенки, а знаменателем – ее поперечник.
При каких симптомах проводится пальпация?

При появлении боли в левой части живота следует проверить селезенку
Пальпация является основой диагностики болезней селезенки. Эта процедура позволяет специалисту определить курс дальнейших действий. Она проводится в следующих случаях:
- при возникновении у пациента жалоб на боль в левой части живота;
- при визуальном увеличении органа;
- в случае изменения цвета кожного покрова.
Кроме того, существует целый ряд заболеваний, течение которых осложняется заболеваниями селезенки. При подозрении на развитие у пациента такого недуга также проводится пальпация селезенки.
Размеры в норме
Зная нормальные размеры данного органа, специалист безошибочно определяет наличие той или иной патологии. У детей и взрослых подобные данные в значительной степени отличаются.
Размеры селезенки у детей
В зависимости от возраста размеры данного органа у детей меняются:
- у новорожденных длина селезенки не должна превышать 40 мм при ширине в 3,8 см;
- для детей трехлетнего возраста нормальные размеры составляют около 7 см в длину и 5 в ширину;
- у семилетних детей селезенка имеет длину – 78-80 мм, ширина органа не должна превышать 55 мм;
- в период с 8 до 12 лет нормальные размеры селезенки могут доходить до 60 мм в ширину при длине около 90 мм;
- ширина органа у подростков 15-ти лет остается прежней, а длина увеличивается до 120 мм.
У взрослых показатели почти не отличаются от размеров органа в подростковом возрасте. Размеры селезенки по Курлову допускают увеличение органа еще на пару сантиметров.
Как пропальпировать селезенку в домашних условиях?

Если селезенка хорошо пальпируется, это свидетельствует о ее опущении и увеличении в размерах
Пальпация и перкуссия селезенки – это довольно сложные методики, при неправильном выполнении которых можно нанести организму человека значительный вред. При воспалении данного органа лучше не оказывать на него лишних механических воздействий, а потому пальпацией должен заниматься исключительно специалист.
Многие пациенты стремятся самостоятельно осуществить пальпацию органа, чего делать не рекомендуется. Перед процедурой пациент должен занять определенную позу и полностью расслабиться, чего невозможно достичь при самостоятельном прощупывании органа.
Следует понимать, что в норме прощупать данный орган является довольно сложным процессом, а у большинства здоровых людей селезенка не пальпируется.
Если орган хорошо пальпируется, то это свидетельствует о его опущении и увеличении в размерах. Подобное может наблюдаться при инфекционном поражении организма, циррозе печени и лейкозе, поэтому при подозрениях на развитие патологии следует немедленно обратиться к специалисту.
Источник