Отек после удаления паховых лимфоузлов
Спасение от рака требует больших жертв, это только говорится «вырезать опухоль», на самом деле даже крохотную опухоль удаляют «единым блоком» с прилежащими тканями и лимфатическими узлами нескольких уровней. Раковую опухоль молочной железы до 5 см с подозрительными на наличие метастазов подмышечными лимфатическими узлами удаляют вместе с железой и подмышечной, подключичной и даже подлопаточной подкожно-жировой клетчаткой. Удаляется огромный лимфатический коллектор, относящий лимфу от половины органов грудной клетки и руки, взамен же ничего не остаётся. И куда должна двигаться жидкость, если лимфатических узлов уже нет, а на пути к грудному лимфатическому протоку остался только послеоперационный рубец?
Сегодня возможно удаление небольших опухолей молочной железы с частью органа, но частично сохраняющая орган операция всё так же требует удаления поражённых метастазами лимфатических узлов и обязательного послеоперационного облучения. Серьёзно повреждённые мягкие ткани становятся гораздо плотнее с формированием рубцов, и опять лимфатическая жидкость застаивается в сосудах, потому как двигаться ей некуда — нет лимфоузлов. И так бывает не только при операции на молочной железе, а при облучении матки или удалении лимфоузлов паховой и забрюшинной областей при опухолях яичка, саркомах и меланомах нижних конечностей.
Как возникает лимфостаз?
Хирургическое или лучевое воздействие на лимфатические узлы, отводящие лимфатическую жидкость от конечностей, приводит к прогнозируемому для такой ситуации застою лимфы. Такое состояние в народе издавна называли «слоновость», а в медицинской литературе застой лимфы называется «лимфостаз», а отек, возникающий в связи с этим, — «лимфедема».
После операции на подмышечных, паховых, бедренных, забрюшинных лимфатических узлах отёк — неизбежность, но выраженность его зависит не только от объёма операции, но и индивидуальных особенностей тканей. Как правило, нежные и чувствительные ткани откликаются на травмирование большими рубцами. Послеоперационное рубцевание затрагивает крупные кровеносные сосуды, замедляя кровоток в них, что дополняет выраженность отёка. Особенно сложно бороться с патологическим состоянием при исходной варикозной болезни нижних конечностей.
После лучевого лечения рака шейки или тела матки, на месте уничтоженной опухоли растёт рубцовая ткань, и с каждым годом она становится всё плотнее, вовлекая в процесс всё большую площадь, вплоть до костей таза. С одной стороны, рубец доброкачественный, но возникающие нарушения слишком существенны. Развитие соединительной ткани в зоне операции и облучения вовлекает нервные стволы, что вызывает боль и нарушения движений в крупных суставах.
Свою лепту вносит и химиотерапия, поскольку лекарства преимущественно вводятся внутривенно, повреждается внутренняя оболочка сосуда, сосуд частично или полностью облитерируется — просвет его сужается рубцовыми изменениями эндотелиальной оболочки. Венозный кровоток нарушен, что откликается отёком нижележащих анатомических областей. Противоопухолевые гормональные препараты, принимаемые годами, способствуют образованию тромбов. Сама раковая опухоль инициирует повышение вязкости крови. Повод для развития лимфостаза есть, и далеко не единственный, каждая из этих причин дополняет и усугубляет лимфатический отёк.
Как нарастает лимфостаз
Лимфатический отёк начинается почти сразу же после операции, при лучевой терапии он нарастает постепенно в течение нескольких недель и даже месяцев. Сначала отекает кисть или стопа, они похожи на водяную подушку, как правило, пальцы меньше затронуты, нежели тыльная сторона ладони или стопы. Пальцы двигаются, и жидкость незначительно оттекает, помогает и разветвлённая сосудистая сеть. Потом отёчность распространяется на предплечье до локтя или голень. Распространение отёка на плечо или бедро — это уже III степень лимфостаза.
Распространение отёка болезненно из-за растяжения тканей и сдавления избыточной жидкостью мелких нервных окончаний. Возникает ощущение, что при неловком движении кожа может лопнуть, поэтому пациенты стараются не двигать конечностью, что отнюдь не помогает, а даже может усилить отёк. Опускание конечности способствует притоку крови, но если руку можно носить высоко, то нога не может бесконечно лежать на подушке. Первое время после отдыха в возвышенном положении отёчность уменьшается, но со временем это действует всё меньше.
Постепенно происходит прорастание воспалённой кожи и подкожной клетчатки соединительной тканью с замещением их рубцовой структурой. Небольшая травма кожи постоянно сочится прозрачной лимфой, из-за чего раны заживает неделями. Местный иммунитет снижен, поэтому часто развивается стафилококковая инфекция — рожистое воспаление, существенно усугубляющее имеющийся лимфостаз. Стафилококк поселяется на годы, и каждый рецидив рожистого воспаления дополняет дефекты мягких тканей конечности.
И уже не опухоль становится причиной для назначения группы инвалидности, а лимфедема и повисшая из-за неё плетью рука или еле двигающаяся «слоновья» нога.
Почему лимфостаз мешает жить
Лимфостаз – не только косметический дефект, это сосудистые и нервные повреждения, приводящие к ограничению функциональных возможностей. Сначала, когда только появляется лимфатический отёк конечности, её оберегают, чтобы не усилить приток крови к тканям и за счёт этого нарастание боли. Постепенно анатомические нарушения и охранительный режим с ограничением движений приводит к прогрессивному снижению мышечной силы, вплоть до атонии и последующей атрофии мышц. И если нога вынуждена кое-как ходить, то руку берегут, поэтому атрофия верхней конечности появляется быстрее и выражена больше.
Несмотря на настоятельные рекомендации хирурга-онколога сразу же после операции начинать разрабатывать конечность, этого не делают. Почему? Во-первых, страшно, вдруг что-то повредиться, операция же была недавно. Во-вторых, необходима консультация и обучение специалистом по лечебной физкультуре, которого нет в штате государственного онкологического учреждения. В этот ранний период формирования лимфостаза, когда отёк ещё уменьшается после отдыха, нет доступа к необходимой профилактической помощи и ранней реабилитации.
В-третьих, пациент психологически совсем не готов к самостоятельным активным действиям, эмоциональное состояние не соответствует, из-за стресса невозможно запомнить порядок упражнений. Необходима помощь специалиста ЛФК — лечебной физкультуры, который каждый день будет помогать делать зарядку, преодолевая боль и страх. Только так можно сформировать стереотипное поведение, помогающее минимизировать проявления лимфатического отёка.
После операции женщинам выдаются очень правильные «Памятки по предупреждения лимфостаза», где расписано, что можно и нельзя делать. Но на фоне тяжёлого стресса, связанного с выявлением онкологического заболевания, а также в послеоперационном периоде, интеллектуальные возможности временно снижаются, женщина растеряна, она не владеет собой настолько, чтобы заставить себя выполнять упражнения и следить «что можно и нельзя».
Что делать при лимфостазе?
Начинать надо с консультации по подбору компрессионного белья, создающего наружное давление и препятствующее усилению отёка конечности. Эластичное бинтование — прошлый век, невозможно самостоятельно оптимально забинтовать себе ногу, а про руку и говорить нечего. Давление бинтом неравномерное, тогда как должен быть определённый градиент: большее давление в нижней части и меньшее в верхней, чтобы жидкость могла оттекать, а не застаиваться. Сегодня доступны специальные перчатки и чулки, майки и колготки, создающие оптимальное давление.
Необходимо сразу начинать лечебную физкультуру со специалистом. Не жалеть себя поможет только посторонний человек — методист или врач ЛФК. Через некоторое время после ежедневных занятий под контролем специалиста можно перейти на самостоятельные упражнения, но пока жизнь протекает в боли, не надо строить иллюзий, в одиночку без контроля и даже «авторитетного давления» ничего не получится. Так устроен человек, он себя жалеет, тем более при таком серьёзном поводе.
Реабилитация должна начинаться в хирургической палате и продолжаться весь период профилактической химиотерапии, пока есть негативное воздействие на сосуды. Специалист-реабилитолог вовремя присоединит аппаратные методы ликвидации лимфатического отёка. Лимфостаз считают неизлечимым потому, что на лечение большинство пациенток попадает в IV стадии лимфедемы, когда сформированы рубцовые изменения, и наступили трофические изменения мягких тканей, когда мышцы уже атрофированы и сустав «заперт» контрактурой.
Не стоит понимать лечение лимфостаза только как упражнения и горсть таблеток, улучшающих циркуляцию жидкостей. Существуют разнообразные аппаратные методики, каждая имеет свою терапевтическую нишу и своё оптимальное время: пневмомассаж, светодиодная терапия, гидрокинезотерапия, мануальный лимфодренаж и многое другое. На отёчность конечности влияет проводимое лечение, социальная и физическая активность, психологическое состояние, профессия, сопутствующие заболевания сосудов, эндокринные нарушения, и даже время года.
Лимфостаз – это нетрудоспособность, а в перспективе – невозможность самостоятельного обслуживания или движения. Конечность есть, она на месте, но она не работает — это функциональная ампутация конечности. Чтобы этого не случилось, необходимо сразу после операции начинать активную профилактику сохранения руки или ноги. Позвоните нам, чтобы узнать о возможностях Юсуповской больницы в борьбе с лимфостазом и максимальном сохранении функции конечности.
Источник
У знаÑиÑелÑной ÑаÑÑи болÑнÑÑ Ñаком возникаÑÑ Ð¾ÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¿Ð¾Ñле Ñого, как им ÑдалÑÑ Ð»Ð¸Ð¼ÑоÑзлÑ. Ðаиболее ÑаÑпÑоÑÑÑаненнÑе из Ð½Ð¸Ñ – ÑÑо оÑек конеÑноÑÑи (лимÑедема ), диÑкомÑоÑÑ Ð² облаÑÑи поÑлеопеÑаÑионного ÑÑбÑа, коÑмеÑиÑеÑкие деÑекÑÑ, оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ñо ÑÑоÑÐ¾Ð½Ñ Ð¿Ð¾ÑлеопеÑаÑионной ÑанÑ.
Ðаиболее ÑаÑÑÑе Ñанние оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¿Ð¾Ñле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов Ñо ÑÑоÑÐ¾Ð½Ñ Ð¿Ð¾ÑлеопеÑаÑионной ÑÐ°Ð½Ñ ÑÑо некÑоз (оÑмиÑание) кÑаев ÑанÑ.
ÐÑоÑое по ÑаÑÑоÑе оÑложнение – ÑÑо нагноение поÑлеопеÑаÑионной ÑанÑ. Чем ÑаÑе Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ Ð½ÐµÐºÑоз кÑаев ÑанÑ, Ñем ÑаÑе наблÑдаеÑÑÑ Ð½Ð°Ð³Ð½Ð¾ÐµÐ½Ð¸Ðµ ÑанÑ, поÑколÑÐºÑ Ð¾ÑмеÑÑие Ñкани еÑÑÑ Ð²Ñ Ð¾Ð´Ð½Ñми воÑоÑами Ð´Ð»Ñ Ð¸Ð½ÑекÑии. ÐбÑиÑÐ½Ð°Ñ Ñана, обилÑÐ½Ð°Ñ Ð»Ð¸Ð¼ÑоÑÐµÑ (иÑÑеÑение лимÑÑ) ÑпоÑобÑÑвÑÑÑ Ð½Ð°Ð³Ð½Ð¾ÐµÐ½Ð¸Ñ ÑанÑ.
ÐÑли кожнÑе лоÑкÑÑÑ Ð¾ÑмиÑаÑÑ, Ñо ÑимпÑÐ¾Ð¼Ñ ÑÑого оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¿Ð¾Ñле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов поÑвлÑÑÑÑÑ Ñже в ÑеÑение пеÑвÑÑ ÑÑÑок поÑле опеÑаÑии. Ðожа пÑиобÑеÑÐ°ÐµÑ ÑинÑÑно-багÑовÑй ÑвеÑ, на ней поÑвлÑÑÑÑÑ Ð½Ð°Ð¿Ð¾Ð»Ð½ÐµÐ½Ð½Ñе жидкоÑÑÑÑ Ð¿ÑзÑÑи, в ÑеÑение 2-3 дней облаÑÑÑ Ð½ÐµÐºÑоза Ð¼Ð¾Ð¶ÐµÑ ÑаÑÑиÑÑÑÑÑÑ. Рана нагнаиваеÑÑÑ, поÑвлÑеÑÑÑ Ð½ÐµÐ¿ÑиÑÑнÑй Ð·Ð°Ð¿Ð°Ñ , повÑÑаеÑÑÑ ÑемпеÑаÑÑÑа Ñела, возникаÑÑ ÑимпÑÐ¾Ð¼Ñ Ð¸Ð½ÑокÑикаÑии.
ÐÑи поÑвлении ÑимпÑомов Ð½Ð°Ð³Ð½Ð¾ÐµÐ½Ð¸Ñ ÑÐ°Ð½Ñ Ð²ÑÐ°Ñ Ð´Ð¾Ð»Ð¶ÐµÐ½ ÑаÑÑиÑно ÑнÑÑÑ ÑвÑ, ÑÑÐ¾Ð±Ñ Ð´Ð°ÑÑ Ð°Ð´ÐµÐºÐ²Ð°ÑнÑй оÑÑок ÑÐ°Ð½ÐµÐ²Ð¾Ð¼Ñ Ð¾ÑделÑемомÑ, ÑÐ°Ð½Ñ Ð½Ñжно обÑабаÑÑваÑÑ Ð°Ð½ÑиÑепÑиками неÑколÑко Ñаз в денÑ. ÐдновÑеменно Ñ ÑÑим должна бÑÑÑ Ð½Ð°Ð·Ð½Ð°Ñена анÑибакÑеÑиалÑÐ½Ð°Ñ ÑеÑапиÑ. ÐÑи неÑвоевÑеменном наÑале ÑÑÐ¸Ñ Ð¼ÐµÑопÑиÑÑий возможно ÑаÑпÑоÑÑÑанение гнойного пÑоÑеÑÑа под кожей Ñ Ð¾Ð±Ñазованием ÑлегмонÑ.
ÐÐ»Ñ Ð¿ÑоÑилакÑики Ð½Ð°Ð³Ð½Ð¾ÐµÐ½Ð¸Ñ ÑÐ°Ð½Ñ Ð¿ÑоводиÑÑÑ ÐµÐµ дÑениÑование и назнаÑение анÑибиоÑиков ÑиÑокого ÑпекÑÑа дейÑÑÐ²Ð¸Ñ ÐºÐ°Ðº во вÑÐµÐ¼Ñ Ñамой опеÑаÑии, Ñак и поÑле нее.
ÐÑе одним оÑложнением поÑле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð¾Ð±Ñазование лимÑаÑиÑеÑкого заÑека – ÑÐºÐ¾Ð¿Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑÑ Ð² облаÑÑи поÑлеопеÑаÑионной ÑанÑ. ÐимÑаÑиÑеÑкий заÑек Ð¼Ð¾Ð¶ÐµÑ Ð¾Ð±ÑазоваÑÑÑÑ Ð² лÑбое вÑÐµÐ¼Ñ Ð² ÑеÑение пеÑвого меÑÑÑа поÑле опеÑаÑии. Ð Ñаком ÑлÑÑае поÑвлÑÑÑÑÑ ÑÑпÑе боли в облаÑÑи ÑанÑ, ÑÑвÑÑво ÑаÑпиÑÐ°Ð½Ð¸Ñ Ð² облаÑÑи ÑÐºÐ¾Ð¿Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑÑ, повÑÑение ÑемпеÑаÑÑÑÑ Ð´Ð¾ незнаÑиÑелÑнÑÑ ÑиÑÑ, а в ÑÑжелÑÑ ÑлÑÑаÑÑ Ð½Ð°Ð±Ð»ÑдаÑÑÑÑ Ñезкие ÑкаÑки ÑемпеÑаÑÑÑÑ Ð´Ð¾ вÑÑÐ¾ÐºÐ¸Ñ ÑиÑÑ. Ð ÑлÑÑае обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ Ð»Ð¸Ð¼ÑаÑиÑеÑкого заÑека нÑжно обÑаÑиÑÑÑÑ Ð² вÑаÑÑ Ð´Ð»Ñ ÐµÐ³Ð¾ ÑаÑкÑÑÑÐ¸Ñ – в облаÑÑи ÑанÑ, коÑоÑÐ°Ñ Ð±Ð»Ð¸Ð¶Ðµ вÑего к заÑÐµÐºÑ ÑнимаÑÑ Ð½ÐµÑколÑко Ñвов, возможно вÑÐ¿Ð¾Ð»Ð½ÐµÐ½Ð¸Ñ Ð½ÐµÑколÑÐºÐ¸Ñ Ð´Ð¾Ð¿Ð¾Ð»Ð½Ð¸ÑелÑнÑÑ ÑазÑезов Ð´Ð»Ñ Ð»ÑÑÑего дÑениÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ð·Ð°Ñека.
ÐÐ»Ñ Ð¿ÑоÑилакÑики обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ Ð»Ð¸Ð¼ÑаÑиÑеÑÐºÐ¸Ñ Ð·Ð°Ñеков полÑзÑÑÑÑÑ Ð°ÐºÑивнÑм оÑÑаÑÑванием ÑодеÑжимого из ÑÐ°Ð½Ñ Ð½Ð° пÑоÑÑжении двÑÑ Ð½ÐµÐ´ÐµÐ»Ñ.
Рпоздним оÑложнениÑм поÑле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов оÑноÑÑÑÑÑ Ð»Ð¸Ð¼Ñедема, лимÑÐ°Ð½Ð³Ð¾Ð¸Ñ (воÑпаление лимÑаÑиÑеÑÐºÐ¸Ñ ÑоÑÑдов), ÑожиÑÑое воÑпаление.
ÐÑи некоÑоÑÑÑ Ð²Ð¸Ð´Ð°Ñ Ð¾Ð¿ÑÑ Ð¾Ð»ÐµÐ¹ (Ñак молоÑной железÑ, Ñак половÑÑ Ð¾Ñганов) лимÑедема поÑле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов наблÑдаеÑÑÑ Ð¿ÑакÑиÑеÑки вÑегда в болÑÑей или менÑÑей меÑе. ÐимÑедема Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ Ð¸Ð·-за наÑÑÑÐµÐ½Ð¸Ñ Ð±Ð°Ð»Ð°Ð½Ñа Ð¼ÐµÐ¶Ð´Ñ ÑилÑÑÑаÑией жидкоÑÑи ÑеÑез ÑÑÐµÐ½ÐºÑ ÐºÐ°Ð¿Ð¸Ð»Ð»ÑÑов в Ñкани и ее Ñдалением из Ñканей ÑеÑез лимÑаÑиÑеÑкие ÑоÑÑдÑ. ÐоÑле ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð¸Ð¼ÑоÑзлов оÑÑок лимÑÑ Ð·Ð°Ð±Ð»Ð¾ÐºÐ¸Ñован. СÑÐµÐ¿ÐµÐ½Ñ Ð±Ð»Ð¾ÐºÐ° завиÑÐ¸Ñ Ð¾Ñ ÐºÐ¾Ð»Ð¸ÑеÑÑва ÑдаленнÑÑ Ð»Ð¸Ð¼ÑоÑзлов и ваÑианÑа опеÑаÑии.
—————————–
ÐнкологиÑеÑкий ÑенÑÑ “Ðавидов”
ÐаÑеÑÑÐ²ÐµÐ½Ð½Ð°Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑика и ÑÑÑекÑивное леÑение онкологиÑеÑÐºÐ¸Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ð¹ ведÑÑими вÑаÑами-онкологами ÐзÑаилÑ. ÐндивидÑалÑÐ½Ð°Ñ ÐºÐ¾Ð¼Ð¿Ð»ÐµÐºÑÐ½Ð°Ñ Ð¿Ð¾Ð¼Ð¾ÑÑ Ð¿Ñи лÑбÑÑ Ð²Ð¸Ð´Ð°Ñ Ñака. ÐодÑобнее >>
ÐиагноÑÑика и леÑение Ñака в ÐÐ¾Ð¼Ð¿Ð»ÐµÐºÑ ÐÑÑÑÑа (ÐзÑаилÑ)
ÐнкологиÑеÑкий ÑенÑÑ Ð² ÐÐ¾Ð¼Ð¿Ð»ÐµÐºÑ ÐÑÑÑÑа пÑиглаÑÐ°ÐµÑ Ð²Ð¾ÑполÑзоваÑÑÑÑ ÑÑлÑгами лÑÑÑÐ¸Ñ Ð¾Ð½ÐºÐ¾Ð»Ð¾Ð³Ð¾Ð² ÐзÑаилÑ. ТоÑÐ½Ð°Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑика лÑбÑÑ Ð¾Ð½ÐºÐ¾Ð»Ð¾Ð³Ð¸ÑеÑÐºÐ¸Ñ Ð¿Ñоблем, пеÑедовÑе меÑÐ¾Ð´Ñ Ð»ÐµÑениÑ! ÐодÑобноÑÑи Ð²Ñ Ð½Ð°Ð¹Ð´ÐµÑе здеÑÑ >>
Источник
Этапы и техника удаления пахового лимфоузла
а) Показания для удаления пахового лимфоузла:
– Плановые: Опухоль неясного происхождения, подозрение на системное заболевание лимфатической системы, дистально расположенная опухоль.
– Альтернативные операции: биопсия первичной опухоли или других лимфоузлов. Биопсию можно выполнить под ультразвуковым или КТ наведением.
б) Подготовка к операции. Предоперационное исследование: ультразвуковое исследование в зависимости от подозреваемого основного заболевания.
в) Специфические риски, информированное согласие пациента:
– Лимфатический свищ
– Повреждение сосудов
– Повреждение нервов
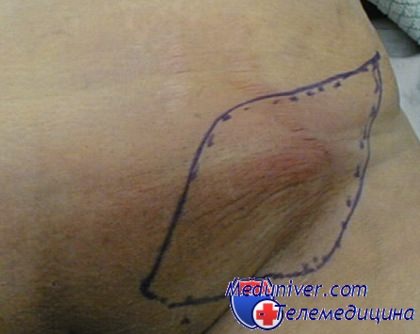
Увеличенный паховый лимфоузел
г) Обезболивание. Обычно местное обезболивание, редко общая анестезия (маска или интубация).
д) Положение пациента. Лежа на спине со слегка отведенной и повернутой наружу ногой на стороне операции.
е) Доступ. Продольно или косо ниже паховой складки над пальпируемой опухолью.
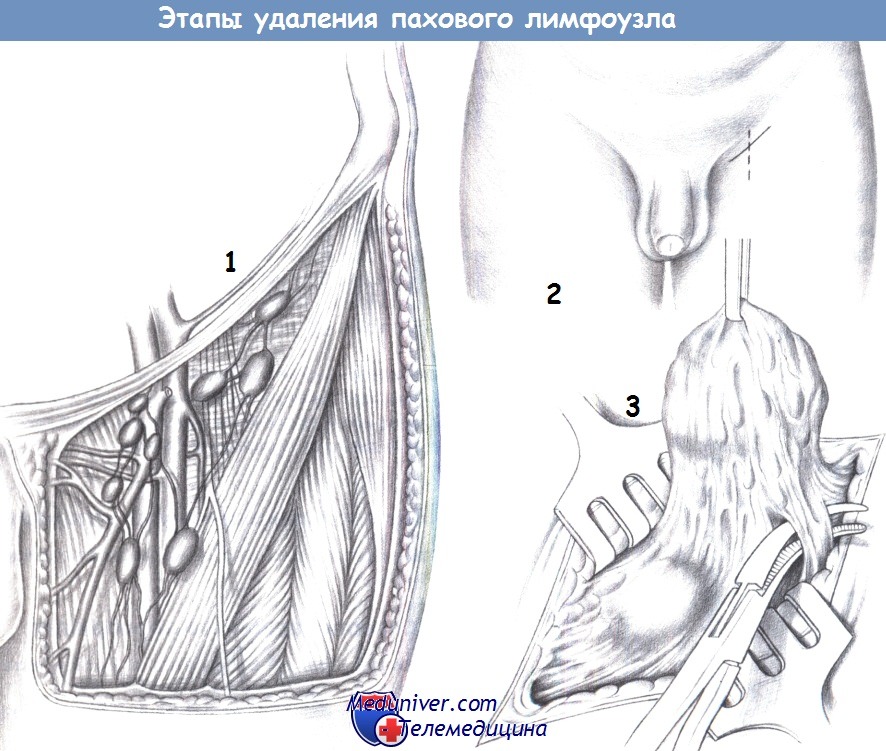
ж) Этапы операции:
– Доступ
– Объем операции
– Перевязка афферентных сосудов
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Бедренная вена и артерия (lacuna vasorum), затем бедренный нерв (lacuna musculorum) проходят под паховой связкой от медиальной стороны к латеральной.
– Бедренное кольцо находится медиальнее вены.
– Введение местного анестетика может полностью скрыть нечетко пальпируемый лимфатический узел.
– Тщательное лигирование всех афферентных сосудов к лимфатическим узлам имеет решающее значение для предотвращения формирования лимфатического свища.
Предупреждение: «эффект айсберга» (с достижением глубоких слоев раны при диссекции лимфатического узла, кажущегося одиночным, может обнаружиться конгломерат лимфоузлов). Ограничьте операцию выполнением биопсии.

и) Меры при специфических осложнениях. Тщательная ревизия раны в случае лимфатического свища.
к) Послеоперационный уход после удаления пахового лимфоузла:
– Медицинский уход: дренаж удаляется на 2-й день после операции.
– Активизация: немедленно; допускается периодический отдых на протяжении первой недели после операции.
– Физиотерапия: не нужна.
– Период нетрудоспособности: 3-5 дней; дольше в случаях значительной физической активности.
л) Оперативная техника:
– Доступ
– Объем операции
– Перевязка афферентных сосудов
1. Объем операции. Лимфатический отток осуществляется в основном в область lacuna vasorum; лишь несколько путей проходят латеральнее. Крупные лимфоузлы обычно обнаруживаются медиально. При биопсии, выполняемой для гистологического исследования, достаточно удаления одного лимфоузла.
При паховой лимфодиссекции должны быть удалены все лимфатические структуры. При диссекции лимфатических коллекторов, лежащих латеральнее сосудов, необходимо обнаружить и сохранить бедренный нерв. Для профилактики лимфатического свища все лимфатические сосуды необходимо тщательно перевязать дистально. При операции в боковых отделах должны быть обнаружены и сохранены бедренный нерв и латеральный кожный нерв бедра.
2. Доступ. Паховый доступ из медиального параваскулярного, перпендикулярного или косого разреза в паху. После рассечения подкожного слоя анатомическая ситуация становится очевидной.
3. Перевязка афферентных сосудов. После обнаружения лимфатический узел захватывается, например, зажимом Кохера, и последовательно мобилизуется. Питающие сосуды перевязываются отдельно. Операцию завершают дренаж, подкожные швы и кожные скобки.
– Также рекомендуем “Этапы и техника первичной хирургической обработки раны (ПХО раны)”
Оглавление темы “Манипуляции в хирургии”:
- Показания и техника пункции плевральной полости
- Показания и техника пункции мочевого пузыря
- Показания и техника пункции брюшной полости при асците (парацентеза)
- Показания и техника тонкоигольной аспирационной биопсии
- Показания, техника пункции и катетеризации артерии
- Показания, техника иссечения образований на коже
- Этапы и техника удаления опухолей мягких тканей
- Этапы и техника удаления пахового лимфоузла
- Этапы и техника первичной хирургической обработки раны (ПХО раны)
- Этапы и техника наложения вторичных швов на рану
Источник