От чего могут воспалится лимфоузлы на тазе
Когда воспаляется правый или левый лимфоузел в области паха, стоит пройти обследование на предмет различных заболеваний. Стоит разобраться с возможными причинами патологических процессов и методами их лечения.
Заболевания лимфоузлов таза и их характерные признаки
 Паховые лимфоузлы представляют собой образования небольшого размера, в нормальном состоянии имеющие диаметр 5 мм. Они имеют форму овала и не прощупываются в нормальном состоянии.
Паховые лимфоузлы представляют собой образования небольшого размера, в нормальном состоянии имеющие диаметр 5 мм. Они имеют форму овала и не прощупываются в нормальном состоянии.
Причины воспаления паховых лимфоузлов у женщин:
- Венерические заболевания – уреаплазмоз, микоплазмоз, хламидиоз.
- Инфекции различной природы – стрептококковая, стафилококковая, кишечная и туберкулезная.
- Травмы в области паха.
- Повреждения кожи – сыпь, фурункул, царапины.
- Кандидоз.
- Активация вируса герпеса.
- Злокачественные опухоли мочеполовой системы.
- Осложнения после хирургического вмешательства.
- Онкологические заболевания лимфатической системы.
- Системные заболевания – диабет, ВИЧ, краснуха.
Среди основных причин лимфоденита (воспаления лимфоузлов) выступают инфекции, передающиеся половым путем.
При увеличении паховых узлов в размерах в организме начинается воспалительный процесс. Определить место развития болезни можно по области воспаления. Паховые узлы разделены на группы:
- Верхние – воспалительный процесс начинается в нижней части ягодиц и оболочки брюшной полости.
- Средние – воспаление затрагивает область малого таза, включающую органы мочеполовой системы.
- Нижние. Место развития воспалительной реакции находится в суставах, коже и мышцах ног.
Учитывая расположение пораженных лимфатических узлов, врач выберет методы диагностики и определит курс лечения.
Как появляются метастазы
 Через лимфатические сосуды проходит сеть тончайших капилляров. В них попадает тканевая межклеточная жидкость, омывающая клетки костей, мышц и органов. Впоследствии она всасывается в лимфатические капилляр, образуя лимфу. В жидкости собирается множество токсинов, опухолевых клеток возбудителей инфекций. Капилляры объединяются в мелкие сосуды, а затем – в более крупные, которые направляются в лимфатические узлы. При прохождении через них лимфа очищается специальными клетками и направляется дальше.
Через лимфатические сосуды проходит сеть тончайших капилляров. В них попадает тканевая межклеточная жидкость, омывающая клетки костей, мышц и органов. Впоследствии она всасывается в лимфатические капилляр, образуя лимфу. В жидкости собирается множество токсинов, опухолевых клеток возбудителей инфекций. Капилляры объединяются в мелкие сосуды, а затем – в более крупные, которые направляются в лимфатические узлы. При прохождении через них лимфа очищается специальными клетками и направляется дальше.
Очищенная лимфа собирается в крупный лимфатический проток, впадающий в верхнюю полую вену, и движется к сердцу.
Раковая опухоль, вне зависимости от места расположения, может давать метастазы в лимфоузлы. Продолжительность этого процесса может составлять от нескольких месяцев до полугода. Когда злокачественная опухоль становится рыхлой, ее клетки начинают вымываться тканевой жидкостью и оказываются в лимфатических капиллярах. Из них частички новообразования попадают в лимфоузлы.
Раковые клетки, осевшие в лимфатических узлах, частично обезвреживаются, а часть клеток образует вторичный опухолевой очаг – метастаз. После образования в течение нескольких месяцев новая опухоль останавливается в развитии. После разрастания и разрыхления метастаза его клетки отправляются в лимфу и проходящий сосуд.
Прогноз при метастазах в подвздошных лимфоузлах благоприятен, если онкологию выявили на начальной стадии, когда вторичные новообразования захватили несколько небольших узлов.
Постановка диагноза
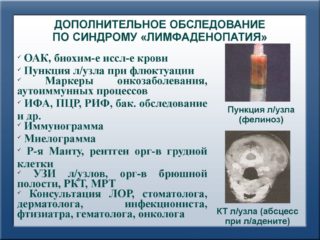
 Среди основных методов диагностики выделяют:
Среди основных методов диагностики выделяют:
- КТ. Компьютерная томография обеспечивает визуализацию и оценку состояния органов на изучаемом уровне. Качество результатов зависит от функциональности томографа и опыта врачей, проводящих обследование.
- МРТ. Магнитно-резонансная томография позволяет выявить метастазы в региональных лимфоузлах на ранней стадии формирования. После применения этого метода диагностики возможно проведение радикальной хирургической операции. Благодаря такому подходу пациент полностью избавляется от злокачественной опухоли. Кроме того, МРТ позволяет обнаружить даже небольшие лимфоузлы.
- УЗИ. Ультразвуковой метод исследования организма позволяет выявить метастазы лимфатических узлов, возникающие при лейкозах (болезнях крови), туберкулезе, сифилисе, различных инфекциях и паразитарных заболеваниях. Максимальный диаметр исследуемых узлов в здоровом состоянии составляет 7 мм. Поскольку многие болезни одинаково сказываются на состоянии лимфатической системы, только при использовании УЗИ поставить диагноз довольно сложно.
Эти методы исследования используются в комплексе для составления полной клинической картины.
Методы терапии
Распространение клеток злокачественной опухоли в близлежащие лимфоузлы встречается довольно часто. При выборе радикального лечения их удаляют хирургическим путем. Если лимфатические узлы поражены метастазами, их удаление может быть затруднено – либо потребуется значительный объем хирургических манипуляций, либо степень тяжести состояния пациента не позволит провести операцию.
При наличии множественных метастазов больному назначается химиотерапия. Если вторичные очаги болезни единичные, применяется высокоточная лучевая терапия IMRT. Ее комбинируют с хирургическим лечением лимфоузлов в малом тазу.
Система КиберНож
 Хирургическое вмешательство для устранения метастазов в лимфоузлах используется не всегда. Такой метод приводит к повреждению здоровых тканей, связан с использованием наркоза, а также влечет за собой продолжительный период восстановления.
Хирургическое вмешательство для устранения метастазов в лимфоузлах используется не всегда. Такой метод приводит к повреждению здоровых тканей, связан с использованием наркоза, а также влечет за собой продолжительный период восстановления.
К бескровным методам относят стереотаксическую радиохирургию, реализуемую на системе КиберНож. Этот метод выбирают на междисциплинарном консилиуме, который позволяет врачам разных специализаций разобраться со всеми особенностями конкретного случая и выбрать подходящую схему лечения.
Медикаментозное лечение
Купировать воспаление подвздошных лимфатических узлов помогают следующие медикаменты:
- НПВС – нестероидные противовоспалительные средства. Препараты резко сокращают выработку медиаторов воспаления. В области пораженного лимфоузла проходит покраснение, снимается отечность и болезненность. НПВС выпускают в виде таблеток, кремов и мазей. При наружном применении побочные действия возникают реже, но и действие препаратов менее выраженное. Средства принимают не боле 5 дней – они раздражают слизистую ЖКТ, что может спровоцировать кровотечение. К НПВС относят Диклофенак, Ибупрофен, Нимесил, Найз.
- Анальгетики – Панадол, Анальгин, Эффералган.
- Глюкокортикостероиды – применяются при выраженной отечности и остром воспалении. Препараты устраняют отек и снимают боль.
- Противовирусные средства – повышают иммунитет, подавляют деятельность вирусов. К иммуностимулирующим препаратам относят Арбидол, Кагоцел, Амиксин. Вирусную активность снижает Изопринозин, Зовиракс, Гроприносин.
- Антибиотики. Если лимфаденит спровоцирован проникновением инфекции в лимфатическую или кровеносную систему, терапевтическое воздействие направлено на борьбу с инфекционным агентом. Если биоматериал уже взят на анализ, применяются лекарства направленного действия. Чаще всего прописывают Фортаз, Цедекс, Цефиксим.
- Местные средства. На воспаленный участок накладывают компрессы и примочки с Ихтиоловой или Гепариновой мазью, Пироксикамом, Диклофенаком, Кетопрофеном.
Некоторые лекарственные средства могут не сочетаться между собой, что спровоцирует обострение лимфаденита. Курс терапии должен назначать и корректировать только врач.
Другие методы
Кроме хирургического вмешательства и лекарственных средств, для лечения воспаленных лимфоузлов используют физиопроцедуры: УВЧ, лазеротерапию, ультразвуковую терапию, электрофорез. Такая терапия противопоказана при подозрении на онкологию и отравление, при высокой температуре тела и туберкулезе.
Среди народных методов выделяют использование отваров из зверобоя, березовых почек, душицы и чабреца. Для снятия воспаления используют настрой корня цикория. Перед применением народных методов важно посоветоваться с врачом.
Возможные осложнения и последствия
 Воспаление лимфоузлов в паху, длящееся более 2 недель, требует обращения к врачу, даже при отсутствии дискомфорта. Игнорируя отек и локальное покраснение, можно пропустить развитие таких заболеваний, как туберкулез или онкопатология.
Воспаление лимфоузлов в паху, длящееся более 2 недель, требует обращения к врачу, даже при отсутствии дискомфорта. Игнорируя отек и локальное покраснение, можно пропустить развитие таких заболеваний, как туберкулез или онкопатология.
Стоит разобраться, сколько живут при метастазах в подвздошных лимфоузлах. После сложной операции по удалению онкологических новообразований прогноз выживаемости доходит до 5 лет в 40% случаев. При раннем выявлении болезни этот срок увеличивается.
При остром лимфадените многие пытаются избавиться от боли народными средствами. Неверно выбранная терапия приводит к развитию гнойного процесса. Последствиями становится абсцесс (скопление гноя в пораженном участке) или аденофлегмона (острое воспаление подкожной жировой клетчатки). Наиболее опасное последствие увеличения лимфоузлов – заражение крови.
Профилактические меры
Основные меры профилактики увеличения лимфоузлов малого таза:
- не допускать переохлаждений;
- вовремя обращаться за врачебной помощью при подозрении на заболевания, способные вызывать лимфаденит;
- обрабатывать даже незначительные ранки в паховой области;
- если появился дискомфорт в области таза или начали опухать лимфоузлы, стоит обратиться в медицинское учреждение;
- тщательнее подбирать половых партнеров.
Если своевременно лечить возникающие заболевания и следить за своим здоровьем, риск развития опасных последствий лимфаденита минимален.
Прогноз
При своевременном лечении прогноз лимфаденита благоприятный. После 10 дней терапии пациенты отмечают видимые улучшения. Спустя 3 недели больной может возвращаться к привычной жизни. В запущенных случаях прогноз воспаления лимфоузлов в тазовой области связан с опасными для здоровья осложнениями и затяжной реабилитацией после оперативного лечения.
Часто заболевания в органах малого таза протекают бессимптомно, однако при появлении даже незначительного дискомфорта в области лимфоузлов стоит пройти тщательное обследование.
Источник
Лимфатическая система состоит из трех компонентов: лимфоидной ткани, сети сосудов и циркулирующей по ним жидкости. Первый элемент рассредоточен по всему организму, находится в каждой анатомической области в виде узловатых скоплений. Они могут располагаться под кожей или залегать более глубоко, между слоями мышц. Увеличение в размерах лимфоидной ткани в паху сигнализирует о развитии серьезных патологических состояний. Подобное явление может быть симптомом лимфаденопатии малого таза при онкологии или признаком воспаления органов мочеполовой системы.
Основные причины увеличения тазовых лимфоузлов
 Описанные выше заболевания – не единственные факторы провокаторы болезни. Лимфаденопатия способна развиться после:
Описанные выше заболевания – не единственные факторы провокаторы болезни. Лимфаденопатия способна развиться после:
- венерических инфекций;
- заражения стрептококками, стафилококками, синегнойной или кишечной палочкой, вирусом герпеса вирусом папилломы человека, грибками;
- повреждения кожных покровов, сопровождающегося гнойно-воспалительной реакцией (фурункулез);
- травмы паха;
- оперативного вмешательства;
- переохлаждения;
- системных заболеваний, угнетающих иммунитет: краснухи, сахарного диабета, ВИЧ.
Выяснить точные причины увеличения лимфоузлов в малом тазу можно только после проведения соответствующих исследований.
Классификация и характерные признаки
В большинстве случаев лимфаденопатия является маркером других смежных заболеваний, поэтому проявляться она может по-разному. Многое зависит и оттого, где локализуется патологический процесс, в какой форме он развивается. Эти критерии положены в основу систематизации заболевания.
 В зависимости от характера проявления медики выделяют три варианта течения:
В зависимости от характера проявления медики выделяют три варианта течения:
- локальное;
- реактивное;
- генерализированное.
При развитии локальной формы воспаляется и увеличивается в размерах только один узел. Чаще всего это случается при восходящем воспалительном процессе, развивающемся в малом тазу.
Генерализованная лимфаденопатия считается самой сложной и опасной. При ней наблюдается поражение сразу нескольких элементов, расположенных в непересекающихся зонах (в данном случае в паху и в надключичной области). Подобные отклонения формируются по причине аллергической реакции, аутоиммунных патологий, острой инфекции. Если основным фактором провокатором является хроническая патология, диагностируется персистирующая генерализованная лимфаденопатия.
Реактивная форма – ответ организма на заболевания инфекционной природы.
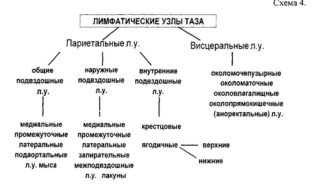
Распознать лимфаденопатию по внешним проявлениям несложно. В тазе лимфатические узлы располагаются вдоль кровеносных сосудов:
- Одна группа локализуется по ходу наружной и общей подвздошной артерии.
- Вторая на боковой стенке тазовой полости.
- Третья вдоль артерии, питающей часть задней стенки прямой кишки.
При развитии воспаления они увеличиваются в размерах. Обнаружить это явление можно, прощупывая область паха в промежутке между ногой и правой (левой) лобковой частью тела. Размеры лимфатических узлов у здорового человека не превышают одного сантиметра. У больного они становятся больше в несколько раз. Кожа поверх уплотнения краснеет. Когда воспалительный процесс запущен, любое прикосновение к нему вызывает резкую боль, которая усиливается при ходьбе и выполнении физических упражнений.
Кроме этого, при острой лимфаденопатии наблюдается повышение температуры тела до 37,5 градусов. Она держится постоянно и плохо сбивается лекарственными средствами. По ночам усиливается потливость. Больной быстро худеет. У него увеличивается в размерах печень и селезенка. Один за другим идут рецидивы заболеваний верхних дыхательных путей. Хроническая лимфаденопатия вызывает упадок сил, потерю аппетита, постоянную головную боль.
Если лимфатический узел уплотнился, увеличился в размерах, стал твердым и неподвижным и неболезненным, это может быть признаком наличия злокачественного образования.
Диагностика
 При обнаружении симптомов лимфаденопатии органов малого таза необходимо обращаться к семейному доктору, к терапевту или к гинекологу (женщинам), к урологу (мужчинам). На первом осмотре врач соберет анамнез, произведет пальпацию патологического участка, обязательно возьмет мазки на изучение микрофлоры мочеполовой системы, а потом выпишет направление на другие лабораторные и инструментальные методы обследования.
При обнаружении симптомов лимфаденопатии органов малого таза необходимо обращаться к семейному доктору, к терапевту или к гинекологу (женщинам), к урологу (мужчинам). На первом осмотре врач соберет анамнез, произведет пальпацию патологического участка, обязательно возьмет мазки на изучение микрофлоры мочеполовой системы, а потом выпишет направление на другие лабораторные и инструментальные методы обследования.
Важно на данном этапе выяснить причины недомогания и исключить возможность развития тазовой лимфаденопатии при раке матки у женщин и при раке простаты у мужчин. Для этого проводится:
- забор крови на биохимию;
- бакпосев крови;
- цитология и гистология;
- взятие пункции из воспаленного узла;
- УЗИ органов мочеполовой системы;
- рентген;
- МРТ органов малого таза.
У мужчин под симптом воспаленного лимфатического узла способна маскироваться паховая грыжа. Врач должен не упустить этот момент. При длительном воспалении нескольких групп лимфатических узлов, приводящем к срастанию отдельных элементов в конгломераты, необходимо исключить ВИЧ-инфекцию, лимфому, аутоиммунные заболевания и наличие метастаз.
Методы терапии
 Лечится воспаление лимфатических узлов двумя способами: консервативным и хирургическим. Применение первого вида становится оправданным, когда причиной недомогания являются инфекционные болезни, венерические заболевания, послеоперационные осложнения. В этом случае больным назначается:
Лечится воспаление лимфатических узлов двумя способами: консервативным и хирургическим. Применение первого вида становится оправданным, когда причиной недомогания являются инфекционные болезни, венерические заболевания, послеоперационные осложнения. В этом случае больным назначается:
- прием антибиотиков, противогрибковых средств;
- наружное использование антисептических кремов и мазей.
Для излечения необходим полный покой и иммунотерапия.
Если гиперплазированные подвздошные лимфоузлы загноились, осуществляется хирургическая операция. Пораженный элемент вскрывается, дренируется. Место чистится антисептическими растворами. После проводится курс антибактериальной терапии. Для закрепления лечебного эффекта пациент направляется на электрофорез, ультразвук.
Когда лимфатические узлы увеличиваются в размерах по причине распространения метастаз злокачественной опухоли, производится одновременное лечение первичного образования и вторичных опухолевых процессов. Для этих целей могут быть использованы разные тактики: хирургическое удаление, лучевая терапия, химиотерапия. Выбор способа лечения зависит от локализации ракового очага, его формы, степени агрессивности роста.
Если выбирается хирургия, удалению подлежат лимфатические узлы, ближе всего расположенные к первичному образованию. Этот метод оправдан, когда описываемые элементы поражены единичными метастазами. При множественном поражении применяется химиотерапия.
Возможные осложнения и последствия
 При отсутствии адекватного лечения микробы из очага воспаления могут попасть вместе с лимфатическим током в кровеносную систему и вызывать остеомиелит, менингит, сепсис. При гнойной лимфаденопатии нередко образуются свищи и очаги абсцесса. Заболевание еще опасно тем, что может произойти заражение крови. В 50% случаях оно заканчивается летальным исходом.
При отсутствии адекватного лечения микробы из очага воспаления могут попасть вместе с лимфатическим током в кровеносную систему и вызывать остеомиелит, менингит, сепсис. При гнойной лимфаденопатии нередко образуются свищи и очаги абсцесса. Заболевание еще опасно тем, что может произойти заражение крови. В 50% случаях оно заканчивается летальным исходом.
Часто осложнения развиваются вследствие неправильных действий, предпринятых со стороны больных людей. Многие стараются греть воспаленный узел. В этом случае инфекция стремительно распространяется на здоровые области и ситуация значительно ухудшается. Другие пытаются самостоятельно вскрывать воспаленные шишки. Неправильные действия приводят к формированию опасных абсцессов. Нельзя для лечения лимфаденопатии применять средства народной медицины: упущенное время усугубляет общее состояние и способствует переходу острой фазы в хроническую форму. Она крайне трудно поддается терапии.
Профилактические меры
Предотвратить воспаление лимфатических узлов, расположенных в малом тазе можно, если придерживаться определенных правил:
- постоянно закалять организм;
- повышать иммунитет;
- заниматься спортом;
- практиковать защищенный секс;
- своевременно обрабатывать любые кровоточащие ранки;
- следить за гигиеной тела.
Заметив первые симптомы уплотнения лимфатических узлов, необходимо сразу обращаться за медицинской помощью.
Источник
Лимфатические узлы
Лимфоузлы — круглые или овальные образования. Они находятся по ходу движения лимфы по организму человека. Располагаются гроздьями (до 10 штук), рядом с кровеносными сосудами или венами. Всего у человека около пятнадцати таких групп. Они делятся на две части. Поверхностные (их видно, если они увеличены, их можно нащупать) и глубокие (они располагаются внутри тела, визуально их не видно, и их нельзя нащупать). Проводя пальпацию с целью медицинского исследования, надо учитывать, какие группы лимфоузлов пальпируются в норме, какие при отклонении от нормы. Название группы лимфоузлов определяется местом, где находится эта группа: подъязычные, подключичные, затылочные, паховые и т. д.
Лимфа, поступающая в узел, приносит антигены. В ответ на это в лимфоузле возникает иммунный ответ. Лимфоузел — преграда для распространения инфекций и раковых клеток, это фильтр. В лимфоузле созревают лимфоциты. Они защищают организм от инородных клеток и элементов.
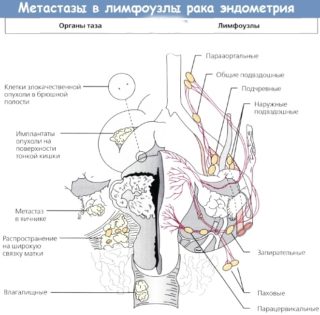
Как распространяются метастазы
Метастазы – это дочерние опухоли, исходят из злокачественных образований. Раковые клетки выделяются из опухоли в кишечнике и попадают в другое место в организме через лимфатическую жидкость или кровь.
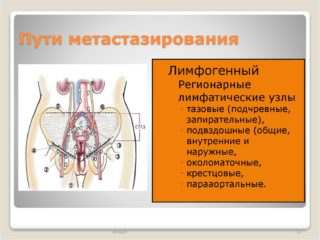
Распространение через лимфатический сосуд (лимфогенная метастазация): при раке толстой кишки сначала возникают метастазы в лимфоузлах – это, в зависимости от места расположения опухоли, лимфатические узлы вдоль большой брюшной артерии, узлы тазовой стенки либо паха.
Распространение через кровеносный сосуд (гематогенная метастазация): если центральная опухоль кишечника ворвалась в кровеносную систему, метастазы рака толстой кишки образуются в печени и лёгких. Кровь из толстой кишки сначала течёт через воротную артерию в печень, раковые клетки откладываются, и метастазы часто образуются сначала в печени.
Метастазы различаются не только по пути распространения клетки первичной опухоли, но и по месту, где они в конечном итоге расселяются и образуют метастазы:
- Локальные метастазы возникают в непосредственной близости от исходной опухоли.
- Регионарные метастазы возникают в лимфоузлах, близких к опухоли в области лимфатического потока.
- Дистанционные метастазы образуются в других удалённых органах или тканях тела, при раке толстой кишки, особенно в печени и лёгких.
Диагностика метастаз
В рамках диагностики онкологических заболеваний важно определить, насколько рак уже распространился. Врачи используют многочисленные исследования для отслеживания метастазов. Проводится ультразвуковое исследование, с помощью которого видна структура и размер опухоли.
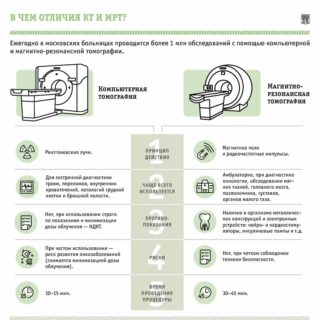
Рентгеновские снимки дают чёткое представление об органах и областях тела. Полезно сделать рентген грудной клетки, это указывает на метастазы в лёгких. Если результат неясен, присоединяется компьютерная томография (КТ), исследование обеспечивает изображения поперечного сечения тела. Помимо компьютерной томографии, присоединяется магнитно-резонансная томография (МРТ), создавая картину поперечного сечения тела, но в идеальном качестве.
Для поиска метастазов дополнительно используют абдоминальное зеркальное отображение (лапароскопия) или позитронно-эмиссионную томографию (ПЭТ).
Лечение и после операции
Рак с метастазами говорит о запущенной стадии, её трудно лечить. В зависимости от степени метастазирования, вероятность выздоровления повышается.
С опытными врачами и инновационными методами – большие шансы на продление жизни, и на исцеление. Существуют специальные центры с солидным опытом в лечении.
Метастазы печени и лёгких – предстоит удаление хирургическим путём. У 30-40% пациентов в течение длительного периода времени метастазы прекращаются. К примеру, если опухоль кишечника прооперирована, а в печени только отдельные дистанционные метастазы, прогноз положительный.
Цель пальпации лимфоузлов
Пальпация (ощупывание) лимфоузлов — это основной метод исследования. Он дает максимум информации и проводится при воспалениях и болезнях крови. Для такого исследования доступны периферические узлы. Данная диагностическая процедура — одна из составных частей общего клинического исследования организма. При постановке диагноза следует учитывать, какие лимфоузлы пальпируются в норме у взрослых, какие — при патологиях. Цель пальпации — найти увеличенные узлы. Увеличенные лимфоузлы — это предупреждение об определенных заболеваниях. При пальпации заостряется внимание на размерах, консистенции, наличии конгломератов, болезненности при надавливании. Но первейшей характеристикой является размер лимфоузла.
Диагностика
Подвздошные лимфоузлы располагаются глубоко в малом тазу. Это делает невозможным проведение визуальной оценки их размеров. В редких случаях удается выявить отдельные лимфоузлы в ходе влагалищного исследования женщин.
Поэтому при постановке предварительного диагноза специалисты учитывают лишь жалобы пациента и те данные, которые удается получить при гинекологическом осмотре.
Если врач подозревает увеличение лимфоузлов подвздошной группы, то пациент направляется на дополнительные исследования.
Лабораторная диагностика предполагает проведение таких процедур:
- основные анализы крови (биохимический и клинический);
- иммунологическое исследование крови;
- общий анализ мочи.
Вышеописанные процедуры позволяют выявить наличие патологии в организме. Однако они не дают полной картины заболевания. С их помощью невозможно определить локализацию очага воспаления, равно как и причину его образования. Для получения таких сведений применяются инструментальные методики:
- Рентгенологическое исследование. Ввиду своей невысокой цены и доступности данный метод является обязательным этапом комплексной диагностики. Он позволяет определить размеры и точную локализацию пораженных лимфоузлов.
- Компьютерная томография и МРТ. Эти методики обладают большей степенью информативности, нежели классическая рентгенография. Они позволяют оценить степень поражения тканей, наличие метастазов и др.
- УЗИ. Позволяет детально исследовать очаг поражения.
- Пункционная биопсия. Является наиболее информативной методикой. Предполагает взятие образца ткани непосредственно из пораженного лимфоузла с последующим исследованием в лабораторных условиях.
Комплексное использование вышеописанных методик позволяет оценить степень тяжести патологии. Наиболее достоверный диагноз удается поставить лишь после проведения пункционной биопсии.
Лимфоузлы в норме
Лимфатический узел нормального размера заметить трудно. Поэтому вопроса, пальпируются ли лимфоузлы в норме, даже не возникает. В норме лимфоузлы пальпируются плохо. Если даже можно это сделать, то на ощупь это холмик размером не больше 1 см. По консистенции узел как тесто (мягкий, упругий). Узлы между собой не соединяются (не спаяны). При надавливании на них боль не чувствуется. Какие лимфоузлы пальпируются в норме? Подчелюстные, подмышечные, паховые.
Симптоматическая терапия
Паховая лимфаденопатия обычно не требует специфического лечения, неприятные проявления исчезают спустя некоторое время после терапии основного заболевания, вызвавшего увеличение лимфоузлов. Для купирования болевых ощущений применяют анальгетики, противовоспалительные средства. При гемобластозах и других онкологических патологиях требуется более длительная и серьёзная терапия. При выявлении плотных образований в паховых складках следует немедленно обратиться к специалисту, поскольку ранняя диагностика значительно повышает вероятность полного выздоровления.
Подчелюстные лимфоузлы
Увеличение подчелюстных лимфоузлов свидетельствует о болезнях ротовой полости, носа, горла, ушей, различных воспалениях. Количество их — от 6 до 8. Находятся в подчелюстном треугольнике (спереди), сзади поднижнечелюстной слюнной железы. Какие лимфоузлы пальпируются в норме в этой области? Только размером не более полсантиметра. Узлы втягивают лимфу от губ, щек, носа, языка, верхнего неба, слюнных желез, миндалин. Лимфа от них утекает в шейные боковые лимфоузлы.
Подчелюстные лимфоузлы в норме человека не беспокоят. Границы прощупываются отчетливо, консистенция мягкая, кожа нормального цвета. Температура в этой части соответствует общей температуре тела.
Что покажет УЗИ
Своевременное и качественное обследование во многом определяет успешность лечения и может сохранить не только здоровье, но и жизнь пациента. Исследование покажет изменения структуры ткани узла, нарушения кровоснабжения, локализацию поражения, эхо-плотность ткани. При исследовании учитываются и сопутствующие признаки:
озноб, ломота в теле, бессонница, потеря аппетита, головные боли. Достоверность результатов УЗИ-обследования довольно высокая. Погрешности в интерпретации могут быть обусловлены наличием абсцесса или кисты в месте исследования. В таком случае назначают дополнительное обследование: томографию или биопсию. Ультразвуковое исследование лимфоузлов не имеет противопоказаний, не облучает и не вредит здоровью.
Подмышечные лимфоузлы
Они расположены в подмышечном углублении. Общее количество — от 35 до 45. К подмышечным узлам притекает лимфа от рук, плечевого пояса, груди, верхней части живота. При нормальном состоянии здоровья узлы человек никак не ощущает. Но при появлении патологий они становятся чувствительными. Прощупать свои подмышечные лимфоузлы может любой. При надавливании ощущаются маленькие шарики, которые катаются под кожей. Если есть отклонение от нормы, то будет боль. Если болезнь развивается, то узлы болят при движении и при сжатии. Боль может отдаваться в руку или в грудь.
Очень важно пальпировать лимфоузлы в подмышках. Такое значение придается их исследованиям потому, что отклонение от нормы свидетельствует об онкологии молочных желез. Опасность в том, что увеличенные узлы до 3-4 см не всегда бывают болезненными. Человек считает себя здоровым, а онкология в организме уже развивается.
Кроме того, подмышечные лимфоузлы воспаляются из-за простудных, инфекционных, онкологических, иммунных заболеваний. ВИЧ-инфекция в организме иногда очень долго не проявляет себя. Поэтому выявить ее бывает трудно. Но есть симптом, благодаря которому можно определить присутствие этой инфекции. Этот симптом — увеличение подмышечных лимфатических узлов.
Какие лимфоузлы пальпируются в норме в области подмышек? Латеральные, медиальные, задние подмышечные, центральные подмышечные, нижние подмышечные, верхушечные подмышечные.
Стоимость операции
Цена за проведение лимфаденэктомии зависит от многих факторов:
- выбор между лапароскопией или полостной операцией;
- квалификация специалиста;
- продолжительность и уровень сложности;
- необходимость дополнительной гистологии во время операции.
Наиболее «бюджетным» вариантом является шейная лимфаденэктомия, при которой удаление лимфоузла и забор патологический тканей проводится под местной анестезией (от 5000–6000 рублей).
Стоимость остальных методик зависит от сложности:
- Пахово-подвздошная – от 25000 до 65000 рублей.
- Забрюшинная – от 17000 рублей.
- Парааортальная – от 25000 до 350000 рублей (при удалении органов и опухолей).
- Операция методом Крайля на шее – до 90000 рублей.
- Операция Дюкена в пахово-бедренной зоне – до 105000 рублей.
Цена может возрастать при необходимости дополнительного привлечения сосудистого или торакального хирурга.
Паховые лимфоузлы
Расположены узлы на верхнем сегменте бедра, под паховой складкой. Часть в виде цепочки тянется вдоль складки. Другие параллельно вене (сафены) на бедре (на широкой фасции). Расположены симметрично с двух сторон. Паховые лимфоузлы пальпируются в норме всегда. Их обнаруживают круговыми движениями пальцев (маленькие шарики, перекатываются под кожей). Их количество — 3-5, иногда может быть от 10 до 15. Нормальная величина — не более 2 см. На ощупь мягкие, упругие.
К узлам лимфа поступает от ног, ягодиц, брюшной стенки (нижней части), промежности, половых органов.
Воспаленные паховые лимфоузлы набухают, это видно просто при визуальном осмотре. На коже в области узлов видны бугорки. Кожа краснеет. Ощущается боль при надавливании. На ощупь это уже не шарик. Размеры увеличиваются до размера фасоли или даже перепелиного яйца. Увеличенные узлы все равно легко перекатываются под кожей. Но если этого не происходит, то, может быть, в организме развивается онкология.
Воспаление паховых узлов может возникнуть из-за венерических инфекций, аллергии, инфекций, заражения грибком кандида, опухолей, грыжи (паховой или бедренной), кисты, артрита, красной волчанки. Если узлы в паху увеличены, но не болезненны, то это симптом венерического заболевания (сифилис). Воспаленные увеличенные узлы — показатель патологии ног, промежности, ягодиц.
Возможные осложнения и последствия
Воспаление лимфоузлов в паху, длящееся более 2 недель, требует обращения к врачу, даже при отсутствии дискомфорта. Игнорируя отек и локальное покраснение, можно пропустить развитие таких заболеваний, как туберкулез или онкопатология.
Стоит разобраться, сколько живут при метастазах в подвздошных лимфоузлах. После сложной операции по удалению онкологических новообразований прогноз выживаемости доходит до 5 лет в 40% случаев. При раннем выявлении болезни этот срок увеличивается.
При остром лимфадените многие пытаются избавиться от боли народными средствами. Неверно выбранная терапия приводит к развитию гнойного процесса. Последствиями становится абсцесс (скопление гноя в пораженном участке) или аденофлегмона (острое воспаление подкожной жировой клетчатки). Наиболее опасное последствие увеличения лимфоузлов – заражение крови.
Лимфоузлы у взрослых
У женщин в период беременности и лактации часто увеличиваются подмышечные лимфоузлы. Не всегда это симптом болезни. У беременных меняется гормональный фон, перестраивается организм, снижается иммунитет. Организм в целом ослаблен. Если беременность протекает нормально, лимфоузлы уменьшатся.
В период кормления ребенка грудным молоком у матери продолжается гормональная перестройка в организме. Часто возникает закупорка молочного протока в груди. Возникают застойные явления в молочных железах. От этого подмышечные узлы увеличиваются, становятся болезненными. После того как застойные явления пройдут, узлы вернутся в норму.
Реабилитационный период после лимфаденэктомии
Последствия удаления лимфоузлов будут менее выраженными, если в?