Опухоль после удаления лимфоузлов

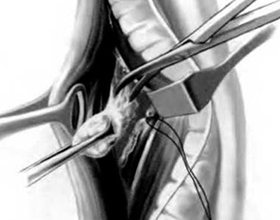
Самой важной и частой зоной распространения метастазов и патогенных микробов может являться абсолютно любой отдел лимфатической системы.
Лимфатическая система играет особую роль в человеческом организме. Помимо того, что участвует в обмене веществ, она ещё и защищает человека от вредного воздействия патогенных микроорганизмов (бактерий, вирусов, грибков), злокачественных новообразований. Данная система состоит из лимфатических сосудов, лимфатических узлов, стволов и протоков, лимфатической жидкости. Лимфатические узлы локализуются в любой части тела.
Удаление лимфатического узла или лимфаденэктомия представляет собой хирургический процесс, при котором происходит извлечение лимфоузла из организма с последующим его гистологическим исследованием.
Виды лимфаденэктомии:
- Частичная, когда удаляется только определённая часть лимфатических узлов.
- Радикальная, когда удаляются все лимфатические узлы на поражённом участке.
Основные причины, при которых проводится удаление лимфатических узлов:
- Неспецифический лимфаденит или хронический воспалительный процесс, вызванный болезнетворными микроорганизмами (стрептококками, стафилококками).
- Злокачественное новообразование любого органа.
Данный вид оперативного вмешательства занимает приблизительно 2 часа и зависит от распространённости патологического процесса. Хирургическое лечение выполняется либо под местной анестезией, либо под общим наркозом (лапароскопия, лапаротомия).
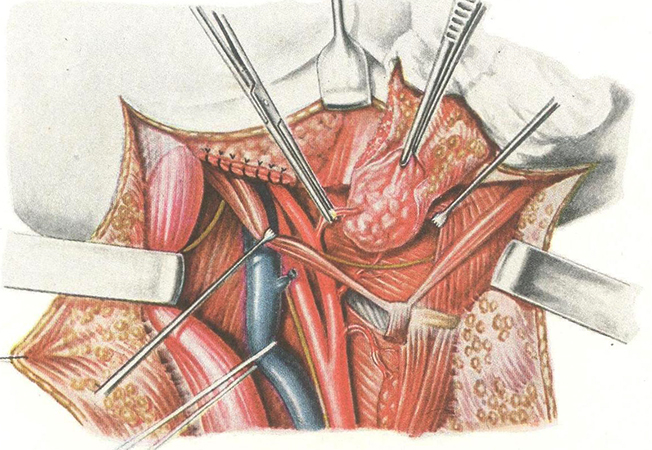
Достаточно часто после удаления лимфоузлов развивается то или иное осложнение.
Возможные последствия
- Снижение или потеря чувствительности при повреждении нервных стволов, парестезии, онемение конечности или части тела.
- Лимфатический отёк или лимфедема. В месте удаления лимфоузла, лимфатической системе сложно справиться с фильтрацией жидкости, в результате она накапливается с постепенным развитием отёка. Происходит блокировка оттока лимфы. Симптомы: стянутость кожных покровов, чувство тяжести, ломота, снижение гибкости конечности, дискомфортные ощущения в области послеоперационного шва.
- Присоединение инфекции: нагноение послеоперационного шва, сепсис, септический шок. Основные проявления: повышение температуры тела, озноб, покраснение и боль в области раны, её нарывание.
- Обширное кровотечение, в некоторых случаях с развитием анемии.
- Тромбоэмболические осложнения: тромбоз вен, тромбоэмболия лёгочной артерии.
- Болевой синдром. Часто имеет временный характер.
- Синяки, уплотнения, кровоизлияния.
- Расхождение швов.
- Частые инфицирования и воспалительные патологические состояния. Это связано с тем, что лимфатическая система является частью иммунной системы.
- Некроз краёв послеоперационной раны. Кожа становится синюшного или багрового цвета, на ней появляются пузыри, заполненные жидкостью с неприятным запахом.
- Возникновение флегмоны. Распространённый (разлитой), гнойный процесс, локализованный в коже и подкожной клетчатке. Является следствием несвоевременного лечения некротических очагов. Практически всегда данное осложнение вызывается стафилококками или стрептококками.
- Если рана обширная, возможно развитие лимфореи, то есть истечение лимфы из повреждённого сосуда.
- Лимфатический затёк или накопление лимфатической жидкости в области послеоперационной раны. Образуется в первые 30 дней после хирургического лечения. Симптомы: боли ноющего или тупого характера, ощущение распирания в области повреждения, подъём температуры тела.
- Лимфоцеле или скопление остаточной лимфы в виде капсульных образований. Данное осложнение не лечат, за ним просто наблюдают и регулярно проводят ультразвуковую диагностику.
- Образование забрюшинных лимфатических кист с постепенным преобразованием их в абсцесс. Часто появляются после оперативных вмешательств по поводу рака шейки матки и её тела.
- Воспаление лимфатических сосудов или лимфангоит является довольно поздним осложнением.
- Рожистое воспаление. Является острым инфекционным заболеванием. Характеризуется местным воспалительным процессом кожных покровов и слизистых оболочек. Возможно повышение температуры. Данный процесс возникает в результате травматического повреждения отёчной части тела.
- Косметический дефект на месте хирургического доступа. Как правило, в последствии остаётся шрам.
- Со стороны психики возможно появление тревоги, страха и депрессии.
Рекомендации
- После проведения оперативного лечения необходимо выполнять специальные упражнения с целью предупреждения отёчного синдрома.
- Рекомендуется записаться и отходить курс лимфодренажного массажа, лечебной физкультуры. Обязательно нужно регулярно ухаживать за кожей. По необходимости одевать компрессионный трикотаж.
- Питаться правильно, стараться сохранить свой идеальный вес. При ожирении, как можно быстрее постараться его сбросить. Ведь повышенный вес является огромным риском для возникновения осложнений после удаления лимфатических узлов.
- Ежесекундно, необходимо контролировать своё состояние, защищать себя от инфекционных воздействий и повреждений. Также рекомендуется носить удобное бельё и одежду.
- При возникновении любых симптомов следует обратиться к врачу.

Выводы
В практике врача любой специальности встречаются патологические состояния, при которых, необходимо удаление и исследование лимфатических узлов. Как следует из достоверных научных источников последних лет, лимфаденэктомия является обязательным элементом практически любой операции, связанной с онкологией или хроническим воспалением. Подобные оперативные вмешательства способствуют выздоровлению большинства больных, улучшению их самочувствия. Это всё позволяет рекомендовать их к внедрению в клиническую практику.
Источник
Рак с каждым годом молодеет и все больше людей сталкиваются с ним. У женщин раковые клетки диагностируют в груди. Лечат болезнь с помощью мастэктомии. Операция эффективная, но после нее возникают разные патологии. Распространенным осложнением является лимфостаз руки. Столкнувшись с проблемой, женщины задаются вопросом можно ли вылечить лимфостаз. Ответить на этот вопрос можно после изучения специфики болезни, причин его развития, симптоматики. Информация о болезни поможет устранить лимфостаз руки после удаления молочной железы. Поэтому каждой женщине готовящейся к операции стоит ознакомиться с особенностями данного заболевания.
Что такое лимфостаз и почему он развивается
Под термином лимфостаз описывают состояние пациента, при котором развивается отечность тканей. Появляется оно при изменении строения лимфатической системы. В результате таких изменений происходит нарушение оттока лимфы, которое приводит к тому, что жидкость полностью не выводится и задерживается в тканях.
При болезни сердца патология развивается быстрее. Но это не единственная проблема, которая возникает при онкологии. При опухоли и при раке молочной железы, часто присутствуют в лимфоузлах злокачественные клетки. Они попадают туда с лимфотоком, и развитие заболевания происходит значительно быстрее. У некоторых пациентов метастаз замещает сосуды и ткань узла, и отток лимфатической жидкости прекращается. Поэтому при заболевании груди принимают решение об удалении лимфоузлов. Это основной провоцирующий фактор лимфостаза руки после мастэктомии. Изменяется объем пораженной руки.
Симптоматика заболевания
Развитие лимфостаза происходит поэтапно, и каждый этап его развития имеет определенные признаки. На первой стадии болезнь протекает бессимптомно. Появляется отечность, усиливающаяся к вечеру. На этом этапе еще нет разрастаний, поэтому лечение поможет предотвратить прогресс лимфостаза. Но многие пациенты даже не замечают первые симптомы заболевания и считают что причина в усталости. Они упускают время, и отек руки после мастэктомии стремительно развивается. Игнорирование проблемы пастозности является причиной вторичного лимфостаза.
Вторая стадия характеризуется развитием патологических процессов:
- припухлость кожи;
- разрастание соединительной ткани;
- болезненность.
Когда болезнь находится в этой стадии, для того чтобы вылечить ее, потребуется много усилий и времени.
На следующей стадии заболевания развиваются необратимые процессы, такие как деформация, кисты и язвочки. Появившаяся боль в руке после мастэктомии становится вечным спутником. У многих пациенток развивается рожистое воспаление, слоновая болезнь, трофические язвы и экземы.
По мере развития болезни симптомы становятся более опасными. Если не принимать меры, то состояние пациентки стремительно ухудшается и тогда пациентку ждет инвалидность. В сложных ситуациях возможна смерть пациентки. Для того чтобы не допустить такой ситуации нужно не игнорировать припухлость руки после операции и применить все необходимые методы терапии.
Осложнение после мастэктомии
Проведение мастэктомии влечет за собой множество различных осложнений. Одним из наиболее распространенных неприятных последствий является лимфостаз. У многих пациенток появляется отек руки после операции по удалению молочной железы. При мастэктомии проводят облучение лимфоузлов. В норме пастозность после мастэктомии проходит в течение первых двух месяцев. Пациентки могут замечать, что у них болит рука после мастэктомии. Болезненность имеет неярко выраженный характер. Такая форма лимфостаза поддается терапии.
Если лимфостаз не начать лечить с самого начала его развития, то со временем он перейдет в необратимую форму и вылечиться будет значительно сложнее. Поэтому если появилась пастозность со стороны, которой была проведена операция, нужно немедленно показаться врачу. Для того чтобы предотвратить осложнения после мастэктомии нужно своевременно проходить медицинский осмотр и выполнять все рекомендации врача.
Лимфостаз приводит к потере чувствительности верхних конечностей после мастэктомии и сильным воспалительным процессам. У многих пациенток в виде осложнения после мастэктомии развиваются экземы и другие патологии кожного покрова. По мере прогресса болезни, осложнения становятся опасными и могут закончиться смертью пациента. У некоторых пациенток никаких осложнений не возникает. Но заранее предсказать, как организм отреагирует на операцию невозможно.
Лечение после мастэктомии
Эффективность всех терапевтических методов зависит от сложности ситуации. Признаки лимфостаза руки, появившиеся после удаления молочной железы, являются тревожным звоночком об экстренном лечении. Потому что на этом этапе его можно достаточно быстро вылечить, а по мере ее прогрессирования избавиться от нее будет сложнее. Когда начинается деформация конечностей, никакие методы лечения не смогут помочь полностью ликвидировать проблему.
Медикаменты
Лечат отек руки после операции проведенной на молочных железах с помощью медикаментозной терапии. Перечень медикаментов, дозировку и длительность курса индивидуально определяется для каждого пациента лечащим врачом. В среднем длительность лечения составляет один месяц. Общим для всех пациентов является прием мочегонных средств. Но их применяют для краткосрочной терапии. Когда у пациентки отмечается повышение температуры тела и лихорадочное состояние, используют антибиотики.
После операции груди снять отек при лимфостазе можно с помощью следующих препаратов:
- мочегонные (фуросемид, лазикс);
- противовоспалительные (диклофенак, ибупрофен, напроксен);
- антиагреганты (трентал);
- поливитаминные комплексы.
Одновременно с медикаментозной терапией нужно соблюдать сбалансированное питание. Добиться стабильного улучшения состояния можно только с применением комплексных мероприятий.
Компрессионное
При лимфостазе руки одновременно с другими терапевтическими методами применяют компрессионное лечение. Пациентам назначают носить компрессионное белье. Оно равномерно распределяет нагрузку на конечность и предотвращает отеки. Можно использовать и другой вариант лечения в виде тугой перевязки опухшей руки.
Компрессионная терапия активизирует отток лимфы.
Но не стоит сильно перетягивать руку, из-за высокого риска нарушения кровообращения и усугубления проблемы. Лечат патологию с помощью эластичных бинтов.
Диета
Пациенткам, имеющим проблему лимфостаза, стоит пересмотреть свой рацион. Залог скорейшего выздоровления, нормализации состояния и восстановления двигательной функции руки заключается в правильном питании. Поэтому диетическое питание должно стать частью лечения. В рацион питания диеты при лимфостазе руки после мастэктомии входят только продукты питания с низкой калорийностью.
Основным провоцирующим фактором скопления жидкости в организме является соль. Поэтому от нее нужно отказаться. Даже незначительное количество соли вызывает отек.
От крахмалистых продуктов можно полностью не отказываться, но они должны присутствовать в рационе в небольшом количестве.
Полностью исключаются специи, спиртные и газированные напитки.
После того как состояния улучшится нельзя переходить на обычное питание. Придерживаться диетического питания нужно до полного выздоровления. Но даже после выздоровления есть ограничения на некоторые продукты. Соль, специи и другие вредные продукты должны быть в небольшом количестве. Для того чтобы продукты лучше усваивались их лучше отваривать или готовить на пару. Соблюдение диетического питания позволить предотвратить новый виток лимфостаза.
Массаж
При комплексном лечении лимфостаза применяют массаж руки. Данная процедура достаточно простая и представляет собой обычное растирание и разминание конечности. Когда отекает конечность первое что нужно делать – проработать руку. Каждая пациентка сможет сделать это сама. Все манипуляции достаточно простые, но они должны быть мягкими и выполняться без приложения усилий. Он должен делаться не спеша и полностью охватывает всю руку. Во время процедуры руку нужно поднять, для того чтобы обеспечить отток жидкости от кистей рук.
Каждый участок верхней конечности тщательно прорабатывается. При правильном выполнении процедуры, дискомфорт и боль отсутствуют. Но точное количество повторов определяет специалист, основываясь на состоянии пациента.
Лечение лимфостаза руки после мастэктомии не ограничивается массажем, потому что только комплексные мероприятия могут обеспечить выздоровление.
Народные методы
Против лимфостаза применяется народная медицина. Но прежде чем заняться самолечением в домашних условиях, необходимо посоветоваться с врачом. Он определит, какие именно народные средства подходят определенному пациенту, и нет ли у него противопоказаний для их применения.
Хорошо помогает устранить отечность отвар подорожника. Перед тем как пить отвар нужно съесть немного меда. Пить отвар нужно натощак примерно за полчаса до приема пищи. Лечение не должно превышать двух месяцев.
Обладают мощным мочегонным действием отвары различных трав.
Их употребление наполнит организм необходимыми полезными веществами и нормализует отток лимф. Выполнение упражнений после мастэктомии дополнят домашнюю терапию и сделают ее более эффективным. Они снимут отеки и облегчат состояние пациентов. Регулярные занятия гимнастикой при лимфостазе руки дает хорошие результаты.
Профилактика заболевания
Как и с любым другим заболеванием лимфостаз лучше предотвратить, чем потом лечить. Поэтому единственным эффективным средством борьбы с проблемой считается профилактика лимфостаза. Пациенткам необходимо бережно относиться к своему здоровью, предотвращать возможность развития инфекционных заболеваний. Рекомендуется избегаться длительного пребывания на солнце. Также стоит позаботиться о кистях рук в холодное время года, и носить рукавицы.
Переохлаждение провоцирует воспаление в грудном отделе.
После мастэктомии противопоказаны посещения парилок и соляриев. Под запретом любая повышенная физическая активность. Поэтому о тренажерных залах, фитнесе и бассейне придется позабыть.
Женщинам, которым показано инъекционное лечение, запрещено делать уколы на руке с той стороны, где делалась операция. Лимфостаз руки достаточно опасная патология, но соблюдение мер по профилактике, и раннее лечение дает хорошие прогнозы.
Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
Лимфаденэктомия – это хирургическое удаление одной или нескольких групп лимфатических узлов. Удаление лимфоузлов выполняется при раковых заболеваниях в диагностических и терапевтических целях. Чаще всего удаляют образования, которые располагаются непосредственно возле опухоли. В более редких случаях требуется удаление всех лимфоузлов в области опухоли. Эффективность лечения зависит от состояния здоровья пациента и характера заболевания.
Что такое удаление лимфоузлов?
Удаление увеличенных лимфоузлов показано при лимфоме и раковых заболеваниях
Лимфатические узлы являются частью иммунной системы и поэтому играют важную роль в защите организма от вирусов и бактерий. Они фильтруют лимфатическую жидкость и поэтому часто являются отправной точкой опухолевых клеток, которые распространяются по всему телу.
Лимфатические узлы удаляются для диагностических и терапевтических целей. Диагностическая лимфаденэктомия используется для определения причины увеличения или болезненности лимфоузлов. При лимфоме дозорные лимфатические узлы (наиболее близкие к раковой опухоли) исследуются на наличие злокачественных клеток. Терапевтическая лимфаденэктомия используется, если узлы уже имеют метастазы.
Справка. В международной классификации болезней 10-го пересмотра (МКБ-10) злокачественные новообразования из лимфоидной ткани, при которых выполняется лимфаденэктомия, обозначаются кодами C81-C96.
Наиболее распространенные места проведения операции по удалению лимфоузлов:
- Подмышки: при раке молочной железы.
- Пах: при злокачественных новообразованиях органов малого таза.
- Шея: при опухолях в области головы и шеи.
Показания к проведению лимфаденэктомии
При злокачественных опухолях могут развиться метастазы, которые переносятся через лимфу или кровоток в другие органы. Часто поражаются лимфатические узлы, в которых лимфатическая жидкость выводится из области исходной опухоли. Лимфатические узлы эффективно фильтруют опухолевые клетки. Если поражены образования в области головы и шеи, их удаляют для предотвращения дальнейшего распространения опухоли.
Основные показания, при которых производится удаление лимфоузлов:
- Рак гортани или ротоглотки.
- Рак щитовидной железы.
- Рак молочной железы.
- Рак полости рта.
- Злокачественные опухоли слюнной железы.
- Редкие другие злокачественные опухоли головы, шеи, груди или других частей тела.
Опухолевые клетки могут распространяться вдоль лимфатических сосудов. Лимфаденэктомия обычно осуществляются как часть терапии рака для удаления фактических или потенциальных метастазов.
При забрюшинной лимфаденэктомии производится полное или частичное удаление лимфатических узлов в брюшной полости. Это делается путем разреза на брюшной стенке и, если возможно, лапароскопическими методами. Процедура часто необходима при метастазах опухоли яичек.
Медиастинальная лимфаденэктомия с видеооборудованием – это хирургическая процедура, которая используется для удаления лимфатических узлов в области средостения. В основном этот вариант используется для диагностических целей при подозрении на бронхогенную карциному. Операция обычно проводится торакальным хирургом.
При выборочной лимфаденэктомии удаляется целая группа лимфоузлов, окружающая опухолевую ткань. Процедура наиболее часто проводится при раке молочной железы и злокачественной меланоме, однако доказательств эффективности не существует.
Лимфаденэктомия дозорного лимфатического узла – эффективный метод выявления метастазов. Он основан на том факте, что опухоль метастазирует в первый лимфатический узел через лимфу. Если дозорный узел не поражен, то окружающие лимфоузлы, вероятно, также не поражены раковыми клетками. Процедура была разработана таким образом, чтобы не удалять ненужные и нетронутые раком лимфатические узлы. При удалении каждого дополнительного образования увеличивается риск развития лимфедемы.
Если поражен дозорный лимфатический узел, то вся пораженная лимфатическая ткань обычно удаляется в зависимости от степени распространения раковых клеток. Положение дозорного лимфатического узла может быть точно определено до его удаления с помощью лимфосцинтиграфии.
Противопоказания
При большом количестве метастаз в лимфоузлах операция по удалению противопоказана
Общие противопоказания:
- Сердечная недостаточность III или IV степени по классификации Нью-Йоркской ассоциации сердца.
- Декомпенсированный сахарный диабет, тяжелая почечная и печеночная недостаточность.
- Нарушения кровообращения в головном мозге.
- Гематологические заболевания;
- Множественные метастазы в лимфоузлах;
- Отек кожи возле места операции.
Методика проведения
Лимфаденэктомия была стандартной процедурой в хирургии рака с начала 20-го века. Ряд исследований, а также эпидемиологические данные показывают, что злокачественные новообразования из лимфоидной ткани, по-видимому, не способны инициировать метастазы. Регулярная и систематическая лимфаденэктомия, согласно этим данным, не влияет на выживаемость пациентов, независимо от того, возникают ли метастазы.
Подготовка
Перед удалением лимфатических узлов проводится беседа с пациентом и назначаются необходимые исследования. Анализы крови указывают на признаки инфекции или возможного рака. Подозрительные лимфатические узлы могут быть точно локализованы ультразвуковой диагностикой или другими исследованиями.
Лекарственные препараты, которые снижают свертываемость крови, необходимо прекратить принимать за несколько дней до операции. Разжижающие кровь препараты могут усиливать кровотечение во время операции. Также не рекомендуется принимать алкоголь и курить сигареты за 3 дня до проведения вмешательства.
Количество лимфатических узлов может быть оценено перед операцией с помощью компьютерной томографии, медиастиноскопии или позитронно-эмиссионной томографии. Все нервы и сосуды в зоне действия обрабатываются с максимальной осторожностью, чтобы избежать постоперационных повреждений. Зачастую вводят одноразовые антибиотики для профилактики инфекции. Последующая антибактериальная терапия не требуется.
Операция
К удалению лимфоузла, или лимфаденэктомии, врачи прибегают редко из-за высокого риска развития осложнений – отека тканей
Поверхностные лимфоузлы на шее, в подмышечной впадине или паху обычно удаляются под местной анестезией. Глубоко укоренившиеся образования часто удаляют под общим наркозом. Удаление поверхностных лимфатических узлов осуществляется через небольшой разрез и занимает около получаса. Удаленные лимфатические узлы исследуются с помощью гистологических методов на наличие раковых клеток или патогенов.
Если лимфатический узел удален для диагностических целей, полученные результаты исследования можно использовать для постановки правильного диагноза. Успех удаления рака зависит, помимо прочего, от типа, степени и агрессивности опухоли. В целом удаление лимфатических узлов снижает риск распространения рака.
Уход за выздоравливающим
Пациент должен защищать область, из которой были удалены лимфоузлы. В период реабилитации запрещено совершать резкие и крутые движения в области удаленных лимфатических узлов. Пациент не должен мыть и брить области раны.
Больные должны употреблять много жидкости, принимать сбалансированную пищу и регулярно проходить медицинские обследования. Физические упражнения можно выполнять только после предварительной консультации с медицинским специалистом.
Возможные осложнения
Одним из наиболее распространенных осложнений лимфаденэктомии является развитие лимфедемы. Лимфостаз – накопление жидкости в межклеточном пространстве, которое обусловлено недостаточным удалением лимфы через сосуды. Вероятность развития лимфедемы возрастает при удалении нескольких лимфоузлов.
У некоторых пациентов (2%) развивается хроническая лимфедема, которая купируется мануальным дренажом. При этой патологии пациенту рекомендуется проходить мануальный лимфодренаж и заниматься лечебной физкультурой. Важной частью лечения осложнений является правильный уход за кожей. Бритье с затупленным лезвием может ускорить прогрессирование лимфостаза.
Наиболее тяжелым и опасным для жизни пациента послеоперационным осложнением принято считать лимфангиосаркому – злокачественную эндотелиому. Лимфангиосаркома встречается крайне редко и возникает из тканей лимфатических сосудов, чаще всего развивается у женщин старше 55 лет.
Хирурги, которые удаляют опухоли, невольно также затрагивают части органов, здоровые лимфатические узлы и рядом лежащую жировую ткань. Выраженный послеоперационный отек шеи может указывать на гематому. Неспособность распознать гематому может привести к послеоперационной раневой инфекции и плохому заживлению ран. В более редких случаях могут возникать свищи, фистулы и абсцессы в месте хирургического вмешательства.
Если в месте операции появляется покраснение, отек или боль, рекомендуется об этом сообщить врачу. Возможно, потребуется местная или системная антибиотикотерапия.
Пациенты, которым проводят двустороннюю радикальную лимфаденэктомию, подвержены риску возникновения отека головного мозга и последующей неврологической дисфункции. Повышенное внутричерепное давление может вызвать синдром избыточной секреции антидиуретического гормона и увеличить количество внеклеточной жидкости.
При тазовой лимфаденэктомии (удаление лимфатических узлов в области таза) около 10% пациентов имеют лимфостаз, около 6% – тромбоз и около 1% – тромбоэмболию или осложнения лимфедемы. Значения сильно зависят от хирурга. При обширной лимфаденэктомии частота повторного вмешательства составляет более 50%.
Прогноз и клиническая эффективность удаления лимфоузлов

Эффективность лечения зависит от состояния здоровья пациента и характера заболевания, но в целом прогноз чаще положительный
Операция по полному удалению лимфоузлов на шее требуется не всегда – это было показано в исследовании 654 пациентов. Их лимфатические узлы были поражены раком, но у них не было метастазов. Участники исследования проходили лимфаденэктомию либо после химиолучевой терапии (1 группа), либо только тогда, когда появился рецидив болезни (2 группа). 81,5% испытуемых в 1 группе продолжали жить через два года по сравнению с 84,9% группы наблюдения. Что касается качества жизни, то две группы не отличались друг от друга.
Итальянское исследование доказывает, что радикальное удаление паховых лимфоузлов не всегда является лучшим выбором терапии. Пациенты с раком лимфоузлов в паху вполне могут обойтись химиолучевой терапией.
Как показывает исследование Института Джона Уэйна в Санта-Монике с 891 пациентами, у которых имеется рак молочной железы, удаление дополнительных лимфатических узлов не увеличивает продолжительность жизни. В исследовании было обнаружено, что выживаемость составила 90% в обеих группах, а частота рецидивов была одинаковой.
Согласно более поздним европейским рекомендациям, лимфаденэктомия считается стандартом для лечения пациентов с раком желудка. В последние годы улучшение качества лимфаденэктомии было зарегистрировано в клинических и рандомизированных двойных слепых исследованиях.
Прогноз зависит в основном от того, насколько опухоль уже распространилась в организме. На II и IIIA стадии радикальное удаление лимфатических узлов приводит к значительному улучшению выживаемости пациентов. Уровень заболеваемости и смертности не увеличивается при соответствующем опыте хирурга.
У пациентов с опухолями в прямой кишке полное удаление лимфоузлов, а также окружающей здоровой жировой ткани уменьшает риск рецидива от 30 до 5%.
Рекомендуется обсудить все преимущества и потенциальные вредные последствия удаления лимфоузлов с лечащим врачом. Самостоятельно принимать решения о проведении операции не рекомендовано.
Источник