Опухоль лимфоузлов на печени
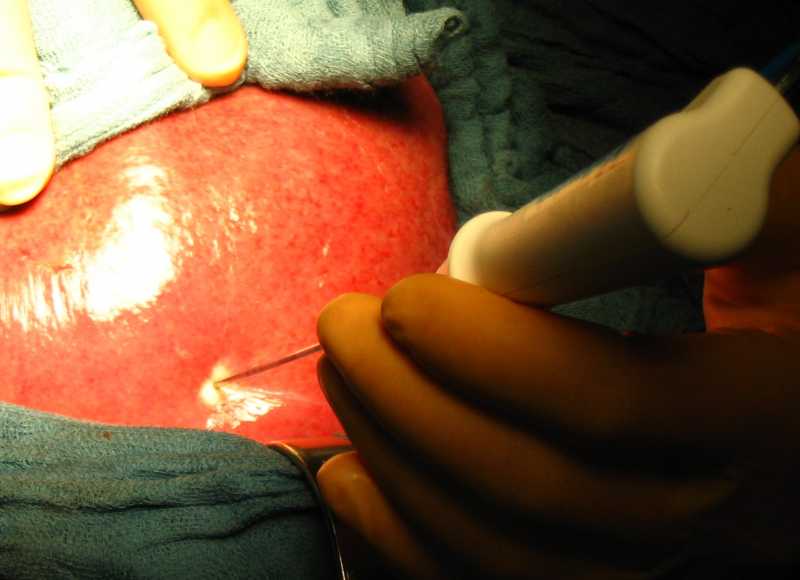
Лимфатические узлы выполняют очень важные функции в человеческом организме. Они представляют собой своеобразный фильтр-барьер, через который оттекает лимфа в том числе и от печени. К сожалению, данная локализация полностью исключает возможность их физикального обнаружения, поэтому об увеличении могут свидетельствовать лишь данные дополнительных методов исследования. Почему это происходит, вы можете подробнее узнать из моей статьи.
Функции лимфатических узлов
Лимфатические узлы считаются иммунокомпетентными органами, однако их значение тяжело оценить по достоинству. Фактически они представляют собой особую систему защиты организма от любых инфекционных агентов, участвуя при этом в поддержании равновесия внутренних сред.
Они выполняют следующие функции:
- Гемопоэтическая (основная). Лимфоузлы являются местом пролиферации В- и Т-лимфоцитов6
- Иммунопоэтическая. В этих небольших органах также происходит образование плазматических клеток и вырабатываются антитела в ответ на проникновение инфекции;
- Биофильтрационная. Они предотвращают попадание вирусов, бактерий, белковых соединений и инородных частиц (в том числе опухолевых) в лимфу;
- Резервуарная. Лимфоузлы принимают участие в перераспределении жидкостных сред организма;
- Синтетическая. Часть сывороточных белков крови образуется посредством деятельности лимфатических узлов.
В меньшей степени они способствуют физиологическому разрушению эритроцитов, воздействуют на систему свертывания и провоцируют образование лейкоцитарных факторов. Благодаря координированному взаимодействию различных своих функций, лимфоузлы активно задерживают и обезвреживают чужеродные агенты.
Причины увеличения лимфоузлов печени
Основная проблема дифференциальной диагностики в этом случае – редкость первичного обращения больных.
Существует три группы лимфатических узлов печени, которые имеют следующую локализацию:
- Область ворот;
- Печеночно-двенадцатиперстная связка;
- Забрюшинное пространство.
Они увеличиваются в размерах из-за своих барьерно-фильтрационных особенностей в ответ на воспалительный процесс в своей функциональной области.
Инфекционные заболевания и факторы риска
Исходя из своего клинического опыта, увеличение лимфоузлов в печени нельзя считать предварительным диагнозом. В большинстве случаев это неспецифический симптом, который указывает на развитие воспалительного процесса. А вот причины этому могут быть следующие:
Факторы риска | Причины | Заболевания |
|
|
|
Воздействие лекарственных препаратов
В моей практике был случай, когда увеличенный лимфоузел в воротах печени обнаружили у пациента, вынужденного длительное время принимать «Фенитоин» по поводу прогрессирующей эпилепсии. Поэтому следует знать, что следующие препараты также могут сопровождаться таким побочным эффектов:
- Антиметаболиты: «Аллопуринол»;
- Противомикробные: «Пенициллин», «Цефалоспорин», «Сульфаниламид»;
- Гипотензивные: «Атенолол», «Каптоприл», «Гидралазин»;
- Антиконвульсанты: «Карбамазепин», «Дилантин», «Примидон»;
- Противомалярийные: «Пириметамин», «Хинин»;
- Нестероидные противовоспалительные препараты (НПВН): «Сулиндак»;
- Противоревматические: препараты на основе золота;
- Оральные контрацептивы: «Ярина», «Джес».
Онкология
Учитывая важность этого вопроса, я считаю, что стоит отдельно поговорить об опухолевой природе увеличения лимфоузлов в воротах печени. Диагностика онкологических заболеваний часто затруднена в связи с отсутствием выраженной симптоматики. В итоге больные попадают к врачу уже на последних стадиях, когда лечение носит лишь поддерживающий характер.
Пораженный лимфоузел в таком случае увеличивается по одной из следующих причин:
- Первичный рак;
- Доброкачественное новообразование;
- Метастатический процесс (с наиболее вероятным источником в печени).
Ведением такого больного может заниматься сразу несколько специалистов различных областей.
Клиническая картина
Чаще всего мне встречались случаи неожиданной находки увеличенных лимфоузлов, связанных с печенью. Больные обращались по поводу других заболеваний, при диагностике которых устанавливали подобное явление. В большинстве своем оно не сопровождается специфической клиникой, характерной только лишь для него.
Однако следует принимать во внимание «тревожные» симптомы, которые могут быть косвенно связаны тем, что увеличиваются лимфоузлы в печени.
К ним можно отнести следующие:
- Чувство тяжести или дискомфорта в правом боку;
- Повышенная утомляемость;
- Тошнота, неприятный привкус во рту;
- Желтуха;
- Повышение температуры тела;
- Зуд кожных покровов;
- Усиленное потоотделение;
- Озноб;
- Варикозно расширенные околопупочные вены, асцит, кровотечение из верхнего отдела желудочно-кишечного тракта (пищевода);
- Отеки.
Несмотря на то, что я — врач-гастроэнтеролог, мой осмотр всегда учитывает многообразие симптомов специфических инфекционных заболеваний (сифилис, бруцеллез, вирус Эпштейн-Барр). С другой же стороны любая необъяснимая лимфаденопатия должна вызывать подозрение в отношении онкологической патологии.
Диагностический объем
Придерживаясь современного подхода к диагностике заболеваний, я стараюсь следовать клиническому алгоритму, который применяется при обнаружении увеличенного в размерах лимфоузла любой локализации. Он состоит из такой последовательности действий:
- Даже при наличии патогномоничных (свойственных только ему) симптомов какого-то заболевания, необходимо в плановом порядке выслушать все имеющиеся жалобы, собрать анамнез жизни, эпидемиологические данные и провести общий осмотр. При этом больной обязан честно отвечать на вопросы, сообщить о возможных пристрастиях (алкоголь, наркотические вещества), приеме других лекарственных средств и наличии аллергии;
- Пациенту назначают проведение лабораторного (общий и биохимический анализы крови/мочи, диагностика ВИЧ, маркеры вирусные гепатиты, реакция Вассермана) и инструментального (УЗИ органов брюшной полости, КТ/МРТ с контрастированием, биопсия) исследований;
- При отсутствии четкой симптоматики и точного диагноза после проведения всех исследований, больного мы направляем к онкологу для дообследования.
В процессе физикального осмотра крайне важно обследовать доступные пальпации группы лимфоузлов, чтобы исключить генерализованный процесс. Назначение дополнительных лабораторно-инструментальных методов диагностики зависит от имеющейся клинической картины.
Чаще всего по этому вопросу мне бывает необходима консультация следующих специалистов:
- Инфекционист;
- Гематолог;
- ЛОР;
- Гинеколог;
- Дерматовенеролог;
- Ревматолог;
- Фтизиатр.
Таким образом, я должна отметить тот факт, что увеличение лимфоузлов любой локализации требует тщательного диагностического поиска и слаженной работы врачей различный направлений. Только в этом случае можно будет своевременно оказать помощь больному (если она вообще требуется).
Способы лечения
Принимая во внимание все вероятные причины данного явления, я не имею права четко утверждать, какое понадобится лечение. Каждый пациент имеет свои индивидуальные особенности, которые мы обязательно учитываем при выборе тактики ведения.
Обычно воздействия непосредственно на сам лимфатический узел не требуется. При устранении основной причины их размер постепенно приходит в норму. Возможно применение таких групп фармацевтических средств:
- Антибиотики;
- Противопаразитарные;
- Противовоспалительные;
- Гастропротекторы;
- Цитостатики;
- Глюкокортикостеориды.
В случае опухолевого процесса вопросом занимаются онкологи. Они чаще всего сочетают хирургическое лечение, химио- и лучевую терапию для достижения стойкой выживаемости больных.
Возможные последствия
Прогнозирование исхода текущего состояния пациента определяется причинно-значимым заболеванием, возрастом, сопутствующей патологией, доступностью медикаментов, условиями жизни и другими индивидуальными особенностями, поэтому судить о них я не могу в отсутствие объективности.
Однако каждый должен понимать, что игнорирование имеющейся проблемы всегда чревато большим риском для здоровья. Речь идет о хронизации течения, развитии осложнений в виде декомпенсированных сопутствующих заболеваний и необратимых изменениях в органах. Естественно, в худшем случае возможен летальный исход.
В настоящее время большинство тяжелых заболеваний поддаются лечению, а в противном случае проводится симптоматическая и поддерживающая терапия. Но большая часть успеха, по-моему, зависит от приверженности пациентов к этому и его доверительных отношений с лечащим врачом.
Источник
Коварство рака печени состоит в том, что на начальных стадиях, когда оно легко поддается лечению, симптомов не возникает.
Рак печени (карцинома) – онкологическое заболевание печени или внутрипеченочных желчевыводящих протоков.Характерен быстрый рост новообразования, плохо отвечает на терапию.Доля этого заболевания среди других онкологических патологий составляет 7 %. Ежегодно заболевает 700 000 человек.
Классификация
Различают:
- первичный рак печени: гепатоцеллюлярную карциному – когда злокачественному перерождению подвергаются сами печеночные клетки;
- вторичный (метастатический) рак печени, при котором образование в печени является метастазом другой злокачественной опухоли (чаще всего толстой и прямой кишки).
Первичный рак печени в свою очередь может поражать клетки:
- кровеносных сосудов печени (тогда говорят об ангиосаркоме или гемангиосаркоме) – обладает агрессивным течением, быстро распространяется на соседние органы;
- желчевыводящих путей (холангиокарцинома) – 10-20% случаев, часто бессимптомное течение;
- эндотелия сосудов – гемангиоэндотелиома;
- печени – собственно гепатоцеллюлярная карцинома и ее разновидность – фиброламеллярная карцинома. Последняя встречается крайне редко (1 %) и выявляется в возрасте до 35 лет;
- недифференцированная саркома – обладает быстрым агрессивным течением. Трудно поддается лечению. Характерными симптомами является лихорадка, жар. Чаще встречается у детей;
- У детей диагностируют гепатобластому, развивается из клеток, сходных по структуре с эмбриональными.
Первичный рак печени – достаточно редкая форма рака печени. Распространена в России и странах Восточной Европы. Выявляется у людей в возрастной группе 50-60 лет. Часто является следствием цирроза печени и гепатита.
Вторичный рак печени встречается в 20 раз чаще первичного. Помимо рака толстой и прямой кишки метастазировать в печень могут малигнизированные опухоли желудка, надпочечников, половых органов, молочной железы, легких.
По степени распространенности рак может быть диффузным (поражать всю ткань органа), узловым (располагаться в виде отдельного образования (-ий), массивным (в виде единичного образования огромных размеров, покрытого капсулой).
Стадии
В международной классификации онкологических заболеваний используют следующие три признака:
- T – распространение опухоли;
- N – поражение лимфоузлов;
- M – наличие метастазов.
В течении рака печени выделяют следующие стадии:
- Единичная опухоль, размер любой (но обычно занимает не более четверти органа). Не выходит за пределы печени, не прорастает в кровеносные сосуды, не имеет метастазов. Лимфатические узлы не поражены. Клинический проявлений практически нет. Может беспокоить слабость, утомляемость, неприятные ощущения в области печени.
На этом этапе редко выявляется, но если выявлена – то легко поддается лечению. Поэтому людям, находящимся в группе риска, следует регулярно проходить медицинское обследование.
- Одна опухоль любого размера или несколько опухолей, но менее 5 см. Прорастает в кровеносные сосуды. Лимфатические узлы не поражены. Метастазов нет. Проявления болезни уже достаточно выражены, чтобы обратиться за медицинской помощью. Беспокоит сильная слабость, усталость, быстрая утомляемость, боль и тяжесть в правом подреберье, тошнота, рвота, нарушение стула. Может быть желтуха.
- IIIА – Несколько образований, размер хотя бы одного из них превышает 5 см. Прорастает в печеночную и воротную вену. Лимфатические узлы не поражены. Метастазов нет.

Применяют различные методы лечения – оперативное, химиотерапию, лучевую терапию, симптоматическое.
IIIB – Опухоль прорастает в соседние органы или капсулу печени. Лимфатические узлы не поражены. Метастазов нет.
IIIC – Поражение лимфатических узлов. Отдаленных метастазов нет.
На этой стадии появляются печеночные знаки – сосудистые звездочки и покраснение ладоней, отеки ног, повышение температуры тела до 39 С, сопровождающееся ознобом, резкое похудение вплоть до истощения (раковая кахексия).
- IVA – множественные опухоли с прорастанием в соседние органы и ткани. Поражение лимфоузлов. Отдаленных метастазов нет.
IVВ – Появление отдаленных метастазов.
Наблюдается сильное истощение, отеки, больного беспокоят нестерпимые боли. На этой стадии рака лечение практически неэффективно. Терапия направлена на максимальное облегчение симптомов. Наибольшая продолжительность жизни больных составляет 5 лет.
Этиология
Среди факторов риска развития данного заболевания можно выделить следующие:
- Хронический вирусный гепатит (В, С). 80 % случаев рака печени. При поражении клеток печени этими вирусами происходит изменение генетического материала клеток, что приводит в дальнейшем к их раковому перерождению;
- Цирроз печени обнаруживается у 60-70 % больных раком печени. Наиболее опасной является крупноузловая форма;
- Алкоголь и курение;
- Гемохроматоз (превышение содержания железа в организме, которое откладывается в различных органах, в том числе в печени);
- Камни желчного пузыря и протоков;
- Бесконтрольный прием анаболических стероидов;
- Афлатоксины, вырабатываемые грибками, которые поражают злаковые растения;
- Воздействие промышленных канцерогенов;
- Сифилис, при котором происходит разрушение клеток печени;
- Паразитарные болезни печени;
- Лишний вес и связанная с ним неалкогольная жировая болезнь печени. Сахарный диабет;
- Наследственная предрасположенность.
Симптомы
Коварство заболевания состоит в том, что на начальных стадиях, когда оно легко поддается лечению, симптомов не возникает. На более поздних стадиях заподозрить рак печени можно при появлении следующих признаков:
- быстрое и значительное снижение веса;
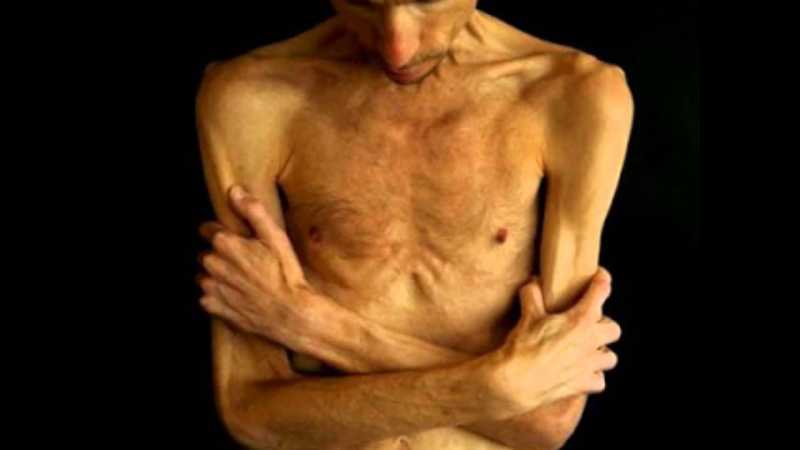
Стремительно снижается вес.Это один из основных симптомов.
- снижение работоспособности, жизненного тонуса, неестественно быстрая утомляемость;
- раздражительность, подавленность;
- снижение аппетита, тошнота, рвота, диарея;
- чувство тяжести и ноющая боль в области печени. Сначала боль провоцируется ходьбой, бегом и другой физической активностью, затем появляется и в состоянии покоя;
- желтушность кожи, склер. Изменение цвета мочи (потемнение) и кала (обесцвечивание);
- при росте опухоли можно самостоятельно прощупать ее выступающий плотный бугристый край в правом подреберье. Можно заметить увеличение живота в объеме (в том числе за счет асцита);
- Кровоточивость слизистых, кровотечение из носа.
Диагностика
При осмотре обращает на себя внимание истощение, увеличение объема живота, отеки ног и поясницы, желтушность кожи и склер, печеночные знаки (сосудистые звездочки, покраснение ладоней).
При пальпации выявляется увеличение размеров печени, она плотная, бугристая. Лимфатические узлы могут быть уплотнены и увеличены.
В общем анализе крови характерная картина любого онкологического заболевания – анемия и увеличение СОЭ. В биохимическом анализе – признаки поражения печени – высокие показатели билирубина. Специфический показатель – уровень альфа-фетопротеина (АФП) в крови – также повышен (хотя и нормальное значение АФП не исключает диагноз рака).
Ультразвуковое исследование выполняют с целью выявления опухоли, определения ее структуры и размеров. При помощи компьютерной томографии возможно не только изучить саму опухоль, но и получить сведения о ее прорастании в кровеносные сосуды и лимфатические узлы, о метастазах в другие органы. С той же целью применяют магнитно-резонансную томографию.
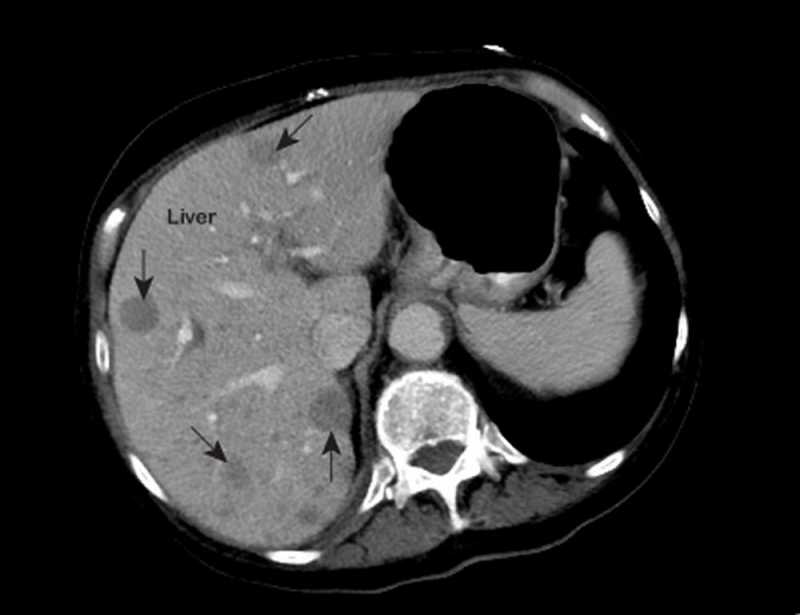
Самым точным методом диагностики считается биопсия печени с последующим гистологическим и цитологическим исследованием образца. Этот метод позволяет точно определить злокачественность образования.
Лечение
На ранних стадиях заболевания, когда опухоль находится в пределах органа, нет метастазов и поражения лимфатических узлов, возможно выполнить резекцию пораженной части печени вместе с новообразованием. При этом значительная часть органа сохраняется. При бОльших размерах опухоли удаляют половину органа.
Существуют методы разрушения опухоли – абляция (с помощью радиоволн или этилового спирта), эмболизация (закупорка кровеносных сосудов, питающих опухоль, специальными веществами), криодеструкция.
Химиотерапия проводится только при неоперабельных случаях рака печени. Она дает возможность уменьшить боль.
Сейчас цитостатики вводят непосредственно в печеночную артерию, что повышает эффективность и снижает привыкание. В комплексе с ними применяют таргетную терапию: это лечение препаратами, прицельно убивающими раковые клетки.
Лучевая терапия не используется, так как излучение воздействует и на здоровые клетки печени и уничтожает их. Такой способ малоэффективен и не оправдан.
В лечении рака печени особая роль отводится диетотерапии. Важно не перегружать больной орган. Поэтому питание должно быть дробным: есть нужно часто и маленькими порциями. Из рациона исключают:
- жирные, жареные копченые продукты;
- консервы, соления, острую, маринованную пищу;
- выпечку, конфеты, шоколад;
- алкоголь, кофе, газированные напитки.
Рацион должен включать достаточное количество белка (за счет нежирных сортов мяса, птицы, рыбы, молочных продуктов). Рекомендуется есть больше овощей и фруктов, пить морковный и свекольный сок. Из сладостей разрешены пастила, мармелад, варенье, джемы, зефир.
Пищу готовят на пару, отваривают, тушат. Можно есть протертые супы, в том числе с добавлением круп.
Для поддержания печени в период после оперативного лечения и ускорения регенерации печеночной ткани назначают гепатопротекторы на основе урсодезоксихолевой кислоты (Урсосан).
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник