Операция на лимфоузел на бедре
Спасение от рака требует больших жертв, это только говорится «вырезать опухоль», на самом деле даже крохотную опухоль удаляют «единым блоком» с прилежащими тканями и лимфатическими узлами нескольких уровней. Раковую опухоль молочной железы до 5 см с подозрительными на наличие метастазов подмышечными лимфатическими узлами удаляют вместе с железой и подмышечной, подключичной и даже подлопаточной подкожно-жировой клетчаткой. Удаляется огромный лимфатический коллектор, относящий лимфу от половины органов грудной клетки и руки, взамен же ничего не остаётся. И куда должна двигаться жидкость, если лимфатических узлов уже нет, а на пути к грудному лимфатическому протоку остался только послеоперационный рубец?
Сегодня возможно удаление небольших опухолей молочной железы с частью органа, но частично сохраняющая орган операция всё так же требует удаления поражённых метастазами лимфатических узлов и обязательного послеоперационного облучения. Серьёзно повреждённые мягкие ткани становятся гораздо плотнее с формированием рубцов, и опять лимфатическая жидкость застаивается в сосудах, потому как двигаться ей некуда — нет лимфоузлов. И так бывает не только при операции на молочной железе, а при облучении матки или удалении лимфоузлов паховой и забрюшинной областей при опухолях яичка, саркомах и меланомах нижних конечностей.
Как возникает лимфостаз?
Хирургическое или лучевое воздействие на лимфатические узлы, отводящие лимфатическую жидкость от конечностей, приводит к прогнозируемому для такой ситуации застою лимфы. Такое состояние в народе издавна называли «слоновость», а в медицинской литературе застой лимфы называется «лимфостаз», а отек, возникающий в связи с этим, — «лимфедема».
После операции на подмышечных, паховых, бедренных, забрюшинных лимфатических узлах отёк — неизбежность, но выраженность его зависит не только от объёма операции, но и индивидуальных особенностей тканей. Как правило, нежные и чувствительные ткани откликаются на травмирование большими рубцами. Послеоперационное рубцевание затрагивает крупные кровеносные сосуды, замедляя кровоток в них, что дополняет выраженность отёка. Особенно сложно бороться с патологическим состоянием при исходной варикозной болезни нижних конечностей.
После лучевого лечения рака шейки или тела матки, на месте уничтоженной опухоли растёт рубцовая ткань, и с каждым годом она становится всё плотнее, вовлекая в процесс всё большую площадь, вплоть до костей таза. С одной стороны, рубец доброкачественный, но возникающие нарушения слишком существенны. Развитие соединительной ткани в зоне операции и облучения вовлекает нервные стволы, что вызывает боль и нарушения движений в крупных суставах.
Свою лепту вносит и химиотерапия, поскольку лекарства преимущественно вводятся внутривенно, повреждается внутренняя оболочка сосуда, сосуд частично или полностью облитерируется — просвет его сужается рубцовыми изменениями эндотелиальной оболочки. Венозный кровоток нарушен, что откликается отёком нижележащих анатомических областей. Противоопухолевые гормональные препараты, принимаемые годами, способствуют образованию тромбов. Сама раковая опухоль инициирует повышение вязкости крови. Повод для развития лимфостаза есть, и далеко не единственный, каждая из этих причин дополняет и усугубляет лимфатический отёк.
Как нарастает лимфостаз
Лимфатический отёк начинается почти сразу же после операции, при лучевой терапии он нарастает постепенно в течение нескольких недель и даже месяцев. Сначала отекает кисть или стопа, они похожи на водяную подушку, как правило, пальцы меньше затронуты, нежели тыльная сторона ладони или стопы. Пальцы двигаются, и жидкость незначительно оттекает, помогает и разветвлённая сосудистая сеть. Потом отёчность распространяется на предплечье до локтя или голень. Распространение отёка на плечо или бедро — это уже III степень лимфостаза.
Распространение отёка болезненно из-за растяжения тканей и сдавления избыточной жидкостью мелких нервных окончаний. Возникает ощущение, что при неловком движении кожа может лопнуть, поэтому пациенты стараются не двигать конечностью, что отнюдь не помогает, а даже может усилить отёк. Опускание конечности способствует притоку крови, но если руку можно носить высоко, то нога не может бесконечно лежать на подушке. Первое время после отдыха в возвышенном положении отёчность уменьшается, но со временем это действует всё меньше.
Постепенно происходит прорастание воспалённой кожи и подкожной клетчатки соединительной тканью с замещением их рубцовой структурой. Небольшая травма кожи постоянно сочится прозрачной лимфой, из-за чего раны заживает неделями. Местный иммунитет снижен, поэтому часто развивается стафилококковая инфекция — рожистое воспаление, существенно усугубляющее имеющийся лимфостаз. Стафилококк поселяется на годы, и каждый рецидив рожистого воспаления дополняет дефекты мягких тканей конечности.
И уже не опухоль становится причиной для назначения группы инвалидности, а лимфедема и повисшая из-за неё плетью рука или еле двигающаяся «слоновья» нога.
Почему лимфостаз мешает жить
Лимфостаз – не только косметический дефект, это сосудистые и нервные повреждения, приводящие к ограничению функциональных возможностей. Сначала, когда только появляется лимфатический отёк конечности, её оберегают, чтобы не усилить приток крови к тканям и за счёт этого нарастание боли. Постепенно анатомические нарушения и охранительный режим с ограничением движений приводит к прогрессивному снижению мышечной силы, вплоть до атонии и последующей атрофии мышц. И если нога вынуждена кое-как ходить, то руку берегут, поэтому атрофия верхней конечности появляется быстрее и выражена больше.
Несмотря на настоятельные рекомендации хирурга-онколога сразу же после операции начинать разрабатывать конечность, этого не делают. Почему? Во-первых, страшно, вдруг что-то повредиться, операция же была недавно. Во-вторых, необходима консультация и обучение специалистом по лечебной физкультуре, которого нет в штате государственного онкологического учреждения. В этот ранний период формирования лимфостаза, когда отёк ещё уменьшается после отдыха, нет доступа к необходимой профилактической помощи и ранней реабилитации.
В-третьих, пациент психологически совсем не готов к самостоятельным активным действиям, эмоциональное состояние не соответствует, из-за стресса невозможно запомнить порядок упражнений. Необходима помощь специалиста ЛФК — лечебной физкультуры, который каждый день будет помогать делать зарядку, преодолевая боль и страх. Только так можно сформировать стереотипное поведение, помогающее минимизировать проявления лимфатического отёка.
После операции женщинам выдаются очень правильные «Памятки по предупреждения лимфостаза», где расписано, что можно и нельзя делать. Но на фоне тяжёлого стресса, связанного с выявлением онкологического заболевания, а также в послеоперационном периоде, интеллектуальные возможности временно снижаются, женщина растеряна, она не владеет собой настолько, чтобы заставить себя выполнять упражнения и следить «что можно и нельзя».
Что делать при лимфостазе?
Начинать надо с консультации по подбору компрессионного белья, создающего наружное давление и препятствующее усилению отёка конечности. Эластичное бинтование — прошлый век, невозможно самостоятельно оптимально забинтовать себе ногу, а про руку и говорить нечего. Давление бинтом неравномерное, тогда как должен быть определённый градиент: большее давление в нижней части и меньшее в верхней, чтобы жидкость могла оттекать, а не застаиваться. Сегодня доступны специальные перчатки и чулки, майки и колготки, создающие оптимальное давление.
Необходимо сразу начинать лечебную физкультуру со специалистом. Не жалеть себя поможет только посторонний человек — методист или врач ЛФК. Через некоторое время после ежедневных занятий под контролем специалиста можно перейти на самостоятельные упражнения, но пока жизнь протекает в боли, не надо строить иллюзий, в одиночку без контроля и даже «авторитетного давления» ничего не получится. Так устроен человек, он себя жалеет, тем более при таком серьёзном поводе.
Реабилитация должна начинаться в хирургической палате и продолжаться весь период профилактической химиотерапии, пока есть негативное воздействие на сосуды. Специалист-реабилитолог вовремя присоединит аппаратные методы ликвидации лимфатического отёка. Лимфостаз считают неизлечимым потому, что на лечение большинство пациенток попадает в IV стадии лимфедемы, когда сформированы рубцовые изменения, и наступили трофические изменения мягких тканей, когда мышцы уже атрофированы и сустав «заперт» контрактурой.
Не стоит понимать лечение лимфостаза только как упражнения и горсть таблеток, улучшающих циркуляцию жидкостей. Существуют разнообразные аппаратные методики, каждая имеет свою терапевтическую нишу и своё оптимальное время: пневмомассаж, светодиодная терапия, гидрокинезотерапия, мануальный лимфодренаж и многое другое. На отёчность конечности влияет проводимое лечение, социальная и физическая активность, психологическое состояние, профессия, сопутствующие заболевания сосудов, эндокринные нарушения, и даже время года.
Лимфостаз – это нетрудоспособность, а в перспективе – невозможность самостоятельного обслуживания или движения. Конечность есть, она на месте, но она не работает — это функциональная ампутация конечности. Чтобы этого не случилось, необходимо сразу после операции начинать активную профилактику сохранения руки или ноги. Позвоните нам, чтобы узнать о возможностях Юсуповской больницы в борьбе с лимфостазом и максимальном сохранении функции конечности.
Источник
Поражение лимфатических узлов метастазами начинается со 2 стадии развития онкологического заболевания.

Сначала образуются единичные очаги в ближайших лимфоузлах, затем множественные очаги, которые обнаруживаются все дальше от первичной опухоли.
Хирургическое удаление пораженных лимфоузлов называется лимфодиссекцией, или лимфаденэктомией.
Зачем нужно удалять лимфоузлы?
Лимфатические каналы — это дренажная система организма. Лимфа вымывает и выводит не только шлаки, бактерии, вирусы, но также раковые клетки.
Мельчайшие лимфатические каналы сливаются в мелкие, далее в средние, в крупные. На своем пути лимфа последовательно проходит узлы, в которых она фильтруется, очищается и после этого следует дальше.
Лимфатические узлы — это не просто коллекторы. Здесь уничтожаются все виды аномальных клеток, включая раковые, которые поступают с током лимфы из опухоли.
Проблема состоит в том, что не все раковые клетки бывают уничтожены. Некоторые из них выживают и дают начало вторичной опухоли, теперь уже в самом лимфоузле.
Операции лимфаденэктомии не являются самостоятельными хирургическими вмешательствами. Они проводятся одновременно с иссечением злокачественной опухоли, чтобы удалить метастазы, минимизировать риск рецидива, достичь ремиссии, продлить жизнь человека.
Еще относительно недавно общей практикой хирургов-онкологов было максимально обширное удаление регионарных лимфоузлов, даже при отсутствии в них метастазов. Считалось, что раковые клетки могут находиться в лимфатических узлах даже при отрицательных данных обследований.
Фактически такие операции проводились в превентивных целях. Но оборотной стороной становились тяжелые осложнения, в первую очередь, отеки, лимфедемы. В частности, удаление тазовых лимфоузлов может привести к слоновости нижних конечностей.
Лимфоузлы играют важную роль в работе лимфатической системы, которая отвечает за выведение продуктов обмена веществ, токсинов и шлаков, уничтожение вирусов и бактерий, а также за выведение жидкости. Их удаление негативно влияет на работу этой системы, дренаж тканей. В результате возникает застой жидкости, развиваются отеки.
Поэтому со временем возобладало мнение о том, что лимфоузлы нужно удалять только в случае необходимости.
Именно такой позиции придерживаются хирурги-онкологи клиники «Медицина 24/7».
Что такое «сторожевые» лимфоузлы?
В клинике «Медицина 24/7» хирурги всегда стремятся достичь цели лечения посредством органосберегающих операций. Это в полной мере относится к операциям лимфаденэктомии.
Для определения необходимого и достаточного хирургического вмешательства применяется практика «сторожевых» лимфоузлов.
В опухоль вводится контрастирующее вещество, которое распространяется в ближайший от него лимфатический узел и накапливается в нем. С помощью рентгенографии такой узел обнаруживается. Он называется «сторожевым».
После этого посредством тонкоигольной биопсии из него берется образец ткани, который подвергается морфологическому исследованию под микроскопом.
Если в нем не оказывается раковых клеток, удалять его и следующие за ним лимфатические узлы нет необходимости.
Если в нем обнаруживаются раковые клетки, лимфатический узел должен быть удален. Далее, таким же образом исследуется следующий за ним лимфатический узел. В конечном итоге определяется объем необходимой лимфодиссекции.
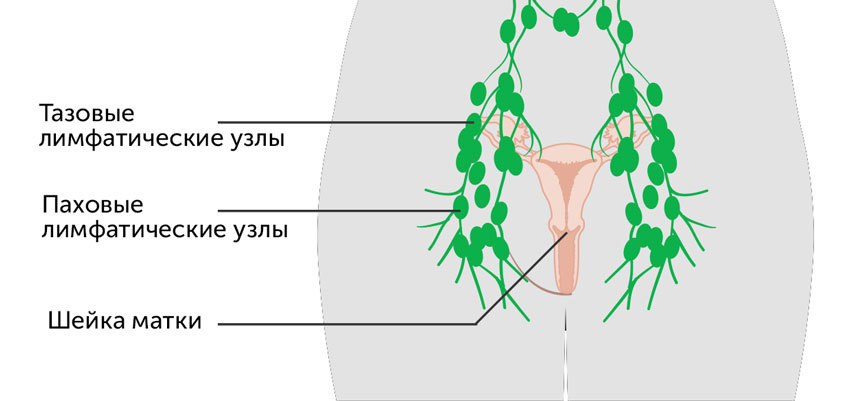
Показания к тазовой лимфаденэктомии
Метастазы в тазовых лимфоузлах образуются при онкологических заболеваниях органов половой сферы у мужчин и женщин:
- раке тела матки (карциноме эндометрия),
- раке шейки матки,
- раке яичников,
- раке простаты,
- раке мочевого пузыря,
- раке желудка,
- раке толстой кишки,
- раке печени.
В частности, тазовая лимфаденэктомия проводится при радикальной гистерэктомии (удалении шейки, тела матки и маточных придатков) — операции Вертгейма, а также в рамках других радикальных операций.
Клиника «Медицина 24/7» располагает современной, высокотехнологичной диагностической базой, что позволяет проводить полный комплекс исследований у пациентов с онкологическими заболеваниями или с подозрением на онкологию.
Мы вам перезвоним
Оставьте свой номер телефона
Как правило, все необходимые исследования проводятся в течение суток после госпитализации, включая лабораторные анализы крови (общий, биохимический, на онкомаркеры), анализ мочи, УЗИ, КТ, ПЭТ, рентгенографию, МРТ, цитологическое исследование, биопсию (гистологическое, гистоиммунохимическое исследование), визуальные исследования опухолей (гастроскопию, гистероскопию, кольпоскопию, ретророманоскопию, др., в зависимости от локализации), коагулограмму, ЭКГ и другие обследования по индивидуальным показаниям.
После проведения всего комплекса диагностических обследований устанавливается диагноз и составляется план операции. В его разработке принимают участие не только врач-онколог, но также химиотерапевт, специалист лучевой терапии, иммунотерапии, профильные специалисты — гинеколог, уролог, андролог, проктолог.
Междисциплинарный подход помогает выбрать лучшее решение проблемы с достижением оптимального результата и максимальным сохранением органов, включая лимфоузлы.
Как выполняется операция
В клинике «Медицина 24/7» тазовая лимфаденэктомия выполняется как открытым, так и эндоскопическим способом.
В первом случае доступ создается через разрез мягких тканей. Во втором случае — через небольшие проколы.
Эндоскопическое удаление опухоли и пораженных лимфоузлов требует особенно высокой квалификации хирурга, поэтому такие операции выполняются не во всех клиниках. «Медицина 24/7» располагает хирургами необходимой квалификации.
При выполнении тазовой лимфаденэктомии строго соблюдается правило абластики, чтобы минимизировать вероятность оставления раковых клеток после хирургического лечения.
Правило абластики включает принцип футлярности. Это значит, что тазовые лимфоузлы удаляются в пределах естественных «футляров».
Второй принцип — моноблочность. Это значит, что пораженный лимфоузел иссекается в пределах окружающих здоровых тканей, с обязательным отступом.
Третий принцип — зональность. Это значит, что тазовые лимфоузлы иссекаются в пределах анатомической зоны, в которой они находятся.
Как правило, операции тазовой лимфаденэктомии выполняются под общим наркозом. Длительность операции зависит от объемов хирургического вмешательства.
После удаления тазовых лимфоузлов устанавливается дренаж для отвода жидкости.

После операции
После проведения хирургической операции пациентка или пациент находится под наблюдением врачей в послеоперационном отделении, после этого перемещается в общую палату.
Длительность пребывания в стационаре клиники «Медицина 24/7» после тазовой лимфаденэктомии зависит от характера, объемов хирургического вмешательства и общего плана операции в частности применения адъювантной химио-, лучевой терапии).
Во время пребывания в стационаре назначается медикаментозная терапия — противовоспалительные, антибактериальные, обезболивающие, иные препараты по показаниям.
Материал подготовлен врачом-гинекологом, онкологом клиники «Медицина 24/7», кандидатом медицинских наук Алимардоновым Мурадом Бекмуротовичем.
Источник
Лимфаденэктомия – это операция, во время которой удаляются лимфатические узлы. Данный вид хирургического вмешательства не является самостоятельной операцией и проводится в рамках хирургического противоопухолевого лечения. Собственно лимфаденэктомия является одним из главных критериев, который отличает обычную хирургическую операцию от онкологической.
Показания к лимфаденэктомии
Особенностью злокачественной опухоли является способность к метастазированию – распространению за пределы очага первичной локализации. Большинство злокачественных опухолей эпителиального происхождения распространяются с током лимфы, перемещаясь по лимфатическим сосудам. Сначала поражаются близлежащие узлы, их называют лимфоузлами первого порядка. Затем процесс распространяется дальше, захватывая более отдаленные коллекторы.
Удаление лимфатических узлов позволяет сдержать или даже предотвратить метастатическое распространение рака, поэтому такие вмешательства проводятся в рамках радикальных хирургических операций. Это очень кропотливая и скурпулезная работа, которая может занять больше времени, чем непосредственное удаление первичного опухолевого очага.
Все удаленные лимфоузлы направляются в лабораторию, где подвергаются морфологическому исследованию на предмет наличия метастазов. Эти данные необходимы для окончательного определения стадии заболевания, поскольку от этого может зависеть план дальнейшего лечения.
Противопоказания к лимфаденэктомии
Лимфаденэктомия – это обширная травматичная операция, которая может привести к тяжелым осложнениям. Поэтому ведутся исследования, которые позволят более избирательно подходить к отбору пациентов, которым она показана в обязательном порядке.
Одной из таких разработок является биопсия сторожевого лимфатического узла. Сторожевой узел – это лимфатический узел, который первым оказывается на пути распространения опухоли. Его определяют с помощью процедуры картирования, например, вводя пораженные ткани красящее вещество или меченные изотопы. Выявленный сторожевой узел удаляют и отправляют на морфологическое исследование. Если данных о его злокачественном поражении не обнаружено,
то вероятность наличия метастазов минимальна, и лимфодисекция не показана. В противном случае проводят операцию в полном объеме.
Виды операции
Лимфаденэктомии классифицируются в зависимости от локализации первичного опухолевого очага:
- При раке молочной железы проводится подмышечная лимфодиссекция.
- При раке половых органов удаляют тазовые лимфоузлы.
- При раке наружных половых органов удаляют паховые.
- Медиастинальные ЛУ удаляются при раке легких или раке пищевода.
- Парааортальные лимфоузлы удаляются при раке кишечника и половых органов.
Подготовка к операции
Лимфаденэктомии редко проводятся как самостоятельное хирургическое вмешательство, традиционно она является этапом радикального хирургического удаления опухоли. В рамках подготовки к операции пациент проходит обследование, направленное на определение стадии заболевания. Как правило, для этого используются лучевые методы визуализации — УЗИ, КТ, МРТ, ПЭТ КТ. Также может применяться биопсия сторожевого лимфоузла. Кроме того, необходимо стандартное обследование, как перед любой операцией — анализы, ЭКГ, консультации узких специалистов.
Методика проведения лимфаденэктомии
Лимфаденэктомии могут выполняться открытым и эндоскопическим доступом. При открытом способе рассекаются ткани, удаляются лимфоузлы с окружающей их жировой клетчаткой, и полученный материал отправляется для морфологического исследования. Рану послойно ушивают. При эндоскопической технике все манипуляции производятся через небольшие проколы, в которые вставляются видеокамера и манипуляционные инструменты.
При удалении лимфоузлов используются следующие принципы:
- Принцип зональности — лимфатические узлы удаляются в пределах одной анатомической зоны.
- Принцип футлярности — узлы удаляются в пределах анатомических футляров. Это предотвращает метастазирование.
- Принцип моноблочности — лимфоузлы удаляются совместно с окружающими тканями. Это предотвращает интраоперационное метастазирование.
Реабилитация после лимфаденэктомии
Главными функциями лимфатической системы является борьба с чужеродными для организма агентами и выведение лишней жидкости. При удалении лимфатических узлов могут возникнуть проблемы с удалением жидкости, что приводит к развитию лимфедемы — лимфатическому отеку или лимфостазу.
Чтобы этого избежать, пациентам дается ряд рекомендаций, которых следует неукоснительно придерживаться:
- Выполнять лечебную гимнастику в соответствии с полученными инструкциями.
- Приподнимать конечность со стороны которой была выполнена лимфаденэктомия во время сна.
- Избегать повреждения кожи.
- Возвращаться к повседневной активности постепенно, по мере восстановления работоспособности.
После лимфаденэктомии
Главным осложнением после удаления лимфатических узлов является лимфедема — лимфатический отек. Он может образоваться на конечностях или туловище с той стороны, где выполнялось удаление лимфатических узлов.
При этом в пораженном сегменте возникает чувство тяжести, ломота, нарушение подвижности, изменение кожи (отечность, появление вдавлений и ямок). В тяжелых случаях возможно образование слоновости конечности.
К сожалению, не существует правил, которые могли бы полностью предотвратить развитие лимфедемы, но есть рекомендации, которые уменьшают такую вероятность:
- Предотвращение развития инфекций. При инфекционных процессах происходит активация иммунной системы и увеличение продуцирования лейкоцитов и лимфатической жидкости, соответственно важно не допускать развития таких событий. Нужно следить за состоянием кожи, избегать порезов, проколов, ожогов, не использовать обрезной маникюр, травматичные методы эпиляции.
- Регулярное выполнение физических упражнений.
- Поддержание здорового веса тела.
- Отказ от использования ювелирных украшений на стороне поражения, часов и других предметов, которые могут повредить кожу.
При развитии отечности, покраснения и локальном повышении температуры необходимо обратиться к врачу.
Прогноз
Удаление лимфатических узлов проводится по жизненным показаниям. Это позволяет снизить вероятность распространения злокачественной опухоли и провести радикальное хирургическое вмешательство. Для многих пациентов это единственный способ избавиться от рака.
Врачи Европейской клиники проводят лимфаденэктомию в соответствии с современными стандартами лечения с учетом особенностей конкретного клинического случая.
Источник