На пэт видно лимфоузлы
Рак легкого является ведущей причиной смерти от рака во всем мире и обусловливает 1,59 миллионов смертей в год. Несмотря на прогресс, достигнутый в лечении пациентов, страдающих этой болезнью, пятилетняя выживаемость все еще остается невысокой, составляя приблизительно 15–16%. Основным фактором риска развития рака является табакокурение, повышающим вероятность его возникновения более чем в десять раз по сравнению с некурящими людьми. Другими состояниями, при которых повышен развития новообразования, являются идиопатический легочный фиброз и воздействие канцерогенов, например, асбеста.
Правильное определение стадии является крайне важным и необходимым моментом, позволяющим правильно спланировать лечение и оценить выживаемость. У больных раком легких является методом выбора при определении стадии опухоли, более эффективным, чем другие лучевые методы, такие как КТ или рентгенография. Благодаря возможности одновременной оценки анатомических и функциональных изменений, ПЭТ-КТ позволяет добиться большей точности по сравнению с ПЭТ и КТ в отдельности.
Этот метод диагностики позволяет более четко определить первичную опухоль, отличить опухолевую ткань от участков ателектаза и фиброзных изменений, расположенных рядом. Доказана высокая эффективность в оценке состояния лимфоузлов, а также обнаружения отдаленных метастазов. Также была подтверждена ценность этого метода как инструмента прогнозирования выживаемости путем оценки метаболизма в опухоли при первичном исследовании и в определении раннего (промежуточного) и завершающего ответа на химиотерапию. В последних литературных источниках этот метод был упомянут как рекомендуемый с экономической точки зрения.
Что такое ПЭТ-КТ?
ПЭТ-КТ является комбинированным методом визуализации, позволяющим совместить информацию об анатомических изменениях, полученную с помощью КТ, и данные об изменениях метаболизма, полученные при использовании ПЭТ; при этом исследовании существует возможность просмотра данных методов по отдельности, либо при наложении друг на друга на трехмерных реконструкциях или плоских (двухмерных) срезах. Чаще всего применяется радиофармпрепарат F18-фтордезоксиглюкова (ФДГ), использование которого позволяет обнаружить как первичную опухоль, так и метастазы. Это происходит потому, что большинство патологических очагов злокачественной природы в легких захватывают глюкозу, и видны на сканах в виде ярких участков. При ПЭТ-КТ обычно не используются йодсодержащие контрастные средства, в то же время возможно дополнительное КТ-сканирование с применением контрастных веществ. Использование йодсодержащего контрастного вещества улучшает визуализацию сосудов средостения и позволяет лучше определить их отношение к опухоли, помогает также оценить средостение и плевру, дает возможность исключить сопутствующую тромбоэмболию легочной артерии (если была выполнена КТ-ангиопульмонография).
Стадии рака легкого
В первичном обследовании пациента, страдающего раком легкого, должны принимать участие несколько специалистов: опытный рентгенолог, специалист по ядерной медицине (радионуклидным методам — сцинтиграфии и ПЭТ), рентгенохирург (специалист в области интервенционной радиологии), пульмонолог, торакальный хирург; необходимо также использовать точные и экономически эффективные методы диагностики. Существующие на данный момент руководства содержат рекомендации, что методы нужно выполнять любому пациенту, у которого имеется высокий риск рака, предпочтительно с выполнением гистологического исследования и взятием образцов ткани. Это позволяет не только установить точный гистологический вариант опухоли, но и правильно стадировать заболевание. Во многих случаях предпочтительнее выполнить биопсию подозрительных лимфоузлов средостения, а не первичной опухоли, что позволяет лучше оценить стадию (например, при биопсии лимофузла с выполнением ПЭТ ставится стадия T2N2, в то время как без ее использования – T2Nx). Кроме того, для опухолей, осложненных обструктивной пневмонией, и образований с выраженными некротическими изменениями, данные играют важную роль для определения области биопсии.
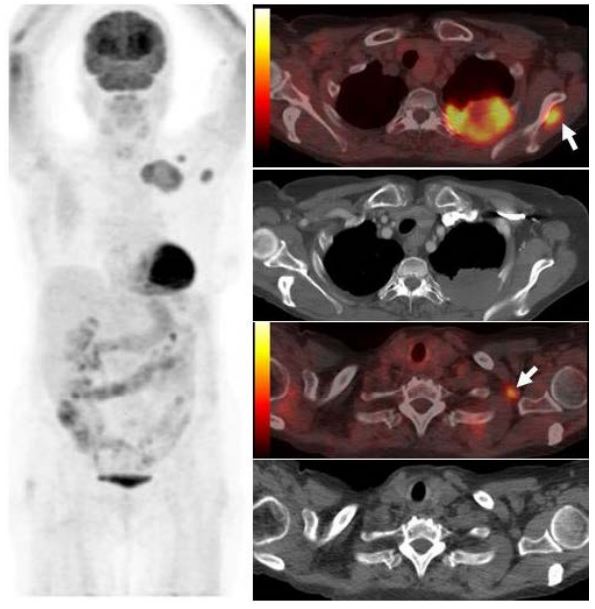
Опухоль левого легкого с частичным некрозом и деструкцией ребер. Визуализируются два метастаза в подключичных лимфоузлах и в мышцах (стрелки), которые на КТ не видны. Необходимо выполнить трансторакальную биопсию той части опухоли, которая расположена в периферических отделах, чтобы получить образец жизнеспособных тканей.
Варианты рака легкого
В 85–95% случаев рак легкого является немелкоклеточным и представляет собой аденокарциному, плоскоклеточный рак или крупноклеточный рак. Аденокарцинома может возникать как у курящих, так и некурящих пациентов; обычно представляет собой периферическую опухоль; рано дает отдаленные метастазы. Степень захвата аденокарциномой F18-ФДГ имеет тенденцию быть ниже по сравнению с опухолями иного гистологического строения; некоторые опухоли, характеризующиеся низким уровнем метаболизма глюкозы, могут обуславливать ложноотрицательный результат.
Плоскоклеточный рак тесно связан с курением, в большинстве случаев является центральным. Крупноклеточный рак обычно представляет собой периферическое объемное образование в легочной ткани большого размера с наличием метастазов на момент установления диагноза. Крупноклеточный и плоскоклеточный рак характеризуются повышенным накоплением F18-ФДГ. Стадирование немелкоклеточного рака легкого осуществляется в соответствии со шкалой TNM; таким образом, информация о стадии заболевания дает возможность планирования лечения и прогнозирования выживаемости.
Остальные 10–15% случаев обусловлены мелкоклеточным раком, биологически более агрессивным, при котором стадирование, лечение и прогноз отличаются от таковых при немелкоклеточном раке. Этот тип рака очень тесно связан с курением. Выделяют две стадии заболевания: ограниченную, при которой опухоль располагается в половине грудной клетки на стороне поражения, в том числе в средостении и ипсилатеральной надключичной области; и распространенную, когда опухоль распространяется за пределы одной половины грудной клетки. Поскольку мелкоклеточный рак легочной ткани в корне отличается от немелкоклеточного, его диагностика при помощи будет обсуждаться в специально отведенной главе в конце этой статьи.
Визуализация первичной опухоли: Т-стадия
С помощью КТ можно достоверно оценить размер опухоли практически во всех случаях. Тем не менее, при наличии обусловленных опухолью осложнений, например, ателектаза легкого или обструктивной пневмонии, истинный размер первичной опухоли оценить сложнее. Позволяет отличить паренхиму спавшегося участка легочной ткани от злокачественной опухоли, т. к. опухоль характеризуется интенсивным захватом ФДГ, а спавшееся легкое — нет. Также он помогает оценить опухолевую инвазию (прорастание) в плевру и средостение. Накопление плеврой ФДГ всегда является патологическим, и при наличии новообразования органов дыхания крайне подозрительно на метастатическое поражение. При прорастании опухоли в средостение необходимо выполнять КТ с внутривенным введением йодсодержащего контрастного вещества с целью определения взаимоотношения опухоли, крупных кровеносных сосудов и перикарда.
Интенсивный захват ФДГ первичной опухолью обусловлен ее биологическим типом и степенью «агрессивности» опухолевых клеток; повышенный захват ФДГ может становиться прогностическим фактором рецидива. В исследовании Kim et al. была продемонстрирована группа пациентов, подвергшихся оперативному вмешательству по поводу новообразований легких, у которых при патологическом исследовании была установлена стадия N0. У пациентов, у которых возник рецидив опухоли, максимальный стандартизированный уровень накопления (SUV max) первичной опухолью легкого был выше, чем у пациентов, у которых рецидива не было. Пороговое значение SUV max, отделяющее пациентов с высоким уровнем рецидива, было определено равным 6,9. Было также сделано заключение, что для пациентов высокой группы риска по развитию рецидива предпочтительна изначально более «агрессивная» терапия. Таким образом, помогает точно спрогнозировать, как будет вести себя опухоль после лечения.
ПЭТ-КТ лимфоузлов: N-стадия
С помощью ПЭТ можно обнаружить метастатическое поражение лимфоузлов корней легких и средостения лучше, чем с помощью любого другого метода, так как метаболически активные лимфоузлы при ПЭТ-КТ, даже малого размера, характеризуются повышенным захватом ФДГ. Это справедливо и для тех случаев, когда морфологические признаки злокачественного поражения узлов могут не обнаруживаться на КТ-изображениях. Также метод позволяет оценить увеличенные лимфоузлы, не накапливающие или минимально накапливающие радиофармпрепарат, которые часто носят реактивный характер или отражают остаточные изменения в отсутствие опухолевого поражения. При определении стадии N чувствительность составляет 81% против 61% у КТ, и специфичность 90%, в то время как КТ характеризуется специфичностью 79%.
Наибольшее преимущество в оценке средостения — это возможность исключить злокачественное поражение любого лимфоузла с высокой степенью точности. То есть, отсутствие интенсивного захвата ФДГ лимфоузлом достоверно говорит об истинном отсутствии метастазов (прогностическое значение отрицательного результата равно 99%). В то же время не все лимфоузлы средостения, характеризующиеся повышенным метаболизмом, обязательно являются злокачественными; ложноположительный результат может быть обусловлен воспалительными изменениями. Это объясняет, почему изменения со стороны средостения должны оцениваться количественно с использованием SUV (стандартизированного уровня накопления). Пороговое значение SUV max в пределах 4,0–5,3 позволяет рассматривать изменения со стороны лимфоузлов средостения как положительные (то есть, метастатическое поражение есть).
Лучшее картирование лимфоузлов средостения позволяет избежать медиастиноскопии, ограничившись трансбронхиальной игольной аспирацией под контролем УЗИ, особенно в труднодоступных областях, таких как аортопульмональное окно или область, находящаяся позади бифуркации трахеи.
Особенное значение в стадировании поражения лимфатических узлов имеет на ранних стадиях заболевания (I и II), что позволяет избежать ненужной торакотомии.
Оценка метастазов: M-стадия
У 40–50% пациентов, страдающих раком органов дыхания, в момент установления диагноза присутствуют метастазы. Наличие отдаленных метастазов в корне меняет план лечения этих пациентов, делая оперативное вмешательство намного более сложным, что приводит к гораздо более неблагоприятному прогнозу. ПЭТ-КТ имеет неоспоримые преимущества в диагностике метастазов по сравнению с традиционными методами исследования, особенно в случаях одновременного метастатического поражения множества органов, часто без какой-то определенной локализации вследствие диссеминации процесса. Повышенное накопление ФДГ в метастазах рака легкого и возможность исследования всего тела делают методом выбора при выявлении метастазов (вне головного мозга). Также метод позволяет выявить отдаленные метастазы, о которых до проведения исследования ничего не было известно, вплоть до 30% всех случаев.
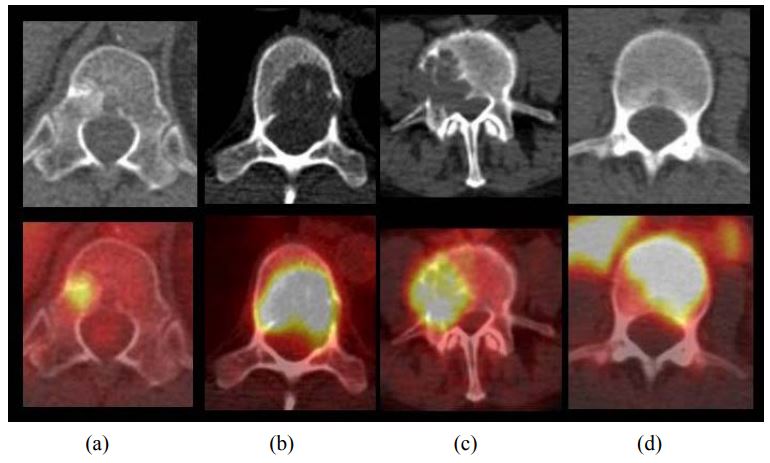
Самые частые вторичные изменения при раке легкого – метастазы в кости, которые имеют место у 8–27% пациентов на момент установления диагноза. Вторичные изменения костей лучше обнаруживаются при помощи ПЭТ, чем при использовании других методов диагностики. Так, больше чем в половине случаев костных метастазов поражается только костный мозг и не происходит существенного нарушения костной структуры, из-за чего при помощи рентгенографии и КТ их не удается обнаружить, и даже сцинтиграфия скелета с использованием метилендифосфоната Tc-99m оказывается малоспецифичной при обнаружении этого типа поражений. Метастазы в кости могут иметь исключительно литический характер и интенсивно накапливать ФДГ, но в то же время гиперфиксация препарата в очагах поражения может и не определяться.

Типы метастазов в кости при раке легкого. (a) Остеобластический. (b) Остеолитический. (c) Смешанный. (d) Поражение костного мозга.
У пациентов, страдающих раком легкого, часто возникают метастазы в органы брюшной полости. Чаще всего поражаются печень и надпочечники. Поскольку также могут встречаться доброкачественные изменения печени и надпочечников, необходимо использовать диагностические методы, позволяющие распознать их и отличить от метастазов. В случаях изменений со стороны надпочечников, умеренное или выраженное накопление ФДГ обладает высокой прогностической ценностью положительного результата для метастазов. Чувствительность и специфичность ПЭТ с использованием SUV (стандартизированного уровня накопления) в целом в популяции составляет 87% и 87%, в то время как у пациентов с раком легкого 94% и 82% соответственно. Лучшим пороговым значением SUV max, позволяющим дифференцировать злокачественные и доброкачественные поражения, по-видимому, является 2,5.
В случаях метастазов в печень, практически все доброкачественные поражения (кисты, гемангиомы, фокальная нодулярная гиперплазия) характеризуются меньшим или идентичным по сравнению с паренхимой печени уровнем накопления ФДГ. Любой узел, любые объемные образования, накапливающие ФДГ интенсивнее, чем нормальная паренхима печени, крайне подозрительны на злокачественные изменения.
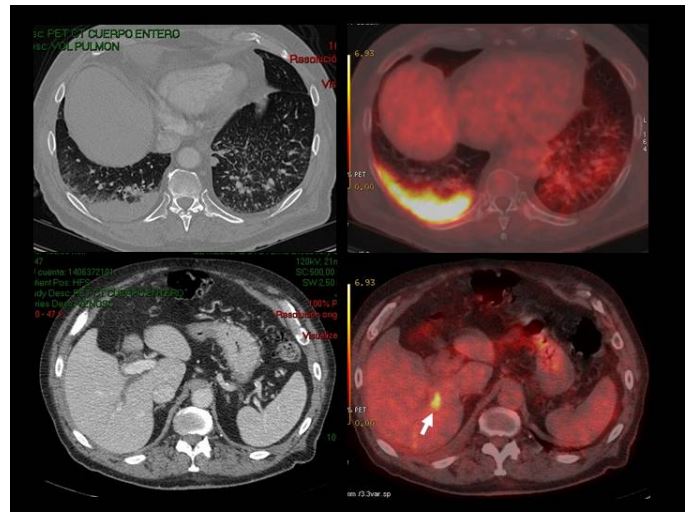
Метастазы в печени при аденокарциноме правого легкого. Определяется один метастаз в печени, который не виден на КТ с контрастным усилением.
Для обнаружения метастазов в надпочечники, почки и кости, в случаях, когда невозможно проведение, приемлемой альтернативой является МРТ всего тела с выполнением программы DWI. Позволяет оценить метастазы в областях, изменения в которых не стадируются при традиционных методах диагностики, например, в коже, скелетных мышцах, мягких тканях, поджелудочной железе, почках.
Второе мнение по ПЭТ-КТ
Необходимым условием достоверного определения стадии злокачественного новообразования является правильная оценка результатов ПЭТ-исследования. При неоднозначных или противоречивых результатах рекомендуется получить второе мнение специализированного радиолога. Повторный экспертный анализ исследования в профильном центре позволяет избежать ошибки интерпретации снимков, сделать более обоснованные выводы о стадии процесса, наличии или отсутствии метастазов, вторичных очагов в лимфатических узлов. Это исключительно важно и планировании тактики операции, химио- и лучевого лечения.
Стадирование метастазов в головной мозг
Даже несмотря на то, что вторичные изменения головного мозга не так часто встречаются у пациентов с раковыми опухолями легких, они имеют большое значение, поскольку их наличие приводит к высокому уровню заболеваемости и смертности, чего в некоторых случаях можно избежать или минимизировать путем подбора соответствующего лечения. Поскольку головной мозг характеризуется высоким базовым метаболизмом глюкозы, вторичные очаги в нем могут быть замаскированы, а чувствительность ПЭТ-исследования в обнаружении метастазов – ограничена. В связи с этим, в соответствии с существующими на данный момент протоколами рекомендуется дополнительное использование МРТ. В случаях, когда провести МРТ невозможно, можно сделать КТ с внутривенным контрастным усилением. Это дает схожие результаты с МРТ головного мозга.
Одновременное присутствие легочной и внелегочной опухоли
У 1–8% пациентов, страдающих раком легкого, на момент установления диагноза обнаруживается рак иной локализации. Большинство этих новообразований также тесно связаны с табакокурением. И, действительно, у 6,5% хронических курильщиков, которым была выставлена та или иная стадия рака любого типа, на момент установления диагноза обнаруживался одновременно существующий рак других органов и систем.
В случаях множественного рака используемые диагностические критерии являются следующими:
- Оба очага гистологически различны.
- Гистологический тип один и тот же, но нет поражения лимфоузлов и экстраторакальных метастазов.
На основании этих критериев, частота синхронного множественного рака легкого, описанная в литературе, составляет 0,5–3,3%. Наиболее часто одновременно существующие раковые опухоли, обнаруживаемые у пациентов, страдающих раком легкого, располагается в молочных железах, в голове и шее, пищеводе и щитовидной железе. Более чем 80% этих синхронных поражений обнаруживаются на ранней стадии, что предполагает возможность лечения, устраняющего причину заболевания. Тем не менее, возможность лечения в значительной степени зависит от того, насколько далеко зашла раковая опухоль на момент установления диагноза.
ПЭТ-КТ: планирование лучевой терапии
Возможность ПЭТ различить метаболически активную ткань опухоли от ателектаза, обструктивной пневмонии или фиброзных изменений имеет решающее значение в определении объема опухоли. Это очень полезно при планировании лучевой терапии, так как позволяет скорректировать форму и размер облучаемого объема тканей и уменьшить степень облучения непораженных опухолью органов (например, пищевода, сердца, спинного мозга), находящихся вблизи опухоли. Кроме того, использование ПЭТ значительно изменяет поле облучения по сравнению с КТ. Так, использование ПЭТ в дополнение к традиционным методам диагностики приводило к изменению объема облучаемых тканей более чем у 20% пациентов, и изменение стадии происходило в 20–50% случаев. В различных источниках описывается, что изменения планируемого целевого объема достигают 50% у пациентов с немелкоклеточным раком.
Контроль лечения и прогноз рака легкого
Наиболее важный прогностический фактор опухоли, подвергаемой хирургическому лечению — это степень ее диссеминации на время установления диагноза. В случает отсутствия метастазов пятилетняя выживаемость равна 57–67%; в случае вторичного поражения лимфоузлов ворот легкого — 47% , при поражении лимфоузлов средостения на стороне, противоположной опухоли — 23%. Обнаружение отдаленных метастазов является одним из основных критериев невозможности удаления опухоли хирургическим путем. Ввиду важности изложенных фактов особое значение принимает второе мнение по ПЭТ.
Василий Вишняков, врач-радиолог
При подготовке текста использованы материалы:
Читать по теме:
Может ли ПЭТ-КТ ошибаться?
ПЭТ-КТ при раке молочной железы
Кандидат медицинских наук, член Европейского общества радиологов
Источник
Лимфомы – злокачественные новообразования, исходящие из элементов лимфатических узлов (нодулярная форма) или лимфатической ткани вне их. Они составляют 5% от всех онкологических патологий. Своевременная диагностика лимфом очень важна не только в связи с высокой распространенностью – заболевание часто встречается у детей и взрослых от 3 до 40 лет, долгое время протекает без выраженных симптомов.
Виды, симптомы и локализация лимфом
Лимфомы разделяют на две большие группы: лимфома Ходжкина (около 60% от всех случаев) и неходжкинские лимфомы, которые являются более агрессивными, прогноз при них хуже. По степени злокачественности неходжкинские лимфомы разделяют на низкую, среднюю и высокую. Одним из самых злокачественных видов болезни является лимфома Беркитта, исходящая из B-лимфоцитов.
Заболевание может развиваться в любом органе или ткани, где есть лимфоидные клетки. В норме они находятся в лимфоузлах, миндалинах, вилочковой железе, селезенке, фолликулах тонкого кишечника, а также в экстралимфатических органах, не относящихся к лимфатической системе: головном, спинном и костном мозге, легких, матке, яичниках и яичках, почках, печени, желудке, толстом кишечнике, коже и костях.
Результаты ПЭТ/КТ-исследования. Слева: неходжкинская лимфома (поражение левой небной миндалины и селезенки, поражение лимфоузлов выше диафрагмы. Справа: ходжкинская лимфома (поражение лимфоузлов по обе стороны от диафрагмы, с тенденцией к слиянию в массивные конгломераты, наиболее крупные в подмышечной области слева и в лимфоузлах средостения справа. III стадия)
На первой-второй стадии заболевания наблюдается ограниченное поражение лимфоузлов или одного экстралимфатического органа по одну сторону диафрагмы – мышечной перегородки между брюшной и грудной полостями. Как правило, самым первым симптомом лимфомы является увеличение лимфатических узлов. Биопсия пораженного лимфоузла и анализ на гистологию позволяют установить правильный диагноз.
На третьей-четвертой стадии выявляется поражение лимфоузлов по обе стороны от диафрагмы и/или нескольких экстралимфатических органов. Пациент жалуется на симптомы, характерные для большинства онкологических болезней: апатию, усталость, похудение, а также на симптомы, связанные с поражением конкретного органа.
Для выбора адекватной терапии при лимфомах важно:
- комплексное обследование до начала терапии: определение вида, степени злокачественности и стадии болезни у пациента с поставленным диагнозом;
- своевременно контролировать эффективность терапии: на промежуточных этапах между курсами для определения эффективности выбранной схемы и своевременной корректировки плана лечения, а также после полного курса для определения риска рецидива или подтверждения ремиссии заболевания.
Наиболее информативным методом определения стадии и агрессивности заболевания является ПЭТ/КТ. КТ и МРТ также используют для диагностики, но с их помощью сложно отличить злокачественный процесс от доброкачественных изменений, а оценка распространенности процесса занимает больше времени, чем при ПЭТ/КТ.
Позитронно-эмиссионная томография позволяет провести анализ метаболических процессов в клетках. Злокачественные опухоли поглощают питательные вещества интенсивнее обычных, это значит, что они накапливают больше радиофармпрепарата и хорошо видны на снимках как участки яркого свечения. КТ и МРТ показывают только структурные изменения органов, объективно оценить функциональное состояние клеток этими методами невозможно.
ПЭТ/КТ всего тела у пациентов с лимфомами
Для обследования пациентов с лимфомами применяют ПЭТ/КТ всего тела с 18F-фтордезоксиглюкозой. Этот радиопрепарат распространяется по всем органам и тканям. За одно исследование врач получает изображение всех анатомических областей. Для достижения такого охвата при диагностическом КТ нужен анализ серии исследований различных областей тела, что увеличивает лучевую нагрузку на пациента.
ПЭТ/КТ при лимфомах применяют в следующих случаях:
- определение стадии опухолевого процесса и степени его распространенности;
- анализ эффективности лечения, в том числе на ранних этапах;
- уточнение прогноза заболевания;
- планирование лучевой терапии;
- определение лучшего участка для биопсии;
- диагностика рецидивов болезни.
По различным данным чувствительность ПЭТ/КТ диагностики может достигать 100% при диффузной В-крупноклеточной лимфоме, 98% при лимфоме Ходжкина и фолликулярной лимфоме, 67% при формах, поражающих зону мантии, 95% при миеломной болезни. Обследование наиболее результативно в случаях, когда клетки лимфомы характеризуются повышенной активностью, то есть при болезни Ходжкина и неходжкинских лимфомах высокой степени злокачественности.
Вы можете задать вопрос о применении ПЭТ/КТ-диагностики
при лимфоме нашим ведущим специалистам:
Абашин Сергей Юрьевич, д.м.н., профессор, врач-онколог, врач-химиотерапевт, г. Москва
Ручьева Наталья Александровна, к.м.н., зав. отделением радионуклидной диагностики, рентгенолог-радиолог, г. Москва
Иванников Виталий Валерьевич, руководитель направления «Лучевая диагностика», рентгенолог-радиолог, г. Москва
Первичная диагностика и определение стадии лимфом
В настоящее время лимфомы, особенно лимфома Ходжкина, относятся к злокачественным заболеваниям с хорошим прогнозом. После гистологической верификации диагноза нужно точно определить стадию и степень злокачественности заболевания. Для правильного выбора схемы химиотерапии надо знать, насколько опухоль распространилась по телу и лимфоузлам, а для назначения радиотерапии важно точное местоположение опухоли.
ПЭТ/КТ позволяет выявить злокачественные опухоли от 6 мм в диаметре и точно измерить метаболический размер очага.
Часто первичная диагностика проводится с помощью рентгенографии, УЗИ, КТ, МРТ, а схема лечения подбирается на основе количества и размера выявленных очагов. Вокруг злокачественных опухолей по мере ответа на лечение часто образуется соединительная ткань или происходит некроз опухолевых тканей из-за нарушения кровообращения. Такие процессы становятся причиной ошибок при анализе размеров очага – он кажется больше, чем есть на самом деле. Также КТ и МРТ могут пропустить новообразования в случаях, когда патологический процесс происходит на клеточном уровне, и структура органа или лимфоузла визуально не изменяется.
ПЭТ/КТ позволяет выявить злокачественные опухоли от 6 мм в диаметре и точно измерить метаболический размер очага. На снимке видны активные злокачественные клетки, а соединительная ткань почти не отличается от здоровых участков, так как не поглощает радиофармпрепарат.
ПЭТ/КТ для анализа эффективности лечения
Проведение ПЭТ/КТ-исследования, г. Москва
Для анализа эффективности лечения лимфомы важно оценить скорость реакции опухоли на терапию. Если количество активных клеток в очагах снижается до минимума или они исчезают полностью – это считается полным метаболическим ответом. У пациентов с таким ответом в короткие сроки (после 2-3 курса) наблюдаются более длительные ремиссии. В противном случае, когда число активных клеток не уменьшается или растет – пациенту требуется коррекция схемы лечения.
С помощью КТ или МРТ сложно подтвердить или опровергнуть достижение ремиссии, в 30-60% случаев устанавливают неверный диагноз. Дело в том, что на месте опухолевого очага у ряда пациентов остается соединительная ткань, лимфоузлы могут замещаться ей полностью (фиброз). Участки фиброза при КТ или МРТ исследовании видны как структурное изменение органа. Только позитронно-эмиссионная томография помогает увидеть, остались ли в таких очагах активные злокачественные клетки.
В результате ПЭТ/КТ позволяет повысить эффективность лечения и улучшить прогноз:
- своевременный перевод пациентов, опухоль которых не реагирует на лечение, на высокодозную химиотерапию или назначение им лучевой терапии повышает шансы на выживание;
- снижение интенсивности терапии, отказ от высоких доз химиопрепаратов или лучевого лечения у пациентов с ремиссией уменьшает риск осложнений и увеличивает выживаемость в долгосрочной перспективе.
Цены на ПЭТ/КТ исследование в Москве
Цены на позитронно-эмиссионную томографию в Москве зависят от вида исследования. Стоимость вы можете уточнить по телефону круглосуточной информационно-справочной службы или посмотреть в прайс-листе.
Федеральная сеть центров ядерной медицины «ПЭТ-Технолоджи» оказывает пациентам диагностическую и лечебную помощь в соответствии с международными стандартами качества. Целесообразность проведения ПЭТ/КТ в каждом конкретном случае заболевания лимфомой определяет врач-гематолог. Наши центры в Москве и других городах оснащены современным оборудованием для ПЭТ/КТ диагностики, в штате работают квалифицированные врачи-радиологи, прошедшие стажировку в ведущих медицинских клиниках и диагностических учреждениях России и мира.
Источник