Может ли течь лимфа
Лимфа – прозрачная жидкость, циркулирующая по всему организму. Второе ее название – сукровица. Она выполняет важные функции, очищая и защищая организм от токсинов и инфекций. Вытекание небольшого количества лимфы, или сукровицы, – это нормальная реакция при глубоких ранах и повреждениях эпидермиса. В то же время существует ряд патологий, при которых лимфа может выделяться без видимых нарушений целостности кожи. Почему течет лимфа из ноги и как остановить этот процесс – разберемся детальнее.
Почему из ноги течет лимфа?

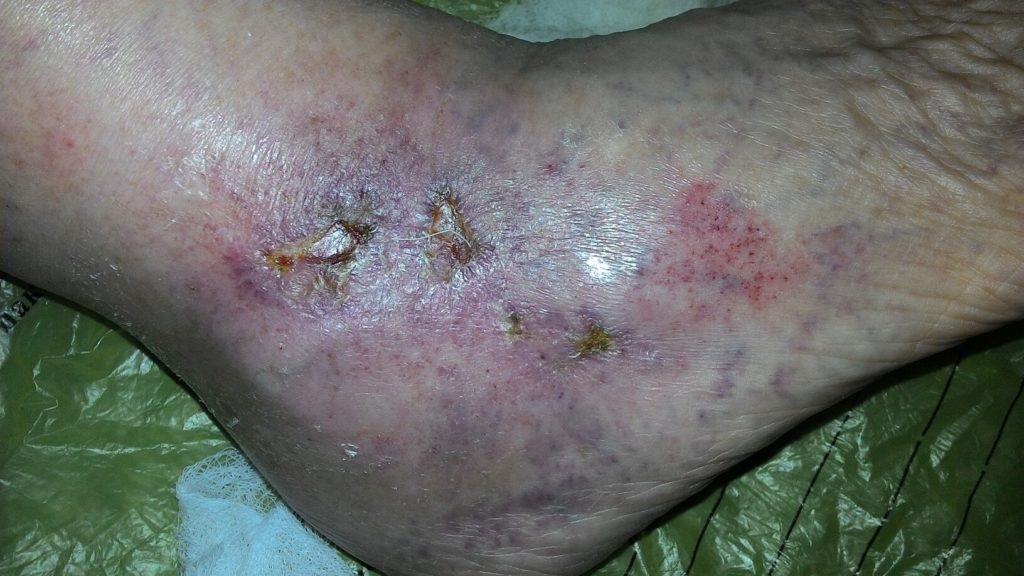
Обильное выделение лимфы наблюдается при трофических язвах ног
Движение лимфы осуществляется снизу вверх, в направлении от нижних конечностей до ключиц. Лимфа омывает весь организм, собирая и обезвреживая токсины и болезнетворные микроорганизмы. При повреждении целостности кожного покрова сначала течет кровь. После того, как кровь будет остановлена, в течение некоторого времени может выделяться сукровица из раны – прозрачная жидкость без специфического запаха. При этом чем глубже рана, тем больше лимфы будет выходить из нее. В этом случае выделение лимфы из раны является совершенно нормальной реакцией организма, который пытается “залатать” повреждение и не допустить инфицирования пореза.
В норме после остановки крови из раны выделяется небольшое количество сукровицы, а затем начинается процесс регенерации. Это свидетельствует о том, что инфицирования ранки не произошло.
Если же из раны длительно вытекает прозрачная жидкость, причина может скрываться в заражении крови. Такое происходит при инфицировании раны с последующим нагноением, вследствие чего патогенные микроорганизмы могут проникать в кровь.
Гной, выделяющийся из ран и повреждений кожи и слизистой – это продукт распада лимфы.
Сукровица из раны может выделяться после тяжелой травмы либо после операции. Если такой симптом наблюдается долго (больше нескольких часов), следует обратиться к врачу.
Обильное выделение лимфы наблюдается при трофических язвах. Это повреждение эпидермиса наблюдается при трофических нарушениях, например, на фоне варикозного расширения вен, рожистого воспаления или сахарного диабета.
Еще одна причина выделения сукровицы – застой лимфы в нижних конечностях. Такое состояние называется лимфостазом и представляет серьезную опасность.
При лимфостазе и нарушении трофики нижних конечностей развиваются выраженные отеки. При этом происходит скопление жидкости в лимфатических сосудах. Она не находит выхода, поэтому образуется выпот. Этот выпот просачивается в межклеточное пространство, а затем выходит на поверхность кожи через поры. Такое нарушение может наблюдаться также при различных патологиях сердечно-сосудистой системы (ишемическая болезнь сердца, мерцание предсердий, сердечная недостаточность, инфаркт миокарда.)
Как правило, при возникновении отеков в нижних конечностях у пожилых людей в первую очередь врачи назначают ЭКГ. В большинстве случаев ноги “текут” у бабушек и дедушек именно из-за нарушения движения крови по большому кругу кровообращения. Нарушение лимфотока при этом является закономерным осложнением патологий сердечно-сосудистой системы, так как застой лимфы развивается на фоне других застойных явлений в нижних конечностях.
Таким образом, прозрачная жидкость из раны может выделяться по следующим причинам:
- трофические нарушения тканей нижних конечностей;
- инфицирование раны;
- абсцесс кожи;
- сепсис (заражение крови);
- язвы и рожистое воспаление;
- лимфостаз;
- ИБС и другие сердечно-сосудистые патологии.
Точно разобраться в причинах такого явления сможет только врач. Не стоит паниковать, если выделяется прозрачная жидкость из раны в течение нескольких минут, а затем кожа постепенно заживает и не вызывает дискомфорта. Такое явление абсолютно нормально и не требует лечения. Следует незамедлительно обратиться к врачу в случаях, когда на коже образуется выпот без наличия видимых повреждений, рана долго не заживает, либо наблюдается сильный отек конечностей.
Типичные симптомы и осложнения

Дискомфорт и боль в ногах при ходьбе – распространенные симптомы данного заболевания
Прежде чем понять, как остановить вытекающую лимфу, следует разобраться в симптомах этого явления. Здесь речь идет не о естественном выделении нескольких капель сукровицы при глубоких порезах, либо в результате случайного срывания зажившей корочки на ране, а о патологическом состоянии, когда на нижних конечностях наблюдается выделение лимфы из кожных пор или из ранок.
Типичные симптомы этого состояния:
- выраженное набухание голени и стопы;
- дискомфорт при надавливании на ногу;
- усталость и боль в ногах при ходьбе;
- образование небольших ранок;
- выраженное покраснение кожи;
- выделение прозрачной жидкости;
- общее недомогание, быстрая утомляемость.
Прозрачная жидкость из раны – это лимфа. Она может выделяться из трофических язв. При этом течение лимфы из язвы может быть очень обильным. В тяжелых случаях накладывание тугой повязки из нескольких слоев бинта спасает буквально на 10-15 минут, по истечении которых перевязочный материал становится полностью мокрым.
Разобраться, когда из раны течет лимфа, достаточно просто. Однако при лимфостазе или отеках на фоне тяжелой сердечной недостаточности выделение жидкости происходит через поры в коже. При этом постоянное раздражение сукровицей вызывает сильное покраснение кожи, и со временем образуются небольшие язвы.
Лимфа прозрачная, немного вязкая. Если же из раны вытекает зеленовато-желтая жидкость – это гной, а не сукровица.
Для выявления отека нижних конечностей можно провести несложный тест. Для этого необходимо сильно нажать пальцем на голень и подержать несколько секунд. Затем следует оценить глубину получившейся ямки и скорость восстановления упругости кожи. При лимфостазе и нарушении трофики тканей такая ямка будет долго виднеться на коже, в то время как у здорового человека кожа за долю секунды восстановит прежнюю упругость.
Первое, что необходимо делать, заметив, как течет вода из ноги – это обратиться за помощью к врачу. Если пустить болезнь на самотек, высока вероятность тяжелого нарушения трофики с поражением тканей ноги. Осложнениями такого нарушения могут стать трофические язвы, некроз тканей нижней конечности и гангрена.
Диагностика
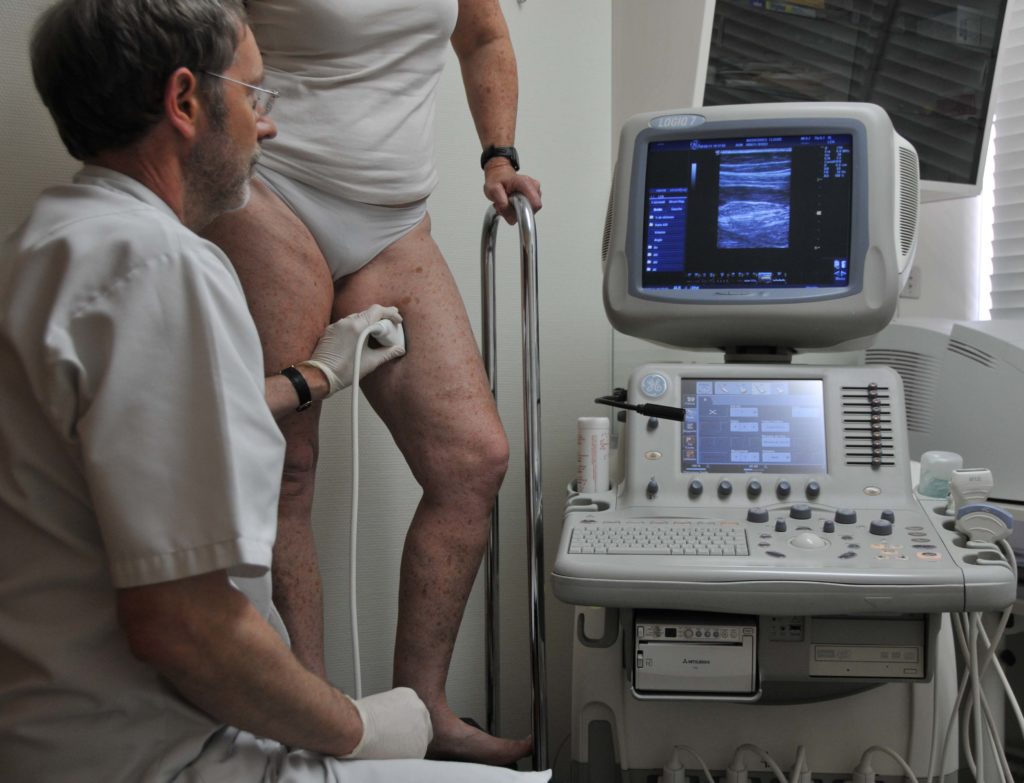
Допплерография лимфатических сосудов помогает выявить их повреждения
Если течет лимфа из ноги, как ее остановить, скажет врач, но только после проведения комплексного обследования.
Основные обследования:
- допплерография лимфатических сосудов;
- рентгенография пораженной конечности для исключения патологий суставов;
- лимфосцинтиграфия;
- лимфография;
- анализ лимфы.
Допплерография лимфатических сосудов помогает выявить их повреждения. Лимфография – это рентген сосудов с введением контрастного вещества. Обследование позволяет выявить различные патологии лимфатической системы и определить степень тяжести нарушения венозного оттока. Лимфосцинтиграфия позволяет определить проходимость лимфатических сосудов и является одним из важнейших диагностических методов при лимфостазе.
Анализ состава лимфы проводится для исключения бактериальной природы заболевания.
В среднем стоимость допплерографии сосудов составляет около 400 рублей. Лимфосцинтиграфия стоит примерно 1500 рублей. Лимфография проводится не во всех клиниках, стоимость этого обследования – от 12000 рублей. Бактериологический анализ лимфы стоит около 400 рублей.
Дополнительно врач может назначить ЭКГ, особенно это обследование рекомендовано пожилым пациентам. При патологиях нижних конечностей следует обратиться к флебологу или лимфологу. Если такого специалиста в клинике нет, первичный осмотр может провести терапевт, он же направит пациента на необходимые анализы.
Как остановить течение лимфы?
Как остановить лимфу на ногах – это зависит от причины развития нарушения. Лечить пораженные ноги при лимфостазе и выделении лимфы должен только врач, после определения причины патологии.
Первое, что необходимо делать, заметив выделение лимфы из конечностей, – это занять удобное положение так, чтобы ноги спокойно лежали выше уровня сердца. Для этого необходимо лечь, подложив под ноги несколько крупных подушек. Затем следует обработать ногу раствором марганца и перебинтовать конечность. Если же лимфа обильно вытекает из раны при повреждении или ранении кожи, несмотря на принятые меры, следует обратиться к врачу.
Медикаментозная терапия
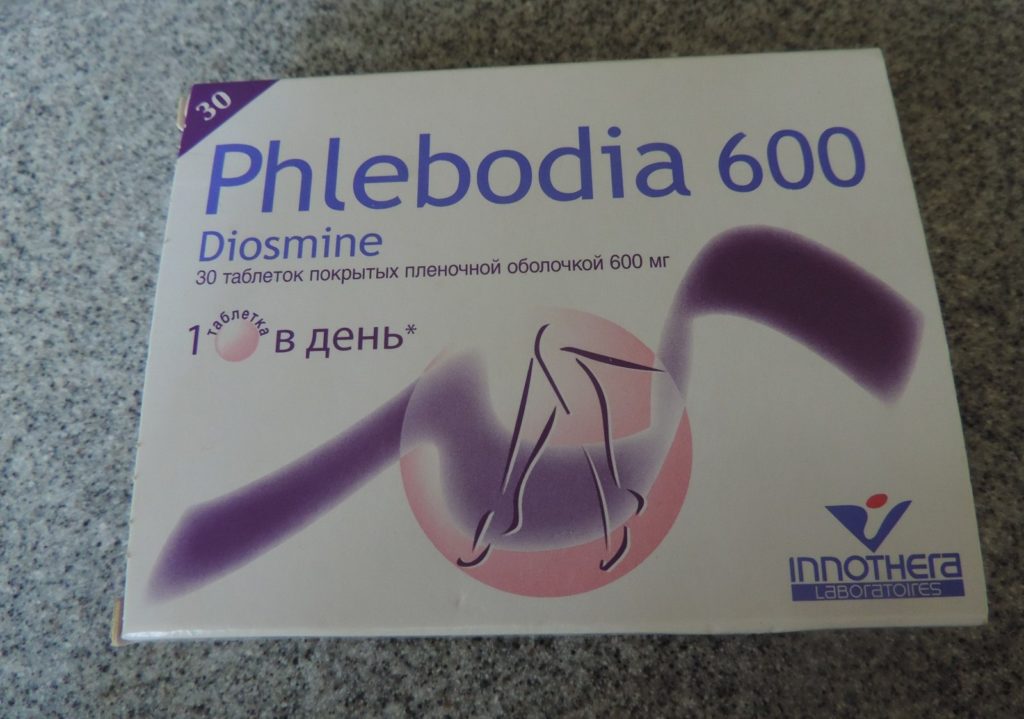
Для лечения хронической венозной и лимфовенозной недостаточности при отсутствии осложнений (легкой степени тяжести) рекомендован прием Флебодиа по 1 таблетке (600 мг) однократно в сутки, в течение 2 месяцев
Выделение через кожу лимфы может быть связано с различными заболеваниями. Медикаментозная терапия назначается врачом индивидуально для каждого пациента. При сердечно-сосудистых патологиях обязательно назначают диуретики и препараты против тромбообразования (Кардиомагнил и аналоги).
При лимфовенозной недостаточности назначаются ангиопротекторы – Флебодиа, Диосвен, Веносмин, Детралекс.
Для местного нанесения применяют препараты, укрепляющие стенки сосудов, например, мазь Троксевазин.
При трофических язвах применяют антибактериальные мази наружно, сосудорасширяющие средства, антикоагулянты. Обязательно используются повязки, ускоряющие регенерацию тканей (Бранолинд, Альгипор и др.).
Физиотерапия
Если из кожного покрова сочится лимфа и вытекает через кожу, могут применяться физиопроцедуры. Цель такого лечения – улучшить трофику тканей и нормализовать ток лимфы. Для этого используют магнитотерапию, лазерную терапию, гидромассаж.
Для ускорения заживления трофических язв применяется магнитолазерная терапия.
Количество необходимых процедур определяется индивидуально для каждого пациента. В среднем показано как минимум 10 сеансов физиотерапии.
Лимфодренажный массаж
Если лимфа скапливается под кожей, лечить необходимо лимфатическую систему. Для улучшения оттока лимфы показан лимфодренажный массаж. Его следует выполнять в клинике, у квалифицированного массажиста. После курса лечебного массажа процедура может быть продолжена дома. В домашних условиях достаточно регулярно массировать конечность снизу вверх мягкими растирающими движениями, чтобы улучшить лимфоток.
Компрессионный трикотаж
Если выделяется прозрачная жидкость из раны, необходимо наложить тугую повязку. Течение лимфы помогает остановить компрессионное белье. При лимфостазе назначают изделия 3 класса компрессии. Такие чулки обеспечивают необходимое давление в лимфатических сосудах и венах нижних конечностей, предотвращают их перерастяжение.
Останавливать сукровицу, сочащуюся из небольшой ранки, можно с помощью обычной тугой повязки. При этом важно обеспечить адекватную обработку раны для ускорения восстановления тканей.
Компрессионный трикотаж показан для регулярного ношения всем людям, столкнувшимся с проблемами лимфообращения, особенно при лимфостазе.
Диета

При нарушении лимфооттока, употреблять кофе противопоказано
При нарушениях трофики нижних конечностей следует придерживаться специального рациона. Диета основана на отказе от продуктов, задерживающих жидкость в тканях. Так, следует ограничить потребление соли. Допускается употреблять не более 2 г соли в день во время лечения. Нельзя употреблять кофе и крепкий чай, любую острую и соленую пищу, от жареных блюд также следует отказаться.
Народные средства
Народные средства не помогут, если длительно выделяется сукровица из раны, но их можно использовать в дополнение к медикаментозному лечению. Для борьбы с отеками и застоем лимфы народная медицина предлагает использовать мочегонные средства. Можно употреблять настой шиповника, петрушки, отвар листьев одуванчика.
Для обработки ран можно использовать отвар ромашки или календулы.
Составить оптимальную схему лечения в каждом конкретном случае сможет только врач. Не нужно заниматься самолечением и полагаться на народную медицину, так как эффективно справиться с проблемой можно только при выявлении причины ее возникновения.
Источник
Лимфорея – это состояние, при котором лимфа вытекает на поверхность тела или в его полости. Развивается при ранениях крупных лимфатических протоков, операциях в зонах, богатых лимфатическими сосудами, спонтанном разрыве измененных сосудов на фоне ряда заболеваний. При наружных повреждениях выделяется прозрачная, затем мутная жидкость. При внутреннем истечении лимфы возникает воспалительный процесс. Лимфорея диагностируется с учетом анамнеза, данных осмотра, рентгенографии, лимфографии, плевральной пункции, лапароцентеза и других исследований. Лечение – тампонада или перевязка сосуда, инфузионная терапия.
Общие сведения
Лимфорея (lympha – влага, rhoe – течение), или лимфоррагия – достаточно редкое патологическое состояние. Может иметь травматическую или нетравматическую природу. Травматическая форма лимфореи чаще диагностируется у людей молодого и среднего возраста. Нетравматический вариант патологии выявляется преимущественно у пациентов средней и старшей возрастных групп. Незначительные потери лимфы не представляют опасности для организма. При массивной однократной лимфоррагии или хроническом истечении развивается истощение, возможен летальный исход.
Лимфорея
Причины лимфореи
Лимфоррагия является полиэтиологическим состоянием, возникает при травмах, операциях, некоторых заболеваниях. Основными причинами патологии считаются:
- открытые и закрытые травмы лимфатических сосудов значительного диаметра, чаще – грудного протока;
- случайное ранение сосудов или манипуляции на таких сосудах при операциях в некоторых анатомических зонах;
- разрыв измененных сосудов при лимфангиэктазиях, сосудистых опухолях, закупорке раковыми эмболами, особенно на фоне лимфостаза и лимфангиита.
Изменения хилезных сосудов с повышением вероятности их разрыва и развитием лимфореи могут наблюдаться как в области конечностей, так и в стенке внутренних органов, например, кишечника или мочевого пузыря. Хроническая недостаточность кровообращения ведет к формированию общей лимфедемы, при которой застой лимфы и поражение сосудов возникают во всех органах и системах.
Патогенез
Лимфатическая система дополняет кровеносную, участвует в обменных процессах, обеспечивает дренажную функцию, выводя из тканей воду и различные соединения. При нарушении целостности лимфатического сосуда организм теряет жидкость, белки, жиры и минералы, что приводит к обезвоживанию, нарушениям метаболического равновесия и истощению.
Классификация
Наряду с истечением хилезной жидкости наружу выделяют следующие варианты лимфореи:
- лимфоцеле – лимфа скапливается в тканях;
- хилоторакс – жидкость выявляется в плевральной полости;
- хилоперикард – лимфа вытекает в полость перикарда;
- хилоперитонеум – жидкость обнаруживается в брюшной полости.
Выделение лимфы с мочой вследствие ее истечения в мочевыводящие пути называется хилурией, просачивание через стенку кишечника приводит к развитию экссудативной энтеропатии.
Симптомы лимфореи
При наличии свежего открытого повреждения с нарушением целостности сосуда наблюдается выделение капель или истечение струйки прозрачной жидкости. При одновременном ранении кровеносных сосудов цвет отделяемого колеблется от слегка розоватого до почти красного. При отсутствии медицинской помощи через несколько дней рана инфицируется, вследствие чего хилезная жидкость становится мутной.
Формирование хилоперикарда сопровождается набуханием шейных вен, расширением границ сердца при перкуссии, ослаблением сердечных тонов при аускультации, возникновением или усилением проявлений сердечной недостаточности. При большом количестве жидкости в полости перикарда возможны гипотония, одышка, повышение венозного давления.
Незначительный хилоторакс протекает бессимптомно. При значительном объеме плеврального выпота отмечается дыхательная недостаточность, проявляющаяся одышкой и цианозом. Скопление менее 1 литра лимфы в области брюшной полости визуально не определяется. При хилоперитонеуме большего объема живот увеличивается, в положении стоя отвисает книзу, в положении лежа распластывается в стороны. В боковых отделах обнаруживается притупление перкуторного звука.
Хилурия проявляется окрашиванием мочи в молочно-белый цвет. При экссудативной энтеропатии наблюдаются стеаторея и хроническая диарея. При длительном выделении лимфы в кишечник определяются симптомы мальабсорбции. Если лимфорея в естественные полости и просвет полых органов развивается при сердечной недостаточности, у пациентов выявляются периферические отеки.
Осложнения
Значительные потери лимфоцитов при лимфорее могут стать причиной вторичного иммунодефицита. Из-за попадания бактерий в наружных ранах развивается инфекционный воспалительный процесс. При накоплении лимфы в естественных полостях (плевральной, брюшной, перикардиальной) нарушается работа внутренних органов, возникает асептическое хилезное воспаление. Массивные однократные или стойкие хронические потери лимфы приводят к кахексии.
Диагностика
В зависимости от причины развития лимфореи диагностикой данной патологии могут заниматься торакальные хирурги, онкологи, кардиологи и другие специалисты. Диагноз наружной лимфоррагии выставляют на основании анамнеза, жалоб и результатов физикального осмотра. При внутренних потерях лимфы необходимы дополнительные исследования. С учетом локализации лимфореи могут быть назначены следующие процедуры:
- Рентгенография. При хилотораксе в нижних отделах грудной клетки обнаруживается горизонтальный уровень жидкости, затемнение гомогенное. При хилоперитонеуме наблюдается высокое стояние и ограничение подвижности диафрагмы.
- УЗИ. Эхокардиография позволяет подтвердить наличие жидкости в перикардиальной полости и примерно определить ее количество. УЗИ плевральной полости предоставляет информацию о наличии и объеме хилоторакса.
- Пункции полостей. Требуются для уточнения характера жидкости. Хилоторакс подтверждают путем плевральной пункции. При хилоперикарде выполняют пункцию сердечной сумки, при хилоперитонеуме проводят лапароцентез.
- Лабораторные исследования. В моче (хилурия) или каловых массах (экссудативная энтеропатия) обнаруживаются следы лимфы.
- Лимфография. Рентгеноконтрастное исследование дает возможность оценить состояние лимфатической системы, выявить блоки, определить уровень повреждения сосуда.
Постановка диагноза наружной лимфореи обычно не представляет затруднений. Лимфоррагию в полости тела необходимо дифференцировать со скоплением других жидкостей. Хилоторакс отличают от гидроторакса, плеврита, гемоторакса. Хилоперитонеум дифференцируют от различных вариантов асцита, хилоперикард – от гемоперикарда и экссудативного перикардита.
Лечение лимфореи
Пациента госпитализируют в стационар по профилю основного заболевания. Тактика лечения определяется локализацией лимфоррагии. Применяются следующие методики:
- Наружная периферическая лимфорея. При незначительном выделении хилезной жидкости накладывают давящую повязку, при недостаточной эффективности данного метода лечения выполняют тампонаду. Прошивание или коагуляция сосуда требуются редко.
- Хилоторакс. Проводят плевральные пункции, при отсутствии результата требуется перевязка грудного протока с использованием торакотомии или торакоскопии.
- Хилоперитонеум. Производят аспирацию лимфы путем лапароцентеза. Неэффективность лечения является показанием к лапаротомическому или лапароскопическому хирургическому вмешательству.
- Хилоперикард. Осуществляют пункции перикарда. При упорном течении необходима торакоскопия или торакотомия для перевязки лимфатического сосуда.
План лечения экссудативной энтеропатии и хилурии определяют с учетом характера и распространенности патологии сосудов. Консервативное лечение всех видов лимфореи предполагает инфузионную терапию с возмещением недостатка жидкости, питательных веществ и микроэлементов. При рецидивирующей лимфорее вследствие блокировки лимфооттока проводят реконструктивные вмешательства.
Прогноз
При незначительных повреждениях и быстрой остановке лимфореи в случае острых состояний прогноз благоприятный. Лимфоррагия, развившаяся на фоне хронических патологий лимфатической системы, труднее поддается лечению, особенно в случае распространенных поражений сосудов. При стойкой массивной лимфорее прогноз серьезный, возможна гибель пациента вследствие истощения и обменных нарушений.
Профилактика
Предупреждение операционных повреждений предусматривает соблюдение техники вмешательств, аспирационное дренирование раны или наложение давящей повязки после удаления регионарных лимфоузлов в ходе онкологических операций. Необходимо своевременное выявление и лечение состояний, которые могут привести к развитию лимфореи.
Источник