Морфологического исследования лимфатического узла
Навигация по статье:
Что такое Гистологическое исследование биоптата лимфоузла?
Увеличение лимфатических узлов (лимфоаденопатия) является ведущим синдромом целого ряда заболеваний.
Лимфатические узлы выполняют, как известно, барьерно-фильтрационную и иммунную функции. Лимфа, протекающая по синусам лимфатических узлов, профильтровывается через петли ретикулярной ткани: здесь задерживаются мелкие инородные частицы, попавшие в лимфатическую систему из тканей (микробные тела, опухолевые клетки и т. п.), а в лимфу поступают лимфоциты, образующиеся в лимфоидной ткани лимфатических узлов.
Различают два основных типа патологических изменений лимфатических узлов:
Распространенное, системное поражение лимфоузлов, обусловленное как воспалительными их изменениями (например при некоторых инфекциях), так и опухолевым разрастанием при заболеваниях крови (см. ниже).
Местное увеличение регионарных лимфатических узлов как воспалительного (локальные гнойные процессы), так и пеопластнческого характера (метастазы рака).
Лимфоузлы угла нижней челюсти, подъязычные и подчелюстные лимфоузлы поражаются при местных патологических процессах (воспаление, рак) в миндалинах, полости рта; околоушные и заушные – при заболеваниях наружного и среднего уха; затылочные – при патологических процессах в области волосистой части головы и на шее; шейные лимфатические узлы – при поражении гортани и щитовидной железы (рак, тиреоидиты); надключичные лимфоузлы слева – при метастазах рака желудка (Вирховская железа) и т. д.
Локтевые лимфоузлы собирают лимфу из V, IV и III пальцев руки, подмышечные – из I, II и III пальцев, а также из области грудной железы (рак, мастит и др.).
Особое диагностическое значение имеет метастазировапие рака легкого в подмышечные лимфоузлы. При воспалительных и неопластических поражениях указанной локализации могут вовлекаться в патологический процесс также подключичные и даже надключичные лимфатические узлы.
Воспалительное или опухолевое поражение молочных желез нередко сопровождается увеличением подмышечных, подключичных, надключичных и парастернальных лимфоузлов.
Паховые лимфатические узлы собирают лимфу из половых органов и органов малого таза, а также из тканей нижних конечностей, подколенные – из области задней поверхности голеней.
Техника исследования
Для морфологического исследования лимфатических узлов используют два способа получения материала:
пункцию узла с цитологическим анализом мазков, приготовленных из пунктата.
биопсию лимфатического узла с последующим цитологическим исследованием отпечатков и гистологическим исследованием срезов. Более информативным является изучениебиоптатов, поскольку в этом случае можно оценить не только морфологию отдельных клеточных элементов, по и гистологическую структуру лимфатического узла, что важно в диагностике целого ряда заболеваний. В то же время следует помнить, что процедура пункции лимфоузла чрезвычайно проста и при необходимости может осуществляться повторно.
Биопсию лимфатического узла проводят с соблюдением всех правил оперативной техники. Удаленный узел разрезают, на его поверхности готовят отпечатки, которые затем подвергают цитологическому исследованию. Сам лимфоузел направляют в патологоанатомическую лабораторию, где из пего приготавливают срезы для гистологического исследования. Пункцию лимфатического узла проводят обычно без местной анестезии простой инъекционной иглой, надетой на 10-граммовый шприц. Из полученного материала приготавливают мазки.
Исследование пунктата лимфатического узла включает:
выявление патологических элементов;
подсчет клеточных элементов в мазках пунктата и выведение их процентного соотношения (исследование лимфаденограммы).
Выявление патологических элементов
Под малым увеличением микроскопа просматривают все препараты для выявления различных патологических элементов, не свойственных ткани лимфатического узла в норме. При их обнаружении проводят более детальное исследование с иммерсионными объектами.
Почему важно делать гистологического исследования биоптата лимфоузла?
Наиболее важное диагностическое значение имеет обнаружение следующих патологических элементов:
Клетки Березовского-Штернберга, характерные для лимфогранулематоза. Они представляют собой крупные многоядерные клетки размером до 50-80 мкм, которые отличаются значительным полиморфизмом, интенсивно окрашены. В ядре содержатся большие нуклеолы неправильной формы с неровными краями.
Клетки злокачественных лимфом, замещающие нормальные элементы лимфатического узла. Их морфология определяет клинический вариант лимфомы, поэтому в пунктатах лимфатического узла у разных больных можно встретить патологические клетки, напоминающие лимфобласты, пролимфоциты, зрелые лимфоциты (лимфобластная п пролимфобластная лимфосаркома, лимфоцитариая лимфома) или клетки с выраженной апаплазией.
Лейкемическая инфильтрация, характерная для того или иного вида лейкоза. Например, при остром лейкозе в пунктатах лимфатических узлов можно обнаружить тотальную бластную инфильтрацию, при хроническом, миелолейкозе и других миелопролиферативных заболеваниях клетки миелоидного ростка кроветворения различной зрелости (промиелоциты, миелоциты, небольшое количество бластиых клеток) и т. п. При лимфопролиферативных заболеваниях (например при лимфолейкозе) обнаруживают пролиферацию лимфоидных клеток, хотя иногда такую пролиферацию достаточно трудно отличить от обычной лимфоидной ткани. В этих случаях лучше ориентироваться на данные стернальной пункции и трепанобиопсии.
Атипичные клетки при метастазах рака в лимфатические узлы. Морфологические особенности таких атипичных клеток (метастазы плоскоклеточного, железистого и других форм рака), выявляемые при микроскопии, позволяют предположить локализацию первичного очага опухоли (щитовидная железа, почки, яички, желудок, легкие, молочная железа и др.).
Элементы туберкулезной гранулемы, к которым относятся:
гигантские многоядерные клетки Пирогова-Лангханса размером 30-50 мкм вытянутой формы;
овальные (бобововидпые) эпителиоидные клетки;
скудное количество клеток на фоне бесструктурного детрита.
Последний признак наиболее важен, так как он отражает характерную особенность туберкулезного поражения лимфатических узлов – казеозное (творожистое) расплавление, хотя этот признак встречается не всегда при этом заболевании. Важно, что при саркоидозе детрит (так же как казеозное расплавление лимфатического узла) отсутствует, но могут встречаться клетки Пирогова-Лапгханса и эпителиоидные клетки.
При каких заболеваниях делается Гистологическое исследование биоптата лимфоузла?
Морфологическое исследование лимфоузлов используют для уточнения диагноза следующих заболеваний:
гемобластозов, особенно лимфом;
метастазов рака в регионарные лимфоузлы;
туберкулеза и саркоидоза;
неспецифических воспалительных лимфаденитов и т. д.
Материал для сдачи гистологического исследования биоптата лимфоузла
Биоптат лимфатического узла.
Пунктат лимфатического узла.
Срок выполнения гистологического исследования биоптата лимфоузла
30 рабочих дней.
Повышения нормы наблюдаются при следующих заболеваниях гистологического исследования биоптата лимфоузла
При реактивных лимфаденитах наблюдается увеличение ретикулярных клеток, появление иммунобластов и макрофагов. Острые лимфадениты характеризуются увеличением (редко преобладанием) иейтрофплов и макрофагов.
К каким докторам следует обращаться для консультаций по гистологическому исследованию биоптата лимфоузла?
Источник
Исследование лимфатического узла. Правила взятия и обработки лимфатического узла.
Наибольшим препятствием при постановке правильного морфологического диагноза являются недостаточно совершенные методы взятия и обработки биоптатов лимфатических узлов. При проведении биопсийного исследования всегда нужно помнить о том, что его задача состоит в своевременном и точном диагнозе, на котором основывается тактика ведения больного.
Важную роль в достижении соответствия и поддержания высоких стандартов биопсий лимфатических узлов играет «обратная связь» между морфологами и клиницистами, в том числе совместные конференции. Кроме того, необходим индивидуальный контакт, обеспечивающий возможность корректировать недостатки методик взятия биопсийного материала и его проводки.
Для биопсийного исследования, по возможности, следует отбирать наиболее патологически измененные лимфатические узлы. При этом желательно забирать узел целиком с интактной капсулой. Сегментированные же лимфатические узлы в зависимости от характера патологического процесса могут быть более затруднительны для диагностики. При значительном фиброзировании ткани биоптата или взятии его из ограниченного пространства (такого как переднее средостение) обычно наиболее выражены артефакты растяжения.
Сегодня для диагностики патологии лимфатических узлов чаще всею используются пункционные биопсии. По возможности для поверхностных, легко доступных лимфатических узлов следует использовать «открытые» биопсии; однако, в отличие от них, для пункционных биопсий характерна более низкая болезненность. Кроме того, пункционные биопсии оказываются особо ценными при исследовании абдоминальных и забрюшинных лимфатических узлов, так как не требуют выполнения лапаротомии.
В этих случаях биопсийный материал обычно забирается под контролем УЗИ или КТ. Быстрая фиксация пункционного биоптата обеспечивает хорошее сохранение морфологической структуры, что наряду с иммуногистохимическим исследованием позволяет достаточно точно идентифицировать наиболее частые лимфомы. Однако этот метод может оказаться менее успешным в идентификации пеопухолевых пролиферативных состояний.
Тонкоигольные аспирационные биопсии имеют наибольшую ценность при дифференциальной диагностике карцином и лимфом и при идентификации рецидивов заболевания или определении его стадии.
При первичном диагнозе лимфомы значение этого метода ограничено, а при отсутствии достаточного опыта работы цитопатолога не исключены многие ошибки.
Материально-техническое обеспечение многих лабораторий предопределяет поступление биоптатов лимфатических узлов в фиксированном состоянии. При этом объем фиксатора должен превышать объем биоптата минимум в 10 раз. Целые лимфатические узлы следует рассекать для обеспечения быстрого проникновения фиксатора.
В идеале, лаборатории должны получать биоптаты лимфатических узлов «свежими», сразу после эк-сцизии. С целью быстрой оценки цитоплазмы можно к тонкому срезу, взятому из одного конца узла, осторожно приложить чистое предметное стекло, высушить на воздухе и окрасить одним из быстрых методов — по Романовскому. При необходимости патологи, имеющие опыт работы с данной методикой, могут предоставить клиницистам предварительный цитологический диагноз. Однако эта методика наиболее полезна для определения способа последующей проводки биоптата в лаборатории.
Для последующего молекулярного исследования срез лимфатического узла, используемый для приготовления отпечатков, может быть заморожен. По возможности следует избегать его использования для гистологического исследования, поскольку процесс приготовления отпечатков часто вызывает в ткани артефакты растяжения.
По показаниям свежая ткань может быть использована для цитогенетического и/или проточного цитометрического анализа. При необходимости из замороженных срезов могут быть приготовлены препараты для морфологического и иммуногистохимического исследования. Для гистологического и иммуногистохимического исследования один или более срезов узла следует поместить в фиксирующий раствор на ночь (или дольше). При пункпионных биопсиях период фиксации сходный. К счастью, с диагностической целью для фиксированной ткани может быть использован широкий диапазон методов исследования, таких как иммуногистохимия. полимеразная цепная реакция (ПЦР) для определения клопальности, транслокаций и т. д.. флуоресцентная гибридизация in situ (FISH).
– Также рекомендуем “Пункционные биопсии. Биопсии целых лимфатических узлов.”
Оглавление темы “Лимфатический узел. Исследование лимфатического узла.”:
1. Исследование лимфатического узла. Правила взятия и обработки лимфатического узла.
2. Пункционные биопсии. Биопсии целых лимфатических узлов.
3. Проводка и изготовление срезов лимфатических узлов. Окрашивание срезов лимфатических узлов.
4. Дифференцировка лимфом. В-клеточная лимфома.
5. Маркеры В-клеточных лимфом. Диагностика Т-клеточных лимфом.
6. Маркеры Т-клеточных лимфом. Признаки Т-клеточных лимфом.
7. NK-клеточные лимфомы. Лимфома Ходжкина.
8. Маркеры пролиферации клеток. Смешенные маркеры клеток.
9. Исследование биопсий. С чего начать исследование биопсий.
10. Оценка строения синуса. Оценка капсулы лимфатического узла.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лимфомы: причины появления, симптомы, диагностика и способы лечения.
Определение
Лимфомы представляют собой группу злокачественных опухолевых заболеваний лимфатической ткани, которая в нормальных условиях отвечает за иммунитет. Одним из первых клинических симптомов лимфом является увеличение лимфатических узлов разных локализаций.
Лимфомы, как и другие злокачественные опухоли, обладают склонностью к метастазированию, то есть миграции опухолевых клеток через кровь и лимфу, а также контактным путем в интактные (здоровые) ткани с последующим размножением в них.
Практически все виды лимфогранулематоза, или лимфомы Ходжкина, и около 65% неходжскинских лимфом проявляются безболезненным увеличением лимфатических узлов – 2 см и более. Однако диагноз того или иного вида лимфомы устанавливают исключительно на основании морфологического исследования биопсийного материала, взятого из опухоли.
Заболеваемость лимфомой Ходжкина в России составляет около 2 случаев на 100 тыс. населения в год, а неходжкинскими лимфомами – 5–7 случаев на 100 тыс.
Причины появления лимфом
Существует несколько возможных причин развития лимфом. Важно понимать, что в основе развития любого злокачественного заболевания, в том числе и лимфом, лежит нарушение функций клеток.
Способность к неконтролируемому росту опухоли возникает при нарушении естественного процесса деления клетки: в норме клетка делится ограниченное количество раз, созревает, выполняет определенную функцию, после чего заканчивает свою жизнь.
Для злокачественных клеток характерно нарушение процессов созревания и дифференцировки (процесса, в ходе которого клетка приобретает специфические особенности и способность выполнять определенные функции). У клеток появляются новые функции – они начинают продуцировать белки и токсины, возникает способность «ускользать от иммунного надзора», в результате чего меняется процесс естественной гибели клетки (апоптоза).
Некоторые вирусы могут напрямую влиять на ДНК лимфоцитов и способствовать их превращению в злокачественные клетки.
Например, заражение вирусом Эпштейна–Барр (ВЭБ, EBV) является важным фактором риска развития лимфом.
Лимфоциты делятся на два подвида: Т- и В-клетки (Т- и В-лимфоциты). Заражение Т-клеточным лимфотропным вирусом человека (HTLV-1) повышает риск возникновения у пациента определенных типов Т-клеточной лимфомы. Вирус передается половым путем и через кровь, а также от матери к ребенку через грудное молоко.
Вирусы, ослабляющие иммунологический надзор, косвенно являются причиной развития некоторых типов лимфом.
Так, вирус иммунодефицита человека (ВИЧ) уменьшает популяцию лимфоцитов, при этом снижается контроль за мутантными клетками и вирусами герпеса 8-го типа и Эпштейна–Барр с формированием лимфом.
Некоторые инфекции могут стать причиной развития лимфомы из-за постоянной активации иммунной системы. При хронических инфекциях вырабатывается огромное количество лимфоцитов, что повышает вероятность возникновения мутаций во время деления клеток и ведет к риску формирования лимфомы. К подобным инфекциям относят Helicobacter pylori (часто встречается при хроническом гастрите и язвенной болезни желудка и двенадцатиперстной кишки), Chlamydophila psittaci (риск развития лимфомы в тканях глаза), вирусы гепатита В и С при длительном инфицировании.
К неинфекционным факторам риска развития лимфом относят:
- Воздействие химических веществ. Многочисленные исследования доказали, что влияние гербицидов, инсектицидов, бензола связано с повышенным риском развития лимфом.
- Наличие аутоиммунных заболеваний (ревматоидного артрита, системной красной волчанки и т.д.) является значимым фактором риска развития лимфом.
- Радиационное облучение оказывает большое влияние на скорость возникновения мутаций клеток и их озлокачествление.
- Генетические факторы. Наличие близкого родственника, страдающего лимфомой, значительно увеличивает риск.
- Врожденная недостаточность иммунитета при некоторых заболеваниях.
- Возраст. Некоторые типы лимфом развиваются у детей и подростков, а другие, напротив, у лиц старше 60 лет.
- Грудные импланты в редких случаях способствуют развитию одного из типов крупноклеточной лимфомы молочных желез.
Классификация лимфом
Существует два основных вида лимфом: ходжкинская лимфома, или лимфогранулематоз, и неходжкинские лимфомы.
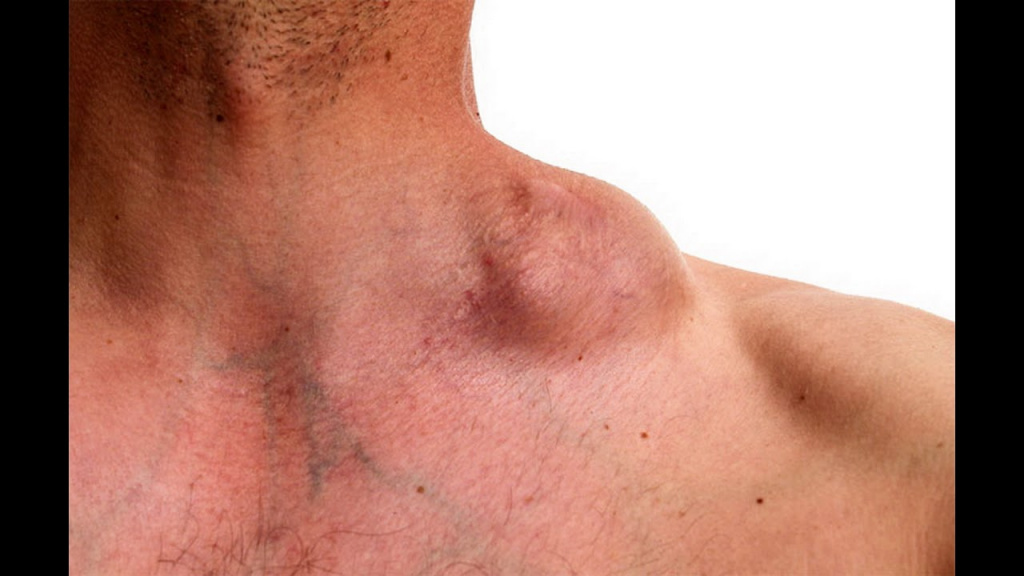
Для лимфомы Ходжкина характерно наличие специфических клеток Рид–Березовского–Штернберга в пораженных лимфатических узлах, селезенке, печени или костном мозге.
 Увеличенные шейные лимфоузлы у пациента с лимфомой Ходжкина
Увеличенные шейные лимфоузлы у пациента с лимфомой Ходжкина
К группе неходжкинских лимфом относятся:
- фолликулярная лимфома;
- лимфома маргинальной зоны;
- диффузная крупноклеточная В-клеточная лимфома;
- лимфома из клеток мантии;
- лимфома Беркитта;
- первичная лимфома центральной нервной системы;
- нодальные Т-клеточные лимфомы;
- первичные кожные лимфомы;
- неходжкинские лимфомы у больных, инфицированных ВИЧ;
- неходжкинские лимфомы у больных, инфицированных вирусами гепатита В и С.
 Симптомы лимфом
Симптомы лимфом
Самый ранний симптом – увеличение лимфатических узлов на фоне полного благополучия. Увеличенные лимфоузлы безболезненны.
Различные клинические проявления зависят от локализации опухоли: если происходит рост опухоли в лимфатических узлах грудной клетки, возможно сдавливание дыхательных путей и появление охриплости голоса, нарушение глотания, затруднение дыхания, навязчивый кашель.
При расположении лимфомы в средостении появляется синдром сдавления верхней полой вены: возникают головные боли, отек и расширение вен лица и шеи.
В некоторых случаях присутствуют только общие симптомы: потеря аппетита, снижение массы тела, повышение температуры тела, ночная потливость, слабость, иногда – кожный зуд и боль в увеличенных лимфоузлах.
На фоне снижения иммунитета могут присоединяться инфекционные заболевания – часто активируется вирус ветряной оспы, проявляющийся опоясывающим герпесом.
Описаны случаи поражения органов брюшной полости (проявляется увеличением объема живота за счет роста опухоли и скопления жидкости, появлением болей, желтухи, тошноты и рвоты) и костного мозга (боли в костях, спине, частые переломы, бледность, повышенная кровоточивость).
Диагностика лимфом
Диагноз того или иного вида лимфомы устанавливают исключительно на основании морфологического исследования биопсийного материала (кусочка или целого лимфоузла, полученного в ходе небольшой операции), взятого из опухоли (гистологические, цитогенетические и молекулярно-генетические методы исследования). Дополнительные исследования врач назначит для диагностики стадии заболевания и его осложнений. Список исследований зависит от предположительной локализации опухоли и может быть изменен.
- Клинический анализ крови.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетиче…
280 руб
Креатинин (в крови) (Creatinine)
Синонимы: Сывороточный креатинин; Креатинин сыворотки (с расчетом СКФ); 1-метилгликоциамидин.
Creatinine; Creat; Cre; Blood creatinine; Serum creatinine; Serum Creat.
Краткое описание определяемого аналита Креатинин
Азотистый метаболит, конечный продукт превращения креатинфосф…
300 руб
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты, карбамид, мочевина в крови. Urea nitrogen, Urea, Blood Urea Nitrogen (BUN), Urea, Plasma Urea.
Краткая характеристика определяемого вещества Мочевина
Главный конечный продукт белкового обмена. Около 50% остаточного азота (небелковые азотсодержа…
300 руб
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови, общий билирубин сыворотки. Total bilirubin, TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Желтый гемохромный пигмент, образуется в результате распада гемоглобина, миоглобина и цитохромов в ретикулоэндотелиальной системе селезен…
300 руб
Общий белок (в крови) (Protein total)
Синонимы: Общий белок, общий белок сыворотки крови. Total Protein, Serum Тotal Protein, Total Serum Protein, TProt, ТР.
Краткая характеристика определяемого вещества Общий белок в крови
Важнейший показатель белкового обмена.
Белки плазмы крови выполняют множество…
310 руб
Антинуклеарные антитела, IgG, скрининг, ИФА (Антиядерные антитела, Аntinuclear antibodies, ANAs, EIA)
Синонимы: Антинуклеарные антитела, Антинуклеарный фактор; АНФ.
Antinuclear Antibody; ANA; Antinuclear factor; ANF.
Краткое описание теста «Антинуклеарные антитела, IgG, скрининг, ИФА»
Один из распространенных скрининговых тестов, использующихся в диагностике аутоиммунных за…
760 руб
Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
Синонимы: Антитела к ВИЧ 1, 2, антитела к вирусу иммунодефицита человека, ВИЧ-1 p24, ВИЧ-1-антиген, p24-антиген.
Anti-HIV, HIV antibodies, human immunodeficiency virus antibodies, HIV-1 p24, HIV-1 Ag, p24-antigen.
Внимание! При положительных и сомнительных реакциях, срок выдачи…
490 руб
Anti-CMV-IgM (Антитела класса IgM к цитомегаловирусу, ЦМВ, CMV)
Антитела класса IgM к цитомегаловирусу (CMV, ЦМВ).
В ответ на внедрение в организм цитомегаловируса (ЦМВ) развивается иммунная перестройка организма. Инкубационный период колеблется от 15 дней до 3 месяцев. При данной инфекции имеет место нестерильный иммунитет (то есть не наблюдается полной …
750 руб
Anti-CMV-IgG (Антитела класса IgG к цитомегаловирусу, ЦМВ, CMV)
Синонимы: Антитела класса G к цитомегаловирусу; АТ-ЦМВ-IgG.
Anti-CMV-IgG; CMV Antibody, IgG.
Краткая характеристика определяемого аналита Антитела класса G к цитомегаловирусу (Anti-CMV-IgG)
В ответ на внедрение в организм цитомегаловируса (ЦМВ) развивается иммунная перестройка орга…
595 руб
Исследование пунктатов других органов и тканей (кроме костного мозга)
Исследование пунктатов, полученных из опухолей, предопухолевых, опухолеподобных образований различной локализации: печень, почки, лёгкие, забрюшинные опухоли, опухоли средостения, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, мягкие ткани, кости.
…
870 руб
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
Гастроскопия
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Колоноскопия
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
К каким врачам обращаться
При обнаружении увеличенного одного или группы лимфатических узлов, постоянной слабости, длительном малопродуктивном кашле, увеличении объема живота, частых болях в животе и/или в костях следует обратиться к
терапевту
. При необходимости врач назначит консультацию онколога, гематолога и других узких специалистов.
Лечение лимфом
Лечение лимфом сложное и требует высокотехнологичной помощи в условиях специализированного стационара.
Проводят противоопухолевую терапию согласно современным протоколам лечения, разработанным для каждого типа лимфом, с учетом стадии процесса.
Используется химиотерапия и лучевая терапия. В некоторых случаях может потребоваться хирургическое лечение.
Осложнения
В зависимости от локализации опухоли и ее стадии могут возникнуть:
- инфекционные осложнения;
- патологические переломы;
- анемия – снижение уровня гемоглобина и количества эритроцитов (красных кровяных телец) в крови, что нарушает транспортировку кислорода в организме;
- тромбоцитопения – снижение уровня тромбоцитов грозит частыми и длительными кровотечениями;
- сдавление сосудисто-нервных пучков;
- кишечная непроходимость;
- желудочно-кишечное кровотечение;
- перфорация кишечника – прободение стенки кишки с последующим тяжелым воспалением брюшной полости, требующим оперативного лечения;
- стеноз (сужение) просвета дыхательных путей, желудка и кишечника.
Профилактика заболевания
Зная факторы риска, которые приводят к развитию лимфом, можно проводить меры неспецифической профилактики. Известно, что вирус иммунодефицита человека (ВИЧ) увеличивает риск развития лимфомы, поэтому необходимо минимизировать пути возможного заражения данным вирусом: исключить незащищенные половые контакты, отказаться от парентерального (инъекционного) введения наркотиков, пирсинга, нанесения татуировок, если нарушены требования к дезинфекции и стерилизации многоразовых инструментов или повторно используются одноразовые.
Важным способом профилактики является лечение гастрита или язвенной болезни, ассоциированных с Helicobacter pylori.
Рекомендуется ограничить контакт с вредными химическими веществами, такими как гербициды и инсектициды.
Источники:
- Федеральные клинические рекомендации по диагностике и лечению лимфомы Ходжкина (лимфогранулематоза), 2014.
- Федеральные клинические рекомендации по диагностике и лечению неходжкинских лимфом, 2014.
- Клинические рекомендации: Лимфома Ходжкина у взрослых. 2017.
- Кумар В., Аббас А.К., Фаусто Н., Астер Дж. К. Основы патологии заболеваний по Робинсону и Котрану / под ред. Коган Е.А. и др.; пер. с англ.; Т. 2, гл. 11–20. – М.: Логосфера, 2016. 500 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Кандидоз
Кандидоз – инфекционное заболевание, вызываемое дрожжеподобными грибками рода Candida.
Лямблиоз
Лямблиоз: причины появления, симптомы, диагностика и способы лечения
Источник