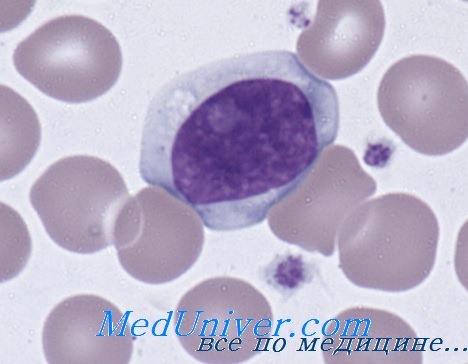
Моноцитоз и атипичные лимфоциты

Моноцитоз и лимфоцитоз. Система комплементаАбсолютное количество моноцитов в крови зависит от возраста. Учитывая роль моноцитов в представлении антигенов, секреции цитокинов и поглощении микроорганизмов, неудивительно, что увеличение числа этих клеток наблюдается при многих клинических состояниях. Чаще всего моноцитоз развивается в процессе восстановления после миелосупрессивной химиотерапии, опережая нормализацию числа нейтрофилов. Нередко он служит признаком риккетсиоза, острой бактериальной, вирусной или протозойной инфекции и встречается при некоторых формах хронической нейтропении, а также после удаления селезенки. Выраженный постоянный моноцитоз наблюдается при хронических воспалительных процессах, включая предлейкоз, хронический миелолейкоз, лимфомы, а иногда и болезнь Ходжкина. ЛимфоцитозСамые частые причины лимфоцитоза — острые вирусные заболевания. Поскольку большинство лимфоцитов крови составляют Т-лимфоциты, лимфоцитоз — нормальная реакция при очень многих вирусных инфекциях. При инфекционном мононуклеозе В-лимфоциты поражаются вирусом Эпштейна-Барр, а Т-лимфоциты реагируют на вирусные антигены, представляемые В-клетками. В результате образуются атипичные лимфоциты — крупные вакуолизированные клетки. К другим вирусным инфекциям, сопровождающимся лимфоцитозом, относятся ЦМВ и вирусный гепатит. Длительный лимфоцитоз наблюдается и при хронических бактериальных инфекциях — туберкулезе и бруцеллезе, а также примерно у 25 % детей, заболевших коклюшем до 6-месячного возраста. Среди эндокринных заболеваний, сопровождающихся лимфоцитозом, следует упомянуть тиреотоксикоз и первичную надпочечниковую недостаточность. Длительный или выраженный лимфоцитоз указывает на острый лимфолейкоз.
Система комплементаКомплементом первоначально называли неспецифический термолабильный фактор, присутствующий в сыворотке крови и необходимый для лизирования бактерий специфическими антителами. В дальнейшем выяснилось, что этот фактор состоит из нескольких компонентов. Первые четыре из них, пронумерованные в порядке открытия, в настоящее время называют компонентами классического пути активации комплемента. К несчастью Для студентов и врачей впоследствии оказалось, что они присоединяются к иммунному комплексу в ином порядке, а именно С1423. За исключением этого путающего обстоятельства, комплемент представляет собой логичную, точнейшим образом сбалансированную и реагирующую на многие воздействия систему, имеющую важнейшее значение для клинических проявлений воспалительных реакций. Различают классический путь активации этой системы, путь с участием маннозосвязывающего лектина (MCJI), и альтернативный путь; проявление полной активности этих путей зависит от их взаимодействия друг с другом. На каждом пути образуется мембраноатакующий комплекс (С5b6789). В настоящее время выяснена роль восьми сывороточных и четырех мембранных регуляторных белков. Охарактеризованы серозный регуляторный белок и семь мембранных рецепторов, связывающих компоненты комплемента или их фрагменты. На долю 24 компонентов и регуляторов комплемента приходится около 15% глобулиновой фракции сыворотки крови. Концентрации сывороточных компонентов комплемента изменяются с возрастом; для новорожденных характерна от небольшой до умеренной недостаточность всех компонентов системы комплемента. За исключением первых четырех компонентов, номенклатура системы комплемента логична и подчиняется нескольким правилам. Фрагменты компонентов, образующиеся при расщеплении другими компонентами системы, действующими как ферменты, обозначаются строчными буквами «а», «b», «с», «d» или «е». За исключением фрагментов С2, меньший осколок, попадающий в окружающую жидкость, обозначается буквой «а», а более крупная часть молекулы, остающаяся связанной с другими компонентами или какой-то частью иммунного комплекса, — буквой «b» (например, С3а и С3b). Компоненты альтернативного пути, В и D, обозначаются прописными буквами, как и регуляторные белки I и Н, которые ингибируют и тот, и другой путь. С3 и особенно его более крупный фрагмент С3b являются компонентами как классического, так и альтернативного пути. Комплемент — это система взаимодействующих белков. Функция всей системы зависит от последовательного, каскадного взаимодействия ее отдельных компонентов. Активация каждого компонента, за исключением первого, требует активации предыдущего компонента(ов) каскада. Взаимодействия происходят по трем направлениям (путям). Последовательность классического пути: антиген-антитело-С 142356789; последовательность МСЛ-пути: микробный маннан-МСЛ/ МСЛ-ассоциированные протеазы 1 и 2-С42356789; последовательность альтернативного пути: активатор-С3bBD-С356789. Антитела активируют альтернативный путь, но его активация на соответствующей поверхности может происходить и в отсутствие антител. Активация первых компонентов комплемента (С1423) приводит к образованию на поверхности иммунного комплекса или клетки ряда активных ферментов — C1, C42 и С432. Эти ферменты расщепляют и активируют следующий компонент последовательности. Взаимодействие компонентов С5b, С6, С7, С8 и С9 осуществляется не ферментативным путем, а за счет изменений конфигурации молекул. – Также рекомендуем “Классический путь активации комплемента” Оглавление темы “Нарушения иммунитета в системе комплемента”:
|
Источник
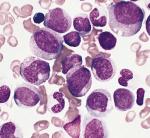
Моноцитоз – это патологическое состояние, при котором наблюдается увеличение содержания моноцитов больше 1000 в 1 мкл крови. Причинами служат инфекционные, воспалительные, а также онкогематологические заболевания. У детей наиболее частой причиной выступает инфекционный мононуклеоз. Специфических симптомов нет. Клиническая картина определяется основной патологией. Уровень моноцитов исследуется в капиллярной или венозной крови при подсчете лейкоцитарной формулы. Для возврата моноцитов к референсным показателям (от 1 до 10%) проводится лечение болезни, послужившей фоном для возникновения моноцитоза.
Классификация
Четких цифровых разделений моноцитоза нет. Условно различают умеренный и выраженный моноцитоз. По патогенетическому механизму выделяют:
- Реактивный моноцитоз. Причиной данной разновидности являются воспалительные и инфекционные патологии.
- Неопластический (злокачественный) моноцитоз. Встречается у больных миелопролиферативными и лимфопролиферативными заболеваниями (у детей при лимфогранулематозе и остром монобластном лейкозе).
У детей с момента рождения наблюдается небольшое повышение моноцитов, оно достигает максимума к концу 1 недели жизни (до 15%), далее медленно снижается и к 12 месяцу становится как у взрослых.
Причины моноцитоза
Реконвалесценция
Несмотря на большое многообразие патологических причин, чаще всего моноцитоз свидетельствует о выздоровлении после острого инфекционного заболевания. Как правило, в основном это наблюдается у детей. Повышение уровня моноцитов после инфекции означает, что произошла полная элиминация инфекционного агента. Моноцитоз обычно незначительный, может сохраняться до 2-х недель, затем уровень моноцитов возвращается к нормальным показателям.
Вирусные инфекции
Моноциты являются первой линией противоинфекционной защиты. Мигрируя в ткани, они превращаются в мононуклеарные фагоциты (макрофаги). При проникновении микроорганизма (бактерии, вируса) макрофаги его поглощают (фагоцитируют), а также презентируют на своей поверхности чужеродные антигены патогена для распознавания их Т- и B-лимфоцитами. Кроме того, макрофаги выделяют широкий спектр различных медиаторов и цитокинов, вызывая хемотаксис нейтрофилов к очагу инфекционного воспаления. Нередко вирусные инфекции, кроме моноцитоза, становятся еще и причиной увеличения лимфоцитов (лимфомоноцитоз).
- Острые вирусные инфекции. Из всех заболеваний, самой распространенной причиной моноцитоза среди взрослых являются грипп, ОРВИ (парагрипп, аденовирусная, риновирусная инфекции). Обычно моноцитоз незначительный, он возникает резко наряду с симптоматикой, затем уменьшается до нормы примерно через 1-2 недели после стихания воспалительного процесса.
- Инфекционный мононуклеоз. Еще одной вирусной причиной моноцитоза, особенно часто встречающейся у детей, признан инфекционный мононуклеоз, вызванный вирусом Эпштейн-Барра. Ввиду длительного персистирования вируса в организме, моноцитоз может сохраняться несколько месяцев и даже лет. Также в острый период мононуклеоза в крови появляется большое количество лимфоцитов, приобретающих моноцитарные морфологические свойства (атипичных мононуклеаров) – увеличивается размер клетки и клеточного ядра, цитоплазма становится базофильной.
Бактериальные инфекции
Моноцитоз характерен для хронических бактериальных инфекций, сопровождающихся эпителиоидноклеточной пролиферацией с образованием гранулем. В первую очередь к ним относятся туберкулез, бруцеллез, сифилис. Также моноцитоз встречается при подостром бактериальном эндокардите, риккетсиозах. Патогенез повышения содержания моноцитов в крови при этих заболеваниях несколько отличается от такового от вирусных инфекций.
Причиной считается неэффективный фагоцитоз. Макрофаги, поглотив бактерии, не способны уничтожить их внутри себя, так как многие из этих бактерий устойчивы к разрушительному действию лизосомальных ферментов макрофагов. Вследствие этого они выступают убежищем для бактерий, защищая их от других иммунных клеток, и, позволяя им размножаться, участвуют в формировании гранулемы. Выделяя цитокины, макрофаги стимулируют образование новых моноцитов в костном мозге, обеспечивая бактерии новыми «убежищами».
Таким образом поддерживается хроническое течение болезни. Повышение концентрации моноцитов умеренное, из-за хронического течения патологии может сохраняться месяцами, годами, опускается до нормальных цифр только после этиотропного лечения. Единственной острой бактериальной инфекцией, вызывающей моноцитоз у детей, признана скарлатина.

Моноцитоз часто возникает на фоне инфекционных заболеваний
Системные гранулематозные процессы
Хронические неинфекционные системные воспалительные заболевания также сопровождаются моноцитозом, механизм развития которого заключается в следующем. По неизвестным причинам запускается клеточно-опосредованная иммунная реакция. Макрофаги (тканевые моноциты), наряду с лимфоцитами и тучными клетками начинают скапливаться в различных органах, постепенно образуя гигантоклеточные гранулемы. Секретируя интерлейкины, цитокины и другие медиаторы, макрофаги поддерживают хроническое воспаление.
У взрослых причиной становятся саркоидоз, гистиоцитоз из клеток Лангерганса, гранулематоз Вегенера. Из системных гранулематозных патологий у детей чаще встречаются воспалительные заболевания кишечника (неспецифический язвенный колит, болезнь Крона). Моноцитоз умеренной степени, но несколько выше, чем при бактериальных и вирусных инфекциях, снижается под влиянием патогенетического лечения.
Диффузные болезни соединительной ткани
Причины моноцитоза при коллагенозах точно неизвестны. Существует теория, что под влиянием аутоантител к различным компонентам соединительной ткани и цитокинов стимулируется костномозговое созревание моноцитов. Также изучена роль моноцитов в индукции и поддержании хронического воспаления. Причиной моноцитоза у взрослых выступают системная красная волчанка, системная склеродермия, у детей в основном наблюдается дермато- и полимиозит. Степень моноцитоза коррелирует с активностью заболевания, во время ремиссии находится в пределах референсных значений.
Злокачественные болезни крови
Довольно частой причиной моноцитоза являются онкогематологические заболевания. Механизм увеличения количества моноцитов заключается в опухолевой трансформации стволовых клеток костного мозга. Моноцитоз очень высокий, клетки могут составлять более 50% от общего числа лейкоцитов. Моноцитоз сохраняется длительное время, снижается только после лечения химиотерапевтическими препаратами или трансплантации костного мозга.
Для взрослых более характерен хронический миелолейкоз. У детей причинами моноцитоза чаще выступают лимфогранулематоз (лимфома Ходжкина), острый монобластный (моноцитарный) лейкоз. Помимо количественных изменений, при острых лейкозах встречается такой феномен как лейкемический провал, подразумевающий наличие только зрелых форм лейкоцитов и большого количества бластных клеток, отсутствие промежуточных форм.
Нейтропении
Еще одной причиной моноцитоза, часто наблюдаемой у детей, признаны заболевания, сопровождающиеся снижением (главным образом генетически детерминированным) выработки костным мозгом нейтрофильных гранулоцитов – нейтрофилов. К ним относят циклическую нейтропению, синдром Костмана (детский агранулоцитоз), хроническую нейтропению с нарушением выхода гранулоцитов из костного мозга (миелокахексию). Точный механизм моноцитоза при этих патологиях неизвестен. Обычно наблюдается умеренный моноцитоз в сочетании с эозинофилией.
Редкие причины
- Паразитарные инфекции: висцеральный, кожный лейшманиоз, малярия.
- Отравления: фосфором, тетрахлорэтаном.
- Прием ЛС: длительное введение глюкокортикостероидов.
- Восстановление костномозгового кроветворения: после миелосупрессии химиотерапевтическими препаратами.
Диагностика
Уровень моноцитов измеряется во время подсчета лейкоцитарной формулы в клиническом анализе крови. Обнаружение моноцитоза требует консультации медицинского специалиста, желательно терапевта. Врач должен провести опрос жалоб больного, собрать анамнестические данные, выполнить общий осмотр на предмет выявления признаков того или иного заболевания. Полученные данные служат подспорьем для назначения дополнительного обследования для выяснения причины моноцитоза:
- Анализы крови. В общем анализе крови проводится подсчет общего количества, процентного соотношения всех форм лейкоцитов (лейкоцитарная формула), определяется СОЭ. В мазке крови проверяется наличие атипичных мононуклеаров. Исследуется уровень аутоантител (к ДНК, мышечным клеткам, к топоизомеразе), антигранулоцитарных антител, СРБ. Проводится иммуногистохимический анализ и иммунофенотипирование клеток для выявления поверхностных специфических или опухолевых CD-маркеров.
- Микробиологические исследования. Для идентификации инфекционного возбудителя выполняется бактериологический посев и микроскопия мокроты. Методом иммуноферментного анализа и полимеразной цепной реакции определяются антитела к вирусам, бактериям, их ДНК. Проводятся серологические анализы (реакции непрямой гемагглютинации, микропреципитации).
- Рентгенография. При туберкулезе, саркоидозе на рентгенографии легких обнаруживается увеличение медиастинальных, прикорневых лимфатических узлов, при гистиоцитозе – двусторонние мелкоочаговые затемнения. Также для гистиоцитоза характерны участки остеолизиса и деструкции на рентгенограммах плоских костей черепа, длинных трубчатых костей.
- Сонография. Во время проведения УЗИ брюшной полости у пациентов с инфекционным мононуклеозом, бруцеллезом, онкогематологическими заболеваниями отмечается спленомегалия, реже гепатомегалия. На эхокардиографии у больных коллагенозами иногда удается выявить утолщение листков перикарда, выпот в перикардиальную сумку.
- Гистологические исследования. При злокачественных болезнях крови в мазке костного мозга, полученном путем стернальной пункции либо трепанобиопсии, обнаруживается большое количество бластных клеток. При микроскопическом исследовании бронхоальвеолярной жидкости у пациентов с гистиоцитозом отмечаются гигантские клетки Лангерганса, имеющие эозинофильную цитоплазму. В биоптате лимфоузла при лимфомах выявляются пролиферация лимфоидных клеток, клетки Березовского-Штернберга.

Лабораторная диагностика моноцитоза
Коррекция
Консервативная терапия
Привести уровень моноцитов к нормальным значениям напрямую невозможно. Для этого необходимо бороться с причиной, т.е. лечить основную патологию, на фоне которой развился моноцитоз. Если моноцитоз обнаружен в крови у человека, недавно перенесшего острое инфекционное заболевание, то лечение не требуется. Это абсолютно нормальное явление, концентрация моноцитов самостоятельно нормализуется через несколько дней. В случае продолжительного и, тем более, высокого моноцитоза, необходимо медицинское вмешательство:
- Противоинфекционное лечение. Для лечения большинства вирусных инфекций достаточно лишь постельного режима, обильного горячего питья, использования нестероидных противовоспалительных препаратов (парацетамол, ибупрофен), а также симптоматической терапии (полоскание или орошение горла антисептическими, обезболивающими растворами, спреями, закапывание в нос сосудосуживающих капель). При бактериальных инфекциях назначаются антибиотики, при туберкулезе – комбинация противотуберкулезных средств.
- Противовоспалительное лечение. В качестве патогенетического лечения хронических гранулематозных заболеваний, коллагенозов используются лекарственные препараты, подавляющие воспаление – глюкокортикостероиды (преднизолон, метилпреднизолон). Для более мощного противовоспалительного действия эффективны иммуносупрессанты – метотрексат, циклофосфамид.
- Химиотерапия. Для лечения злокачественных болезней крови, гистиоцитоза необходимо проведение курсов химиотерапевтического лечения. Иногда приходится прибегать к интратекальному введению препаратов (введению в цереброспинальную жидкость).
Хирургическое лечение
Существует хирургический способ лечения онкогематологических заболеваний и некоторых видов врожденных нейтропений, позволяющий добиться полного исцеления от болезни, – это пересадка донорских гемопоэтических стволовых клеток. Для проведения этой операции необходимо выполнить HLA-типирования (генетический тест, определяющий антигены гистосовместимости) с целью подбора подходящего донора. Однако к данному методу лечения прибегают в крайнем случае при безуспешности консервативной терапии, так как он ассоциирован с высоким риском летального исхода.
Прогноз
Сам моноцитоз не является индикатором прогноза. Исход напрямую определяется причиной моноцитоза. Например, физиологический моноцитоз у детей никак не влияет на продолжительность жизни. Некоторые хронические гранулематозные заболевания, в частности, саркоидоз, иногда даже без всякого лечения заканчиваются самостоятельной ремиссией. Онкогематологические патологии и наследственные нейтропении у детей, напротив, характеризуются неблагоприятным прогнозом и большой вероятностью смерти.
Источник